Содержание
- 1 Пальпация
- 2 Методики ортопедической стоматологии
- 3 Обследование пародонта
- 4 Топографоанатомические особенности строения слизистой оболочки протезного ложа
- 5 Термометрия и электрометрия
- 6 Терапевтическая стоматология
- 7 I. Основные материалы в ортопедической стоматологии
- 8 Анамнез
- 9 Что занимается ортопед?
- 10 Бизнес и финансы
- 11 Вопрос 2
- 12 История
Пальпация
Метод пальпации помогает уточнить диагноз. Пальпация лимфатических узлов (в подбородочной, надчелюстной и подчелюстной областях, на шее), а также околоушных и других слюнных желез дает возможность судить об их плотности, болезненности, подвижности и дифференцировать воспалительные процессы от бластоматоз-ных и другой патологии. Пальпация мышц позволяет оценить их тонус и болезненные точки (зоны). Пальпируя жевательные мышцы, можно обнаружить их болезненность и уплотнение, установить зоны отраженных болей. При пальпации медиальной крыловидной мышцы указательный палец направляют по слизистой оболочке вестибулярной поверхности альвеолярного отростка верхней челюсти дистально и вверх за верхнечелюстной бугор (рис. 73). Здесь прикрепляется нижняя часть мышцы и имеется тонкий слой жировой клетчатки.
При пальпации собственно жевательной мышцы больного просят сжать зубы и определяют передний край мышцы. Большой палец ставят на этот край, а остальные — на задний край мышцы. Таким образом определяют ширину мышцы. Указательным пальцем другой руки пальпируют мышцу с наружной стороны или со стороны полости рта. Находят болезненные участки, сравнивают их с такими же участками на противоположной стороне.
Височную мышцу пальпируют экстраорально (область виска) и интраорально (место прикрепления к венечному отростку). С этой целью указательный палец помещают в ретромолярную ямку и продвигают его вверх и мезиально. При изменениях в зубочелюстной системе, приводящих к дистальному смещению нижней челюсти и дисфункции сустава, мажет быть болезненной пальпация затылочных и шейных мышц, а также мышц дна полости рта. Грудино-ключично-сосцевидную мышцу (передняя головка) пальпируют на протяжении от сосцевидного отростка до внутреннего края ключицы при повороте головы в сторону, противоположную расположению исследуемой мышцы. При подозрении на шейный остеохондроз пальпируют шейный отдел позвоночника. При этом правую руку кладут на теменную область и наклоняют голову больного вперед большим и указательным пальцами, а левой рукой скользящими движениями пальпируют позвоночник.
Методики ортопедической стоматологии
Выбор вида протезирования зависит от состояния зубов, их количества, расположения, финансовых возможностей пациента и прочих факторов. Врач использует различные материалы для восстановления разрушенных или утраченных единиц. Если требуется изготовление конструкций в зуботехнической лаборатории, пациенту на время ожидания устанавливают временные протезы.
Микропротезирование зубов
Микропротезированием называется методика восстановления поврежденного зуба, у которого сохранились корни. Существует два вида восстановления: с помощью накладок и вкладок. Накладки на зубы бывают двух типов:
- Виниры. Тонкие пластины (толщина 0,5-0,7 мм), которые могут скрыть дефекты передних зубов: диастемы, сколы, трещины. Накладки полностью повторяют форму резцов и могут прослужить до 10 лет. Изделия изготавливают из композитных материалов или керамики, они достаточно прочные и делают улыбку естественной, но перед монтажом требуют стачивания эмалевого слоя.
- Люминиры. Накладки, которые ставят для исправления небольших дефектов резцов и клыков с сохранением эмали. Они отличаются от виниров толщиной (0,2-0,3 мм), менее прочны, но могут прослужить при аккуратном обращении до 20 лет и делают улыбку белоснежной.
Вкладка представляет собой приспособление, которое одновременно является и пломбой, и протезом. Специалист лечит зуб, а на место отсутствующей части вставляет миниатюрную конструкцию, которая защищает корневые каналы и восстанавливает функциональность зуба.
Разница между вкладкой и пломбой в том, что вкладка повторяет форму и цвет натуральной единицы зубного ряда. При монтаже вкладок у пациентов практически никогда не возникает осложнений, к тому же такое изделие может быть использовано для реставрации в случаях, когда устанавливать пломбу нецелесообразно.
Установка съемных протезов
Изготовление съемных конструкций – один из недорогих методов протезирования. Обточку единиц и слепки делает ортопед, а созданием изделий занимаются в лаборатории. Конструкции бывают нескольких типов: бабочки, бюгельные, пластинчатые. Отличия между этими видами изделий заключаются в цене и способе монтажа.
После того как хирург вырывает несколько зубов, он направляет пациента к ортопеду для изготовления искусственных единиц. Протезы выполняют по индивидуальным слепкам челюсти пациента, используя полиуретан, нейлон или акрил. Их ставят в таких случаях:
- отсутствие нескольких единиц подряд на одной или обеих челюстях;
- полная адентия;
- ранняя потеря молочных зубов у детей с риском искривления постоянного ряда.
Конструкции состоят из базиса, который выполнен с учетом рельефа десен, и искусственных коронок. При адентии они удерживаются во рту с помощью специальных кремов, а частичные модели фиксируются замками на опорных зубах.
Постоянное протезирование зубов
Эта методика позволяет восстановить зубной ряд, заместив 2-4 отсутствующие единицы подряд или отдельные зубы. Несъемные протезы долговечны, имеют привлекательный внешний вид и доступны для большинства людей. Начинать лечить зубы нужно с посещения терапевта или пародонтолога, специализирующихся на снятии воспаления слизистой, удаления кариеса и камня. После этого ортопед осмотрит ротовую полость и предложит один из вариантов реставрации:
- коронки – конструкции, устанавливаемые на одиночные моляры, премоляры или фронтальные единицы;
- мосты – это изделия, монтируемые при отсутствии нескольких единиц подряд;
- протезы, устанавливаемые на имплантаты – титановые штифты, которые вживляются в костную ткань.
Обследование пародонта
Данные о состоянии опорного
аппарата зубов (пародонта)
можно получить
с помощью
клинических (осмотр,
пальпация, зондирование и др.)
и параклинических
методов
При
клиническом
обследовании важно
оценить
состояние
маргинального
пародонта.
Здесь,
в
первую
очередь,
нуж-
но обратить
внимание на состояние
десны (воспаление, атрофия) и зубо-
десневого
кармана (глубина,
гноетечение)
Важной
деталью в характеристике
здоровья пародонта является со- отношение
вне-
и внутриальвеолярной
части
зуба. При
атрофии десны
клиническая
коронка
увеличивается,
а
вместе
с
ней
растет
и
внеальвеоляр- ная
часть
его
Увеличение
внешнего рычага влечет
за собой изменение биомеханики
зуба
с появлением
функциональной
перегрузки
пародонта. ‘аким
образом, атрофия десны, увеличение
клинической
коронки, обра-
зование патологического
кармана — симптомы патологии пародонта
и понижения
его функциональных
возможностей. Последнее выражается в
появлении
необычных по размаху
и направлению движений
зуба (макро- экскурсии),
иначе
называемых патологической
подвижностью.
Топографоанатомические особенности строения слизистой оболочки протезного ложа
Большое значение при обследовании больного, нуждающегося в ортопедическом лечении, имеет изучение топографоанатомических особенностей строения слизистой оболочки протезного ложа. Особое значение оно приобретает при выборе слепочных материалов, применении съемных конструкций зубных протезов, диспансерном наблюдении за лицами, пользующимися зубными протезами (оценка качества лечения).
В преддверии полости рта как на верхней, так и на нижней челюсти имеются уздечки верхней и нижней губ. Как правило, уздечки заканчиваются на слизистой оболочке альвеолярного отростка, не доходя до десневого края обычно на 5-8 мм. Другой их конец соединяется со слизистой оболочкой и апоневрозом круговой мышцы рта. Иногда уздечки достигают уровня десневого края, прикрепляясь к сосочку между центральными резцами. Такое аномалийное прикрепление, как правило, приводит к образованию промежутка между центральными резцами — диастемы, а со временем — и к ретракции десневого края у этих зубов. С вестибулярной стороны в области премоляров как на верхней, так и на нижней челюсти справа и слева имеются боковые щечно-десневые складки. Осматривают и определяют границы уздечек и складок, отведя губу, а затем щеку вперед и вверх при полуоткрытом рте. При потере зубов места прикрепления уздечек и складок на десне не изменяются, но из-за атрофии альвеолярного отростка они как бы приближаются к его центру. Осматривая преддверие полости рта, необходимо определить границы перехода неподвижной слизистой оболочки в подвижную, а в последней определить границу перехода пассивно-подвижной слизистой в активно-подвижную. Более подробно об этом написано при характеристике клинической анатомии беззубого рта.
Термометрия и электрометрия
Для
получения точных данных о состоянии
пульпы можно использовать электродиагностику.
В клинике используют утройство от
универсальной стоматологической
установки или специальный аппарат для
определения электровозбудимости зуба.
Доказано,
что зуб с живой пульпой реагирует на
электроток в пределах от 2 до 6 мкА.
Реакция пульпы на электроток более 6
мкА свидетельствует о паталогическом
процессе в ней, а более 50 мкА – о ее
некрозе. Если при обследовании опорных
зубов для несъемного протезирования
электродиагностика выявила снижение
порога возбудимости пульпы, тогда для
уточнения диагноза используют
рентгенографию.
Терапевтическая стоматология
- Терапевтическая стоматология
- Основные принципы организации клиники терапевтической стоматологии
- Руководство к практическим занятим по терапевтической стоматологии
- Учебный курс по терапевтической стоматологии
- Пломбирование кариозных полостей вкладками
- Зубной налет
- Пломбировочные материалы
- Профилактика и лечение кариеса зубов
- Микроэлементы в профилактике кариеса зубов
-
Общая стоматология
- Анатомо-физиологические особенности челюстно-лицевой области
- Методы обследования стоматологических больных
- Обезболивание в стоматологии
- Болезни зубов
- Некариозные поражения твердых тканей зуба
- Пародонтоз
- Хроническая очаговая инфекция полости рта
- Болезни слизистой оболочки полости рта
- Поражения челюстно-лицевой области при коллагенозах
- Заболевания тройничного и лицевого нервов
- Заболевания слюнных желез
- Операция удаления зуба
- Осложнения операции удаления зуба
- Воспалительные заболевания челюстно-лицевой области
- Специфические воспалительные заболевания челюстно-лицевой области
- Опухоли челюстно-лицевой области
- Травматология челюстно-лицевой области
- Особенности заболеваний зубов и челюстей в детском возрасте
- Патология прорезывания зубов
- Врожденные расщелины лица и неба
- Лечение заболеваний в детской терапевтической стоматологии
- Фармако-терапевтический справочник
- Кариес
I. Основные материалы в ортопедической стоматологии
а) Металла веские сплавы на основе:
— железа (нерж. сталь, припой);
— золота (900°, 750°, припой);
— кобальта и хрома (КХС);
— серебра и палладия (серебряно-палладиевый сплав).
б) Пластмассы на основе:
1. акрилатов (горячей полимеризации);
— Этакрил, Акронил, Акрел, Фторакс, Бакрил;
— бесцветная пластмасса (для изготовления базисов протезов);
— Синма (для изготовления фасеток, пластмассовых коронок, искусственных зубов);
2. акрилатов (холодной полимеризации, самотвердеющие):
— Карбопласт (для индивидуальных ложек);
— Протакрил (починка протезов, ортодонтических аппаратов);
— Редонт 01, 02, 03 (для перебазировки, починки, изготовлении ортодонтических аппаратов);
— Акрилоксид (починка фасетки, пластмассовой коронки):
— Стадонт (временное шинирование).
в) Эластические пластмассы:
1. акриловые:
— Эладент — 100, ПМ, Денталон плюс, Уфи-гелъ (для изготовления элатичной подкладки);
2. силиконовые:
— Ортосил, Ортосил-М, Моллопласт-Б, Эластопласт, Моллосил (перебазировка эластичной массой холодной полимеризации в полости рта);
— Боксил — боксерская шина;
3. полихлорвиниловые:
— Ортопласт, Эластопласт, Поладур (для челюстно-лицевого протезирования, изготовления боксерской шины).
г) Керамические материалы:
а) фарфоровые массы (Гамма, МК, Радуга России, Дуцера, Классик);
б) ситаллы (Сикор).
Анамнез
При собирании анамнеза важно получить данные о перенесенных заболеваниях, их осложнениях, о состоянии внутренних органов, особенно пищеварительной, нервной, сердечно-сосудистой систем, т.е. о заболеваниях, которые надо учитывать в процессе ортопедического лечения
Например, после излечения сердечно-сосудистой системы (инфаркт миокарда, стенокардия) вместо несъемных протезов необходимо применять съемные, чтобы устранить такой травмирующий нервно-сосудистую систему фактор, как множественное препарирование зубов. Если же врач решит использовать несъемные протезы, получив на это разрешение соответствующего специалиста, то протезирование необходимо проводить обязательно с применением обезболивания, включая и общий наркоз.
Наличие у обследуемого таких заболеваний, как ревматоидный полиартрит, пиелонефрит, гломерулонефрит, признаков хронической инфекции невыясненной этиологии обусловливает необходимость тщательной оценки состояния периапикальных тканей как зубов, так и корней зубов, а также качества их лечения. В случаях установления очагов хронического воспаления, не поддающихся излечению, зубы не могут быть использованы для ортопедического лечения. Их необходимо удалить, чтобы устранить влияние на организм возможных очагов хронической инфекции.
Бронхиальная астма является противопоказанием к применению слепочных материалов, имеющих запах (репин, тиодент). По этой же причине противопоказана перебазировка съемных протезов непосредственно в полости рта. Препарирование зубов у этих больных необходимо проводить при постоянном увлажнении зубов и режущего инструмента, так как запахи и пыль могут вызвать приступ астмы. Перед лечением необходимо выяснить, чем снимается приступ астмы у каждого конкретного больного
Важное значение имеют социально-бытовые факторы (жилищные и производственные условия, питание, отрицательные эмоции и др.)
Далее следует выяснить этиологию и течение данного заболевания (кариес зубов и его осложнения) пародонтит или пародонтоз, травма, аномалии зубочелюстной системы, болезни слизистой оболочки, опухоли, аллергия), каково влияние дефекта зубного ряда на психику больного, имеются ли функциональные нарушения, пользовался ли больной ранее протезом, какой конструкции, продолжительность привыкания к нему, какие были недостатки. Все эти сведения весьма ценны, они помогают выявить патогенез заболевания, характер функциональных нарушений, устранить недостатки имеющегося протеза и способствуют более полному восстановлению функций путем рационального протезирования.
Исходя из анамнеза и субъективных симптомов, врач делает предположения:
1) о характере заболевания (острое или хроническое);
2) о локализации пораженного органа и состоянии других органов зубочелюстной системы;
3) о возможных причинах заболевания (этиологический фактор). Можно также предположить наличие у больного той или иной формы заболевания зубочелюстной системы.
Таким образом, на втором этапе врач оперирует несколькими предположениями. Эти рабочие гипотезы способствуют целенаправленному проведению дальнейших исследований (поликлинические и лабораторные) для получения исчерпывающих объективных данных о заболевании. Как на этом этапе, так и на последующих нецелесообразно окончательно останавливаться ни на одном из предположений и устанавливать окончательный диагноз. Опыт показывает, что первоначальные предположения могут претерпевать значительные изменения и быть полностью или частично отвергнуты. Например, единственная жалоба больного на отсутствие в течение 5-6 лет жевательных зубов, удаленных вследствие осложнений кариозного процесса, может послужить основанием для предварительного предположения о наличии лишь частичного отсутствия зубов. В то же время при объективном исследовании врач, помимо отсутствия зубов, может установить, например, значительное снижение высоты нижнего отдела лица, а также перемещение зубов. Ясно, что в этом случае диагноз и план лечения будут совершенно иными, чем при наличии лишь дефекта.
Что занимается ортопед?
Стоматолога-ортопеда часто называют протезистом, ведь установка конструкций – основной вид его деятельности. Кто же обращается к врачу данной специализации? Его помощь нужна пациентам с такими проблемами:
- полное или частичное разрушение зуба с сохранением здоровых корней;
- отсутствие одной, нескольких единиц или полная адентия;
- подвижность, чувствительность зубов;
- пародонтоз;
- пародонтит;
- эстетические дефекты зубов (пациента не устраивает форма или размеры);
- изменение оттенка восстановленной единицы или выход из строя установленного протеза;
- патологии височно-нижнечелюстного сустава;
- проблемы с измельчением пищи при жевании.
Деятельность ортопеда направлена на восстановление натурального зуба или его замену искусственным, т. е. это специалист, вставляющий вкладки, коронки, мосты или накладки, которые будут максимально эстетичны и удобны. Протезы или импланты не должны влиять на комфорт пережевывания пищи или звукопроизношение.
К ортопеду пациента может направить врач другой специализации – терапевт или хирург. В обязанности терапевта входит только лечение зубов – если единица уже разрушена, то он не сможет помочь и порекомендует обратиться к протезисту для восстановления ее функциональности. Аналогичное направление выдает и хирург, после того как удалит зуб, который невозможно спасти. Кстати, ортопеды часто совмещают свою деятельность с хирургической практикой, поскольку монтаж некоторых протезов требует оперативного вмешательства.
Многие люди путают названия «ортопед» и «ортодонт», хотя это разные специализации. Что такое ортодонтия в стоматологии? Стоматологи-ортодонты исправляют дефекты прикуса, т. е. с помощью специальных приспособлений (брекетов, кап, ретейнеров) выравнивают зубы, которые неправильно стоят в ряду.
Бизнес и финансы
БанкиБогатство и благосостояниеКоррупция(Преступность)МаркетингМенеджментИнвестицииЦенные бумагиУправлениеОткрытые акционерные обществаПроектыДокументыЦенные бумаги — контрольЦенные бумаги — оценкиОблигацииДолгиВалютаНедвижимость(Аренда)ПрофессииРаботаТорговляУслугиФинансыСтрахованиеБюджетФинансовые услугиКредитыКомпанииГосударственные предприятияЭкономикаМакроэкономикаМикроэкономикаНалогиАудитМеталлургияНефтьСельское хозяйствоЭнергетикаАрхитектураИнтерьерПолы и перекрытияПроцесс строительстваСтроительные материалыТеплоизоляцияЭкстерьерОрганизация и управление производством
Вопрос 2
Историяразвитияортопедическойстоматологии.
Роль
отечественныхученыхвеестановлении
Зубное
протезирование было известно еще до
нашей эры. При раскопках на территории
Древнего Египта и Междуречья были
найдены зубные протезы, изготовленные
4500 лет назад. Золотая проволока
использовалась не только для фиксации
протезов, но и для шинирования подвижных
зубов. Зубное протезирование было
развито в Римской Империи. В эпоху
Возрождения выдающиеся зубоврачевателем
был французский хирург Амбруаз Паре.
В
1728 г. вышло в свет руководство по
зубоврачеванию Пьера Фошара «Зубная
хирургия, или трактат о зубах». Многие
(и не без основания) считают Фошара
основателем научного зубоврачевания.
Ему принадлежит разработка ряда методик
зубного протезирования, например,
крепления полных съемных протезов
пружинами. Фошар, кроме того, усовершенствовал
небный обтуратор, соединив его с протезом.
Ему также принадлежит идея конструкции
штифтовых зубов. Он пытался исправлять
неправильное расположение передних
зубов при помощи лигатуры и примитивного
аппарата. Для протезов Фошар, как и его
предшественники, использовал слоновую
и бычью кости, золото, зубы обезьян и
человека.
Протезированием
долгое время занимались не врачи, а
цирюльники, банщики и ювелиры. По
истечении веков ортопедические вопросы
перешли в руки хирургов. С появлением
дантистов ортопедическая стоматология
стала формироваться самостоятельно.
До начала нынешнего столетия все
специалисты этой области имели среднее
специальное образование. Позже произошла
реформа и образование стало высшим.
В
России первая
книга по зубоврачеванию «Даптистика,
или зубное искусство о лечении зубных
болезней, с приложением детской гигиены».
Позднее вышли другие работы: «Зубопротезная
техника» (Перельман, 1910), «Патологическая
анатомия полости рта и зубов человека»
(Абрикосов, 1914).
В
первую мировую войну зубной врач
киевского госпиталя С. С. Тигерш-тедт
предложил метод шинирования отломков
челюстей, который описал в монографии
«Военно-полевая система лечения и
протезирования огнестрельных
челюстных ранений» (1916).
Постепенно
складывались теоретические основы
ортопедической стоматологии. Они
нашли отражение в работах: «Симптоматическое
значение аномалий зубной системы»
(Агапов, 1929), «Основы протезного
зубоврачевания» (Гофунг, 1923),
«Архитектура нижней челюсти» (Катц,
1931), «К этио-логии так называемых
аномалий прикуса» (Ванкевич, 1938).
Изучение нарушений функции жевания
ознаменовалось созданием статической
системы определения жевательной
способности Н.И. Агаповым и метода
функциональной
пробы
Тельмана.
В
1940 г. вышел первый учебник по ортопедической
стоматологии (Н.А-Астахов. Е.М. Гофунг и
А.Я. Катц). Изданием этого учебника
закончилось оформление советской
ортопедической стоматологии как науки,
и она по праву заняла свое место в ряду
других медицинских дисциплин.
В
1936 году в Ленинграде был открыт
стоматологический институт. Там была
кафедра ортопедической стоматологии.
В 1954 году по решению ЦК КПСС Ленинградской
стоматологический институт был переведен
в г.Калинин. В 1959 году в 1 ЛМИ
им.акад.И.П.Павлова открыли стоматологический
факультет с кафедрой ортопедической
стоматологии, которую возглавил профессор
И.С.-Рубинов. Как последователь
физиологического направления в
ортопедической стоматологии он
совершенствовал методы обследования
— миотонометрию, электромиографию,
гнатодинамометрию. После него кафедрой
заведовал профессор Л.М.Перзашкевич.
В 1989 году его сменил В.Н.Трезубов.
К
настоящему времени сформировалось
несколько отечественных ортодон-
тических
школ:
Московская
(Курляндский,
Копейкин); Ленинградская-Петербургская
(Катц,
Рубинов, Перзашкевич, Костур, Цимбалистов,
Трезубов); Тверская
(Гаврилов);
Казанская,
Нижегородская (Жулев).
Перечисленные
деятели — профессора — занимались научными
исследованиями, подготовкой научных
кадров, участвовали в научных съездах,
конференциях, форумах российского
и международного уровня. Имеют много
научных публикаций, являются авторами
учебников.
История
Получение рентгеновского изображения, XIX век
История рентгенологии начинается в 1895 году, когда Вильгельм Конрад Рентген впервые зарегистрировал затемнение фотопластинки под действием рентгеновского излучения. Им же было обнаружено, что при прохождении рентгеновских лучей через ткани кисти на фотопластинке формируется изображение костного скелета. Это открытие стало первым в мире методом медицинской визуализации, до этого нельзя было прижизненно, не инвазивно получить изображение органов и тканей. Рентгенография очень быстро распространилась по всему миру. В 1896 году в России был сделан первый рентгеновский снимок.
В 1918 году в России была создана первая рентгенологическая клиника. Рентгенография используется для диагностики все большего числа заболеваний. Активно развивается рентгенография легких. В 1921 году в Петрограде был открыт первый рентген стоматологический кабинет. Активно ведутся исследования, совершенствуются рентгеновские аппараты. Советское правительство выделяет средства на развертывание производства рентгеновского оборудования в России. Рентгенология и производство оборудования выходят на мировой уровень.
Сейчас рентген грудной клетки часто используется для диагностики заболеваний, вызванных инфекциями легких. Однако этот метод оказался малоэффективен для обнаружения ранних стадий вирусных пневмоний, вызванных COVID-19.
Американские исследователи во главе с профессором Университета штата Огайо изучили рентгеновские снимки 630 пациентов с подтвержденным коронавирусом и выраженными симптомами. В 89 процентах случаев на рентгене не было заметно никаких отклонений, или они были незначительными. Практика врачей ГКБ №40 в поселке Коммунарка, которые первыми приняли на себя удар пандемии в России, также подтвердила эти выводы. Тем не менее, на более поздних этапах с помощью рентгенографии можно получить точные и качественные результаты. Именно поэтому в текущей ситуации особенно актуальны портативные аппараты, которые можно применять в палатах пациентов в тяжелом состоянии.
В настоящее время рентгенография остается основным методом диагностики поражений костно-суставной системы. Важную роль играет при обследовании легких, особенно в качестве скринингового метода. Методы контрастной рентгенографии позволяют оценить состояние внутреннего рельефа полых органов, распространённость свищевых ходов и др.
13 июля 2018 года новозеландскими учёными в Женеве был представлен рентгеновский аппарат, который способен делать трёхмерные цветные снимки.


 Опрос и осмотр ортопедического больного
Опрос и осмотр ортопедического больного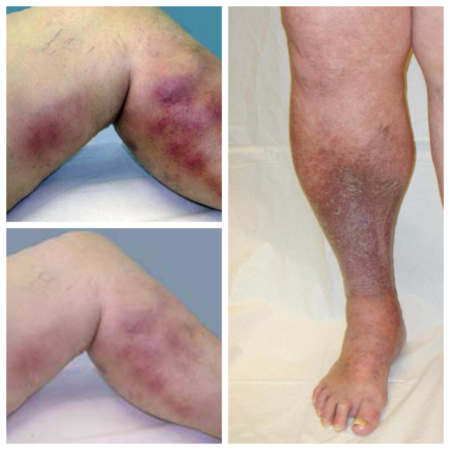 Проведение ультразвукового исследования стопы
Проведение ультразвукового исследования стопы Уздг магистральнх артерий головы суть исследования, а также показания к прохождению
Уздг магистральнх артерий головы суть исследования, а также показания к прохождению


 Применение ортопедического пластыря
Применение ортопедического пластыря На заметку родителям дошкольника: как определиться с выбором детского ортопедического стула
На заметку родителям дошкольника: как определиться с выбором детского ортопедического стула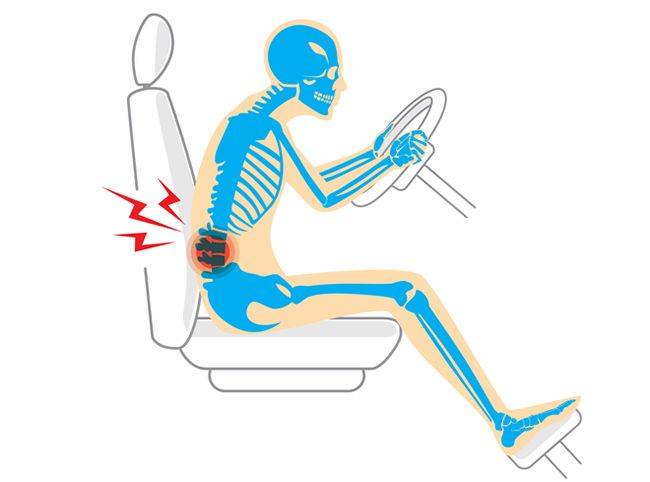 Как выбрать подушку ортопедического типа на сиденье для водителя
Как выбрать подушку ортопедического типа на сиденье для водителя Несколько вариантов изготовления ортопедического коврика своими руками
Несколько вариантов изготовления ортопедического коврика своими руками