Содержание
- 1 Советы специалистов для гармоничного развития
- 2 Всегда ли ортопед наблюдает пациента?
- 3 Инструментальные и аппаратурные методы обследования ортопедического больного
- 4 Какие врачи занимаются ортопедией
- 5 Врач ортопед и ортопедия
- 6 Как выбрать ортопедическую клинику
- 7 Методы лечения в ортопедии
- 8 Форма и размер черепа
- 9 Осмотр головы и шеи
- 10 Методы диагностики
- 11 2)Осмотр
- 12 Телерентгенологическое исследование в стоматологической практике
- 13 Какое обследование может потребоваться
- 14 Еще по теме «Что лечит детский ортопед: кривошея, сколиоз, кифоз»:
- 15 Изучение рентгенограмм зубов
Советы специалистов для гармоничного развития
Основные советы для гармоничного развития мышечной и костной системы малыша:
- Малышу необходимо поворачивать голову и в правую и в левую сторону, – это даст равномерную нагрузку на мышцы. Нужно укладывать малыша на разные стороны кроватки, подходить к нему с разных сторон, поворачивать лицом поочередно вправо и влево. Правильный тонус мышц поможет ребенку избежать проблем с позвоночником, когда он начнет садиться;
- В первые месяцы ребенок должен проводить основное время на спине или на животе. Его мышцы недостаточно окрепли, чтобы удерживать ребенка в правильном положении. Расположение на боку, попытка посадить, поставить его преждевременно оказывают основную нагрузку на позвоночник и вызывают его искривления. Правильному развитию мышц способствует переворачивание в обе стороны, плавание, гимнастика, массаж;
- Ребенок должен спать без подушки, чтобы формировался правильный изгиб шейного отдела позвоночника, нужен матрас средней жесткости, чтобы не оставались вмятины после сна;
- Основные движения малышей выполняются одной рукой. Взяв первый раз игрушку в правую, они в последствии чаще используют именно эту руку. Нужно давать ребенку предметы в обе ручки.
- Стоит отказаться от тугого пеленания, которое может вызывать спазмы бедренных мышц. Свободное движение ножек малыша способствует правильному развитию и позволяет избежать вредной нагрузки на суставы.
Всегда ли ортопед наблюдает пациента?
Пациент может получить консультацию хирурга-ортопеда, но в последующем не наблюдаться у него постоянно. Дело в том, что не всегда имеющиеся проблемы требуют узкоспециализированной помощи. Полученные от ортопеда рекомендации по обследованию и лечению нередко можно проходить по месту жительства, это будет контролировать хирург. При необходимости пациент может получить направление на госпитализацию в специализированный стационар.
В ряде случаев пациент периодически направляется на повторную консультацию к хирургу-ортопеду. Это может быть необходимо для контроля проводимого лечения или планового обследования перед получением (или подтверждением) инвалидности.
Не стоит отказываться от консультации хирурга-ортопеда. Этот специалист поможет уточнить характер имеющихся изменений в опорно-двигательной системе, даст четкие рекомендации и при необходимости поможет правильно подобрать необходимые ортопедические приспособления.
Инструментальные и аппаратурные методы обследования ортопедического больного
При обследовании больного требуется большая наблюдательность, так как при этом решаются такие важные вопросы, как план дальнейшего протетического лечения и выбор конструкции протеза или ортопедического аппарата. В некоторых случаях рассматриваются показания к ортодонтическому лечению или сочетанию двух методов лечения — ортодонтического и протетического для полного восстановления формы и функции органов зубочелюстной системы. В настоящее время, помимо физических методов исследования, применяются инструментальные и аппаратурные методы: перкуссия, аппаратурное измерение степени подвижности зубов, термометрия, электрометрия, рентгенография и др.
Какие врачи занимаются ортопедией
Направление ортопедической деятельности может быть разным:
- Ортопед в обычном понимании – это специалист, который занимается исправлением врожденных и приобретенных деформаций, застарелых травм, воспалительных и дистрофических патологий суставов. Он использует преимущественно консервативные методы лечения: ношение протезов и ортезов, прием медикаментов, массаж, гипсование, физиопроцедуры. Этот набор возможностей позволяет вылечить несложные виды повреждений (закрытый перелом, сколиоз, плоскостопие), а также компенсировать более серьезные патологии, не поддающиеся полному излечению (спастика мышц при ДЦП, утрата конечности).
- Травматолог занимается острыми, только что приобретенными повреждениями – переломами, вывихами, растяжениями, но его различия с ортопедом настолько условны, что выпускник интернатуры/ординатуры получает общую специализацию «врач травматолог-ортопед».
- Хирург-ортопед лечит, что и обычный ортопед, но с более радикальным подходом. Он помогает тех случаях, когда консервативная терапия невозможна или не приносит должного результата: открытые и сложные переломы, артрозное разрушение суставов, слишком короткие или неравномерные по длине конечности, деформации скелета, мешающие работе внутренних органов и т.д.
На заметку! Поражение опорно-двигательного аппарата может быть следствием иных внутренних патологий, поэтому работа ортопеда тесно пересекается с неврологией, эндокринологией, иммунологией. Без консультации соответствующих специалистов вылечить некоторые заболевания опорно-двигательной системы, такие как остеопороз, межпозвонковую грыжу, ревматоидный или псориатический артрит, затруднительно.
Имеют отношение к ортопедии и более узкие направления смежного типа:
- протезирование – замена утраченных или нефункциональных структур искусственными суррогатами – протезами;
- лечебная реабилитация – комплекс мер для восстановления или компенсации функций человеческого организма;
- спортивная медицина – занимается медицинским контролем за подготовкой студентов;
- подиатрия – лечение заболеваний стопы и голени;
- вертебрология – раздел, изучающий патологии позвоночного столба и т.п.
Врач ортопед и ортопедия
Врач в ортопедии должен обладать определённой квалификацией. При выборе ортопеда и клиники ортопедии стоит внимательно изучать документы, свидетельствующие по получении профессионального образования. У доктора должны быть на руках следующие документы:
- диплом об окончании высшего медицинского учебного заведения с получением квалификации лечебное дело;
- свидетельство об успешном прохождении интернатуры;
- сертификат специалиста, который имеет ограниченный срок действия и требует регулярного подтверждения своей профессиональной квалификации после прохождения дополнительных курсов обучения;
- свидетельство о прохождении курса профессиональной дополнительной подготовки по специальности «Ортопедия и травматология» (либо у врача может быть диплом об окончании ВУЗа по данной специальности).
При большом стаже работы у доктора могут быть многочисленные грамоты, благодарственные письма, свидетельства о присвоении категории. Также может поинтересоваться отзывами пациентов.
Если врач ортопед работает в клинике ортопедии, то у данного лечебного учреждения должна быть действующая на сегодняшний день специальная лицензия. Это документ установленного государственного образца. Он дает право на оказание медицинской помощи населению. Для того, чтобы получить лицензию, клиника должна соответствовать всем государственным стандартам, гарантирующим безопасность и высокий уровень качества оказываемых услуг.
Как выбрать ортопедическую клинику
Чтобы посещение ортопеда благотворно сказалось на последующем самочувствии, восстановлении здоровья, целесообразно учитывать ряд факторов для грамотного выбора медучреждения.
Когда требуется обратиться в ортопедическую клинику
Ортопедические заболевания бывают трех видов:
- врожденные;
- инфекционные;
- приобретенные (травматические).
Помощь дипломированного ортопеда требуется, если появились тревожные симптомы. В перечень входят:
- болевые ощущения (в спине, суставах, конечностях);
- нарушение подвижности конечностей;
- хруст в суставах;
- опухание суставов;
- онемение кистей рук;
- ломота, ноющая боль при смене погоды;
- нарушение осанки;
- быстрая утомляемость.

Рассмотрим, какие бывают хронические заболевания, при которых требуется постоянное наблюдение у травматолога-ортопеда:
- травмы позвоночника;
- остеохондроз;
- артрозы суставов;
- ревматоидный артрит;
- перелом шейки бедра;
- вывихи коленного или плечевого суставов.
Родителям важно знать, на что обратить внимание, когда требуется неотложная помощь врача ребенку:
- врожденный вывих бедра;
- сутулость;
- жалобы на боль в конечностях, спине;
- косолапость;
- плоскостопие;
- кривошея.
Ортопеды по показаниям назначают консервативное или оперативное лечение с последующим наблюдением. Используются:
- физиотерапия;
- ортопедические аппараты;
- лечебная физкультура;
- массаж.
При своевременном лечении пороки и аномалии поддаются коррекции, если обратиться в хорошую ортопедическую клинику.
Критерии выбора
В стране действуют ортопедические заведения двух типов: бюджетные — государственные, с оказанием бесплатных услуг, и частные, где обслуживают больных платно
Тип клиники не принципиален при выборе, важно учитывать качественные показатели — критерии выбора:
- техническое оснащение;
- опыт врачей;
- отзывы пациентов.
Техническое оснащение. Для проведения точной диагностики, полноценного лечения требуется современное высокотехнологичное оборудование, сверхточные аппараты, медицинские материалы от лучших производителей. Выбирая клинику, уместно поинтересоваться техническим оснащением.
Опыт врачей. Чем квалифицированнее врачи в медучреждении, тем больше пациентов туда обращается, ведь профессионалам доверяют, когда речь идет о собственном здоровье. Уместно уточнить, каков стаж работы доктора по специальности, когда он последний раз проходил курсы повышения квалификации, есть ли у него награды и поощрения за медицинскую деятельность. Большой плюс, если врач ведет научную работу, что гарантирует большой багаж теоретических полезных знаний. Многие московские клиники дорожат лучшими специалистами, потому что они увеличивают поток пациентов, повышают престиж учреждения.
Отзывы пациентов. Популярность клиники обусловлена многочисленными отзывами. Самые хорошие всегда имеют огромное количество положительных откликов со стороны больных, слов благодарности лечащим врачам, персоналу
При выборе учреждения необходимо тщательно изучить все возможные источники, где публикуются отзывы, обращая внимание на развернутые, обоснованные суждения. Информация, размещенная на официальном сайте столичной клиники, часто оказывается лишь рекламой для привлечения новых посетителей
Полностью полагаться на нее нельзя: за яркой картинкой на деле может скрываться неприглядная действительность. Важный момент — советы знакомых и друзей, имеющих опыт обращения в медучреждение. В данном случае можно из первых уст узнать достоверные сведения, которые помогут принять решение.

Рекомендации
- Прежде чем записаться на прием, уместно изучить информацию о медицинском учреждении на официальном сайте, уточнить, сколько стоит лечение, найти местоположение учреждения на карте, чтобы знать, как добраться.
- По возможности вести здоровый образ жизни, правильно питаться, не злоупотреблять занятиями спортом, своевременно отдыхать для разгрузки суставов.
- При возникновении неприятных симптомов в области конечностей, шеи, спины обратиться к специалисту, не тянуть с началом лечения. Тем более, что костные и суставные заболевания протекают длительное время со скрытой симптоматикой. Это означает, что появление неприятных ощущений свидетельствует об активной фазе болезни, несвоевременное лечение которой неминуемо приведет к большим проблемам с движением, вплоть до парализации, потери конечности.
- Следить за здоровьем и самочувствием детей с первых дней жизни, срочно принимать меры по ликвидации врожденных и приобретенных ортопедических нарушений.
- При выборе медучреждения предпочтение отдавать тому, где доктора совмещают практику с научными исследованиями, совершенствуясь в профессиональной деятельности.
Методы лечения в ортопедии
По итогам диагностики, лечение проводят с использованием консервативных и/или хирургических методов.
Консервативные методы
Лекарственная терапия подразумевает прием медикаментозных средств
- противовоспалительные препараты – кортикостероиды и НПВС;
- миорелаксанты – для устранения спазмов и мышечных контрактур;
- препараты для улучшения микроциркуляции крови;
- восстанавливающие биостимуляторы и хондропротекторы;
- обезболивающие средства;
- витаминно-минеральные комплексы с содержанием кальция, кремния, марганца, цинка, меди, витаминов Д, А, С и др.;
Иммобилизация необходима для фиксации поврежденных структур в физиологически правильном положении. Используют гипсование и фиксирующие повязки, шины, скелетное вытяжение с помощью спиц.
Ношение ортезов, протезов, корректирующих устройств позволяет компенсировать, а в некоторых случаях (корректор осанки) – даже восстановить нормальную функцию опорно-двигательного аппарата.
Физиотерапия, ЛФК и мануальная терапия – эффективны в работе реабилитологов. Позволяют разработать поврежденный участок, снять спазмы, контрактуры, восстановить нормальное кровообращение в тканях.
Хирургическое вмешательство
Хирургическая ортопедия активно осваивает компьютерное моделирование, эндопротезирование, приемы остеосинтеза. Обыденным явлением стали:
- аппараты остеосинтеза – аппараты Илизарова для фиксации обломков и восстановления нормальной структуры кости;
- искусственные суставы – как сустав целиком, так и отдельные его структуры, например, эндопротез суставной жидкости;
- эндоскопия суставов (артроскопия).
На заметку! Самые сложные операция проходят на стыке ортопедии и неврологии. Помимо вертебральной хирургии, большой популярностью пользуется хирургия кисти, которая позволяет лечить так называемый карпальный синдром (наиболее распространенный вид туннельного синдрома).
Форма и размер черепа
Отклонение от нормы — возможная патология. . .
Гидроцефалия — это чрезмерное увеличение размеров черепа, родничков, вызванное увеличением количества спинномозговой жидкости в полости черепа. При этом заболевании изменяется и форма черепа — его мозговой отдел значительно преобладает над лицевым, лобная часть резко выступает вперед, в области висков и лба наблюдается выраженная венозная сеть.
Микроцефалия — это уменьшение размеров черепа и раннее закрытие родничков. При врожденной микроцефалии размеры черепа малы с рождения, черепные швы сужены, роднички или закрыты, или небольших размеров. В дальнейшем отмечается замедленный темп прироста окружности головы, так что иногда у ребенка 2-3 лет размеры черепа почти такие же, как и при рождении. При микроцефалии череп имеет специфическую форму: мозговой отдел черепа меньше лицевого, лоб маленький, покатый, линия лба и носа скошена.
Такие состояния, как гидро- и микроцефалия, в дальнейшем приводят к задержке умственного и физического развития и поэтому требуют коррекции с самого раннего возраста!
. . .или повод для дальнейших обследований?
Но всякое ли отклонение от нормы однозначно должно свидетельствовать о патологическом состоянии? Конечно, нет! Клинические наблюдения показывают, что есть множество факторов, которые влияют на форму и размер головы. Конечно, даже небольшое увеличение или уменьшение окружности черепа у новорожденного по сравнению с возрастной нормой можно рассматривать как фактор риска в отношении развития гидроцефалии или микроцефалии, однако не следует впадать в панику, едва обнаружив, что головка ребенка немного больше или меньше нормы: это обстоятельство должно прежде всего стать сигналом к необходимости проведения дополнительных обследований для исключения патологических состояний. Какие же это обследования?
- Абсолютно безопасным и достоверным методом является нейросонография (ультразвуковое исследование головного мозга через большой родничок). Это исследование поможет не только увидеть изменения структуры головного мозга и признаки повышения внутричерепного давления, но и оценить кровоток по основным сосудам головного мозга.
- Еще более достоверным методом является ядерно-магнитный резонанс головного мозга (ЯМР), однако данное исследование для малышей осуществляется под общим наркозом, поэтому проводят его только по достаточно веским показаниям.
- В данном случае также необходимы консультации окулиста и нейрохирурга.
Осмотр головы и шеи
Когда проводится осмотр головы малыша, обращают внимание на две особенности. Первое — это форма головы, она должна быть круглой и симметричной
Для этого нужно что бы ребенок не залеживался в кроватке, брать его на руки, показывать например, картинки с разных сторон
Первое — это форма головы, она должна быть круглой и симметричной. Для этого нужно что бы ребенок не залеживался в кроватке, брать его на руки, показывать например, картинки с разных сторон.
Второе – это положение головы, а точнее поворот головы малыша в обе стороны или только в одну. Если доктор диагностировал второе, первым делом нужно исправить обычное положение головы, так как в последствии это будет причиной развития деформации черепа с одной стороны. Ребенок всегда смотрит в сторону «раздражителя», поэтому через день меняем его положение в кроватке.
Неправильное положение малыша может дать и более серьезное заболевание. Искривление мышцы отвечающей за кивание приводит к неправильному положению головы. Даже дома мама может заметить постоянный наклон головы ребенка на больную сторону, а подбородок при этом повернут на здоровую.
Проводя ощупывание мышцы шеи можно обнаружить болезненное образование толщиной до 3 см. При попытке положить голову ровно, малыш может скривится или расплакаться от неприятных ощущений. Если упустить эту проблему, позже явно будет видна асимметрия лица и опущение щечной мышцы.
Для профилактики и лечения мышечной кривошеи доктор назначит пройти курс массажа или физиотерапии (в зависимости от стадии запущенности), а также применения специальных подголовников.
Методы диагностики
Для установления диагноза может потребоваться дообследование:
-
Общий анализ крови, биохимия крови, мочи — помогут определить признаки воспаления, нарушения обмена кальция, помогут диагностировать артрит, подагру, остеопороз;
-
Диагностическая пункция сустава — применяют при скоплении жидкости в суставной полости и последующего лабораторного исследования;
-
УЗИ суставов и мягких тканей — позволяет визуализировать патологию без лучевой нагрузки, при синовитах и бурситах, тендините и миозите любой локализации, растяжениях и разрывах мышц и сухожилий;
-
Рентгенография — незаменима в диагностике переломов и вывихов костей, остеоартрите (артрозе), остеохондрозе;
-
МРТ (магнитно-резонансная томография) — самый точный метод, дает возможность послойно сканировать любые ткани при травмах и заболеваниях;
-
КТ (компьютерная томография) — помогает просканировать костную ткань, построить 3-х мерное изображение (3D);
-
Денситометрия — определяет плотность костной ткани при подозрении на остеопороз, остеонекроз;
-
Плантография — применяют для выявления плоскостопия, патологии стоп.
2)Осмотр
При внешнем осмотре
определяют наличие или отсутствие
асимметрии лица (губ, щек, углов рта,
носа, соотношение верхней и нижней губ,
линию их смыкания, размер нижней трети
лица,угла нижней челюсти) других
деформаций, изменение цвета лица,
мимические нарушения. Сглаженность
носогубных складок, парезы, опухоли,
воспалительные состояния, рубцы, дефекты,
возникшие после травмы или других
патологических процессов.
При обследовании
органов полости рта врач всегда проводит
сопоставление увиденного с физиологическими
вариантами строения этого органа.
Обследование
проводят в следующей последовательности:
— оценка зубов и
зубных дуг, дефектов в них;
— определение
состояния окклюзии и движений нижней
челюсти;
— оценка слизистой
оболочки полости рта и челюстных костей.
При осмотре
слизистой оболочки преддверия полости
рта определяют цвет и состояние десен
(агрофия, гипертрофия, отек, стоматит,
свищи,рубцы, тяжи).
При исследовании
удобно пользоваться электросветовым
шпателем из пластмассы.
Для обследования
зубных рядов пользуются острым зондом.
ОЦЕНКА СОСТОЯНИЯ
ЗУБОВ И ПАЛЬПАЦИЯ.
Осмотр и исследование
зубов проводят с помощью зонда, зеркала
и пинцета, начиная с зубов правой стороны
нижней челюсти, последовательно доходят
до зубов левой стороны, а затем переходят
на верхнюю челюсть и далее проводят
осмотр слева направо. Оценка зубов
складывается из определения формы
коронки, состояния твердых тканей
коронковой части и корня, тканей
периодонта, включая периапикальную
область, состояния пульпы зуба.
Метод пальпации
имеет большое значение при обследовании
полости рта перед съемным протезированием.
Метод пальпаторного
обследования особенно ценен для
диагностики повреждений челюстно-лицевой
области: болевая точка около альвеолы
одного зуба или
группы зубов говорит о повреждении зуба
или альвеолы; наличие болевой точки на
крае нижней челюсти указывает на травму
и возможность перелома ее тела и т.д.
Метод пальпации
помогает уточнить диагноз. Пальпация
лимфатических узлов (в подбородочной,
надчелюстной и подчелюстной областях,
на шее), а также околоушных и других
слюнных желез дает возможность судить
об их
плотности,
болезненности, подвижности и
дифференцировать воспалительные
процессы от бластоматозных и другой
патологии. Пальпация мышц позволяет
оценить их тонус и болезненные точки
(зоны).
Инструментальные
и аппаратурные методы обследования:
ПЕРКУССИЯ.
Метод перкуссии
используется чаще всего для диагноза
острых и хронических периодонтитов.
Ручкой зонда, пинцета или другим подобным
инструментом слегка
постукивают по исследуемому зубу.
Болезненность
перкуссии в горизонтальном направлении
является признаком поражения маргинального
пародонта, часто травматического
характера (нависающая пломба, край
искусственной коронки, острые края
разрушенных зубов, неправильное положение
кламмера съемного протеза и др.)
Если перкуссия
болезненна в вертикальном направлении,
то в зависимости от интенсивности
болевых ощущений можно предположить
наличие
хронического или
обострившегося воспалительного очага
в апикальной области.
Heuser и Роhl
рекомендуют пользоваться для
диагностических целей методом звуковой
перкуссии и по качественной характеристике
звука судят
о состоянии пульпы
и периодонта.
Известна также
перкуторная проба «дрожания корня» в
апикальной области.
Телерентгенологическое исследование в стоматологической практике
Под термином «телерентгенография» понимают выполнение исследования при большом фокусном расстоянии, обеспечивающем минимальное искажение размеров исследуемого органа. Полученные таким путем снимки используются для проведения сложных антропометрических измерений, позволяющих оценить взаимоотношение различных отделов лицевого черепа в норме и при патологических состояниях. Методика применяется для диагностики различных аномалий прикуса и оценки эффективности проводимых ортодонтических мероприятий. Телерентгенограммы выполняются на кассете с усиливающими экранами размером 24×30 см, расстояние фокус — пленка 1,5-2,0 м. При исследовании необходимо пользоваться краниостатом, обеспечивающим фиксацию положения больного, получение идентичных рентгенограмм.
Сложности строения черепа требуют выполнения рентгенограмм в двух взаимно перпендикулярных проекциях — прямой и боковой. В практической работе в большинстве случаев используется лишь телерентгенография в боковой проекции. Определение на телерентгенограмме размеров различных линий, проведенных между определенными антропометрическими точками, и величины углов между ними дает возможность математически охарактеризовать особенности роста и развития различных отделов черепа у конкретного пациента. Более подробно об этом изложено в главе «Ортодонтия».
Какое обследование может потребоваться

- рентгенография, иногда с контрастированием;;
- УЗИ различных суставов;
- компьютерная томография (КТ);
-
магнитно-резонансная томография (МРТ);
- измерение плотности костей;
- видеостереографическое исследование позвоночника;
- компьютерный анализ нагрузки на стопу, подометрия;
- стабилометрия.
Нередко обследования проводятся повторно после проведенного лечения. А рентгенография является базовым методом для оценки правильности установки различных ортопедических фиксирующих кости конструкций.
В период подготовки к операции проводятся общеклинические анализы и обследования. Сюда входят анализы крови и мочи, биохимическое исследование крови, ЭКГ, рентгенография органов грудной полости (для исключения туберкулеза), анализы на сифилис, гепатиты и ВИЧ.
Важным является взаимодействие ортопеда-хирурга с другими врачами (ревматолог, невролог, кардиолог), что учитывается при совместном обследовании больного перед операцией. Это позволяет оценить риски осложнений от наркоза и собственно хирургического вмешательства, составить предварительную программу последующей реабилитации пациента.
Еще по теме «Что лечит детский ортопед: кривошея, сколиоз, кифоз»:
Про сколиоз — тем, кому сняли диагноз
Как добились?!
Ребенку диагностировали сколиоз, за 5 мес прошли 2 курса массажа, гимнастика дома каждый день, ни-Че-но не помогает (((. Улучшений нет, от слова совсем. Про бассейн знаю, думаем.
Вопрос тем, чьим детям ставили этот диагноз и кто добился значительных улучшений. Как?!
Сдайте контакты хорошего ортопеда
Первый ортопедический осмотр ребенка проводится, как правило, в 3 месяца — до этого момента ортопеду обычно трудно При правильном проведении этой пробы обычно удается отвести ноги настолько, что коленные суставы касаются стола, на котором лежит ребенок.
Где найти хорошего ортопеда
Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. В последнем случае ортопед может констатировать формирование привычного поворота Теперь если Только что на прогулке заметили, что ноги у ребенка стали Х-ом. Та же ситуация, где то в 3 года к садику >.
стойкое нарушение осанки vs. сколиоз
Дано: девочка 14 лет, очень мелкая, сильная гипотония, при родах (к/с) — правосторонний гемипарез, реабилитирована очень хорошо, все время ходили в реаб.центр Дикуля на силовую гимнастику + массаж. Летом в Крыму прошли 2 курса массажа + 1 курс мануалка. Спина, вроде бы, стала лучше. Сейчас из-за возросшей нагрузки в школе опять со спиной «швах». Ортопед в поликлинике кричит, что «запустили спину», ставит д-з «кифосколиоз + лордоз».
3 месяца — визит к неврологу — таракан 🙁
добрый вечер! сходили сегодня к неврологу, нам 3 месяца и неделя. так вот нам сказали, что ребенок еще не переворачивается и не тянет к маме ручки, и это означает отставание в развитии. вот и появился у меня таракан, или не таракан? скажите, пожалуйста, ребенок в 3 мес. действительно должен это делать обязательно?
про сколиоз
Ребенку 10 лет. Весной поставили правосторонний сколиоз: видно и изгиб спины и лопатки торчат, но какая степень не сказали, видимо первая…Похоже упустила я его, хотя с 6 лет ходит в бассейн-думала поможет обойти эту проблему.
Вчера через полгода занятий с перерывом на лето посмотрели спину с врачом, назначающим эти процедуры-не вижу я никакой положительной динамики…
Ортопедические сапожки и тонус тела
Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. Врач посоветовал чуть позже сделать операцию, и сказал что это Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. Когда ставят ДЦП? Ребёнок родился у нас недоношенный, чуть…
Сколиоз Клиника Бобыря
Кто нибудь лечился в этой клинике? Очень нужны отзывы, девочке 7 лет сколиоз,корсет,направляют в школу интернат на лечение. Как вылечить сколиоз очень нужны отзывы!!!
сколиоз
У ребенка сколиоз. Спина врючком и одно плечо выше.Куда бечь? Ребенку 10 лет. В поликлинике делали массаж, но он скорей профилактический, а нам уже лечиться надо. Домашняя ЛФК — дохлый номер, это ж надо регулярно и правильно делать….
Таэквондо и спина
Эх, только мы вошли во вкус на таэквондо, как вдруг облом: ортопед уверяет, что с нарушением осанки нельзя. И это даже не из-за потенциальных травм. Мол, отработка ударов руками будет только способствовать ссутуливанию верхней части спины.
Ребенка нужно показать ортопеду
Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. Первый ортопедический осмотр ребенка проводится, как правило, в 3 месяца — до этого момента ортопеду обычно трудно сделать какие-либо выводы о его развитии.
Ортопедическое
Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. Давайте проведем совместный ортопедический осмотр вашего малыша. Я объясню вам, на В медицинском центре Вы можете получить квалифицированную помощь ортопеда -травматолога.
Кривошея
Кривошея. Медицинские вопросы. Ребенок от рождения до года. Уход и воспитание ребенка до года: питание, болезни, развитие. Надеюсь, Вы были у ортопеда ? Кривошея — оч.серьезное заболевание, которое у младенцев лечится оч.эффективно.
Сколиоз!!
Люди, ребенок пошел в школу+скрипка…В итоге всего за полгода заработали сколиоз…Хотя, наверное, предрасположенность и раньше была, но сейчас…прямо на глазах превращается в маленького старичка!!!
Кто знает как бороться с этой напастью??
А то кроме бассейна ничего в голову не приходит…
Плановый осмотр
Первый визит к ортопеду : ортопедический осмотр ребенка в 3 месяца. Осмотр ребенка неврологом в 1 месяц. осмотр ребенка должен проводиться на пеленальном столике или другой мягкой, но не прогибающейся поверхности.
Изучение рентгенограмм зубов
Ткани зубов и челюстей обладают различной плотностью и толщиной, поэтому рентгеновы лучи поглощаются в неодинаковой степени. Вследствие этого на рентгенограмме получается изображение, состоящее из различных теней.
На нормальной рентгенограмме зубов (рис. 76) видны:
- тень эмалевого покрова коронки — 1;
- тень дентина коронки — 2;
- просветление, соответствующее полости зуба — 3;
- просветление, соответствующее корневому каналу — 4;
- тень корня зуба, состоящая из тени дентина и неразличимой от нее тени цемента — 5;
- просветление, соответствующее боковым отделам периодонтального пространства — 6;
- плотная полоска кортикального слоя стенок лунки — 7;
- изображение межзубной перегородки — 8.
Губчатая костная ткань альвеолярных отростков челюстей представляется на снимках густым переплетом перекрещивающихся по всем направлениям плотных костных бало-чек и мелких светлых пространств, заполненных костномозговым веществом. На рентгенограмме верхней челюсти определяется мелкопетлистый рисунок, для нижней челюсти характерно крупнопетлистое строение с преимущественно горизонтальным расположением костных балочек. При оценке рентгенограмм верхней челюсти необходимо учитывать анатомические ее особенности, в частности наличие воздухоносных пазух.
Проводить разбор каждой рентгенограммы следует по следующей схеме:
1) определение качества рентгенограммы и целесообразность ее использования; снимок должен быть контрастный, четкий, структурный, без проекционных искажений;
2) определение на снимке верхней или нижней челюсти. Для верхней челюсти в норме характерными рентгеновскими признаками являются проекция дна полостей (гайморовой, носовой) и мелкопетлистый рисунок губчатой кости, а для нижней челюсти — отсутствие проекции полостей и крупнопетлистый рисунок кости;
3) определение переднего или бокового отдела челюстей по форме коронок зубов и анатомическим образованиям данного отдела в их рентгеновском изображении (особенно при отсутствии зубов). На внутриротовых рентгенограммах верхней челюсти в переднем отделе, как правило, проецируется 7 основных анатомических образований, дно носовой полости, носовая перегородка, нижние носовые раковины, нижние носовые ходы, передняя носовая ость, межчелюстной шов и резцовое отверстие (последнее — не всегда), а в боковом отделе 3 основных образования: дно гайморовой полости, дно носовой полости, скуловая кость и за третьим моляром (если получают рентгенограмму восьмых зубов) дополнительно 4 образования: верхнечелюстной бугор, наружная пластинка крыловидного отростка, крючок крыловидного отростка и венечный отросток нижней челюсти. На рентгенограммах нижней челюсти в переднем отделе проецируется только подбородочный бугор и в боковом отделе 3 образования: подбородочное отверстие, нижнечелюстной канал и наружная косая линия;
4) детальный разбор каждого зуба в отдельности:
- оценка коронки: величина, форма, контуры, интенсивность твердых тканей;
- полость зуба: наличие, отсутствие, форма, величина, структура; корень зуба: число, величина, форма, контуры;
- корневой канал: наличие, отсутствие, ширина, при наличии пломбировочного материала — степень заполнения;
- периодонтальная щель: ширина, равномерность;
- компактная пластинка альвеолы: наличие, отсутствие, ширина;
- нарушение целостности;
- окружающая костная ткань: остеопороз, деструкция, остеосклероз;
- межальвеолярные перегородки: расположение, форма верхушки, сохранность замыкательной компактной пластины, структура;
5) определение патологии в области верхушечного и краевого пародонта;
6) определение патологии в костной ткани челюстей.
Однако трудно получить два идентичных снимка одного и того же объекта, снятых в разное время; малейшее отклонение проекции центрального луча на пленку дает другую картину рентгеновского изображения, что может приводить к неправильному толкованию результатов лечебных мероприятий. Имеются специальные приборы и приемы для получения идентичных снимков зубов верхней и нижней челюстей в одной и той же проекции.

 Рентгенологические методы исследования ортопедического больного
Рентгенологические методы исследования ортопедического больного Осмотр пациента с проблемой тазобедренного сустава
Осмотр пациента с проблемой тазобедренного сустава
 На заметку родителям дошкольника: как определиться с выбором детского ортопедического стула
На заметку родителям дошкольника: как определиться с выбором детского ортопедического стула


 Применение ортопедического пластыря
Применение ортопедического пластыря Как выбрать подушку ортопедического типа на сиденье для водителя
Как выбрать подушку ортопедического типа на сиденье для водителя Несколько вариантов изготовления ортопедического коврика своими руками
Несколько вариантов изготовления ортопедического коврика своими руками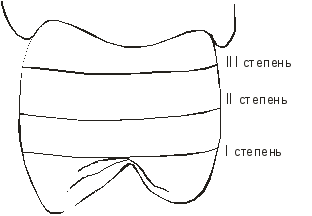 Поиск материала «ортопедическая стоматология - щербаков а.с., гаврилов е.и., трезубов в.н., жулев е.н.» для чтения, скачивания и покупки
Поиск материала «ортопедическая стоматология - щербаков а.с., гаврилов е.и., трезубов в.н., жулев е.н.» для чтения, скачивания и покупки