Содержание
Заболевания
Мозговые оболочки могут травмироваться или страдать от поражения инфекционной природы. Все чаще проблемы связаны с развитием онкологии. Их регистрируют у пациентов разного возраста и состояния здоровья. Кроме инфекционных процессов, встречаются и другие нарушения работы:
- Фиброз. Представляет собой негативное последствие проведенного хирургического вмешательства. Оно приводит к увеличению объема оболочки, характерное рубцевание ткани, воспалительный процесс, который протекает сразу во всех межоболочечных пространствах. Заболевание также нередко провоцируется раком или травмами позвоночника.
- Менингит. Тяжелая патология спинного мозга, которая возникает в результате проникновения в организм вирусной инфекции (пневмококк, менингококк). Сопровождается рядом характерных симптомов и при отсутствии лечения может привести к серьезным осложнениям и даже смерти пациента.
- Арахноидит. В поясничной области спинного мозга образуется воспалительный процесс, который захватывает и оболочки. Страдают все три уровня. Клинически заболевание проявляется очаговой симптоматикой и неврастеническими нарушениями.
Пострадать оболочки или пространство между ними может и в результате травмы. Обычно это ушибы, переломы, вызывающие компрессию спинного мозга. Острое нарушение циркуляции ликвора становится причиной паралича или гидроцефалии. Многие сбои работы оболочек по клинической картине можно спутать с другими инфекционными заболеваниями, поэтому для уточнения диагноза всегда назначается МРТ.
Сегментирование
Отделы спинного мозга делятся на пять частей, значение которых зависит не от расположения, а от того, в каком отделе выходящие нервы покидают позвоночный канал. Всего у человека может быть 31-33 сегмента, пять частей:
- шейная часть – 8 сегментов, на ее уровне больше серого вещества;
- грудная – 12;
- поясничная – 5, вторая область с большим количеством серого вещества;
- крестцовая – 5;
- копчиковая – 1-3.
Спинной мозг человека разделен на несколько отделов с сегментами. Количество сегментов – 32. Каждый сегмент контролирует определённые функции иннервации.
Строение позвоночника
- шейный отдел имеет 8 сегментов;
- грудной включает в себя 12 сегментов;
- из 5 сегментов состоят последующие отделы (поясничный и крестцовый);
- всего лишь 2 сегмента насчитывает копчиковый отдел.
Диаметр спинного мозга в разных местах отличается. В двух отделах имеется утолщение спинного мозга, возникающее в первые пару лет развития ребенка из-за повышенной нагрузки на них. Шейное утолщение спинного мозга и поясничное утоление несут ответственность за двигательную активность и работу конечностей.
Строение сегмента спинного мозга
Строение сегмента спинного мозга таково, что он содержит пары корешков, связанных с другими органами посредством нервов. Корешки покидают позвоночный канал и формируют из себя нервы, ответвляющиеся к различным тканям и органам. Передние и задние корешки спинного мозга являются проводниками информации.
Чувствительность обеспечивают задние корешки, которые передают информацию от раздражителя посредством активации рецепторов и несут ее в задние корешки. У места соединения переднего и заднего корешков располагается спинальный ганглий – скопление нейронов, находящийся под защитной оболочкой.
Каждый сегмент отвечает за свою зону иннервации. К зоне иннервации относят внутренние органы, кости, мышцы и участок кожи. Зная зону иннервации, можно четко определить, какой именно сегмент нерва отвечает за него, предположить патологию этого участка. Сегментарный принцип, показывающий, где находится причина патологии, помогает как в диагностике, так и в лечении заболеваний.
Сегмент спинного мозга
–это отдельная часть органа,которая отвечает за определенные части тела, а также за работу всех органов. Всего выделяют 31 сегмент. Дабы проще разобраться в функциях каждого из сегментов, которые в совокупности составляют отделы, необходимо составить простую таблицу.
| Отделы | За что отвечают |
| Шейные | Движение диафрагмы и локтевых суставов |
| Грудные | Чувствительность кожи, работа мышечной системы, легких, сердца, пищеварительной системы |
| Поясничные | Работа простаты, почек, мочевого пузыря, надпочечников, матки, мочеточников |
| Крестцовые | Центры дефекации, мочеиспускания и эрекции |
Межоболочечные пространства спинного мозга
Страница 1
. Эпидурaльнoe прocтрaнcтвo
, cavitas epiduralis, находится между внутренней поверхностью позвоночного канала (надкостницей позвонков) и твердой мозговой оболочкой. Оно заполнено жировой клетчаткой и внутренними венозными позвоночными сплетениями, pleхus venosi vertebrales interni.
. Субдурaльное прocтpaнcтво
, spatium subdurale, расположено между твердой мозговой и паутинной оболочками. Оно содержит спинномозговую жидкость.
. Пoдпaутиннoe пpocтрaнcтвo
, cavitas subarachnoidalis, находится между паутинной и мягкой оболочками, в кoтopoм мoзг и нepвныe кopeшки лeжaт cвoбoднo, oкружeнныe бoльшим кoличecтвoм cпиннoмoзгoвoй жидкocти, liquor cerebrospinalis.
Cocуды cпиннoгo мoзгa
Артерии:от позвоночной артерии отходят парные аa. spinales anterior et posterior, cпycкaяcь вдoль cпиннoгo мoзгa, coeдиняютcя мeжду coбoй мнoгoчиcлeнными вeтвями, oбрaзyя нa пoвeрхнocти мoзгa cocyдиcтyю ceть (тaк нaзывaeмую vasocorona). Oт зтoй ceти oтхoдят вeтoчки, прoникaющиe вмecтe c oтрocткaми мягкoй oбoлoчки в вeщecтвo мoзгa. Дополнительно артериальная сеть спинного мозга получает артериальную кровь за счет:
ветвей позвоночной артерии из подключичной артерии (в шейном отделе);
задних межреберных артерии из грудного отдела аорты (в грудном отделе);
поясничных артерий из брюшного отдела аорты (в поясничном отделе);
латеральных крестцовых артерий из внутренней подвздошной артерии и срединных крестцовых артерий из брюшной части аорты (в крестцовом отделе).
Beныв oбщeм aнaлoгичны apтeриям и впaдaют в кoнeчнoм итoгe в рleхus venosi vertebrales interni и далее:
в шейном отделе позвоночника — в позвоночную вену, затем в плечеголовную вену — в верхнюю полую вену;
в грудном отделе позвоночника — в межреберные вены, затем через непарную и полунепарную вены — в верхнюю полую вену;
в поясничном отделе позвоночника — в поясничные вены, затем в нижнюю полую вену;
в крестцовом отделе — в крестцовое венозное сплетение, затем во внутреннею подвздошную вену.
Таблица 1 Классификация отделов головного мозга.
|
стадия трех мозговых пузырей |
стадия пяти мозговых пузырей |
полость мозгового пузыря |
|
I . Ромбовидный мозг, rhombencephalon |
I. Продолговатый мозг , medulla oblongata (bulbus cerebri, myelencephalon). |
IV желудочек, ventriculus quartus |
|
II. Задний мозг , metencephalon: 1. Мост, pons; 2. Мозжечок, cerebellum; 3. Перешеек ромбовидного мозга, isthus rhombencephali. |
||
|
II . Средний мозг, mesencephalon |
III. Средний мозг , mesencephalon: 1. Пластинка крыши, lamina testi; 2. Ножки мозга, pedunculi cerebri. |
Водопровод мозга, aqueductus cerebri |
|
IV . Промежуточный мозг , diencephalon: 1. Таламический мозг, thalamencephalon; 2. Подталамическая область, hypothalamus. |
III желудочек, ventriculus tertius |
|
|
III . Передний мозг, prosencephalon |
V. Конечный мозг , telencephalon: 1. Полушария (плащ), hemispheria cerebrales (palium); 2. Базальные ганглии, ganglii basales; 3. Обонятельный мозг, rhinencephalon. |
Боковые желудочки, ventriculi laterales |
Страницы: 1
Спинномозговая жидкость
Спинной мозг омывается СМЖ, которая играет амортизирующую роль, защищая его от травм. СМЖ представляет собой ультрафильтрат крови (прозрачная бесцветная жидкость), который образуется хориоидальным сплетением в боковом, третьем и четвертом желудочках головного мозга. Скорость продукции СМЖ составляет около 500 мл в день, поэтому даже потеря ее значительного объема быстро компенсируется.
СМЖ содержит протеины и электролиты (в основном Na+ и Cl-) и при 37° С имеет удельный вес 1,003-1,009.
Арахноидальные (пахионовы) грануляции, расположенные в венозных синусах головного мозга, дренируют большую часть СМЖ. Скорость абсорбции СМЖ зависит от давления в СП. Когда это давление превышает давление в венозном синусе, открываются тонкие трубочки в пахионовых грануляциях, которые пропускают СМЖ в синус. После того как давление выравнивается, просвет трубочек закрывается. Таким образом, имеет место медленная циркуляция СМЖ из желудочков в СП и далее, в венозные синусы. Небольшая часть СМЖ абсорбируется венами СП и лимфатическими сосудами, поэтому в позвоночном субарахноидальном пространстве происходит некоторая локальная циркуляция СМЖ. Абсорбция СМЖ эквивалентна ее продукции, поэтому общий объем СМЖ обычно находится в пределах 130-150 мл.
Возможны индивидуальные различия объема СМЖ в люмбосакральных отделах спинального канала, которые могут оказывать влияние на распределение МА. Исследования при помощи ЯМР выявили вариабельность объемов СМЖ люмбосакрального отдела в объемах от 42 до 81 мл (Carpenter R., 1998). Интересно отметить, что люди с избыточным весом имеют меньший объем СМЖ. Наблюдается отчетливая корреляция между объемом СМЖ и эффектом спинальной анестезии, в частности, максимальной распространенностью блока и скоростью его регрессии.
Строение
Оболочки головного мозга и межоболочечные пространства надежно защищают ткани ЦНС от повреждения о твердые кости черепной коробки. Первые отличаются друг от друга образующими их структурами и функциональной принадлежностью:
- Твердая – самая плотная. Ее образуют плотно прилегающие между собой толстые коллагеновые и эластические пучки волокон, которые формируют своеобразную сеть. Они располагаются хаотично, что обуславливает прочность и упругость структуры. На некоторых участках ТМО уходит в щели больших полушарий в форме отростков. Отростки твердой оболочки головного мозга, в местах внедрения расщепляются на 2 части, образуя синусы. Их стенки настолько плотные, что они не деформируются и не спадают при разрезе. Посредством синусов венозная кровь выводится из кровеносной системы головы.
- Паутинная. Ее образуют несколько слоев: внешний слой эндотелия, слой аргирофильных и коллагеновых волокон, сформировавших основу и внутренний клеточный слой эндотелия. Клетки наружного слоя образуют клеточные пятна, холмики и арахноидальные грануляции.
- Мягкая. Расположена ближе всех к большим полушариям, окутывает их со всех сторон. У нее выделяют наружный, покрытый эндотелиоподобными клетками слой, и внутренний. Между слоями располагается кровеносная система ЦНС. Ее кровеносные сосуды выпирают сквозь верхний слой в подпаутинное пространство.
Между защитными оболочками располагаются межоболочечные пространства головного мозга: субдуральное и подпаутинное. В них передвигается ликвор, который служит амортизатором. Подпаутинное пространство ГМ через большое затылочное отверстие соединяется с подпаутинным пространством спинного мозга. По современным представлениям, свободного субдурального пространства быть не должно.
Белое вещество спинного мозга (субстанция альба)
Белое вещество спинного мозга состоит из восходящих и нисходящих нервных волокон, которые объединяются в пряди ( Funiculi ), пучки ( Fasciculi ) и тракты ( Tractus ) и глиальные клетки, которые образуют опорную ткань нервной системы. Следующие нити делятся на белое вещество:
- Задний пучок (расположен между двумя задними рогами, особенно восходящими волокнами)
- Боковой пучок (между задним и передним корнями)
- Funiculus anterior (между двумя передними рогами)
Последние два также могут быть объединены в так называемую переднюю нить.
Восходящие орбиты белого вещества
| Передние боковые гусеницы | Hinterstrangbahnen | Мозжечковые латеральные тракты |
| Боковой спиноталамический тракт | Gracilis Fasciculus | Задний спиноцеребеллярный тракт |
| Передний спиноталамический тракт | Fasciculus cuneatus | Передний спиноцеребеллярный тракт |
| Спинотектальный тракт |
Нисходящие орбиты белого вещества
| Пирамидный путь = кортикально-спинальный тракт | Экстрапирамидные пути | Вегетативные пути |
| Боковой кортикоспинальный тракт | Вестибулоспинальный тракт | Тракт Parependymalis с обеих сторон центрального канала |
| Передний кортикоспинальный тракт | Tractus reticulospinalis ventralis et lateralis от моста | в противном случае вегетативные пути редко образуют замкнутые пучки |
| Боковой ретикулоспинальный тракт из продолговатого мозга | ||
| Тегментоспинальный тракт |
Основные пучки (Fasciculi proprii) лежат непосредственно как часть внутреннего аппарата спинного мозга серого вещества.
Спинной мозг
Спинноймозг (medullaspinalis) заключёнвнутри позвоночного канала (сапаlisvertebralis). Спинной мозг наверху связаннепосредственно с продолговатым мозгом,внизу заканчивается коротким мозговымконусом (conusmedullaris),переходящим в терминальную нить (filumterminate).
Спинноймозг делится на четыре части: шейную(parscervicalis), грудную(parsthoracica), поясничную(parslumbalis), крестцовую(parssacralis).Сегментыспинногомозгасоответствуютпозвонкам.
Вверхних и средних шейных отделах(CI-IV)номер сегмента соответствует номерупозвонка, в нижнешейных и верхнегрудныхотделах (CVI-ThIII)- разница на 1 в пользусегмента, в среднегрудных (ТhVI-VII,)- разницана 2 в пользу сегмента, в нижнегрудных(ТhVIII-X)- разница на 3 в пользу сегмента,позвонку L,соответствуют сегменты LIV-SV.Спинной мозг образует два утолщения:шейное(intumescentiacervicalis),залегающееот Vшейного до Iгрудного позвонка, и пояснично-крестцовое(intumescentialumbosacralis),заключённоемежду Iпоясничным и IIкрестцовымпозвонками.
Напередней поверхности спинного мозгарасположенапередняя срединная щель (fissuramedianaanterior),сзадинаходится задняя срединнаяборозда (sulcusmedianusposterior).
Впередизалегает передний канатик (funiculusanterior),сбокуот него – боковой канатик (funiculuslateralis),сзади- задний канатик (funiculusposterior).
Этиканатики отделены друг отдруга бороздами: переднелатеральной(sulcusanterolateralis),заднелатеральной(sulcusposterolateralis),атакже описанными передней изадней срединными щелями.
Наразрезе спинной мозг состоит из сероговещества(substantiagrisea),расположенноговцентре,и белого вещества (substantiaalba),залегающегопо периферии. Серое вещество расположенов виде буквы Н.
Оно образует с каждойстороны передний рог (cornuanterius),заднийрог (cornuposterius)ицентральное сероевещество (substantiagriseacentralis).
Вцентрепоследнего проходит центральный канал(canaliscentralis),вверхусообщающийся с IVжелудочком, а внизу переходящий вконечный желудочек(ventriculusterminalis).
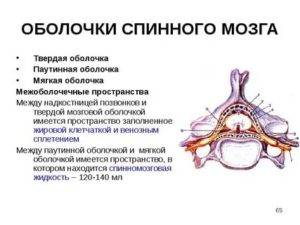
Оболочки и межоболочные пространства спинного мозга
В спинном мозгеразличают мягкую, паутинную и твёрдуюоболочки:
- Мягкая оболочка спинного мозга (piamaterspinalis) плотно прикрывает вещество мозга, содержит много сосудов.
- Паутинная оболочка спинного мозга (аrасhnoideaspinalis) тонкая, с меньшим количеством сосудов.
Твёрдая оболочка спинного мозга (duramaterspinalis) – плотная соединительнотканная пластинка, покрывающая паутинную оболочку. В отличии от твёрдой мозговой оболочки головного мозга делиться на два листка: наружний и внутренний. наружний листок плотно прилегает к стенкам позвоночного канала и тесно связан с надкостницей и связочным аппаратом его. Внутренний листок, или собственно твёрдая мозговая оболочка, простирается от большого затылочного отверстия до II-III крестцового позвонка, образуя дуральный мешок, заключающий в себе спинной мозг. По бокам позвоночного канала твёрдая мозговая оболочка даёт отростки, составляющие влагалище для спинномозговых нервов, выходящих из канала через межпозвонковые отверстия.
Вспинном мозге различаютпространства:
Между наружным и внутренним листками твёрдой мозговой оболочки находиться эпидуральное (перидуральное) пространство (cavum epidurale).
• Субдуральноепространство(cavumsubdurale)-щелевидноепространство между твёрдой и паутиннойоболочками спинного мозга.
• Подпаутинноепространство (cavumsubarachnoidealis)расположеномежду паутинной имягкойоболочками спинного мозга, заполненоспинномозговой жидкостью.
Пучки соединительной ткани междупаутинной и мягкой оболочками особенносильно развиты по бокам, между переднимии задними корешками спинного мозга, гдеони образуют зубовидные связки(ligg.denticulata),связанные с твёрдой мозговой оболочкой.
эти связки проходят во фронтальнойплоскости по всему дуральному мешкувплоть до поясничного отдела и делятсубарахноидальное пространство на двекамеры: переднюю и заднюю.
Подпаутинноепространство спинного мозга непосредственнопереходит в такое же пространствоголовного мозга с его цистернами. Самаябольшая из них – cisternacerebellomedullaris– сообщается с полостью IV желудочкамозга и центральным каналом спинногомозга.
Спинномозговая пункция(пункция субарахноидального пространства),производимая ниже II поясничногопозвонка, наиболее безопасная, т.к. стволспинного мозга сюда не доходит.
Корешки спинного мозга и спинномозговые нервы
Каждый нерв образуется за счет соединения переднего и заднего корешка СМ. Задние корешки имеют утолщения – ганглии задних корешков, которые содержат тела нервных клеток соматических и вегетативных сенсорных нервов. Передние и задние корешки по отдельности проходят латерально через паутинную и ТМО прежде, чем объединиться на уровне межпозвоночных отверстий, формируя смешанные спинномозговые нервы. Всего существует 31 пара спинномозговых нервов: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и одна копчиковая.
СМ растет медленнее позвоночного столба, поэтому он короче позвоночника. В результате этого сегменты и позвонки не находятся в одной горизонтальной плоскости. Поскольку сегменты СМ короче соответствующих позвонков, то в направлении от шейных сегментов к крестцовым постепенно увеличивается расстояние, которое необходимо преодолеть спинномозговому нерву, чтобы достичь «своего» межпозвоночного отверстия. На уровне крестца это расстояние составляет 10-12 см. Поэтому нижние поясничные корешки удлиняются и загибаются каудально, формируя вместе с крестцовыми и копчиковыми корешками конский хвост.
В пределах субарахноидального пространства корешки покрыты только слоем мягкой мозговой оболочки. Это является отличием от ЭП, где они становятся большими смешанными нервами со значительным количеством соединительной ткани как внутри, так и снаружи нерва. Это обстоятельство является объяснением того, что для спинальной анестезии требуются намного меньшие дозы местного анестетика, в сравнении с таковыми для эпидуральной блокады.
Индивидуальные особенности анатомии спинальных корешков могут определять вариабельность эффектов спинальной и эпидуральной анестезии. Размеры нервных корешков у различных людей могут значительно варьировать. В частности, диаметр корешка L5 может колебаться от 2,3 до 7,7 мм. Задние корешки имеют больший размер по сравнению с передними, но состоят из трабекул, достаточно легко отделимых друг от друга. За счет этого они обладают большей поверхностью соприкосновения и большей проницаемостью для местных анестетиков по сравнению с тонкими и не имеющими трабекулярной структуры передними корешками. Эти анатомические особенности отчасти объясняют более легкое достижение сенсорного блока по сравнению с моторным.
А. М. Овечкин
2012 г.
 Оболочки спинного мозга
Оболочки спинного мозга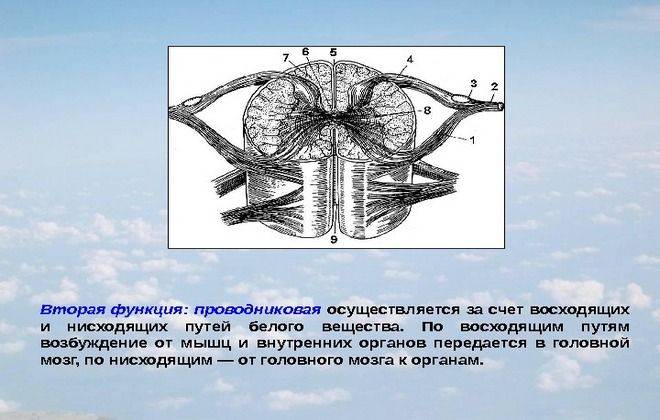 Спинной мозг строение и функции кратко
Спинной мозг строение и функции кратко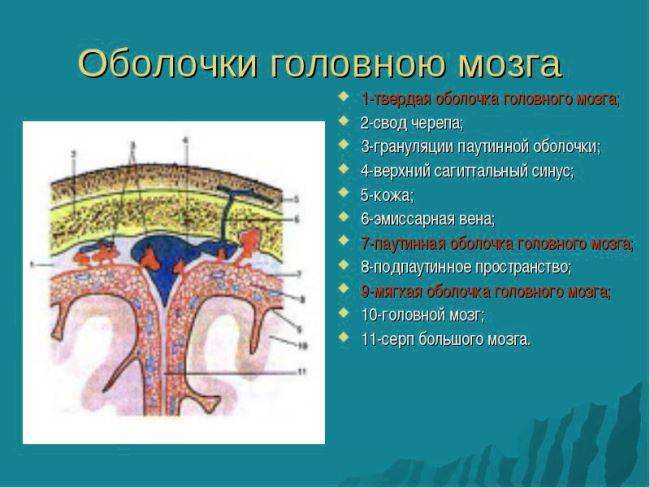

 Центральная нервная система, особенности строения и функционирования
Центральная нервная система, особенности строения и функционирования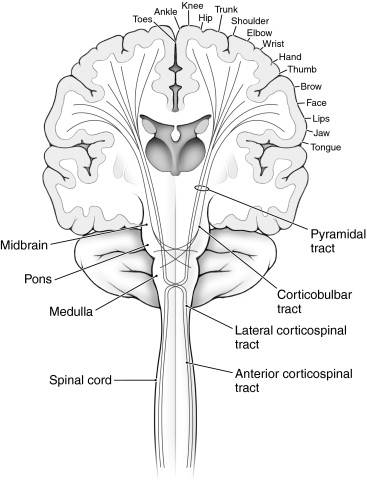 Анатомия проводящих путей нервной системы
Анатомия проводящих путей нервной системы