Содержание
- 1 Общие сведения
- 2 Диагностика и симптоматика
- 3 Лечение миелопатии
- 4 Причины и следствие
- 5 Виды компресссионной миелопатии
- 6 Краткие сведения о болезни
- 7 Болит и спина, и голова: что происходит?
- 8 6 Меры профилактики
- 9 Симптомы миелопатии
- 10 Что вызывает хруст в пояснице?
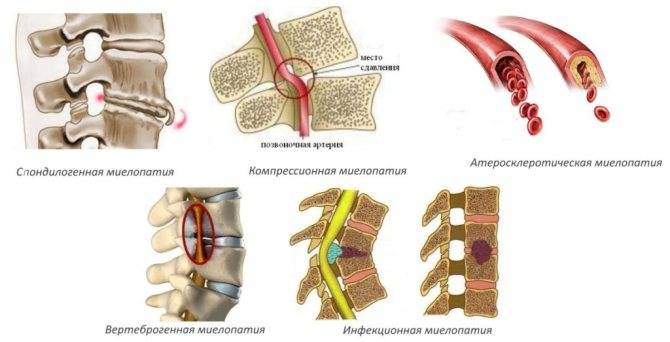
- 11 Какие существуют виды патологии
- 12 4 Общие симптомы миелопатии
- 13 Симптомы и осложнения
- 14 Лечение шейной миелопатии
- 15 Классификация заболевания
- 16 5 Лечение миелопатии
- 17 Диагностика
Общие сведения
Сосудистая миелопатия — резко возникающее или постепенно развивающееся поражение спинного мозга, обусловленное расстройством его кровоснабжения. Следует отметить, что подобная патология может являться следствием не только местного патологического изменения спинальных сосудов, но и быть результатом гемодинамических сдвигов, обусловленных поражением сосудов отдаленной локализации.
Публикация исследований сосудистых спинальных заболеваний началась в конце XIX века. На сегодняшний день согласно МКБ-10 в понятие сосудистая миелопатия включены: инфаркт спинного мозга, гематомиелия, тромбоз спинальных артерий, спинальный флебит и тромбофлебит, подострая некротическая миелопатия, отек спинного мозга.
Сосудистая миелопатия
Симптомы определяются сегментом поражения и основной причиной. Наиболее часто наблюдаются следующие признаки:
- ограничение движений в конечностях;
- повышенный мышечный тонус;
- усиление рефлексов;
- снижение или повышение чувствительности;
- задержка мочи;
- недержание кала.
Диагностика и симптоматика
Сдавливание мозгового тела ведет к образованию многочисленных симптомов, которые ощущает пациент при миелопатии.
- Слабость в мышцах. С трудом поднимаются и перемещаются предметы, все валится из рук.
- Нарушается чувствительность и приходит онемение конечностей, сопровождающееся покалыванием.
- Тактильность снижается, как и чувствительность к температуре.
- Появляется и усиливается боли в шейной и затылочной зоне, а также межлопаточной области.
- Страдает мелкая моторика.
- Начинают непроизвольно подергиваться мышцы.
- Происходит ухудшение пространственной координации.
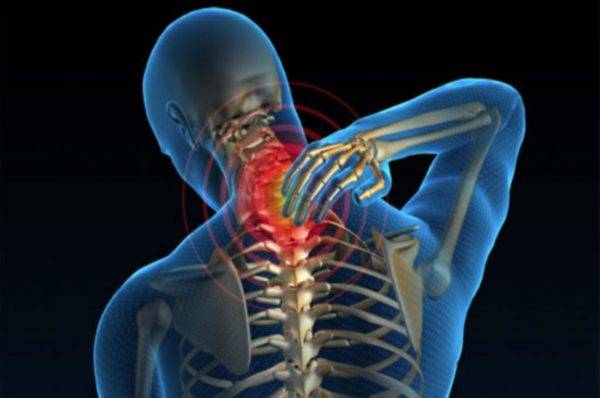
Диагностирование заболевания начинается с тщательного врачебного осмотра и заканчивается осуществлением лучевой диагностики шейной зоны. Проверяется рефлекторный ответ, кожная чувствительность, сокращение мускулатуры.
Проверка рефлексов помогает выявить увеличение силы рефлекторного ответа. Сокращения мышечной мускулатуры происходят бесконтрольно, спазмообразно. Кроме того, немеют руки и ноги, и снижается кожная чувствительность.
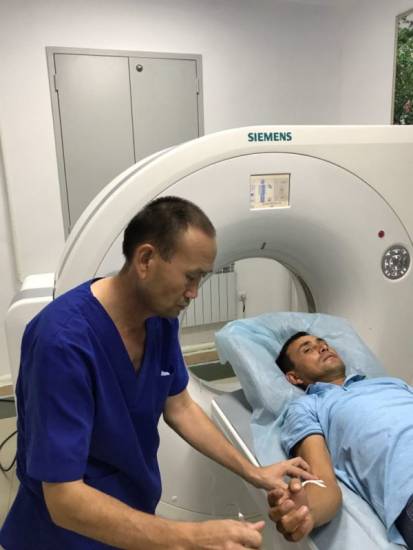
Диагностические методики применяются следующие.
- Миелография.
- Рентгенография.
- Магнитно-резонансное исследование.
- Компьютерная томография.
- Лучевое диагностическое исследование.

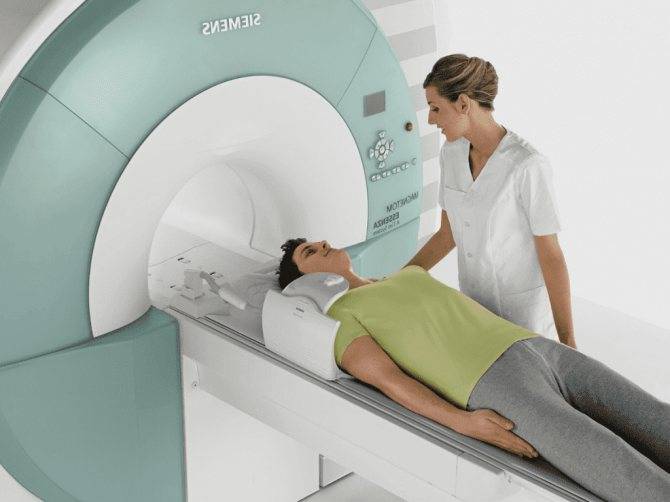
Методика лучевого исследования позволяет обнаружить миелопатию на средних стадиях. При помощи рентгена проводится полноценная оценка состояния всех позвоночных сегментов. На МРТ и частично КТ определяется болезнь даже в неразвившейся до патологического состояния стадии. Что касается процедуры миелографии, это контрастный рентген, при котором в спинной мозг заливают стороннее вещество, и после этого проводят контрастное КТ. Оно позволяет обнаружить опухолевидное образование, при его наличии. Также контраст покажет межпозвоночную грыжу, области, которые патологически сузились, и поможет определить степень развития патологии.
Лечение миелопатии
Терапия обычно консервативная, предполагающая длительное медикаментозное лечение. Если болезнь быстро развивается или появилась угроза для жизни, то прибегают к хирургическому вмешательству.
Для лечения применяют следующие группы лекарств:
| Анальгетики | для устранения болевого синдрома |
| Диуретики | для снятия отёка |
| Спазмолитики и миорелаксанты | для купирования мышечных спазмов |
Если есть необходимость, то используют и сосудорасширяющие средства.
Каждый вид миелопатии требует своего курса терапии, но следует обязательно ликвидировать негативное влияние главного заболевания на спинной мозг.
Сосудистые нарушения требуют:
- Использования вазоактивных лекарств.
- Применения нейропротекторов и нооторопов.
- Снятия компрессии.
Коллатеральное кровообращение нормализует Папаверин, Эуфиллин и никотиновая кислота. Для улучшения микроциркуляции назначают Флекситал и Трентал. В схему терапии нередко включают антиагреганты (Дипиридамол-Ферейн). Отёк эффективно снимает Фуросемид.
При гематомиелии используют антикоагулянты (Гепарин). Устранить гипоксию поможет Милдронат. Обязательно применяют препараты, которые улучшают когнитивные функции (Галантамин).
При инфекционной миелопатии обязательно применяют антибиотики. При интоксикации спинного мозга проводится очищение крови.
data-src=/images/1/17.jpg alt=»Комплексное лечение миелопатии могут дополнять физиопроцедурами» width=330 height=250 />Многим назначают физиопроцедуры:
- Парафинотерапия.
- УВЧ.
- Диатермия.
- Электрофорез.
- Грязелечение.
- Рефлексотерапия.
- Эдектростимуляция.
Эти процедуры, а также ЛФК и массаж рекомендуются только при хроническом течении миелопатии.
Несмотря на отработанные методы лечения, избавиться от болезни не всегда удаётся.
Причины и следствие
Одна и та же причина вызывает различные формы миелопатии и наоборот – определенная форма может быть обусловлена различными причинами. В классификации миелопатии все настолько перепутано, что даже специалисты, высказывая различные точки зрения, не приходят к единому мнению, определив, однако, основные причины заболевания.
Компрессия, возникающая в результате:
- Смещения межпозвоночных дисков и формирования межпозвоночной грыжи при остеохондрозе;
- Самих позвонков после неудачных оперативных вмешательств или травм;
- Скольжение позвонков (верхний смещается по отношению к нижнему) в результате патологических изменений межпозвоночного диска – спондилолистез, который чаще оборачивается миелопатией поясничного отдела;
- Вторичного спаечного процесса;
- Опухоли спинного мозга.
Нарушение кровообращения в спинном мозге, которое может быть вызвано вышеперечисленными причинами, а также различной сосудистой патологией, формирующей хроническую прогрессирующую недостаточность кровоснабжения:
- Врожденным дефектом сосудов (аневризма) и изменением их самих, приводящим к сужению или окклюзии просвета (атеросклероз, тромбозы, эмболии);
- Венозным застоем, развивающимся вследствие сердечной или сердечно-легочной недостаточности, сдавления венозных сосудов на шейном уровне или локализованных в других отделах;
- Спинальным инсультом, обусловленным теми же вышеперечисленными причинами.
Воспалительные процессы, локализующиеся в спинном мозге, как следствие травмы, инфекции и в силу других обстоятельств:
- Туберкулез;
- Миелит;
- Спинальный арахноидит;
- Анкилозирующий спондилоартрит (болезнь Бехтерева).
Нарушение обменных процессов в организме, например, гипергликемия при сахарном диабете.
Миелопатией может закончиться неудачно проведенная спинномозговая пункция.
Очевидно, что причины миелопатии кроются в других причинах, вызывающих самые разнообразные, порой, непохожие друг на друга процессы.
Вероятно, поэтому данная патология может иметь различные названия, не особенно меняя своей сути. Ведь в большинстве случаев изменения, затрагивающие спинной мозг, будут развиваться годами и иметь дегенеративный характер (дегенеративная миелопатия), но коль причиной стала компрессия, то болезнь можно назвать компрессионной.
Возникающую на шейном уровне патологию именуют цервикальной миелопатией, вместе с тем, шейная миелопатия может быть дискогенной, вертеброгенной, компрессионной, сосудистой, ишемической и т. д. То есть, слово, добавленное к основному понятию, лишь уточняет происхождение болезни. К тому же, любому человеку понятно, что сосудистая миелопатия и ишемическая находятся очень близко друг от друга, то есть, во многих ситуациях являются тождественными.
Виды компресссионной миелопатии
Рассматривая виды патологии, стоит заметить, что миелопатия всегда вызвана каким-то заболеванием. Поэтому термин употребляется в сочетании с болезнью, ее вызвавшей. Например, термин «диабетическая миелопатия» означает, что патология вызвана сахарным диабетом. А термин «ишемическая миелопатия» вызвана ишемией. Разница в болезнях, вызвавших патологию, также определяет и разницу в способах лечения.
Однако бывают и не такие однозначные термины. Например, компресссионная миелопатия абсолютно не указывает на заболевание, породившее миелопатию, а просто определяет, что патология возникла в результате деформации шейных позвонков или межпозвоночных дисков. А это привело к нарушению нормального кровоснабжения спинного мозга и нарушению его функционирования.
Вообще, терминология в данном случае настолько запутанная, что даже у врачей нет однозначного принципа, по которому она формируется. Но следует отдать должное врачам, что при этом выработано главное: единое мнение о непосредственных причинах, которые вызывают данное состояние:
- межпозвоночная грыжа или смещение межпозвоночных дисков;
- смещение позвонков;
- опухоли в спинном мозге (встречается редко, но бывает);
- вторичный спаечный процесс.
Причинами для таких процессов могут быть как механические травмы, так и инфекционные заболевания или воспалительные процессы. Шейная миелопатия – это симптом, указывающий на одну из вышеперечисленных проблем. А эта проблема появилась в результате какого-то заболевания. Вот так все сложно.
Краткие сведения о болезни
Под этим термином подразумевается повреждение спинного мозга, благодаря давлению на него вследствие чего-либо с нарушением чувствительной и двигательной систем. Оно не является самостоятельным заболеванием. Это осложнение, которое возникает при патологических процессах в спинномозговых оболочках или же в позвоночном столбе.
К такому осложнению приводят нарушение вещества патологическими факторами, такими как, пережатие больших кровеносных сосудов, из-за этого нарушается питание нервной ткани, а также, развивается некроз. Чем дольше длится это осложнение, тем интенсивнее меняется кровоток.
Болит и спина, и голова: что происходит?
6 Меры профилактики
Предотвратить миелопатию крайне тяжело, а при некоторых видах и вовсе невозможно. Вся проблема в множественности причин развития, а также в том, что даже принятые меры профилактики не всегда эффективны (даже при полном соблюдении правил).
Регулярные занятия спортом это одна из основ профилактики
Основные меры профилактики:
- предотвращение травм позвоночника;
- своевременное лечение болезней позвоночника, сосудов, мышц;
- своевременное обращение к врачу при любой неврологической симптоматике;
- предупреждение развития болезней, которые могут привести к миелопатии (профилактика онкологических болезней, сосудистых заболеваний);
- стабильная и своевременная терапия эндокринных или метаболических нарушений;
- своевременное лечение инфекционных заболеваний;
- своевременное лечение интоксикации свинцом, гексахлорофеном или цианидами (именно при таких отравлениях чаще всего развивается миелопатия).
Некоторые люди находятся в группе риска по развитию миелопатии, о чем их должен уведомить врач (так как в группу риска попадают при уже имеющихся заболеваниях). Таким людям нужно регулярно проходить обследования и при появлении любой неврологической симптоматики как можно скорее обращаться к врачу.
Симптомы миелопатии
Самые распространенные симптомы миелопатии включают ощущение скованности в шее, постоянную ноющую боль в шее с одной или с обеих сторон, ноющую боль в руках и плечах, скованность и слабость в ногах и проблемы с хождением. Человек также может чувствовать похрустывание или треск при движении шеей. Пациенты с миелопатией часто испытывают острую боль в руке, локте, запястье, пальцах, тупую боль или онемение в руке. Миелопатия также может вызывать потерю чувства положения конечностей, что, к примеру, может привести к тому, что пациент не может двигать руками, если он на них не смотрит. Кроме того, при миелопатии может наблюдаться недержание мочи и кала за счет нарушения чувствительности. Симптомы миелопатии прогрессируют многие годы и могут быть неочевидными до того момента, пока компрессия спинного мозга не составит 30%.
Читать также…. Не пропустите первые симптомы шейного остеохондроза
Что вызывает хруст в пояснице?
Какие существуют виды патологии
В медицине классификация сосудистых миелопатий имеет следующие виды:
- вертеброгенная;
- атеросклеротическая;
- интоксикационная;
- посттравматическая;
- воспалительная;
- диабетическая;
- радиационная.
Острая сосудистая миелопатия
Особенностью острой миелопатии сосудистого генеза является ее спонтанное образование с последующим стремительным развитием. При этой патологии у пациентов возникают чувствительные расстройства, например сирингомелия и сфинктерные нарушения, которым может сопутствовать болевой синдром. Обычно боль локализуется в позвоночнике, но бывают случаи когда она иррадиирует вдоль спинных корешков. Иногда проявления острой сосудистой миелопатии могут быть схожими с ишемией: парезы, нарушение двигательной активности и функциональности органов таза.
Хроническая сосудистая миелопатия
Отличием хронической сосудистой миелопатии является ее медленное прогрессирование. У пациентов с этой формой патологии постепенно возникают расстройства двигательных функций, слабость в мышечных тканях, угнетение рефлекторных и защитных функций организма. Постепенно развивается мышечная атрофия, которая после распространяется на дистальные части конечностей. На поздних этапах развития сосудистой миелопатии можно наблюдать нарушенную работу органов малого таза.
4 Общие симптомы миелопатии
Симптоматика миелопатий крайне вариабельна в зависимости от вида патологии. Существуют и общие для всех видов симптомы, не обладающие специфическими признаками. Поэтому нередко диагностика на начальных этапах ошибочна.
Общие симптомы:
- Боли в позвоночном столбе (в месте поражения).
- Болезненная слабость мышц (особенно при БАС). Иногда мышечная сила падает настолько, что развиваются парезы или параличи (при шейной и грудной локализации поражаются мышц рук, при поясничной – ног).
- Атрофия мышц (особенно свойственно боковому амиотрофическому склерозу).
- Миалгия (изолированная боль в мышцах).
- Мышечные спазмы, фасцикуляции (непроизвольные мышечные судороги, тики).
- Головные боли или боли в шее, в области затылка, плеч (при шейном поражении).
- Выраженные боли в грудной клетке, напоминающие стенокардию или инфаркт (при грудном поражении).
- Нарушения работы органов таза (прежде всего мочевого пузыря) при поясничном поражении.
Можно заметить, что многие симптомы характерны для многих других заболеваний человека, причем при поражении не только позвоночника. Именно поэтому болезнь часто остается незамеченной на ранних стадиях, что ухудшает прогноз и затрудняет лечение в будущем.
4.1 Диагностика
Диагностика начинается со сбора анамнеза (истории заболевания) и проведения осмотра. Обязательно используются визуализирующие методы диагностики, нередко с применением контрастного красящего материала.
Используемые виды диагностики:
- рентген позвоночника;
- электронейромиография;
- компьютерная или магнитно-резонансная томография (нередко с применением контрастных средств);
- денситометрия для анализа плотности костной ткани;
- ангиография (исследование сосудов) спинного мозга;
- пункция спинальной жидкости;
- анализ крови на стерильность, биохимический анализ крови;
- биопсия различных тканей (обычно мышечных);
- генетическое исследование (проводится редко, а в странах СНГ процедура имеет низкую доступность: делают ее не везде, и стоит она дорого).
Достаточно часто миелопатия на начальных стадиях не диагностируется, и принимается за менее тяжелые заболевания. Во многом это вина врача, который ставит диагноз поспешно. Также виноват и пациент, который может игнорировать часть симптомов, и обращаться к врачу уже при запущенной форме (когда болезнь определить легче, но лечить уже сложнее или вообще невозможно).
Симптомы и осложнения
Внимательно отнестись следует к следующим проявлениям болезни:
- боль в шее, отдающая в межлопаточную область;
- хуже становится при резких движениях;
- обезболивающие достаточно быстро снимают эту боль;
- амплитуда шейной подвижности уменьшилась;
- слабость ощущается в конечность;
- тяжело взять в руки что-то маленькое;
- ладони и ступни немеют, чувствуются «бегающие мурашки», покалывания;
- ухудшилось ощущение равновесие и баланса тела при ходьбе и стоянии;
- кружится голова, вы стали сильнее потеть;
- тяжело думать, сложнее запоминать и вспоминать;
- стало исчезать желание сходить в туалет, либо началось недержание мочи и кала.
Если патологию не лечить, результатом могут стать следующие осложнения:
- хроническое сужение спинномозгового пространства;
- защемление нервов или резкое ухудшение кровообращения головного мозга;
- сильные проблемы с подвижностью и чувствительностью;
- парезы, частичные и полные параличи конечностей;
- в случае острого стеноза – летальный исход либо полный пожизненный паралич.
Лечение шейной миелопатии
Для лечения шейной спондилогенной миелопатии применяются как консервативные, так и хирургические методы.
Консервативное лечение шейной миелопатии
Консервативное (нехирургическое) лечение направлено на снижение боли с помощью уменьшения отёка спинного мозга и нервных корешков, а также на улучшение функционирования пациента и его способности выполнять обычные действия.
Лечение миелопатии при остеохондрозе позвоночника должно быть комплексным. Применятся безнагрузочное вытяжение позвоночника, щадящие методики массажа, хорошие результаты для снятия отека и воспаления показала гирудотерапия.
Медикаментозное лечение имеет очень узкий спектр действия.
Хирургическое лечение
Пациенты с выраженным сдавлением спинного мозга, проявляющимся в дисфункции спинного мозга (миелопатии), могут быть сразу же направлены на операцию. Два основных индикатора, сигнализирующих о необходимости операции, включают:
- спустя 4-6 недель консервативного лечения у пациента не наблюдается положительной динамики;
- симптомы пациента прогрессируют, несмотря на консервативное лечение.
В прошлом предпочтительным выбором считалась шейная ламинэктомия — удаление задних структур позвоночного канала с целью декомпрессии спинного мозга.
Однако, большинство аномальных анатомических структур, сдавливающих спинной мозг, расположено спереди от спинного мозга. При ламинэктомии эти структуры затрагиваются лишь косвенно, что приводит к большому количеству пациентов, недовольных результатами операции, так как их состояние либо осталось прежним, либо ухудшилось. По этой причине, в зависимости от состояния пациента, многие хирурги предпочитают переднюю декомпрессию спинного мозга и нервных корешков.
Эти процедуры называются передней шейной декомпрессией и фузией. Хирург также может использовать инструментарий (пластины и винты) для обеспечения внутренней поддержки шейного отдела позвоночника и ускорения приживления костного трансплантата.
Оперативное лечение на шейном отделе позвоночника чревато осложнениями и редко улучшает состояние пациента, поэтому раннее лечение шейного остеохондроза наиболее правильная тактика ведения пациента.
Классификация заболевания
Миелопатия шейного отдела позвоночника сегодня встречается так же часто, как и другой локализации. Но различают заболевание не по месту нахождения поражения, а по этиологическому принципу. То есть по причине образования патологического процесса. Специалисты выделяют несколько форм болезни:
- Спондилогенная (дискогенная). Предпосылками образования являются различные дегенеративные процессы в позвоночнике, спровоцированные любыми негативными факторами.
- Ишемическая (сосудистая). Носит также название атеросклеротической, что позволяет уже по определению понять ее причину. Появляется она из-за застойных процессов в спинном мозге, хронических нарушений кровообращения, из-за передавленных сосудов.
- Посттравматическая. Появляется как результат ушиба, перелома, сотрясения или воздействия гематомы, смещения элемента позвоночника или иных его частей.
- Карциноматозная. Развивается на фоне заболеваний центральной нервной системы. К ним относятся онкология дыхательных органов, лейкимия, лимфома и другие.
- Инфекционная. Поражение происходит в результате попадания в кровь патогенных микроорганизмов. Диагностируется чаще на фоне сифилиса, энетеровируса или ВИЧ.
- Токсическая. Провоцирует дегенеративный процесс действие отравляющих веществ, в том числе синтезируемых бактериями и грибками. Воздействие их на ЦНС и становится спусковым крючком. Часто встречается при дифтерии.
- Радиационная. Облучение, в зависимости от дозировки и времени воздействия, также нередко становится провоцирующим фактором для развития патологии. Чаще всего она появляется в качестве осложнения после проведения лучевой терапии рака.
- Метаболическая. Развивается в качестве осложнения нарушений эндокринных процессов, сбоев обмена веществ в тканях.
- Демилинизирующая. Провоцируется наследственными патологиями, а также приобретенными заболеваниями центральной нервной системы.
В целом отличаются перечисленные разновидности миелопатии механизмом развития. Диагностируется нарушение преимущественно у взрослых людей. В процессе выявления заболевания основной задачей является классификация, для определения максимально корректной тактики лечения.
Острый болевой синдром является характерным признаком шейной миелопатии
Разновидность по месту локализации
Миелопатия бывает разной степени локализации. Но в целом патологию делят на три зоны, в зависимости от расположения поражения. Самой распространенной является шейная, так как ее диагностируют чаще всего. Проявляется заболевание скованностью мускул конечностей. Развивается цервикальная миелопатия в результате старения организма, снижения объема жидкости в межпозвоночном диске, что приводит к их деформации, и другим дегенеративным процессам, компрессии спинномозгового канала.
Редкой формой миелопатии является грудная разновидность. Провоцирует ее чаще всего грыжа межпозвоночного диска, которая начала разрастаться в этом отделе спины. Успешное лечение в большинстве случаев возможно только хирургически. Болезнь также может развиваться на фоне онкологии или воспалительного процесса.
Симптомы миелопатии поясничного отдела будут отличаться в зависимости от места дислокации сдавливания. Проявляется преимущественно слабостью в ногах, потерей чувствительности в ягодицах и стопах, голенях, нарушениями репродуктивной функции.
Самые распространенные причины шейной миелопатии
5 Лечение миелопатии
Схема лечения зависит от вида и клинической формы миелопатии. Лечение двухкомпонентное: лечится причина миелопатии и подавляются ее симптомы. Иногда повлиять на причинное заболевание не представляется возможным, тогда больному просто облегчают состояние, насколько это возможно. Для этого могут использоваться любые доступные методы: от операции до коррекции образа жизни и регулярного приема медикаментов.
Чаще всего терапия начинается с консервативного (безоперационного) и медикаментозного лечения. Если эффекта нет или он незначителен, может потребоваться хирургическое вмешательство. Существует несколько вид операций, проводимых при миелопатии (в зависимости от ее этиологии).
В большинстве случаев консервативно лечатся лишь симптомы миелопатии (боль, воспаление), но причину болезни нужно ликвидировать хирургически
Нередко для лечения привлекаются врачи разных профилей. В большинстве случаев для лечения назначаются консилиумы из врача-онколога, невролога, вертебролога и фтизиатра. Иногда привлекаются венерологи и генетики.
Полное излечение миелопатии (возвращение спинного мозга к полностью здоровому состоянию) в большинстве случаев невозможно. Однако при своевременной и адекватной терапии иногда удается практически полностью устранить мышечную слабость и болевой синдром, а также вернуть чувствительность и свободу движений.
5.1 Операция
Операция очень часто требуется при компрессионной миелопатии, когда возникает сдавливание спинного мозга. Чаще всего в таких случаях проводится удаление клина Урбана, очистка (дренирование) кист, ликвидация спинномозговых гематом.
При сужении позвоночного канала показано проведение фасетэктомии, ламинэктомии, иногда пункционной декомпрессии диска. При грыжах межпозвоночных дисков нередко показана дискэктомия или микродискэктомия.
При злокачественных новообразованиях проводится операция по ликвидации метастаз или первичных опухолей. Но в таком случае операция не является полноценным лечением: обязательно должна проводится химиотерапия или лучевая терапия.
5.2 Медикаментозное лечение
Основная методика лечения независимо от того, какая причина заболевания. Медикаментозная терапия позволяет устранить боли и мышечные спазмы, редко способна привести к полному излечению.
Используются препараты разных групп, в зависимости от причины. Стандартной схемы лечения для всех видов миелопатии нет, хотя противовоспалительные и болеутоляющие средства используются практически при всех видах.
Используются такие медикаментозные средства:
- Нестероидные противовоспалительные средства.
- Болеутоляющие препараты.
- Жаропонижающие средства.
- Противомикробные препараты (антибиотики).
- Препараты для дезинтоксикации.
- Препараты для улучшения метаболизма, обменных процессов нервной ткани.
- Витамины.
- Средства, усиливающие циркуляцию крови и ее реологические свойства.
Даже после успешного излечения миелопатии нередко требуется еще длительное время принимать медикаменты. Иногда их прием продлевают на годы, в редких случаях назначают пожизненный прием (обычно при эндокринных нарушениях).
5.4 Консервативное лечение
Консервативное лечение включает применение физиотерапевтических методик и лечебной физкультуры. Обычно такие методы не влияют на излечение болезни, но позволяют устранить симптоматику и улучшить качество жизни больного.
Используются такие методы:
- диатермия;
- парафинотерапия;
- гальванизация;
- УВЧ-терапия;
- лечебная физкультура, лечебные массажи;
- водолечение, грязевые ванны;
- электростимуляция мышц;
- электрофорез с применением Неостигмина;
- рефлексотерапия;
- СМТ-терапия (амплипульстерапия) ослабших мышц.
Перечисленные методы проводятся в полном объеме в профильных стационарах, имеющих отделения для лечения миелопатии и других неврологических заболеваний. В «общих» стационарах большинства из перечисленных процедур обычно нет.
Диагностика
Диагностика шейной миелопатии, связанной с шейным остеохондрозом, в большой степени опирается на историю болезни, а также симптомы и признаки, описанные в первой части статьи.
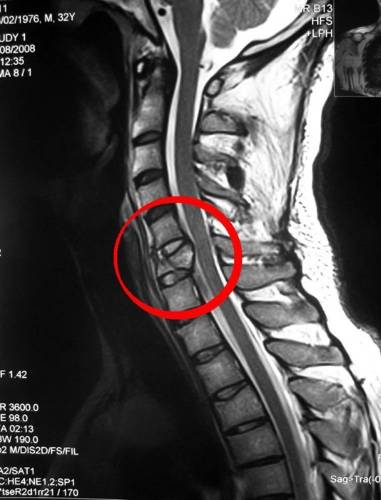
Затем диагноз может быть подтверждён с помощью радиологического метода, такого как магнитно-резонансная томография (МРТ) шейного отдела позвоночника, демонстрирующего очевидное сдавление спинного мозга и нервных корешков. На МРТ могут быть выявлены очаги миеломаляции в спинном мозге, при других исследованиях они не видны.
Другие диагностические исследования
Другие диагностические исследования обычно проводятся для получения дополнительной информации. Также они могут помочь в планировании лечения. Дополнительные диагностические исследования могут включать:
- в определённых случаях (особенно, когда необходимо получить чёткую картину костной анатомии) могут помочь шейная миелограмма с последующим КТ-сканированием, способная выявить анатомические особенности, связанные с защемлением нервных корешков и самого спинного мозга;
- в запущенных случах может показать аномальный сигнал в спинном мозге и/или атрофию спинного мозга в результате гибели нервных клеток. В таких случаях, называемых «миеломаляцией», хирургический прогноз может быть не очень благоприятным;
- снимки, произведённые в положениях сгибания и разгибания, позволяют исключить нестабильность тел шейных позвонков, что может повлиять на методы лечения и его длительность;
- соматосенсорные вызванные потенциалы (ССВП) или моторные вызванные потенциалы (МВП) позволяют измерить электрическую проводимость спинного мозга в зоне компрессии.
 Миелопатия позвоночника: шейного, грудного и поясничного отдела
Миелопатия позвоночника: шейного, грудного и поясничного отдела Симптомы и лечение нестабильности шейного отдела позвоночника
Симптомы и лечение нестабильности шейного отдела позвоночника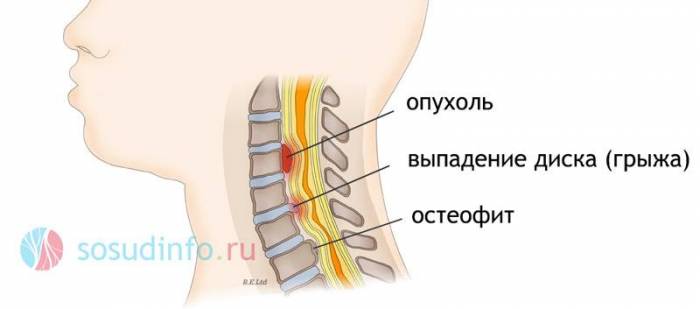
 Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
Компрессионный перелом шейного отдела позвоночника: симптомы, лечение



 Невроз шейного отдела позвоночника симптомы и лечение
Невроз шейного отдела позвоночника симптомы и лечение Симптомы и лечение обострения остеохондроза шейного отдела
Симптомы и лечение обострения остеохондроза шейного отдела Невралгия шейного отдела позвоночника: причины, симптомы и лечение
Невралгия шейного отдела позвоночника: причины, симптомы и лечение Нестабильность шейного отдела позвоночника: симптомы и лечение
Нестабильность шейного отдела позвоночника: симптомы и лечение