Содержание
- 1 11. Гормональный дисбаланс
- 2 Лазерное удаление липом
- 3 Коленная чашечка у детей: когда она появляется и может ли отсутствовать?
- 4 Хондромаляция
- 5 Диагностика
- 6 Распечатайте и держите под рукой
- 7 Нормальное развитие
- 8 Что нужно учесть?
- 9 Лечение тяжелого гонартроза гиалуроновой
- 10 Как применять препарат Артра
- 11 Операция при смещении коленной чашечки
- 12 Первоисточники информации, научные материалы по теме
- 13 Анатомические особенности сустава
- 14 Нормальное развитие колена
- 15 Формирование коленной чашечки
- 16 Возможные проблемы с коленной чашечкой
- 17 Профилактика
- 18 Можно ли спать в линзах?
11. Гормональный дисбаланс
Если у Вас болят колени, проверьте уровень следующих гормонов:
- Тироксин. При дефиците гормона щитовидной железы в суставных тканях возникает слизистый отек. Колено набухает и появляется ощущение скованности. Если же гормона слишком много, костные поверхности коленного сустава быстро разрушаются.
- Соматотропный гормон. Это гормон роста. Из-за его избытка изменяется структура хряща, синовиальной оболочки, сухожилий и костей коленного сустава. Вместо упругих волокон в них накапливается много коллагена. Слишком толстый хрящ уменьшает размер суставной щели, в полости сустава накапливается жидкость. В результате возникает скованность во время движения и боль.
- Кортизол. Гормон «стресса» кортизол ускоряет процессы разрушения тканей и тормозит образование новых клеток. Кости быстро лишаются минеральных веществ, а ходьба вызывает боль в колене.
Важно!
При нарушении гормонального фона необходимо обратиться к эндокринологу. Пока уровень гормонов не нормализуется, никакие популярные средства от артрита Вам не помогут.
Лазерное удаление липом
Коленная чашечка у детей: когда она появляется и может ли отсутствовать?
Коленная чашечка играет большую роль в организме и теле человека. Стоит отметить, что это большая сесамовидная кость.
Начиная с трехлетнего возраста эту кость легко можно прощупать через кожные покровы, а можно сместить влево-вправо при сгибании или разгибании колена.
К основной функции этого сустава относят защиту от смещения части бедренной и большеберцовой кости, которые являют собой коленное сочленение. Есть миф, что дети рождаются без коленной чашечки. А вот правда это или нет мы разберемся далее.
Надколенник (иное название коленной чашки) относится к типу сесамовидных костей и является самой большой из всей этой группы.
Коленная чашка по форме напоминает треугольник, он выпуклый немного снаружи и вогнут изнутри. Внутренняя поверхность покрыта суставным хрящом.
Именно надколенник помогает нам сгибать и разгибать ноги, а еще защищает коленное сочленение от излишнего смещения в стороны.
Формирование чашечки
Существует миф, что коленная чашечка у новорождённых детей отсутствует вовсе, а формируется ближе к четырём месяцам. Но на самом деле все обстоит несколько иначе.
Чашечка формируется у детей уже в утробе матери на четвёртом месяце беременности.
Но на ультразвуковом обследовании обнаружить ее не всегда получается, так как она состоит из хрящевой ткани, в то время, как у взрослых из костной.
С двух до шести лет у ребенка вокруг этого хряща образуются ядра окостенения. Постепенно все эти зоны сливаются между собой, образуя знакомую нам коленную чашечку. Происходит это примерно к седьмому году жизни ребенка. Коленные чашечки у детей есть еще с внутриутробного развития, а не появляются в каком-то определённом возрасте.
Роль и функции
Основная и очень важная функция коленной чашечки – это защитить от смещения бедренную и большую берцовую кость. Когда мы сгибаем и разгибаем колено, то надколенник двигает вверх и вниз, не давая смещаться в стороны сочленению.
Помимо этого, по бокам коленного сустава находятся крестовидные связки, которые дополнительно защищают и усиливают прочность сустава. Именно поэтому детям нужно быть осторожными с падениями и ударами, ведь у них еще нет защиты коленного сустава, как у взрослых.
Полное отсутствие надколенника
Встречается такая патология крайне редко. И если она уже наблюдается у малыша, то только вместе с патологическим развитием большеберцовой и бедренной кости. У детей, которые родились без надколенника, часто присутствует врожденный вывих бедра, голени, а также косолапость.
Данная аномалия никаким образом не влияет на двигательные функции. Ребенок может прыгать, ходить, бегать, при этом нет ни болевого синдрома, ни дискомфорта. Проявляется дефект только в качестве эстетического. Видна легкая хромота, слабость ноги, ее быстрая утомляемость.
Как такового лечения при этой патологии нет. Хотя некоторые прибегают к оперативному вмешательству.
Хондромаляция
Нарушение структуры хряща, который теряет упругость и истончается, носит название хондромаляции, или «колена бегуна». Данный хрящ расположен в нижней части коленной чашечки, и обеспечивает свободное скольжение внутрисуставных элементов во время сгибания-разгибания. При деформировании хрящ утрачивает свои амортизационные качества, и возникает боль внизу и по бокам колена.
Клинические симптомы хондромаляции появляются не сразу, а спустя некоторое время. Болевой синдром носит непостоянный характер, и пациент может списывать его на усталость или перенапряжение мышц. Характерным признаком патологии является усиление боли при активных движениях, задействующих коленный сустав – беге, приседаниях, ходьбе по лестнице.
Причины заболевания таковы:
- врожденные аномалии – слабость мышечно-связочного аппарата, нарушение фиксации надколенника;
- дисплазия коленного сустава, высокое расположение надколенника;
- вывих коленной чашечки, после которого связки не восстановились полностью;
- постоянная травматизация колена.
- Наиболее частая причина возникновения хондромаляции – травма. Это может быть вывих или перелом, а факторами риска являются избыточная пронация стоп, плоскостопие и воспаление сухожилий.
Стоит отметить, что рентгенография не является приоритетным методом диагностики, поскольку на снимках хондромаляция не видна. Для постановки точного диагноза пациентам назначаются такие исследования, как магнитно-резонансная или компьютерная томография, УЗИ. Наиболее информативным методом для выявления хондромаляции является артроскопия, с помощью которой получают четкую картину состояния всех суставных элементов и степени повреждения хрящевой ткани.
В некоторых медицинских учреждениях применяется компьютерная диагностика, позволяющая определить тип патологии по походке пациента.
Лечение хондромаляции на ранних стадиях консервативное, и включает прием противовоспалительных препаратов, лечебную гимнастику и щадящий режим для больной ноги. Для регенерации хрящевой ткани назначаются хондропротекторы.
Запущенные формы лечатся посредством хирургического вмешательства:
- туннелизация. Формирование каналов в прилегающих к хрящу костях, позволяющее устранить давление внутри костных структур и нормализовать микроциркуляцию для полноценного доступа кислорода к тканям. После операции ходить можно уже через сутки, так как функция ноги полностью восстанавливается;
- артропластика, или эндопротезирование – это замена пораженных участков хряща на протезы;
- микрофрактурирование проводится в случае значительного структурного разрушения, которое затрагивает кость. В ходе операции делаются отверстия для образования здоровых клеток, и хрящевая ткань формируется естественным путем;
- имплантация хондроцитов. Выполняется в особо тяжелых случаях при обширном поражении хрящевой ткани. Сначала артроскопическим методом извлекаются образцы ткани из сустава, а затем в лаборатории создаются здоровые клетки. Они имплантируются в поврежденный участок, и начинается процесс регенерации. У детей до 16 лет и пожилых людей, возраст которых больше 50 лет, такая операция не проводится.
Диагностика
Для определения первопричины боли в большинстве случаев достаточно визуального осмотра ортопедом.
Врач выслушивает жалобы больного, сроки появления симптоматики, где болит, также важно представление об образе жизни, условиях трудовой деятельности, случаях травматизма. Для уточнения диагноза назначаются аппаратные исследования:
- рентгенография;
- ультразвуковое исследование;
- артроскопия;
- магнитно-резонансная томография.
При подозрении на онкологическое новообразование, проводится биопсия. При наполнении сустава экссудатом, назначается диагностическая пункция для забора выпота на бактериологическое и цитологическое исследование.
Дополнительно пациенту может понадобиться консультации других специалистов: иммунолога, аллерголога, ревматолога. Чтобы уточнить вероятность скрытого воспаления и оценить общее состояние, проводится лабораторное исследование крови.
В ходе анализа акцентируется внимание на СОЭ, качестве и количестве лейкоцитов, эритроцитов. После получения всех результатов обследования определяется диагноз и составляется план лечения
Распечатайте и держите под рукой
- Вальгусная деформация: непостоянная ноющая боль, средняя часть голени уходит вовнутрь.
- Варусная деформация: постоянная усиливающаяся ноющая боль, средняя часть голени уходит наружу.
- Дисбаланс мышц вокруг коленного сустава: слабая боль в одной голени.
- Плохая эластичность четырехглавой мышцы или подколенных мышц: покалывающая боль в передней части колена при нагрузке, ноющая боль в покое.
- Проблемы с расположением коленной чашечки: ноющая боль, скованность, отеки, небольшие гематомы.
- Неправильная техника выполнения упражнений: ноющая боль не только в колене, но и в других частях ноги, отечность, усиление боли при выполнении упражнений.
- Травма передней крестообразной связки: резкая и нестерпимая боль, сильный отек, нога практически не двигается.
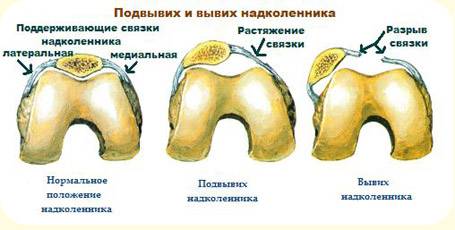
- Нестабильность надколенника: сильная боль, «плавающее» колено, большой отек, покраснение.
- Болезнь Осгуда-Шлаттера: острая боль, сильная отечность, повышение температуры, бугор на колене.
- Рассекающий остеохондрит: сильная колющая боль, особенно – при шаге.
- Болезнь Синдинга-Ларсена-Йохансона: резкая боль в коленном суставе, подкожные гематомы, незначительное повышение температуры, увеличение размера сустава.
- Патологии таза: ноющая боль в бедре и колене, хромота, симптомы воспаления.
- Ювенильная артрит: ноющая боль под вечер, зуд в суставе, хромота, воспаление.
Нормальное развитие
Но, как и многие другие элементы опорно-двигательного аппарата, еще состоит из хрящевой ткани, а не из костной. Затем хрящ окружают несколько зон роста – так называемые ядра окостенения. Они появляются примерно между 2 и 6 годами жизни ребенка. Эти зоны постепенно сливаются между собой.
Единая кость надколенника формируется к семилетнему возрасту.
Неправильное развитие чашечки довольно редко встречаемая патология и чаще встречается совместно с другими нарушениями костно-мышечного аппарата детей. Считается, что все аномалии коленного сустава, в том числе и надколенника, появляются у новорожденных в результате генетических нарушений или влияния внешних причин на процесс внутриутробного развития.
- ионизирующая радиация;
- некоторые фармацевтические препараты;
- инфекции;
- гормональные нарушения.
Очень часто в случае воздействия фактора на мать в первые три месяца беременности коленная чашечка полностью отсутствует у новорожденного, если в остальные сроки – она обычно остается недоразвитой.
При подозрении на патологию этой кости обычно проводят осмотр ребенка и рентгенологическое обследование.
Такая аномалия довольно редка среди детей и встречается в большинстве случаев вместе с недоразвитием большеберцовой и бедренной кости. Если дети рождаются без чашечки, то у них также могут быть вывихи голени и бедра, косолапость и другие нарушения.
При отсутствии только чашечки без других нарушений лечение не требуется. Если есть и другие пороки используют оперативное лечение, так как это сильно влияет на качество жизни.
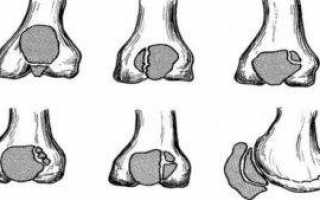
Его выявляют у 2% людей, которым когда-либо в течение жизни был сделан рентген колена. Он становится случайной находкой и чаще всего встречается среди лиц мужского пола. Дольчатый надколенник состоит из 2–3 частей, но его размер является нормальным.
Детям с дольчатым надколенником рекомендуется быть осторожными во время спортивных занятий.
В подавляющем большинстве эта патология является наследственной. Чаще встречается среди мальчиков. Врожденный вывих чашечки характеризуется неустойчивостью при ходьбе. При осмотре можно выявить смещение этой кости кнаружи и ограничение движений сустава.
Это заболевание лечится только путем операции.
Мнение, что коленные чашечки у младенцев отсутствуют, ошибочное. У новорожденных имеются надколенники, но они не настолько развиты, как у взрослых. Их формирование начинается еще при внутриутробном развитии плода. Это происходит на 4 месяце беременности.
У грудничка надколенная часть состоит не из костной, а из хрящевой ткани. Вокруг нее расположены ядра окостенения, которые возникают между 2 и 6 годами. Затем эти зоны подвергаются слиянию, и образуется единая кость. Полностью чашечка формируется к 7 годам.
В медицинской практике нередко встречается нарушение развития колена у детей. Доктора считают, что отклонения появляются вследствие генетических сбоев и неблагоприятного воздействия внешних факторов на женщину в период беременности.
Отрицательное влияние способны оказывать:
- Радиационное облучение.
- Прием лекарственных средств.
- Инфекционные заболевания.
- Гормональные нарушения.
Особенно опасно воздействие указанных факторов в первом триместре беременности.
На ранних сроках начинает формироваться организм плода. В результате коленная чашечка у новорожденного может полностью отсутствовать или иметь отклонения.
Иногда встречаются случаи, когда надколенника у малыша нет. Вместе с этим нередко наблюдается недоразвитость большеберцовой и бедренной костей. Патологии влекут вывихи голени, бедра, а также косолапость.
Если кроме отсутствия чашечки никаких нарушений не имеется, то на функционировании нижних конечностей это никак не сказывается. Но создается косметических дефект, а также ребенок может быстро утомляться при физической активности.
Если малыш родился без коленной чашечки, то терапия не требуется. При наличии дополнительных нарушений применяют хирургическое вмешательство, поскольку происходит сбой деятельности ног.
У новорожденных количество костей намного больше, чем у взрослого человека. По мере взросления мелкие костные структуры срастаются. Сам хрящ колена окружен ядрами окостенения (зоны роста), которые и формируют надколенник.
Слитие таких зон происходит постепенно, костная ткань формируется приблизительно с 2-х лет. У каждого малыша абсолютно индивидуальные периоды роста, поэтому полное формирование коленной чашечки может завершиться к 6-ти годам.
Что нужно учесть?
При выполнении диагностических мероприятий следует учесть возможность физической нагрузки на коленный сустав. Очень часто смещение возникает во время тренировок, но при легких повреждениях профессиональные спортсмены не обращают особого внимания на подобные явления, что в дальнейшем чревато возникновением осложнений. Это обусловлено тем, что незначительные смещения пателлы, после которых она самостоятельно возвращается на место, требуют обязательной рентгенодиагностики. Это помогает оценить тяжесть повреждения и необходимую степень медицинского вмешательства.
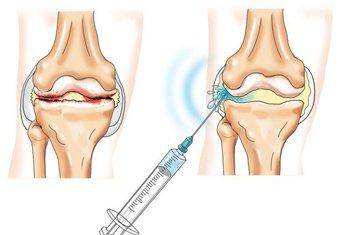
Лечение тяжелого гонартроза гиалуроновой
Многие годы пытаетесь вылечить СУСТАВЫ?
В чем важность гиалуроновой кислоты?
Уколы или таблетки — что лучше?
Стоимость препарата
Уколы или таблетки гиалуроновой кислоты — что нужно суставу? 
Так что не стоит бездумно доверять рекламе — прежде, чем покупать такие таблетки, стоит проконсультироваться с врачом.
Как применять препарат Артра
Операция при смещении коленной чашечки
Хирургическое вмешательство на суставе при смещении надколенника осуществляется методом артроскопии. Это малоинвазивный способ операции, который не требует полостных разрезов на коже, благодаря чему период восстановления проходит значительно быстрее. Вмешательство проводится так: делается несколько проколов в коже, через которые медики вводят артроскоп и специальные инструменты. Артроскоп – трубка с камерой на конце, которая передает изображение на экран. При операции проводится мобилизация чашечки. Для этого хирург рассекает связку снаружи надколенника.

После операции при смещении чашечки коленного сустава для быстрого восстановления назначают физиотерапевтические процедуры. Метод магнитотерапии и УВЧ способствуют стимуляции мышечных тканей и нормализации процессов кровообращения в структурах коленного сустава. При выраженном болевом синдроме после оперативного вмешательства проводят электрофорез.
Первоисточники информации, научные материалы по теме
- Травматология. Национальное руководство. Котельников Г. П., Миронов С. П., ГЭОТАР-Медиа, 2017, стр. 228–290, стр. 400.
- Травматология и ортопедия. Кавалерский Г. М., Академия, 2005, стр. 335.
- Травматология и ортопедия. Смирнова Л. А., Высшая школа, 1984, стр. 188–190.
- Практическая травматология. Европейские стандарты диагностики и лечения. Анкин Л. Н., М.: Книга-плюс, 2002, стр. 287.
- Переломы надколенника и их лечение: учебно-методическое пособие. Загородний Н. В., Хиджазин В. Х., Абдулхабиров М. А., Солод Э. И., Футрык А. Б. 2017.
- Лечение больных с переломами надколенника: клинические рекомендации. Горин В. В., 2014.
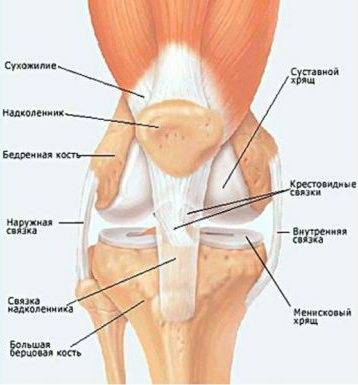
Анатомические особенности сустава
К костям, которые формируют колено человека, относятся (фото 1):
- бедренная кость;
- коленная чашечка;
- большая берцовая кость.
Внутри находятся мениски. Это хрящевые пластины, которые располагаются между бедренной и большеберцовой костями. По сути, эти своеобразные эластичные наросты разделяют сустав на два равные по размеру части.
Строение коленного сустава
Сустав человека двигается в таких направлениях (фото 2):
- вертикальная плоскость обеспечивает сгибательные и разгибательные движения;
- фронтальная плоскость;
- горизонтальная плоскость – движения согнутого сустава.
Сгибание коленного сустава
Движения осуществляются в пределах пяти градусов. К тому же, составляющие кости могут осуществлять перекатывание или скольжение.
Также существуют хрящевые элементы и наросты, которые также участвуют в формировании сустава. К ним относятся:
- костные эпифизы по обеим сторонам от мениска;
- суставная капсула и полость;
- синовиальная сумка;
- хрящевые пластины;
- коленные связки.
- Рассмотрим отдельно суставные элементы.
Эпифиз – это расширенный концевой отдел кости, который принимает участие в формировании сустава.
Мыщелки представляют собой костяные наросты на бедренной кости и выемки на берцовой. Между поверхностями находятся симметричные мениски. Их функция состоит в том, чтобы уравнивать несоответствие между костями.
Хрящевая ткань покрывает эпифизы каждой кости. Там же находится и крестообразная связка.
Для формирования сустава очень важна сесамовидная кость. Коленную чашечку окружает сухожилье и мышца. А сам надколенник принимает участие в процессе разгибания.
Основная функция коленной чашечки человека заключается в том, чтобы ограничивать движение костей в сторону и их смещение. Надколенник позволяет лучше выполнять блокирующую функцию.
Нормальное развитие колена
Мнение, что коленные чашечки у младенцев отсутствуют, ошибочное. У новорожденных имеются надколенники, но они не настолько развиты, как у взрослых. Их формирование начинается еще при внутриутробном развитии плода. Это происходит на 4 месяце беременности.
У грудничка надколенная часть состоит не из костной, а из хрящевой ткани. Вокруг нее расположены ядра окостенения, которые возникают между 2 и 6 годами. Затем эти зоны подвергаются слиянию, и образуется единая кость. Полностью чашечка формируется к 7 годам.
В медицинской практике нередко встречается нарушение развития колена у детей. Доктора считают, что отклонения появляются вследствие генетических сбоев и неблагоприятного воздействия внешних факторов на женщину в период беременности.
Отрицательное влияние способны оказывать:
- Радиационное облучение.
- Прием лекарственных средств.
- Инфекционные заболевания.
- Гормональные нарушения.
Особенно опасно воздействие указанных факторов в первом триместре беременности.
На ранних сроках начинает формироваться организм плода. В результате коленная чашечка у новорожденного может полностью отсутствовать или иметь отклонения.
При наличии сомнений в развитости колена у ребенка доктора назначают осмотр у ортопеда и прохождение рентгенологического исследования.
Полное отсутствие чашечки колена
Иногда встречаются случаи, когда надколенника у малыша нет. Вместе с этим нередко наблюдается недоразвитость большеберцовой и бедренной костей. Патологии влекут вывихи голени, бедра, а также косолапость.
Если кроме отсутствия чашечки никаких нарушений не имеется, то на функционировании нижних конечностей это никак не сказывается. Но создается косметических дефект, а также ребенок может быстро утомляться при физической активности.
Если малыш родился без коленной чашечки, то терапия не требуется. При наличии дополнительных нарушений применяют хирургическое вмешательство, поскольку происходит сбой деятельности ног.
Дольчатый надколенник
Выявляется заболевание редко и случайно при проведении рентгена. Больше страдают патологией пациенты мужского пола. Дольчатый надколенник представляет собой чашечку коленной части, которая имеет нормальный размер, но не является полноценной. Кость состоит из нескольких частей.
Лечения этого нарушения не требуется. Однако пациентам нужно быть внимательнее, поскольку дольчатый надколенник часто подвергается травмам и развитию артроза. Поэтому больным детям надо заниматься щадящими видами спорта, избегать экстремальных увлечений.
Врожденный вывих надколенной части
Это нарушение доктора считают наследственной патологией, которая наблюдается в основном у мальчиков. При наличии врожденного вывиха колена сустав становится неустойчивым, что сильно мешает во время ходьбы. Люди, имеющие чашечку с подобным нарушением, чаще подвергаются артрозу.
При вывихе пациенту назначают рентген, чтобы оценить степень смещения и недоразвитости надколенника. На снимках видно, что кость обладает неправильно формой и уменьшенным размером. Устранение патологии производится исключительно оперативным путем.
Таким образом, человек рождается с коленной чашечкой. Но окончательное формирование костной ткани происходит к 7 годам жизни ребенка.
Формирование коленной чашечки
Многие родители интересуются у врачей, есть ли коленные чашечки у новорожденных и в каком возрасте они формируются. Последние научные исследования доказывают, что формирование надколенника проходит несколько важных этапов, каждый из которых занимает достаточно продолжительный период времени:
Небольшая прослойка хрящевой ткани в области будущей коленной чашечки появляется уже на четвертом месяцев внутриутробного развития плода. С этого момента и до рождения малыша, хрящевая ткань продолжает увеличиваться в размерах.
У новорожденного ребенка уже присутствует коленная чашечка, однако, из-за своей мягкой консистенции, хрящевая ткань не пальпируется в области колена. Поэтому многие родители думают о том, что надколенник формируется уже в более взрослом возрасте, хотя это не так.
Поле рождения в первые два года жизни ребенок начинает совершать активные движения, в которых задействованы нижние конечности. Это обуславливает появление точек окостенения в хрящевой ткани – места, откуда формируется костное вещество.
Данные точки окостенения обуславливают постепенную трансформацию хрящевого надколенника во «взрослый», являющийся костью.
Надколенник формируется в тесной связи с окружающими его анатомическими структурами: костями, мышечными группами, связками и коленным суставом. При этом коленная чашечка двигается, благодаря ее фиксации только сухожилием четырехглавой мышцы бедра.
Возможные проблемы с коленной чашечкой
Коленная чашечка (надколенник) является самой большой сесамовидной костью в человеческом скелете. Ее можно хорошо прощупать при пальпации. Если колено полностью разогнуто, то надколенник можно легко смещать во всех направлениях.
Основной задачей, возложенной на надколенник, является предотвращение боковых смещений костей, формирующих сустав колена.
В процессе сгибания ноги и возвращения ее в начальное положение коленная чашечка несколько смешается в вертикальном направлении и благодаря выступу на своей поверхности не допускает смещения костей.
Дополнительная прочность сустава обеспечивается мощными крестовидными связками, расположенными по бокам.
Формирование надколенника происходит у плода примерно на четвертом месяце развития, но вследствие того, что он состоит пока еще из хрящевых тканей, заметить на рентгене его не просто. В процессе взросления и формирования ребенка эта ткань постепенно становится костью.
Такое превращение обычно оканчивается к шестилетнему возрасту.
- 1 Проблемы с коленными чашечками
- 2 Лечение проблем надколенника
Коленная чашечка может начать вызывать проблемы с самого молодого возраста. Даже у новорожденных могут наблюдаться патологии надколенника.
Изредка, но встречается дисплазия коленного сустава у новорожденных. Это заболевание также может развиться не только у малышей, намного чаще им страдают взрослые люди.
Еще одной патологией колена, доставляющей неприятные ощущения, является болезнь Шляттера.
| Недуг | Причины патологии |
| Дисплазия коленного сустава у новорожденных. | Заболевание проявляется в патологии формирования тканей, которая влечет за собой неправильное положение надколенника, сопровождаемое болезненными ощущениями. |
| Дисплазия коленного сустава у взрослых. | В этом случае причиной патологии становится чрезмерное изнашивание хрящей в коленном суставе. |
| Болезнь Шляттера, являющаяся вариантом остеодистрофии. | При этой болезни вследствие плохого питания кости происходит нарушение ее строения. Чаще всего встречается у пациентов юношеского возраста (примерно от 10 до 18 лет). В основном поражается одно колено. |
Дебют остеодистрофии обычно происходит в период полового созревания, при этом чаще затрагиваются те дети, которые занимаются спортом или получают другие интенсивные физические нагрузки. Наверное, с этим связано то, что в основном страдают юноши, так как они традиционно нагружаются физически больше.
Когда появляются проблемы с коленными чашечками, следует немедленно предпринимать определенные действия. Основной задачей является уменьшение трения внутри сустава и восстановление гладкости поверхностей. Основная часть проблем надколенника происходит вследствие различных травм. Если травма не очень тяжелая, то зачастую можно обойтись комплексным лечением, которое сочетает:
- физиопроцедуры;
- инъекции лечебных препаратов.
Помимо этого, трение в суставе и болевые ощущения при движении позволяет снизить использование анатомических стелек. Изготовление таких стелек осуществляется индивидуально, после осуществления всестороннего анализа движений. Когда нагрузка на надколенник уменьшится, все восстановительные мероприятия станут эффективнее.
Когда наблюдается тяжелая травма, скорее всего, понадобится хирургическое лечение
В ходе операции хрящи коленной чашечки будут осторожно сглажены. Иногда производится даже трансплантация клеток хряща
Перецентрализация надколенника приводит к более равномерному распределению внутрисуставных нагрузок. Осуществление стабилизации коленной чашечки может быть произведено несколькими способами, которые относятся к хирургическим.
Реабилитация пациентов до восстановления трудоспособности может продолжаться до полутора месяцев, хотя обычно срок намного короче.
статьи: (Пока нет )Загрузка…
Наталья
Профилактика
В перечне профилактических мероприятий относится дробное и частое питание здоровой пищей без чрезмерного употребления соли, сахара, жира и копченостей. В пище должно быть достаточное количество кальция, калия, магния, фосфора и желатина. Каждодневная гимнастика, бег по утрам, плаванье и закаливание, является «оберегом» против артрита, артроза, остеоартроза и других патологий нижних конечностей. И главный пункт профилактики: избегание резких движений, ударов в области колен и суровой физической эксплуатации коленных суставов.
Боль при вставании на колено, является серьезным доказательством для проведения полного обследования с выполнением лабораторного и инструментального исследования. Самолечение без базисной терапии приведет к инвалидному креслу, поэтому для исключения осложнений и необратимых процессов нужно знать все о данной патологии и вооружиться информационными знаниями про: больно вставать на колено — причины и лечение.
Можно ли спать в линзах?
Возможность сна в линзах зависит от их характеристик: гидрофильности и кислородной проницаемости. Режим ношения линз указывается на упаковке. Офтальмологи не рекомендуют превышать указанный срок непрерывного ношения: это чревато раздражением слизистой и другими неприятностями.
Вы узнали, как надевать линзы в первый раз, и как снять линзы новичку. Поначалу эти манипуляции могут казаться сложными, но со временем они войдут в привычку и будут совершенно привычными, главное — не забывать о правилах гигиены и регулярных визитах к офтальмологу.
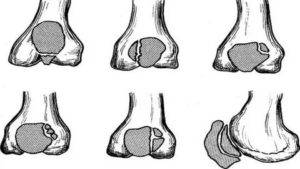
 Симптомы вывиха коленного сустава и методы восстановления
Симптомы вывиха коленного сустава и методы восстановления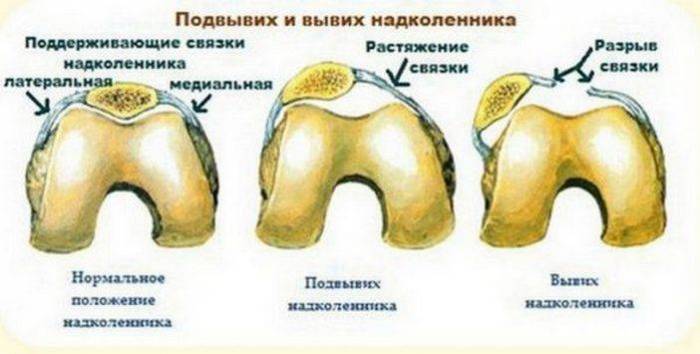 Как правильно лечить вывих коленного сустава и восстановить после травмы
Как правильно лечить вывих коленного сустава и восстановить после травмы Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава

 Симптомы, лечение и последствия вывиха надколенника
Симптомы, лечение и последствия вывиха надколенника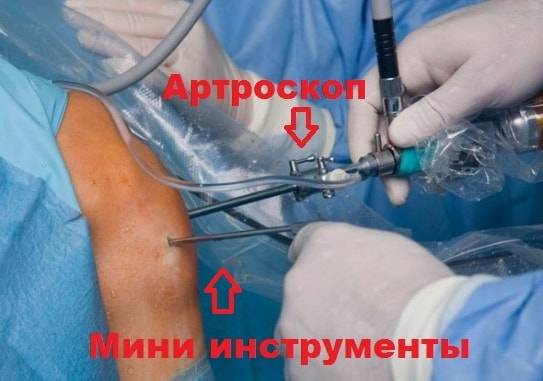 Как лечить вывих надколенника
Как лечить вывих надколенника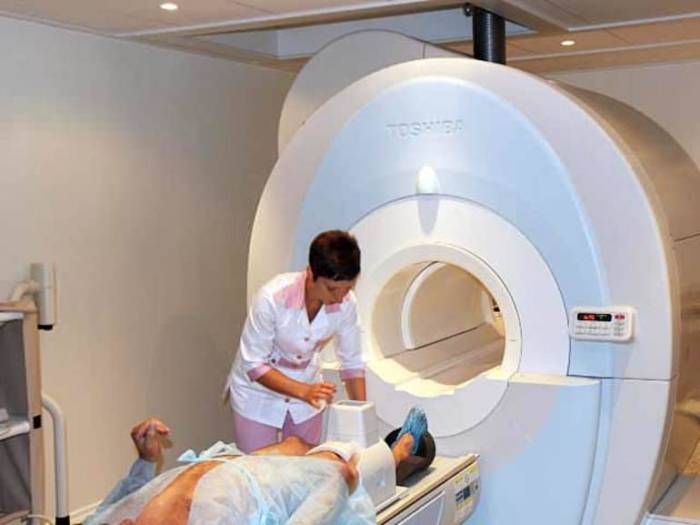 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава Перелом коленной чашечки
Перелом коленной чашечки