Содержание
- 1 Основные симптомы
- 2 Патогенез заболевания
- 3 Лечение медикаментами
- 4 Консервативная терапия
- 5 Причины, симптомы и лечение
- 6 Физиотерапия при деформирующем артрозе тазобедренного сустава
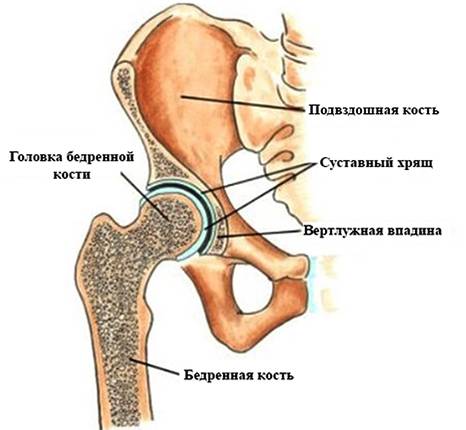
- 7 Определение
- 8 Стадии и лечение различные методами
- 9 Механизм развития
- 10 Los mejores productos de este mes
- 11 Инъекции гиалуроновой кислоты и биотерапия
- 12 Основа методики Неумывакина
- 13 Симптомы заболевания
Основные симптомы
Скорость лечения заболевания во многом зависит от того, насколько быстро оно будет обнаружено. Вовремя поставить диагноз можно, опираясь на симптоматику заболевания. По статистике, в большинстве случаев дисплазия тазобедренного сустава поражает левую ногу.
Основная симптоматика, говорящая о возможной дисплазии тазобедренного сустава, проявляется в младенчестве:
- острые болевые ощущения даже в спокойном состоянии;
- при повороте ноги слышен характерный щелчок или хруст;
- укорочение больной конечности;
- неустойчивость в статичном положении;
- хромота.
При появлении данных симптомов проводится диагностика, чтобы точно установить диагноз.
Патогенез заболевания
Патологическим провокатором в большинстве случаев выступает нарушение кровообращения в околосуставных тканях. Из-за чего происходит структурная трансформация синовиальной жидкости, играющей роль смазочного материала, меняются ее свойства. Прерывается доставка питательных веществ к гиалиновому хрящу, который наделен амортизирующими функциями. Постепенно соединительная ткань, отличающаяся плотностью и упругостью, иссыхает, трескается.
Из-за потери гладкости хрящи – своеобразные перераспредилители нагрузки при движениях, начинают травмировать друг друга. По мере истончения хрящевой ткани кости подвергаются возрастающему давлению. Прогрессирующие нарушения приводят к дегенерации всего костно-суставного аппарата.
Лечение медикаментами
Медикаментозное лечение обязательно при выявлении данной формы артроза и назначается пациентам сразу после выявления заболевания. Заниматься подбором препаратов должен только лечащий врач. Практиковать самолечение не только бесполезно, но и очень опасно.
Традиционный курс лечения:
- НПВП. Устранение отека, боли, воспалительных очагов в суставе (Парацетамол, Диклак, Ибупрофен и производные).
- Анальгетики. Назначаются при острых болях. Лучше всего купируют болезненность Кетанов, Анальгин, Баралгетас. В более запущенных состояниях могут использоваться местные новокаиновые блокады.
- Хондропротекторы. Способствуют восстановлению хряща, влияют на клеточный метаболизм, снимают воспаление (Глюкозамин и Хондроитин).
Курс медикаментозного лечения — длительный. Наиболее эффективна комплексная терапия с использованием НПВС и препаратов, воздействующих на обменные процессы.
Консервативная терапия
Лечение деформирующего артроза 1 и 2 степени проводится консервативно. Терапевтическая тактика разрабатывается врачом в каждом случае индивидуально с учетом стадии заболевания, сопутствующих патологий, возраста, общего состояния и других особенностей пациента.
Медикаментозная
Острый деформирующий артроз лечится комплексно препаратами разных групп.
- Нестероидные противовоспалительные средства (Диклофенак, Мелоксикам, Целекоксиб) подавляют воспаление, устраняют боль, отечность. Назначаются короткими курсами (5-7 дней) в форме таблеток или капсул для внутреннего применения, внутримышечных инъекций. Дополнительно используются местные средства (мази, гели, крема), которые можно применять более длительно.
- Глюкокортикостероиды (Дипроспан, Флостерон, Кеналог, Гидрокортизон) проявляют мощное противовоспалительное действие. Используются в тяжелых случаях, когда воспаление не удается купировать нестероидными препаратами. Вводятся инъекционно в больной сустав. Количество инъекций в каждом случае определяется индивидуально, в среднем курс состоит из 1-3 уколов, которые проводятся с промежутками в 1-2 месяца.
- Хондропротекторы (Мукосат, Синарта, Дона, Мовекс, Хондролон) ‒ препараты с хондроитином и глюкозамином, активизирующие регенерацию хрящевой ткани, замедляющие деструктивные процессы. Назначаются в форме раствора для внутримышечных инъекций, в таблетках, капсулах, порошке для приготовления перорального раствора. Обладают накопительным действием, поэтому применяются длительно (по 3-6 месяцев). Курсы рекомендуют повторять 1-2 раза в год. Иногда проводят внутрисуставные инъекции хондропротекторов.
- Препараты с гиалуроновой кислотой (Остенил, Ферматрон, Суплазин) восполняют недостаток синовиальной жидкости, нормализуют ее вязкость, способствуют удержанию влаги в суставе, тем самым уменьшают трение и улучшают скольжение суставных поверхностей, восстанавливают двигательную функцию. Стандартный терапевтический курс включает 3-5 инъекций в сустав с перерывом в 1-6 месяцев.
Для улучшения питания хрящевой ткани дополнительно могут назначаться препараты, улучшающие кровообращение (Трентал, Курантил) и метаболизм (Рибоксин, АТФ), витамины группы В (Нейрорубин).
Во время лечения деформирующего артроза важно максимально снизить нагрузку на пораженный сустав
Физиотерапия и массаж
После купирования острой стадии воспаления лечение дополняют мануальной и физиотерапией. Эти процедуры активизируют кровообращение и метаболизм в близлежащих тканях, тем самым улучшают питание хряща. Проводятся только на стадии ремиссии.
Обычно в терапии остеоартроза применяют:
- лазерное воздействие;
- магнитотерапию;
- электрофорез;
- фонофорез;
- УВЧ;
- аппликации с озокеритом, парафином;
- грязелечение.
Лечебная физкультура
Регулярное выполнение ЛФК позволяет предупредить атрофические изменения мышечной ткани и ослабление связок, обеспечивает восстановление подвижности сустава, увеличение амплитуды движений пораженной конечности.
Общие правила проведения ЛФК:
- движения делать плавно;
- нагрузки и амплитуду движений увеличивать постепенно;
- гимнастику проводить регулярно;
- при болях и дискомфорте гимнастику прекращать.
Комплекс лечебных упражнений для каждого пациента разрабатывается врачом индивидуально с учетом степени поражения суставных структур.
Причины, симптомы и лечение
Основная причина дегенеративно-дистрофического разрушения суставной целостности — возрастные изменения после 65-70 лет. С течением времени в организме происходят метаболические процессы, когда синовиальная жидкость все меньше вырабатывает необходимых для суставов веществ; происходит потеря эластичности и утрата прочности суставной поверхностью.
Пересыхающие частички хрящевой ткани оседают на поверхности суставной капсулы и мешают функциональной работе вертлужной впадины. Неприятные болевые ощущения возникают из-за воспаления и омертвления трущихся участков.
Однако процесс дегенерации может значительно ускориться, не дожидаясь почтенного возраста человека.
Провоцирующие причинно-следственные факторы образования тазобедренного коксартроза:
- врожденный вывих бедра (дисплазия);
- ударно-механическое повреждение или перелом шейки бедра;
- наследственные нарушения опорно-двигательной системы в области таза;
- постартрические воспалительные процессы инфекционной и/или ревматической природы;
- малоподвижный образ жизни или гиперактивные физические перегрузки тазобедренных сегментов;
- гормональные катаклизмы в организме.
Клиническая симптоматика заболевания проявляется в зависимости от степени сложности патологического воспаления.
При артрозе 1 степени периодически возникающий болевой дискомфорт появляется после физического перенапряжения или длительной ходьбы. После небольшого отдыха болевая симптоматика исчезает. При лабораторной диагностике определяются незначительные сужения межсуставной щели и ворсистые разрастания по внешнему контуру вертлужной выемки.
Усиление боли происходит при артрозе 2 степени, когда клинические симптомы не покидают человека даже в состоянии покоя. Появляются проблемы с двигательной активностью, меняется походка, появляется хромота.
Рентгенологическая диагностика подтверждает наличие костных наростов по внешнему и внутреннему контуру вертлужной впадины.
Самой сложной и трудно исправимой патологией считается артроз тазобедренного сустава 3 степени, когда болевой рефлекс не отступает от человека ни днем, ни ночью. Больные суставы полностью ограничены в подвижности, проявляется укорочение нижних конечностей.
Рентгенологический снимок показывает полное разрушение хрящевой поверхности, на месте которой образуются крупные наросты (остеофиты). Такое состояние человека может привести его к полному обездвиживанию.
Клиницисты отмечают, что подобные артрологические болезни тазобедренного сустава у мужчин встречаются в 2-3 раза реже, чем у женщин. Объясняется этот факт физиологическими особенностями женского организма.
Лечебная реакция на коксартроз тазобедренного сустава 1, 2 степени – это:
- снижение болевых ощущений посредством назначения фармакологических комбинаций противовоспалительной, анальгезирующей и болеутоляющей активности: Ибупрофен, Вольтарен гель, Диклофенак, Кетанол и пр.;
- фармакологические группы, позволяющие улучшить питание хрящевой ткани и обеспечить активность кровообращения: Терафлекс, Хондрекс, Мукосат и так далее;
- инъекции для внутрисуставного введения: Остенил, Ферматрон и др.;
- физиотерапевтическое лечение магнитотерапией, парафином, электрофорезом токами высокой частоты;
- гимнастические упражнения и массаж.
При поражении тазобедренного сустава коксартрозом 3 степени рекомендована оперативная коррекция – эндопротезирование.
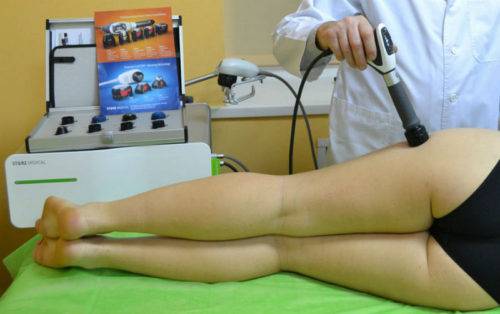
Физиотерапия при деформирующем артрозе тазобедренного сустава
Физиотерапия прекрасно влияет на состояние больной конечности, когда артроз еще не набрал силу (начальная степень) и шансы на полное излечение у пациента очень высокие. При назначении такого вида терапии обязательно учитывают противопоказания к процедурам:
- женщинам в период беременности и грудного вскармливания;
- сосудистые заболевания, проблемы касательно свертываемости крови;
- индивидуальная острая реакция на определенный физиометод;
- заболевания кожного покрова: аллергия, экзема и пр.;
- высокая температура тела;
- артериальная гипертензия;
- ОРВИ.
Если выбранный метод физиотерапии будет подобран правильно и ударит точно в цель, можно смело рассчитывать на целый ряд улучшений:
- «пробуждение» метаболизма;
- активное кровообращение;
- повышение болевого порога;
- уменьшение воспалительной реакции;
- более продуктивное действие медикаментов;
- полноценное снабжение тканей полезными элементами;
- длительная «пауза» в развитии артроза.
Наилучшим образом в качестве вспомогательной терапии при лечении артроза зарекомендовали себя несколько процедур:
- УЗТ;
- криотерапия;
- лечение пиявками;
- бальнеотерапия;
- согревающие компрессы.
Чтобы наглядно отметить действие процедур, курсов терапии понадобится несколько (до 3 раз ежегодно). Отметим, что запущенная стадия артроза настолько истощает сустав, что физиотерапевтические методы при этом бессильны.
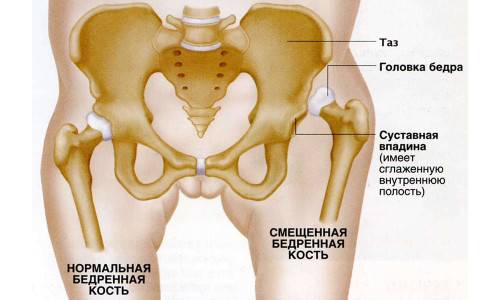
Определение
Вывих тазобедренного сустава у взрослых обычно возникает после травмы, например, падения с высоты или автомобильной аварии. Вывих бедра подразделяют на передний и задний, первый случай встречается редко, чтобы такой вывих возник, человек должен упасть с высоты с отведенной в сторону ногой, такой вывих подразделяют на лонный и запирательный. Чаще всего встречается задний вывих, при котором происходит резкое вращение бедра внутрь, такой вывих подразделяют на подвздошный и седалищный.
Встречаться может и дисплазия тазобедренного сустава у взрослых, если болезнь в детстве не пролечили. В этом случае пациент обычно страдает от периодических болей, особенно при нагрузках, у него изменена похода, он может прихрамывать и переваливаться из стороны в сторону
Как правило, дисплазия тазобедренных суставов у взрослых заканчивается инвалидностью, поэтому очень важно вылечить врожденное заболевание в детском возрасте
Вывих бедра у взрослых подразделяется на 3 стадии:
- на первой стадии врач замечает, что тазобедренный сустав недоразвит, но сам сустав не смещен;
- на второй стадии возникает подвывих сустава, но смещает не полностью;
- на третий стадии сустав полностью вылетает наружу.
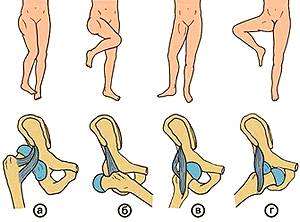
Виды вывиха бедра
Существует несколько видов вывиха бедра:
- задний верхний вывих (а);
- задний нижний вывих (б);
- передний верхний вывих (в);
- Передний нижний вывих(г);
- врожденный (дисплазия).
И передний и задний вывих подразделяются на верхние и нижние, все они возникают при травмах. Врожденный вывих бедра — дисплазия, появляется еще в утробе матери, причиной тому может стать ее неправильный образ жизни или патологии развития. В зависимости от вида вывиха врач обычно подбирает необходимое лечение.
Вывих тазобедренного сустава у взрослых опасен, симптомы обычно различаются, в зависимости от типа заболевания, но все они сопровождаются сильной болью, изменением формы сустава. Кроме того, пациент пытается беречь больную конечность, она поднимается вверх и кажется короче другой. Даже подвывих тазобедренного сустава у взрослых сопровождается сильной болью и нарушениями двигательной активности.
Также при вывихе конечность смещается, может возникать защемление седалищного нерва, кровоснабжение в области травмы нарушается. Если заболевание не лечить, то боль постепенно начинает стихать, а конечность возвращается в прежнее состояние, но двигательная активность остается нарушенной и пациента хромает.
Вывих тазобедренного сустава у взрослых людей обычно возникает при травме. Это всегда резкое падение или удар на большой скорости, при котором бедренная кость играет роль рычага и провоцирует смещение сустава. В этот момент капсульная полость сустава надрывается и рвутся связки.
Возникает вывих бедра обычно после падения с высоты, в этом случае нога неудачно подворачивается и сустав вылетает, то же самое происходит при авариях в автомобиле. Резкий удар на большой скорости наносит удар по бедру, которое в свою очередь вырывает сустав, провоцируя вывих таким образом.
Врожденную дисплазию суставов могут спровоцировать следующие факторы:
- Большой размер плода;
- Эндокринные нарушения у матери;
- Тугое пеленание ребенка в первые месяцы жизни;
- Малоподвижность ребенка в первые месяцы;
- Недоношенная беременность;
- Гинекологические заболевания у беременной;
- Употребление алкоголя и курение при беременности, злоупотребление жирной едой.
Дисплазия у взрослых возникает исключительно в том случае, если это заболевание не вылечили в детском возрасте.
Стадии и лечение различные методами
Существует 4 стадии:
- 1 – суставная щель сужена, несущественные краевые остеофиты,
- 2 – серьезно сужена щель, просматриваются остеофиты,
- 3 – деформация костей, существенное сужение щели, средние остеофиты,
- 4 – большие изменения кости, деформация, другие пагубные процессы.
Если почувствовали один из характерных спутников заболевания, сразу обращайтесь к врачу. Лечение остеофитов сустава происходит несколькими способами, в зависимости от стадии развития. Лечение заключается в проведении процедур:
- Диадинамотерапия , лечение при помощи тока небольшой мощности, направленного на пораженную область.
- Лечебные ванны помогают улучшить обмен веществ и циркуляцию крови. Чаще применяются радоновые и скипидарные ванны.
- Массаж. Лечение данным методом дает возможность усилить приток крови, улучшить тонус мускул.
- Специальные упражнения. Метод помогает повысить мышечную силу, препятствует атрофии, поддерживает жизнеспособность тазобедренного сустава.
- Электрофорез. К нему прибегают в качестве дополнительного элемента терапии.
Существует много медикаментов от остеофитов тазобедренных поврежденных суставов, с помощью которых можно обеспечить эффективное лечение. К наиболее действенным относят препараты:
- Диклофенак.
- Флексен.
- Кетопрофен.
- Индометацин.
- Различные хондропротекторы: Глюкозамин, Хондроитин, Румалон.
Все препараты направлены на то, чтобы затормозить производство биологически активных веществ, способствующих усилению воспалительных процессов. Они снимают боль и отечность. Хондропротекторы защищают хрящи и другие участки от разрушений.
- Виды остеохондроза: классификация
- Современные методы лечения остеохондроза
Если лечение тазобедренного сустава не дало никакого результата, придется проводить терапию хирургическим путем. Удаляют пораженную область, а на ее место вставляют протез.
Придерживайтесь здорового образа жизни, не сидите долго в одной позе, до конца залечивать переломы и воспалительные процессы, которые появляются в зоне тазобедренного сустава. Лечение остеофитов будет эффективным, если сразу после возникновения симптомов обратитесь к специалисту.
Статья проверена редакцией
Механизм развития
- В основе деформирующего артроза лежит нарушение питания хряща и замедление процессов регенерации, приводящее к развитию дистрофических, а затем деструктивных процессов. Хрящ становится менее эластичным, высыхает и истончается, на нем появляются эрозии, трещины и другие дефекты.
- Постепенно сужается суставная щель, хрящевая ткань продолжает разрушаться. Сустав утрачивает прочность, в связи с чем возрастает трение, повышается нагрузка на костную ткань. Начинается самопроизвольная компенсаторная реакция ‒ костная ткань уплотняется (склерозируется), формируются костные наросты (остеофиты).
- Воспалительные процессы распространяются на близлежащие мягкие ткани, происходит атрофия мышц, укорочение связок. В результате сустав деформируется, ухудшается двигательная функция, подвижность резко ограничивается, а затем наступает полное обездвиживание.
- Деформирующий артроз развивается медленно, на начальных этапах протекает практически без симптомов. Запущенные формы артроза нередко осложняются привычным вывихом, вторичным реактивным синовитом (скопление большого количества синовиальной жидкости в суставе), анкилозом (сращение костных поверхностей в один массив, приводящее к полному обездвиживанию), спонтанным гемартрозом (кровоизлияние в сустав).
Los mejores productos de este mes
Инъекции гиалуроновой кислоты и биотерапия
Патогенетическая терапия артроза предполагает наряду с введением в организм компонентов хрящевой ткани применение заменителей суставной (синовиальной) жидкости. Она необходима для нормального функционирования сустава и питания хряща.
Гиалуроновая кислота – наиболее популярный заменитель суставной жидкости. Она образует защитную пленку на внутренней поверхности сустава, повышает эластичность хряща, подвижность сустава. Препараты гиалуроновой кислоты: Гиастат, Остенил, Синвиск, Дьюралан.
Важные принципы лечения этими препаратами:
- курс инъекций проводится раз в полгода, делается 3-4 инъекции с интервалом 1-2 недели;
- лечение гиалуроновой кислотой возможно только в стадии ремиссии, нельзя его проводить при симптомах синовита.
Биологическая терапия – новое, перспективное направление консервативного лечения. В лечении артроза прибегают к таким методикам:
- PRP-терапия – инъекционное введение в очаг поражения плазмы крови, обогащенной тромбицитами. Плазма берется у самого пациента, поэтому не вызывает отторжения. Тромбоциты являются фактором роста, они стимулируют процесс регенерации и уменьшают воспаление;
- цитокиновая терапия – введение белка IL-1Ra, который является антагонистом рецептора интерлейкина-1. Интерлейкин-1 – медиатор воспаления, который провоцирует ускоренное разрушения хряща. Данная разновидность биотерапии более эффективна при артритах, но помогает и при артрозах;
- MSK-терапия – лечение стволовыми клетками, которые получают из пуповины или пуповинной крови. Стволовые клетки способны развиться в клетки любой ткани, в частности, могут служить для восстановления хряща.
Основной метод лечения артроза – медикаментозная терапия. Но лечение обязательно должно быть комплексным. Для более выраженного эффекта необходимы:
- физиотерапевтические процедуры, которые улучшают кровообращение, активизируют обменные процессы в тканях, способствуют очистке организма от мертвых клеток, запускают процессы регенерации, снимают спазм мышц;
- ЛФК, лечебная гимнастика, занятия некоторыми видами спорта – благодаря регулярным дозированным нагрузкам на сустав увеличивается его подвижность, также упражнения укрепляют мышцы и связки, которые поддерживают сустав, предотвращая его вывихи;
- санаторно-курортное лечение в фазе ремиссии оказывает общеукрепляющее воздействие на организм.
Следует понимать, что все эти методы улучшают качество жизни, способствуют более продолжительной ремиссии, но не способны навсегда избавить от артроза. У самых эффективных методов консервативного лечения есть предел возможностей, начиная с 3 стадии заболевания они помогают лишь уменьшить боль и отсрочить неизбежное.
Как же вылечить артроз коленного сустава? Возможно, там, где терапия бессильно, поможет хирургия?
Источник sustaw.top
Основа методики Неумывакина
Симптомы заболевания
Детская форма патологии обычно начинает развиваться не позднее 3-5 лет, так как на этот период приходится повышение нагрузки на нижние конечности. Родители могут отмечать такие симптомы:
- хромота после длительной ходьбы;
- боли в ногах во второй половине дня на фоне усталости;
- невозможность длительно бегать, играть в подвижные игры;
- неприятные ощущения в бедре и колене, в подколенной области;
- боль в коленном суставе.
Со временем нога с пораженной стороны становится несколько тоньше, отведение бедра затрудняется, причем больше — с внутренней стороны (с наружной может, напротив, увеличиваться). У ряда детей симптоматика начинается с болей в колене, и установить связь с поражением бедра не всегда удается сразу.
Юношеские формы деформации бедра часто вообще не дают клинических признаков, лишь в запущенных случаях начинают проявлять себя. Присутствует легкая хромота, повышенная утомляемость при ходьбе. У некоторых подростков выпячивается живот, есть патологический лордоз позвоночника. Сила и тонус ягодичных мышц снижаются. При двустороннем поражении бедер ребенок начинает ходить подобно утке, переваливаясь, раскачиваясь.
 Ушиб тазобедренного сустава при падении лечение
Ушиб тазобедренного сустава при падении лечение Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава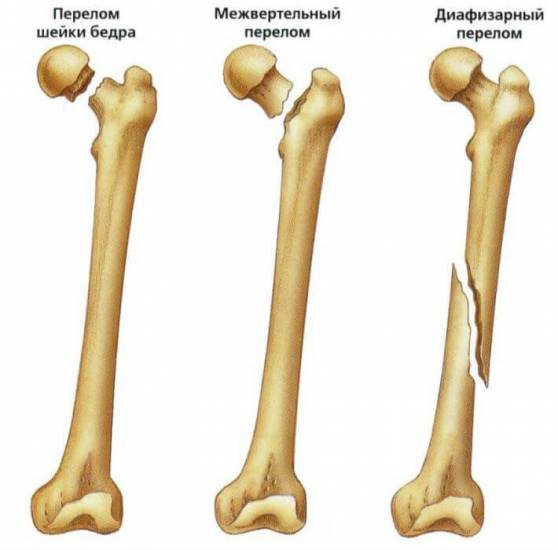 Симптомы и методы лечения ушиба тазобедренного сустава в домашних условиях
Симптомы и методы лечения ушиба тазобедренного сустава в домашних условиях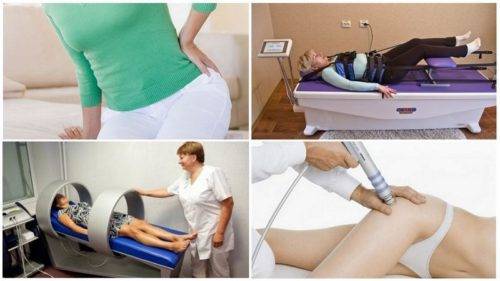

 Строение, функции и заболевания тазобедренного сустава
Строение, функции и заболевания тазобедренного сустава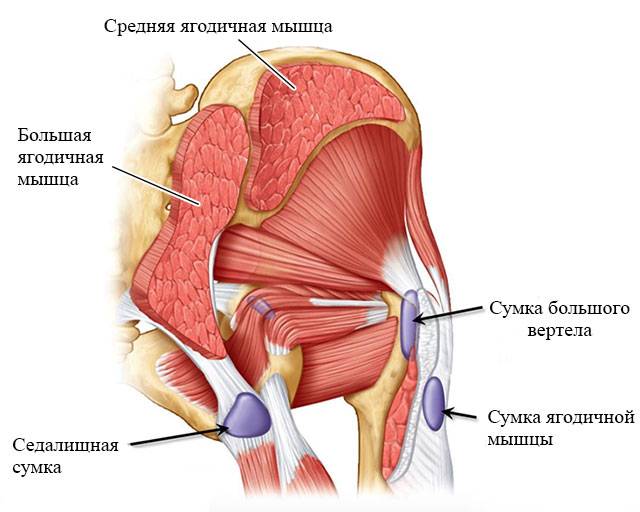 Причины различных болезней при болях в тазобедренном суставе при ходьбе
Причины различных болезней при болях в тазобедренном суставе при ходьбе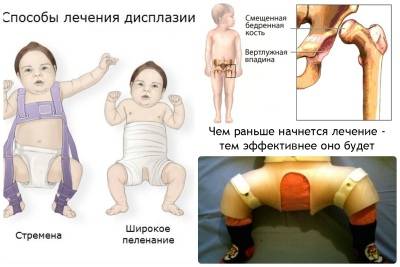 Дисплазия тазобедренного сустава у взрослых и детей: причины, диагностика, лечение, последствия
Дисплазия тазобедренного сустава у взрослых и детей: причины, диагностика, лечение, последствия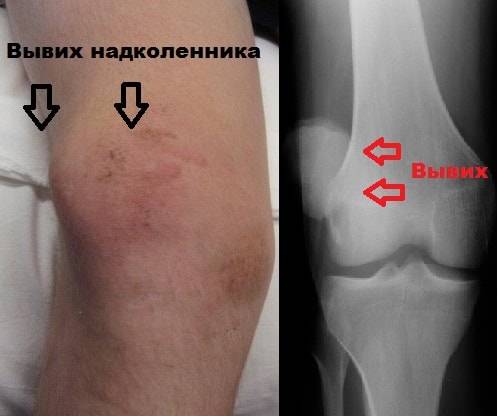 Виды и лечение вывихов ноги
Виды и лечение вывихов ноги