Содержание
- 1 Особенности терапии
- 2 Лекарства
- 3 Клиническая картина
- 4 Диагностика
- 5 Можно ли вылечить подагрический артрит, и как это делают?
- 6 Парапарез, как лечить парапарез нижних конечностей?
- 7 Симптомы
- 8 Диагностика
- 9 Лечение
- 10 Профилактика
- 11 Лечение болезни
- 12 Парапарез — что это такое?
- 13 Диагностика
- 14 Терапия
- 15 Симптомы
- 16 Классификация парапарезов
- 17 Цель приема обезболивающих при артрозе
Особенности терапии
Если у пациента диагностируется спастический тетрапарез, то это требует применения комплекса терапевтических методик. Для лечения болезни пациента помещают в стационарные условия. В стационаре проводится использование нейрохирургических, консервативных, ортопедических методик, а также реабилитации.
Лечение патологического процесса должно быть направлено на то, чтобы снизить спастичность. Рекомендуется применение специальных методик, с помощью которых устраняются нарушения в работе опорно-двигательного аппарата. В ходе терапии формируется правильный двигательный стереотип.
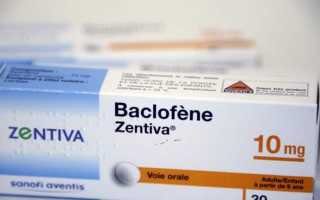
Для борьбы с неприятной симптоматикой заболевания рекомендовано применение медикаментозной терапии. Пациентам делают назначение Баклофена, Ботулотоксина и других лекарств, с помощью которых обеспечивается снижение спастического эффекта.
Медикаменты применяются для повышения импульсной проводимости и улучшение метаболических процессов в головном мозге. в период прием а лекарств наблюдается увеличение количества пассивных движений рук и ног.
При патологии пациенту рекомендовано использование физиотерапии. Больной должен выполнять движения и упражнения, с помощью которых обеспечивается укрепление мышц. Для борьбы с патологическим проценссом рекомендовано применение:
- Массажа;
- Лечебной физкультуры;
- Кинезотерапии;
- Гирудотерапии;
- Иглоукалывания;
- Рефлексотерапии.
При недостаточной эффективности вышеперечисленных методик пациенту рекомендовано проведение хирургического вмешательства. Благодаря проведению операции восстанавливаются функции в конкретной поврежденной зоне.
Ортопедическая процедура обеспечивает исправление контактур и вытягивание мышц. Также рекомендовано проведение пластических операций на мышцах и сухожилиях. Этот метод коррекции обеспечивает максимально высокий терапевтический эффект. После проведения хирургического вмешательства пациенту рекомендуется пройти восстановительный период. Он заключается в применении:
- Трудотерапии. Способствует развитию моторных навыков и осязания. С помощью этой методики обеспечивается регулировка движений и ориентировки. Также это способствует развитию мелкой моторики. Трудотерапия заключается в применении приемов физического контакта, удерживаний, игровых методик.
- Иппотерапии. Эта восстановительная методика заключается в катании на лошади. С помощью манипуляции обеспечивается стимуляция двигательных рефлексов, а также увеличивается активность.
- Логопедических упражнений. Логопед проводит занятия с ребенком, действие которых направлено на выработку правильного произношения. Благодаря использованию специальных методик обеспечивается устранение проблем с глотательной функцией. Действие программ направлено на улучшение слуха и координации. Благодаря занятиям обеспечивается борьба с нарушением речи.
- Акватерапии. Действие методики направляется на купирование болевых синдромов. В период проведения водных процедур расслабляются спастические участки и укрепляются мышцы. Благодаря применению этого метода обеспечивается стабилизация эмоционального состояния ребенка. Малыша опускают в воду с применением специальных кресел. В период проведения манипуляции рекомендовано следить за тем, чтобы температура воды была не в пределах 35 градусов.
Спастический тетрапарез является сложным заболеванием, при котором наблюдается снижение подвижности в конечностях. В соответствии с причинами развития патологии разделяют несколько разновидностей болезни. Их рекомендуется определять для назначения комплексного лечения. Детям рекомендовано применение медикаментозных препаратов, физиотерапевтических процедур или хирургического вмешательства.
Лекарства
В лечении пареза используются нейропротекторы – препараты, способствующие защите нервных волокон. С данной целью назначаются витамины группы В (В1, В6, В12), которые или используются по отдельности, или в комбинации. Примером такого комбинированного препарата является Мильгамма. Данное лекарственное средство способно восстанавливать обмен веществ внутри клеток, что позволяет замедлить процесс разрушения миелина (оболочки нервного волокна), а также оказывает влияние на регенерацию миелина. Рекомендуется назначать в 2 этапа. На первом этапе используется инъекционная форма препарата, на втором совершается переход на таблетки.
Для улучшения мозгового кровообращения используется винпоцетин. Его действие достигается за счет расширения церебральных сосудов. Кроме того, препарат оказывает антиагрегантное и антигипоксическое действия. Некоторые специалисты считают данное лекарственное средство устаревшим и лишенным эффективности, но, тем не менее, он используется и по сей день.
При нейроинфекции используются антибиотики, если имеется бактериальная этиология заболевания. Выбор антибактериального препарата производится на основании анализа чувствительности микроорганизма, являющегося причиной развития инфекции, к тем или иным группах антибиотиков. Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия. Например, могут назначаться цефалоспорины.
Важно понимать, что такое явление, как парез, может быть проявлением различных заболеваний, поэтому занимается лечением квалифицированный врач, который способен подобрать необходимое лечение с учетом каждого индивидуального случая
Клиническая картина
Для нижнего парапареза характерны отдельные проявления, являющиеся весомым фактором в процедуре диагностирования неврологических заболеваний. К главным симптомам относятся:
- ухудшение чувствительности кожного покрова нижних конечностей;
- болевые ощущения и отеки на ногах;
- ослабление мышечных тканей;
- трудности с работой голени;
- ощущения дискомфорта в процессе сгибания и разгибания тазобедренного сустава;
- ухудшение коленных рефлексов;
- во время ходьбы невозможно нормально наступить на пятку;
- неуверенное передвижение.

При этом может быть диагностировано серьезное ощущение слабости в мышцах, в поведении пациента ярко выражается апатичность, человек может почти не принимать пищу и очень плохо спать. В подобных ситуациях нередко возникает повышение температуры, перепады настроения, нарушение нормальной работы кишечника.
По причине ухудшения работы защитных механизмов в человеческом организме ускоренными темпами начинает развиваться инфекция.
В детских организмах подобные заболевания нередко диагностируются после получения травмы во время родов. Но бывают случаи, когда диагноз определяется неправильно даже при реальном отсутствии определенного заболевания.
Когда ребенок становится более взрослым, установленный диагноз обязательно необходимо подтвердить или снять. Обычно этими вопросами занимается невролог. При этом определяются несколько основных степеней парез:
- незначительная;
- умеренная патология;
- выраженная;
- ярко выраженная.
Когда у пациента прогрессирует нижний спастический парапарез, в пораженных конечностях ухудшаются тактильные ощущения. Поэтому пациенты с проявляющейся подобным образом симптоматикой требуют специального внимания, а также правильного ухода. Подобное состояние большей частью прогрессирует при повреждении позвоночника в районе грудной клетки.
Нижний вялый парапарез представляет собой результат повреждения не только поясничного участка, но также и грудного.
Диагностика
Чтобы установить диагноз, врач расспрашивает пациента о беспокоящих симптомах, проводит клинический осмотр. Он сравнивает мышечную силу ног и рук, проводит тесты на сопротивление, пробу Барре (удержание на весу конечностей с закрытыми глазами на протяжении 30 секунд).
Оценка степени тяжести парапареза по баллам:
- 5 баллов – сила мышц и двигательная активность нормальная;
- 4 балла – мускулатура немного ослабляется, подвижность нормальная;
- 3 балла – объем движений в суставе сокращается, больному сложно преодолеть сопротивление;
- 2 балла – значительное ограничение двигательной активности, человек не может преодолеть силу тяжести по плоскости;
- 1 балл – мышцы еле заметно сокращаются, движения в суставах отсутствуют;
- 0 баллов – полный паралич.
Чтобы установить причины, вызвавшие неврологический синдром, назначают такие инструментальные и лабораторные исследования:
- КТ позволит оценить состояние позвонков, их положение, суставную щель.
- МРТ позволяет заметить даже минимальные повреждения спинного мозга, нервных корешков, окружающих кровеносных сосудов, мышц, межпозвоночных дисков.
- Миелография применяется для оценки состояния позвоночника и структур спинного мозга.
- Исследование цереброспинальной жидкости.
- Электромиография назначается для оценки нервно-мышечной передачи.
- Клинический и биохимический анализ крови.
- Анализ на ВИЧ-инфекцию и сифилис.
- Лабораторное исследование мочи.
- Энцефалограмму черепа проводят при подозрении на заболевания мозга.
- Анализ крови на витамины группы В.
Также врач пытается выяснить, есть ли у больного генетическая предрасположенность к парапарезу. Обычно это становится понятным еще на этапе сбора анамнеза.
Можно ли вылечить подагрический артрит, и как это делают?
Парапарез, как лечить парапарез нижних конечностей?
Многие болезни, связанные с нарушением работы в нервной системе являются для людей большой проблемой. Одним из таких недугов считается неврологический синдром парапарез. В медицинской практике заболевание встречается довольно часто.
Суть этого патологического процесса в том, что происходит поражение спинного и головного мозга, что в свою очередь делает невозможным прохождение нервных сигналов по конечностям. В результате этого у больного человека возникает мышечная слабость, что в тяжелых случаях заканчивается полным параличом.
Спастический парапарез не имеет ограничений в возрасте. Он может появиться у новорожденных на фоне сбоев в развитии плода в процессе беременности, перенесенных матерью болезней инфекционного характера и вследствие других причин. Также недуг может быть диагностирован у взрослого человека, независимо от пола.
Существует два вида этого заболевания – верхний, когда проблемы распространяются на руки и парапарез нижних конечностей.
Болезнь может протекать в нескольких формах. Чаще всего у пациентов наблюдается спастический парапарез. Для его диагностики необходимо комплексное исследование.
В случае своевременного обращения к специалистам и правильного лечения врачам удается вернуть человеку частичную двигательную активность, но для этого необходим продолжительный курс лечения.
Симптомы
Ревматоидный артрит коленного сустава прогрессирует медленно, происходит постепенное поражение суставных сочленений. На начальной стадии симптомы легко перепутать с общим недомоганием. Пациент ощущает слабость, быстро устает. Он стремительно теряет вес, у него без причины повышается температура тела и увеличиваются лимфатические узлы.
По мере поражения суставного сочленения признаки ревматоидного артрита становятся более выраженными. Для болезни характерно поражение обоих колен.
Симптомы ревматоидного артрита коленного сустава
- Болевые ощущения после физических нагрузок. Боль похожа на зубную, она интенсивная, носит постоянный характер. Болевые ощущения могут усиливаться под утро или ночью, а стихать в состоянии покоя днем.
- Утренняя скованность. Она длится не более 1 ч. по утрам.
- Припухлость и отечность суставного соединения. Колено увеличивается в размере из-за выпота.
- Покраснение кожи, повышение местной температуры.
- Уменьшение амплитуды движений в суставе.
- Мышечная атрофия.
Характерным ревматическим признаком является то, что боль при движении ощущается вдоль всей конечности, а не конкретно в области колена.
Заболевание может протекать в острой и хронической форме, в последнем случае симптомы могут быть менее выражены, но прогноз намного печальнее. Частые вывихи и подвывихи, а также деформация сустава приведут к полному разрушению суставного сочленения и инвалидности.
Осложнения ревматоидного артрита:
- образование ревматоидных узлов (они формируются не только под кожей, но также на внутренних органах);
- анемия;
- увеличение селезенки;
- повышение температуры тела до 39 ˚C (такие температурные показатели могут держаться 1-2 недели);
- язвы в области колена;
- остеопороз;
- кожная сыпь;
- амилоидоз (заболевание, вызванное нарушением обмена белков).
Диагностика
Поставить правильный диагноз может только специалист. Кроме визуального осмотра, врач изучает историю болезни пациента, спрашивает о хронических болезнях у родственников. В появлении ревматоидного артрита не последнюю роль играет наследственность.
Далее, диагностика включает:
- анализ крови и мочи;
- рентгенографию;
- УЗИ.
Немаловажную роль в обследовании играет присутствие С-реактивного белка в плазме крови, низкий гемоглобин и увеличение СОЭ. При ревматоидном артрите информативна пункция суставной жидкости. При наличии ревматоидного фактора результат считается положительным.
Лечение
Лечить ревматоидный артрит можно консервативным или оперативным методом. Последний используется в том случае, если первый окажется не эффективным. Выбор терапии зависит от стадии болезни. Основные цели лечения:
- остановить воспалительный процесс;
- уменьшить нагрузку на коленный сустав;
- избавиться от отечности и болезненных ощущений;
- восстановить нормальную подвижность и структуру сустава.
Лечение ревматоидного артрита продолжительное. Оно эффективное только в том случае, если терапия будет комплексной.
Медикаменты
Медикаментозная терапия – неотъемлемая составляющая лечения артрита. С помощью медикаментов можно уменьшить воспаление и болевые ощущения. Применяются такие средства:
- НПВС – Диклофенак, Ибупрофен, Кетопрофен, Пироксикам, Индометацин;
- цитостатики – Метотрексат, Азатиоприн;
- анальгетики – Анальгин, Аспирин;
- хондропротекторы – Артра, Терафлекс;
- иммуномодуляторы – Рибомунил, Тимоген, Полиоксидоний;
- витаминные комплексы – подойдут препараты, в составе которых есть витамины группы B (Дуовит, Пентовит, Декамевит).
В запущенных случаях, когда НПВС оказывает слабый эффект, применяются гормональные средства, которые вводятся внутрисуставно (эффективен Преднизон).
При помощи операции можно добиться стойкой ремиссии даже при самом тяжелом течении болезни. Показанием к проведению оперативного вмешательства является:
- некротические процессы;
- полное разрушение или значительная деформация сустава;
- выраженный болевой синдром, который не купируется при помощи медикаментов.
Эндопротезирование является единственным выходом, если пациент стал инвалидом.
Массаж
Массаж можно проводить только в период ремиссии, когда не так выражен болевой синдром. На начальной стадии бывает достаточно 5 сеансов. Процедура длится около 20 мин.
Во время сеанса поочередно применяются такие методики – поглаживание, растирание, выжимание и разминание. Движения должны быть ритмичными, но не резкими.
Начинать массировать нужно с бедра, постепенно переходя к коленному суставу.
ЛФК
С помощью лечебной гимнастики удается восстановить подвижность коленного сустава и укрепить мышцы. Заниматься нужно с тренером.
Комплекс при ревматоидном артрите выглядит так:
- Сидя на стуле делать непроизвольные махи ногой. Прилагать усилия не нужно.
- Сидя на стуле поднимать ногу параллельно полу и удерживать ее в таком положении не менее 3 сек.
- Лежа на полу поочередно сгибать в колене ногу. Затем в таком положении обхватывать конечность за колено и пытаться подтянуть ее к груди.
- Лежа на спине поднимать ногу на высоте 30 см над уровнем пола и удерживать ее 5 сек.
- Упражнение «велосипед». Лежа на спине имитировать езду на велосипеде.
- Сидя на полу делать наклоны вперед. Нужно стараться обхватить руками стопы.
В каждом упражнении делать по 15-20 повторов.
Питание
Основной принцип лечебной диеты – частое, но дробное питание
Важно исключить из рациона острую и соленую пищу. В меню должны преобладать свежие фрукты и овощи
Как можно больше нужно есть морепродуктов и гречки.
Лучше готовить еду на пару, варить или тушить, а вот от жареных блюд следует отказаться. Не стоит также есть цитрусовые, мясо жирных сортов, сало, овес и рожь. Нужно ограничить потребление молочных продуктов.
Народные средства
С помощью народной медицины избавиться от болезни невозможно, но можно уменьшить воспаление и боль. Подойдут такие средства:
- компресс из сырого картофеля;
- примочки с раствором 6% уксуса (1 ст. л. на 500 мл теплой воды);
- отвар лаврового листа для приема внутрь (1 ст. л. сырья на 20 мл кипятка);
- компресс из капустного листа, лопуха или мать-и-мачехи.
Профилактика
Для профилактики болезни важно вести здоровый образ жизни, правильно питаться, не допускать ожирения, избегать травм и переохлаждения. Ревматоидный артрит плохо поддается терапии
Лечить болезнь в домашних условиях не стоит, высока вероятность осложнений
Ревматоидный артрит плохо поддается терапии. Лечить болезнь в домашних условиях не стоит, высока вероятность осложнений.
https://youtube.com/watch?v=JJLlaDQjdQY
Лечение болезни
При нижнем спастическом парапарезе пациенту назначается комплексное лечение с применением разнообразных методик. При разработке схемы терапии рекомендуется предварительно определить причины и симптомы патологического процесса. лечение должно направляться на их устранение.
- Если спастический парапарез нижних конечностей развивается на фоне опухолевых процессов, то рекомендовано проведение хирургического вмешательства. При инсульте рекомендовано применение медикаментозной терапии. Во избежание риска атрофирования при нижнем парапарезе рекомендовано проведение симптоматической терапии.
- Для того чтобы улучшить состояние пациента рекомендовано применение массажа и лечебной гимнастики. С помощью массажа обеспечивается стабилизация кровообращения, а также укрепление состояния мускулатуры. Эта процедура используется для профилактики дегенеративных изменений в системе мускул. Рекомендуется одновременное проведение массажа двух ног. Поэтому с пациентом должно работать одновременно два специалиста.
- При патологическом процессе рекомендовано применение лечебной гимнастики. Она предоставляет возможность укрепления вестибулярного аппарата. В период проведения манипуляции обеспечивается улучшение работы сердечно-сосудистой и опорно-двигательной систем.
- Благодаря физкультуре обеспечивается снижение болезненности и восстановление давления. Во время использования диагностической методики обеспечивается устранение тошноты и головокружения.
- Комплекс упражнений для пациента разрабатывается только доктором в соответствии с его физическими способностями и степенью тяжести протекания патологического процесса.
- При заболевании рекомендуется использовать очищенную плодородную глину. Препарат рекомендуется применять внутрь. Высокоэффективными являются аппликации на основе глины.
- Для облегчения состояния больного рекомендован прием лекарств на основе трав – майорана, ромашки, лавра. Из компонентов готовятся настои и отвары, которые рекомендовано принимать внутрь.
- Высокоэффективной является терапия соками. Для их приготовления используется одуванчик, крапива, сельдерей, подорожник. С помощью напитков осуществляется устранение шлаков, которые скапливаются в организме человека во время протекания патологического процесса.
Парапарез является серьезным заболеванием, который снижает качество жизни человека. Патологический процесс развивается при воздействии разнообразных провоцирующих факторов, которые пациенту рекомендуется исключать из своей жизни.
При появлении первых симптомов патологии рекомендовано сразу же начинать ее лечение, что будет гарантировать благоприятный прогноз. Разработка схемы терапии заболевания проводится доктором в соответствии с индивидуальными особенностями пациента.
Парапарез — что это такое?
Парапарезы конечностей часто возникают при разных расстройствах работы головного мозга. Причиной парапареза может стать нестабильная работа периферических нервов, если они становятся неспособными передавать мозговые сигналы, направленные на активизацию работы тканей мышц.
Есть 2 главные разновидности парапареза – органическая и функциональная форма.
- При первой форме парапареза нервные импульсы из мозга не достигают мышечных тканей.
- Во втором случае парапареза конечностей присутствуют расстройства процессов торможения, равновесия и возбуждения в коре мозга. При функциональном парапарезе характерно появление рефлексов и даже повышение мышечного тонуса, появление неестественных движений.
Диагностика
Фото: zdorov-info.com.ua
Во время беседы с пациентом врач уточняет время возникновения отсутствия мышечной силы в какой-либо группе мышц, а также события, которые этому предшествовали
Как говорилось ранее, основным проявлением паралича является полное отсутствие мышечной силы, именно поэтому важно произвести ее оценку. Мышечная сила оценивается по 5-балльной шкале:
- 5 баллов – мышечная сила полностью сохранена;
- 4 балла – легкий парез;
- 3 балла – умеренный парез;
- 2 балла – выраженный парез;
- 1 балл – резко выраженный парез;
- 0 баллов – паралич.
В ходе неврологического осмотра производится дифференциальная диагностика между центральным и периферическим параличом. Для этого осуществляется проверка объема активных и пассивных движений, поверхностных и глубоких рефлексов, наличия патологических рефлексов, мышечного тонуса, выявление атрофий, гипотрофий, фасцикулярных и фибриллярных подергиваний. После общего осмотра назначаются лабораторные и инструментальные методы исследования. Для обнаружения признаков отравления назначается токсикологический анализ крови. Общий анализ крови позволяет выявить признаки воспаления, о чем свидетельствует увеличение лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ.
Из инструментальных методов исследования используются следующие:
- ЭНМГ (электронейромиография). Данный метод исследования позволяет оценить электрическую активность мышц, скорость проведения нервного импульса по двигательным и чувствительным волокнам периферических нервов, число функционирующих двигательных единиц;
- ЭЭГ (электроэнцефалография), которая позволяет оценить электрическую активность разных участков головного мозга.
- МРА (магниторезонансная ангиография). Данный метод исследования церебральных сосудов является наиболее точным и безопасным, позволяет не только визуализировать кровеносные сосуды головного мозга, изучить их анатомические особенности, но также предоставляет возможность на ранней стадии выявить функциональные дефекты;
- КТ (компьютерная томография) головного и спинного мозга – диагностический метод, основанный на использовании рентгеновского излучения, который позволяет выявить инсульты, переломы основания черепа, опухоли, кисты, абсцессы, аневризмы, наличие инородных тел и аномалии развития;
- МРТ (магнитно-резонансная томография) головного и спинного мозга – один из наиболее информативных и безопасных методов исследования головного и спинного мозга, основанный на использовании ионизирующего излучения. Преимущество данного метода исследования заключается в получении качественных изображений мягких тканей без предварительного введения контрастного препарата.
Терапия
Необходимо определить источник заболевания и выбрать максимально эффективные средства для его устранения. Дополнительно подбирается восстановительное лечение, чтобы снизить риск возникновения последствий неврологического синдрома. Комплексная терапия позволит ускорить выздоровление и вернуться человеку к нормальной активной жизни.
Медикаментозное лечение
Пациентам назначаются лекарства для улучшения нервной проводимости, тканевой трофики и нормализации мышечного тонуса. Применяются препараты, позволяющие устранить слабость в ногах. Общая схема лечения парапареза нижних конечностей у взрослых и детей предусматривает следующие лекарства:
- Нейротрофики («Церебролизин», «Кортексин)».
- Антихолинэстеразные препараты («Неостигмин»).
- Миорелаксанты («Мидокалм»).
- Витаминные комплексы («Витаксон», «Комплигам»).
В первые дни лечения больному назначают инъекции. Через некоторое — средства в таблетках
Важно соблюдать врачебные назначения, поскольку прием многих препаратов сопровождается побочными эффектами
Хирургическое вмешательство
При отсутствии положительного результата после консервативного лечения пациентам предлагается операция. Риск появления осложнений всегда остается. Но иногда операция является единственным методом лечения, которым можно восстановить чувствительность и функции ног. После хирургического вмешательства больным требуется время для восстановления. Курс реабилитации также предусматривает использование лечебной физкультуры.
Операция назначается больным при вялом парапарезе и ДЦП, если меняются форма и ось конечностей. То же самое касается нейрогенных деформаций и рефлекторной контрактуры мышц. Учитывая состояние пациента и поражение патологическими процессами, врачи подбирают максимально подходящий метод операции:
- сухожильно-мышечную пластику;
- корригирующую остеотомию, артродез, удлинение конечностей;
- капсульную пластику, тенодез.
В сложных ситуациях хирурги используют сразу несколько методик.
ЛФК и массажные процедуры
Лечебная физкультура помогает быстро восстановиться после заболевания. Даже самые простые движения способствуют восстановлению нервной реакции за счет раздражения проприорецепторов в области мышечно-суставного аппарата. Упражнения предупреждают формирование контрактур, поддерживают мышечный тонус, стимулируют нейротрофические процессы.
Врач расскажет, что такое парапарез. Он учтет протекание патологических процессов и индивидуальные особенности организма больного. Упражнения следует делать медленно, постепенно расширять объемы и увеличивать нагрузки.
Комплекс занятий:
Лечь на спину. На вдохе поднять правую ногу, на выдохе опустить ее. Аналогичные движения выполнить с левой ногой.
Лежа на спине, имитировать плавание. Совершать движения нижними конечностями в технике брасса.
Сгибать и разгибать ноги в области коленей.
Ногами по очереди рисовать в воздухе круги. Упражнения выполнять, лежа на спине.
Тянуть стопы на себя или поворачивать в разные стороны. Можно выполнять сразу двумя ногами или по очереди. Разрешается лежать на спине или сидеть.
Одну ногу согнуть в области колена и прижать максимально плотно к грудной клетке. Задержаться в этом положении на некоторое время. Выпрямить конечность и повторить упражнение другой ногой.
Лечь на спину. По очереди сгибать и разгибать пальцы ног, растопыривая их
Важно соблюдать последовательность.
Занятия выполняют медленно, в спокойном состоянии. При ухудшении здоровья следует отказаться от физкультуры. Для некоторых упражнений можно использовать дополнительный инвентарь. ЛФК продолжается не больше 20 мин, слабым пациентам достаточно 10 мин. Упражнения повторяют по 3-4 раза.
Физиотерапия
Реабилитация помогает восстановить функции нижних конечностей. Физиотерапевтические процедуры повышают проводимость нервных импульсов. Укрепляются не только мышцы, но и повышается эффект от принимаемых лекарственных препаратов. Пациентам с парапарезом нижних конечностей назначают следующие терапевтические процедуры:
- импульсные токи;
- УВЧ;
- микроволновую терапию;
- криотерапию;
- прогревание теплом;
- электромиостимуляцию;
- электрофорез с добавлением кальция и новокаина;
- облучение ультрафиолетовыми лучами.
В период восстановления пациентам также рекомендуется посещать лечебные ванны. Физиотерапия назначается врачом. Специалист учитывает тяжесть заболевания, степень распространения патологических процессов. В большинстве случаев реабилитационный период начинается не раньше, чем через 2-3 недели после начала терапии.
Симптомы
Если есть подозрения на формирование нижнего парапареза, изначально требуется установить его проявления. Подобное возможно сделать при клиническом осмотре, однако изменения в нижних конечностях обнаруживаются самими пациентами. Непосредственно они заставляют обратиться к специалисту, так как данные симптомы существенно ограничивают двигательную активность. Кроме вялости в мышцах, распространенными клиническими проявлениями станут прочие симптомы. Спастический парапарез отмечается такими проявлениями:
- Мышечный гипертонус – симптом «складного ножа».
- Усиливаются сухожильные и угнетаются поверхностные рефлексы.
- Формируются патологические знаки: сгибательные либо разгибательные.
Когда повреждается периферический двигательный нейрон, то расстройства имеют другие характерные черты. Проявляются вялые парапарезы, являющиеся фактически противоположностью спастического. Их характеризуют следующие проявления:
- Сниженный мышечный тонус (гипотония) включая полное его отсутствие (атония).
- Угнетенные сухожильные рефлексы.
- Гипотрофия ног.
- Фасцикулярные подергивания в некоторых волокна мышц.
Подобное ведет к статодинамическим расстройствам, проявляющимся в неуверенной походке, эпизодических падениях. Прогрессирование нижнего вялого парапареза может усугубить нарушения неврологического характера – усилится слабость в мышцах включая паралич ног. В такой ситуации двигательная активность в нижних конечностях отсутствует в полной мере, у человека появится инвалидность и ему необходима помощь со стороны.
Классификация парапарезов
Несмотря на распространенность, мало кто знает, что такое парапарез ног и как он развивается. Это неврологический синдром, при котором поражаются сразу 2 конечности (верхние или нижние). Сила мышц уменьшается, частично утрачивается способность выполнять произвольные движения. Это происходит, потому что не доходит нервный импульс от головного мозга к спинному, а потом к периферическим нервным окончаниям ног. Конкретная мышца или мускульная группа не получает нервный сигнал, из-за чего волокна ослабевают и атрофируются (истончаются). Причиной тому служат заболевания головного мозга, поражения спинного мозга, его корешков.
Важно уметь отличать нижний парапарез, паралич и другие подобные нарушения. Паралич (плегия) – это состояние, при котором полностью отсутствуют произвольные движения
Патология возникает по таким же причинам, что и парез.
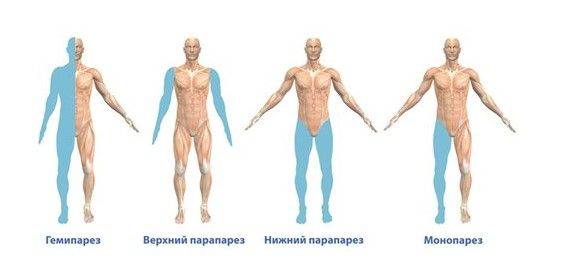
Виды парезов по количеству пораженных конечностей
Виды парезов по количеству вовлеченных конечностей:
- Монопарез – ослабляется одна конечность.
- Парапарез – поражаются 2 руки или ноги.
- Трипарез – патология охватывает 3 конечности.
- Гемипарез – ослабляются мышцы руки и ноги с одной стороны.
- Тетрапарез – поражены сразу 4 конечности.
Параплегия – это паралич обеих верхних или нижних конечностей.
В зависимости от того, какие нейроны пострадали (центральные или периферические) различают такие виды парапареза:
- Нижний спастический парапарез – одновременное снижение двигательной активности, повышение тонуса мышц или даже их спазм, повышение сегментарных рефлексов. Спастический парапарез возникает при повреждении центральных двигательных нейронов.
- Нижний вялый парапарез – мышцы расслабляются, начинают атрофироваться, постепенно исчезают защитные рефлексы. Это происходит, потому что поражаются периферические двигательные нейроны.
- Нижний смешанный – при одновременном поражении центральных и периферических нейронов наблюдаются симптомы спастического и вялого парапареза.
По степени тяжести различают такие виды парапарезов: легкий, умеренный, глубокий. При отсутствии терапии наступает полный паралич.
Справка. Чаще поражается одна мышца или мускульная группа, реже патологический процесс охватывает отдельный сегмент (проксимальный или дистальный) конечности.
Цель приема обезболивающих при артрозе
Основное назначение лекарств — устранение болевого симптома. Многие из препаратов параллельно помогают снять воспаление, то есть устраняют одну из основных причин боли при артрозе. Такие средства, как хондропротекторы, хотя и не являются обезболивающими, по сути, приводят к облегчению состояния за счет восстановительного воздействия на сустав, который и есть источник проблемы. НПВП широко используются, как эффективное обезболивающее при артрозе ног и других суставов. Глюкокортикостероиды призваны купировать сильные боли при обострениях, когда другие средства не помогли, особенно при патологиях 3 степени и хуже.

 Центральный паралич [спастический]
Центральный паралич [спастический]

 Парапарез
Парапарез Тактика лечения контрактуры коленного сустава, почему возникает, симптомы
Тактика лечения контрактуры коленного сустава, почему возникает, симптомы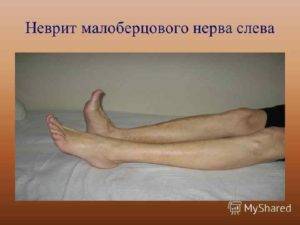





 Оболочки спинного мозга: особенности строения, виды и функции
Оболочки спинного мозга: особенности строения, виды и функции Как лечить парезы конечностей традиционными и народными средствами?
Как лечить парезы конечностей традиционными и народными средствами?