Содержание
- 1 4 Лечение первичного миелофиброза
- 2 Фуникулярный миелоз: причины, симптомы, диагностика и лечение
- 3 Лечение
- 4 Клиническая картина
- 5 Симптоматика болезни
- 6 Cимптомы
- 7 Фуникулярный миелоз – симптомы и лечение. Диагностика и причины
- 8 Лечение фуникулярного миелоза
- 9 Фуникулярный миелоз: какие возможны нарушения, лечение вовремя
- 10 Этиология и патогенез
- 11 Лечебная тактика
- 12 Вопросы диагностики
4 Лечение первичного миелофиброза
Пролиферативная фаза заболевания лечится путем использования лекарственных средств цитостатического действия. Они позволяют существенно уменьшить размер селезенки и улучшить показатели крови.
Нередко лечение дополняется средствами альфа-интерферона. В рамках симптоматической терапии может быть назначено кровопускание, что в итоге приводит к снижению количества тромбоцитов и эритроцитов в организме больного.
Изменения в крови при сублейкемическом миелозе по данным микроскопии
Развивающийся фиброз и анемию лечат переливанием эритроцитарной массы. Могут быть назначены антигистаминные средства, глюкокортикостероиды. При манифестации заболевания назначаются цитостатики.
к меню
4.1 Прогноз лечения
Прогноз на ранних стадиях сублейкемического миелоза условно благоприятный. Болезнь вылечить нельзя, но ее можно стабилизировать и замедлить ее прогрессирование. Все это позволяет части пациентов жить полной жизнью в течение нескольких лет.
Поздние стадии имеют неблагоприятный прогноз. Развитие миелофиброза и остеосклероза являются прогностически неблагоприятными факторами. После развития таких осложнений миелоза терапия становится практически неэффективной.
Источники
- https://proartrit.ru/funikulyarnyiy-mieloz/
- https://sustava.net/zabolevaniya/funikulyarnyy-mieloz.html
- https://gidanaliz.ru/lechim/funikuljarnyj-mieloz-lechenie.html
- http://vashaspina.com/bolezni_spinyi/zabolevaniya_spinnogo_mozga/funikulyarnyiy_mieloz.html
- https://krov.expert/zabolevaniya/subleykemicheskiy-mieloz.html
- https://osankino.ru/spinnoj-mozg/subleykemicheskiy-mieloz.html
- https://vertebrolog.pro/spinnoj-mozg/funikulyarnyj-mieloz/
- http://NeuroDoc.ru/bolezni/spinnoy-mozg/funikulyarnyj-mieloz.html
- https://OrtoCure.ru/pozvonochnik/prochee/funikulyarnyj-mieloz.html
Фуникулярный миелоз: причины, симптомы, диагностика и лечение

Что такое фуникулярный миелоз
Фуникулярный миелоз — болезнь спинного мозга
Неврологическая патология формируется при продолжительном дефиците витамина В12 и поражает столбы спинного мозга. У больного происходит утрата миелиновой оболочки нерва, приводящая к тяжелой дегенерации тканей.
Болезнь развивается у лиц любого возраста, но чаще отмечается у лиц в возрасте более 40 лет.
Если заболевание обнаружено своевременно, то повреждения еще находятся в обратимой форме. Соблюдение всех терапевтических предписаний позволяет восстановить пораженные ткани.
Причины фуникулярного миелоза
Опухоль желудка — возможная причина фуникулярного миелоза
Главной причиной для развития заболевания является длительный авитаминоз по витамину В12. Причин для развития такого состояния достаточно много, и, если они не очевидны, требуется проведение полного обследования. Спровоцировать нехватку витамина способны такие факторы:
- анорексия;
- полное отсутствие в рационе мяса, рыбы и молочных продуктов;
- продолжительный период недоедания;
- дефект всасывания цианокобаламина;
- опухолевые новообразования желудка;
- резекция желудка;
- гастрэктомия;
- болезнь Крона;
- аутоиммунные нарушения;
- гастрит в тяжелой форме;
- тяжелые глистные поражения.
Также нарушение может развиваться на фоне беременности, когда из-за увеличения матки и гормональных изменений организм начинает функционировать неправильно.
Симптомы и признаки фуникулярного миелоза
Пациенты могут замечать у себя нарушения координации
Заболевание развивается постепенно, и его симптоматика нарастает от незначительной до интенсивно выраженной. В начале болезни у человека возникает периодическое онемение конечностей, при котором в пальцах ощущаются и покалывание.
Таким проявлениям патологии редко уделяют достаточное внимание, и заболевание прогрессирует. По мере прогрессирования состояния неприятные ощущения распространяются на всю верхнюю часть тела
Далее у больного развиваются следующие проявления нарушения:
- сильная слабость;
- снижение координации;
- падение подвижности;
- выраженная слабость в ногах;
- повышенный тонус мышц и, как следствие, чрезмерный сухожильный рефлекс;
- потеря возможности самостоятельно передвигаться;
- самопроизвольное выделение мочи и кала;
- психические нарушения различных степени тяжести и характера;
- нарушения дыхания;
- стоматиты;
- перемена цвета языка с красного на ярко-малиновый.
При появлении подозрений на развитие патологии проводится срочное обследование пациента.
Диагностика фуникулярного миелоза
В список обязательных методов входит эндоскопия
Первичный диагноз ставится уже при наличии неврологических нарушений и анемии. Для подтверждения болезни проводится специальное обследование, которое включает в себя:
- анализ крови на наличие витамина В12;
- исследования с целью определения секреторной функции желудка;
- анализ на наличие антител к внутреннему фактору Касла;
- общее обследование кишечника;
- магниторезонансная томография позвоночника;
- люмбальная пункция;
- стернальная пункция;
- офтальмологическое обследование — проводится, если у больного отмечаются расстройства в работе зрительной системы.
Также в ряде случаев при тяжелых нервных расстройствах может требоваться консультация психиатра.
Чем опасен фуникулярный миелоз
Отсутствие терапии может привести к необратимым последствиям
При патологии опасность представляют ее осложнения. Основными из них являются:
- энцефалопатия;
- нарушения речи вплоть до полной ее утраты;
- галлюцинации;
- агрессивное поведение, которое делает опасным уход за больным;
- расстройство памяти;
- полная утрата работоспособности.
При своевременном начале терапии осложнения обычно не возникают.
Профилактика и прогноз
Профилактическими мерами против заболевания являются правильное питание, достаточная физическая активность и полный отказ от курения и употребления алкоголя в больших количествах. Благоприятный прогноз для больного делается только при начале лечения с первых же симптомов патологии. В остальных случаях прогноз меняется на неблагоприятный или тяжелый.
Лечение
Любую терапию целью которой является устранение симптомов периартрита необходимо проводить в сжатые сроки и осуществлять комплексно.
Основная медикаментозная терапия включает в себя воздействие обезболивающими и противовоспалительными препаратами. Наиболее эффективными считаются такие средства: диклофенак, мелоксикам, ибупрофен. Их использование обеспечит быстрое облегчение состояния локтевого сустава, устранит любое обострение и позволит воздействовать иными мероприятиями.
В случае обострения болевых проявлений и неэффективности обезболивающих средств применяются периартикулярные блокады в виде инъекций (Дипроспан, Кеналог)
Благодаря попаданию лекарства непосредственно в очаг воспаления, не рассеиваясь в соседних тканях обеспечивается интенсивное воздействие, которое приводит к восстановлению подвижности и снятию дискомфорта.
После снижения воспалительных процессов очень важной составляющей лечения становится физиотерапия. Она способствует остановке негативных трансформаций и ликвидирует любые очаги воспаления
Наиболее актуальные методики: электрофорез, ударно-волновая терапия, импульсная магнитотерапия.
В восстановительный период рекомендовано задействовать разработанные индивидуально комплексы упражнений для локтевого сустава. Посредством их можно вернуть подвижность и обеспечить достаточное кровоснабжение. Особо эффективен в данный период массаж.
Клиническая картина
Ф. м. встречается одинаково часто у мужчин т женщин. Примерно в 90% наблюдений первые признаки заболевания появляются в возрасте старше 40 лет., однако могут наблюдаться в детском: и старческом возрасте. Появляются парестезии (см.) в виде чувства онемения, жара, покалывания, ползанья мурашек, возникающие обычно в пальцах ног, реже в пальцах, рук, к-рые постепенно распространяются вверх на проксимальные отделы конечностей, а затем на живот и грудь. Иногда отмечаются ломящие боли в ногах. Постепенно присоединяются прогрессирующие нарушения мышечно-суставного чувства (см. Проприоцепторы) и вибрационной чувствительности (см.), также более выраженные в ногах, развивается сенситивная атаксия (см.). Иногда наступает снижение поверхностной чувствительности в конечностях с распространением на туловище, обычно без четкой верхней границы. Нередко отмечается болезненность при сдавлении икроножных мышц. Наряду с нарушениями чувствительности появляются и двигательные расстройства, к-рые проявляются слабостью ног и реже рук. При умеренно выраженном поражении спинного мозга парезы носят спастический характер, при более грубом повреждении задних канатиков возникает мышечная гипотония и парезы становятся вялыми (см. Параличи, парезы). Постепенно нарастающая тяжесть поражения задних и боковых канатиков спинного мозга определяет характер изменения сухожильных рефлексов (см.): в начальных стадиях Ф. м. сухожильные рефлексы бывают повышены, но более чем у половины больных отмечается снижение, а затем и выпадение ахилловых рефлексов; позднее исчезают и коленные рефлексы. В развитой стадии болезни постоянна обнаруживаются стопные патол. рефлексы (см. Рефлексы патологические) — симптом Бабинского (см. Бабинского рефлекс) и др. Сочетание пирамидных симптомов с вялыми парезами является особенностью клин, картины Ф. м. Отмечаются также нарушения функции тазовых органов (импотенция, императивные позывы к мочеиспусканию, задержка или недержание мочи и кала). Типичные формы Ф. м. характеризуются сочетанием сенситивной атаксии и параплегии (см.), выраженной преимущественно в йогах (атактическая параплегия). Однако неврол. нарушения могут быть и диссоциированными: возможны изолированные сенситивная атаксия или спастический пара- или тетра-парез. Нередко Ф. м. сочетается с полнневропатией (см. Невропатия), когда в процесс наряду со спинным мозгом вовлекаются и периферические нервы. Примерно в 5% случаев Ф. м. наблюдается снижение зрения из-за развития атрофии зрительных нервов (см. Зрительный нерв) и появления центральных скотом (см. Скотома), изредка бывает миоз (см.) при сохраненных зрачковых реакциях. В ряде случаев развивается сонливость. апатия, возникают нарушения психики, проявляющиеся депрессией, эмоциональной лабильностью, иногда острыми психотическими реакциями. В цереброспинальной жидкости (см.) иногда отмечается небольшое увеличение содержания белка. На электроэнцефалограмме (см. Электроэнцефалография) может выявляться диффузная медленная активность, исчезающая на фоне приема витамина B12.
Течение Ф. м. различное. Наряду с обычным постепенным развитием заболевания в отдельных случаях отмечается острое развитие неврол. нарушений, при к-ром в течение 2—3 нед. возникает картина поперечного поражения спинного мозга с нижней параплегией, выпадением всех видов чувствительности, тазовыми расстройствами.
В настоящее время Ф. м. характеризуется полиморфной клин, картиной с атипичным течением почти в 50% наблюдений. В связи с применением витамина B12 классические развернутые формы Ф. м. развиваются редко.
Симптоматика болезни
Фуникулярный миелоз имеет свои характерные признаки, которые проявляются, как правило, после диагностирования анемии (иногда могут выявиться раньше). Характерными симптомами патологии, являются следующие факторы:
- головная боль, головокружение;
- депрессивное состояние, сниженная концентрация;
- плохой ночной сон, сонливость в дневное время;
- отсутствие аппетита, привкус горечи во рту;
- онемевший язык;
- изменение цвета языка (становится ярко-малиновым);
- сильные отеки на лице;
- сниженная работоспособность, раздражительность.
Эти первичные симптомы, после которых обычно возникает дезориентация, проблемы с походкой.
В процессе развития патологии происходит поражение нескольких структур спинного мозга:
- Задних столбов.
- Боковых столбов.
- Задних и боковых столбов.
На поздних стадиях заболевания, могут начаться проблемы с работой органов малого таза. Часто параллельно с миелозом происходит разрушение периферических нервов. Проявляется это в ухудшении зрения, колебаниях психического состояния, регулярной сонливости, депрессивном состоянии. Есть вероятность возникновения психических расстройств.
При фуникулярном миелозе могут происходить дегенеративные процессы в нижних конечностях (чаще в стопе). Выявляются они невропатологом, методом надавливания или удара неврологическим молоточком по определенным нервным точкам. С целью подтверждения диагноза, врач назначает ряд дополнительных обследований.
Cимптомы
Этим заболеванием страдают люди от 30 до 50 лет, реже – дети и люди пожилого возраста. Первыми признаками могут быть:
- частые головные боли;
- головокружение;
- ухудшение памяти;
- сонливость в дневные часы и бессонница в ночные;
- раздражительность;
- плохой аппетит,
- быстрая утомляемость, слабость;
- ощущение горечи во рту;
- изменение вкуса;
- онемение языка;
- бледность кожи и слизистых оболочек;
- одутловатость лица;
- «гунтеровский язык» — ярко-малиновая окраска языка, сглаживание сосочков у его корня (см. фото).
Чуть позднее к этим проявлениям присоединяется слабость ног, неустойчивость при ходьбе, общая раскоординированность движений. Проявляются ахилловы и коленные рефлексы, повышается тонус мышц.
На поздних стадиях заболевания происходит практически полное угасание рефлексов в сухожилиях, значительное снижение мышечного тонуса, расстройства вибрационных ощущений, появляются патологические стоповые рефлексы:
- рефлекс Бабинского – при активизации края стопы больного первый (большой) палец поднимается, 2,3, 4 и 5 принимают положение «веером»;
- рефлекс Бехтерева-Менделя – при ударе по поверхности стопы происходит сгибание 2, 3, 4 и 5 пальцев;
- рефлекс Россолимо – 2-5 пальцы ног сгибаются при любом легком прикосновении к ним.
Патологические изменения чаще наблюдаются в нижних конечностях, чем в верхних. Постепенное нарастание проявлений болезни в итоге может привести к полной неподвижности больного и инвалидности.
Появляются парестезии в виде ощущения холода и онемения в ногах, покалываний, жара, «мурашек» — все это признаки поражения задних столбов. При лабораторном обследовании крови обнаруживаются признаки гиперхромной анемии и большое количество молодых эритроцитов.
Течение болезни: чаще медленно прогрессирующие, но бывают и тяжелые формы, когда признаки поражения ЦНС усиливаются стремительно. Чаще всего это влечет за собой неизбежное изменение состава крови, уже через 8-10 недель после появления первых симптомов может наступить паралич рук и ног, нарушения функций органов таза.
Фуникулярный миелоз – симптомы и лечение. Диагностика и причины
Фуникулярный миелоз — это дегенеративное заболевание, которое характеризуется поражением спинномозговых канатиков и выявляется в результате недостатка витамина В12.
При этом недуге возникают демиелинизация нервных волокон и деструкция структур ЦНС.
В большинстве случаев патология диагностируется у взрослых людей старше сорока лет, однако, комбинированный склероз у грудничков, молодых людей и в пожилом возрасте также имеет место быть.
При авитаминозе развивается анемия, которая сопровождает поражение латерального, медиального и задних канатиков спинного мозга. Дефицит данного витамина может быть спровоцирован экзогенными и эндогенными факторами.
Гиповитаминозное состояние может быть вызвано малым количеством В12, поступающего с пищей при вегетарианстве, диетах, неполноценном питании, анорексии.
Причинами эндогенного происхождения, то есть из-за нарушения всасывания цианокобаламина, могут быть:
- опухолевидные новообразования пищеварительного тракта;
- пониженное содержание соляной кислоты в желудочном соке;
- хирургическое вмешательство с последующим удалением желудка;
- операция по иссечению части желудка;
- болезнь Крона;
- повреждение ворсинок, входящих в состав слизистой оболочки кишечника;
- дивертикулез;
- воспалительный процесс в тонком кишечнике.
В процессе абсорбции витамина В12 основную роль играет внутренний фактор Касла. Все перечисленные болезни сопровождаются его недостатком.
Комбинировнный склероз у детей может быть вызван врожденным дефицитом витамина В12.
Прогноз и осложнения фуникулярного миелоза
При обнаружении патологии на ранних этапах и своевременном лечении, можно не только остановить прогрессирование заболевания, но и исправить обратимые структурные и функциональные нарушения в организме человека.
Диагностика недуга на поздних сроках предполагает неблагоприятный прогноз фуникулярного миелоза — необратимые деструктивные процессы не позволяют полностью восстановить здоровье пациента.
Перед терапевтическим лечением будет стоять цель замедлить дальнейшее развитие патологии.
Цианокобаламин и В9 берут непосредственное участие в синтезе эритроцитов, которые являются переносчиками кислорода по организму. В случае дефицита этих элементов, происходит нарушение в образовании красных кровяных телец — они вырабатываются по мегалобластному типу, нарушаются их функциональные свойства. Поэтому осложнениями фуникулярного миелоза являются:
- недостаточное кровоснабжение головного мозга;
- неспособность передвигаться;
- невозможность выполнять простые движения и ухаживать за собой.
Профилактика комбинированного склероза
Для предупреждения развития данного заболевания, рекомендуется соблюдение таких мер:
- полноценное питание;
- отказ от вегетарианства;
- пополнение витаминного состава;
- ежегодные медицинские профилактические осмотры;
- запись на прием к врачу при первых признаках патологических изменений в организме;
- своевременное лечение расстройств желудочно-кишечного тракта;
- регулярная сдача анализов для предупреждения и раннего обнаружения анемического синдрома.
Лечение фуникулярного миелоза
Лечение фуникулярного миелоза должно быть комплексным, учитывать общую клиническую картину, причину заболевания, а также выраженность проявлений. Используется витамин В 12 внутримышечно, а также проводится нормализация аутоантител к внутреннему фактору Касла (обычно используются стероидные гормоны).
Дозировка витамина В 12 равна 1000 мкг (2 мл) 10-15 дней, далее переходят на дозы 500 мкг (1 мл) до 3-6 месяцев, с дальнейшей поддерживающей дозой в 1 инъекция 1-2 раза в месяц. Профилактические мероприятия включают, прежде всего, диету, богатую витамином В 12. Вегетарианцам при этом рекомендуется употребление молока, сои. Необходимо регулярно обследоваться на ношение глистов и при необходимости проводить дегельминтизацию.
При выраженных неврологических проявлениях фуникулярного миелоза используются препараты тиоктовой кислоты, ускоряющие ремиелинизацию. Для улучшения нервно-мышечной передачи могут использоваться такие препараты как нейромидин (внутримышечно или в таблетированных формах). При выраженном нейропатическом болевом синдроме используются антиконвульсанты (прегабалин, габапентин), антидепрессанты (амитриптилин, венлафаксин), а также местные формы лидокаина. Крайне редко приходится прибегать к опиоидным анальгетикам (трамадол). Назначение вертиголитиков даже при выраженном вестибуло-координаторном синдроме не имеет смысла.
Следует помнить о том, что назначение фолиевой кислоты при недостатке витамина В 12 может привести к ятрогенным осложнениям в виде развития быстро прогрессирующих форм фуникулярного миелоза.
Фуникулярный миелоз: какие возможны нарушения, лечение вовремя
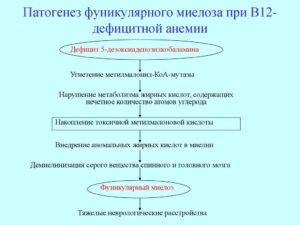
Фуникулярный миелоз – это неврологическое заболевание, возникающее при выраженном дефиците витамина В12 (циалкобаламина). Причиной появляющихся симптомов является изменение структуры ткани спинного мозга с развитием глиоза, разрушением миелиновых оболочек нервных волокон в проводящих путях, губкообразной дегенерацией ткани преимущественно в задних и боковых столбах.
По МКБ-10 фуникулярный миелоз относится к недостаточности других уточненных витаминов группы В (Е 53.8).
Клиническая картина
Неврологические симптомы фуникулярного миелоза нередко возникают на фоне других признаков хронического гиповитаминоза В12.
Из-за развивающейся пернициозной анемии пациента беспокоит слабость, утомляемость, головокружение, рассеянность внимания, возможны коллаптоидные и обморочные состояния. На языке возникают характерные изменения, его спинка становится яркой, блестящей.
При вовлечении волокон головного мозга развивается энцефалопатия, при этом возникают когнитивные и психические расстройства, афазия, недержание мочи.
Появляется слабость в нижних конечностях с повышением мышечного тонуса, оживлением сухожильных рефлексов и патологическими пирамидными стопными знаками (нижний центральный парапарез).
Но из-за демиелинизации периферических нервов сухожильные рефлексы вскоре угасают, парез может принять вялый характер. В то же время патологические рефлексы (например, Бабинского) сохраняются. При выраженной атрофии белого вещества могут появиться тазовые нарушения, включающие расстройства мочеиспускания, эрекции и дефекации.
В зависимости от преобладания симптомов выделяют заднестолбовую форму заболевания (с изменением глубокой и поверхностной чувствительности), пирамидную форму (с выраженными двигательными расстройствами) и смешанный вариант.
Вопросы диагностики
При обращении пациента с подозрением на фуникулярный миелоз проводят следующие обследования:
- осмотр невролога (с выявлением признаков симметричного поражения задних и боковых столбов спинного мозга);
- ОАК для обнаружения гиперхромной пернициозной анемии;
- осмотр ротовой полости, что позволяет выявить характерные изменения языка – глоссит с атрофией сосочков (Гунтеровский или лакированный язык);
- консультация терапевта или гастроэнтеролога с последующим проведением обследования для выявления патологии желудочно-кишечного тракта;
- миелография;
- ЭМГ, показывающая аксональную дегенерацию
- при необходимости – стернальная пункция по назначению гематолога, выявляющая мегалобластные изменения костного мозга;
- спинно-мозговая пункция с общим анализом ликвора, который при фуникулярном миелозе не меняется;
- серологическое исследование крови и ликвора на сифилис;
- МРТ или КТ спинного мозга для исключения объемного процесса, рассеянного склероза и других заболеваний.
Сочетание признаков дефицита В12, чувствительных нарушений и признаков пирамидной недостаточности при двигательных расстройствах – ключевые признаки в диагностике фуникулярного миелоза.
Читайте про: кисту Бейкера и методах лечения.
Прогноз
Если специфическая терапия начата в первые несколько недель после появления первых признаков фуникулярного миелоза, возможно полное восстановление миелиновых оболочек и белого вещества спинного мозга. Это приведет к излечению и восстановлению всех функций.
При позднем начале лечения или быстром развитии тяжелой формы миелоза инъекции витамина В12 не приводят к полному купированию симптоматики.
В течение первых 3–6 месяцев происходит улучшение состояния, после чего наступает этап стабилизации.
Этиология и патогенез
Этиология заболевания неизвестна. Большинство исследователей предполагают на основании изучения изоформ глюкозо-6-фосфатдегидрогеназы (Г-6-ФД) и хромосомных аббераций, что при сублейкемическом миелозе возникает пролиферация клона, происходящего от аномальной миелоидной стволовой клетки. Принадлежность его к гемобластозам и вторичный характер миелофиброза основываются на исследованиях типов Г-6-ФД в клетках крови и фибробластах костного мозга и кожи у мулаток, гетерозиготных по этому ферменту.
Сторонники принадлежности сублейкемического миелоза к лейкозам указывают на миелоидную метаплазию в селезенке и других органах, финальное обострение процесса по типу властного криза, наличие злокачественной формы заболевания и чувствительность таких больных к цитостатической терапии. Согласно одной из концепций, миелофиброз при этой форме лейкоза обусловлен мегакариоцитами и тромбоцитами, продуцирующими ростковый фактор, усиливающий пролиферацию фибробластов. Топография миелофиброза соответствует участкам скопления мегакариоцитов.
Но синдром, сходный с остеомиелофиброзом, может развиваться при злокачественных заболеваниях (лейкозах, эритремии, миелоидной болезни, лимфомах, карциномах); острых и хронических инфекциях (туберкулезе, остеомиелите); хронических воспалительных заболеваниях (СКВ, системном мастоцитозе) и почечной остеодистрофии.
Лечебная тактика
Лечение фуникулярного миелоза проводят заместительной терапией – длительным приемом витамина В 12 . Иногда терапию рекомендуют на протяжении всей жизни больного. Витамин вводят посредством внутримышечных инъекций цианокобаламина по схеме. В начале лечения организм насыщают препаратом. Его назначают ежедневно или через день в течение недели, затем кратность введения уменьшают до одной инъекции в 7-10 дней. В случае развития пернициозной анемии также рекомендуют препараты фолиевой кислоты и железа. Ахилический гастрит подлежит заместительному лечению препаратами пепсина и соляной кислоты.
Комбинированный склероз лечат препаратами цианокобаламина
Для устранения неврологической симптоматики назначают курсы массажа, которые снижают спастичность мышц или повышают тонус мышечной ткани в зависимости от стадии патологического процесса. Для предупреждения контрактур суставов, восстановления двигательных навыков и предупреждения инвалидности проводят лечебную гимнастику по индивидуальной методике для каждого пациента.
Следует помнить, что заболевание хорошо поддается лечению в первые несколько месяцев от начала болезни. В более поздние сроки шансы на выздоровление значительно снижаются.
Фуникулряный миелоз – это тяжелое поражение спинного мозга, которое в 90% случаев развивается на фоне пернициозной анемии. Своевременная диагностика и лечение патологического процесса повышает шансы на выздоровление и предупреждает появление инвалидности вследствие формирования параличей нижних и верхних конечностей.
С изменениями со стороны центральной нервной системы. Патологоанатомическое исследование обнаружило во всех случаях Лихтгейма (их было всего 3) диффузное перерождение задних столбов (как при табесе), а также хорошо видимые очаги дегенерации в боковых столбах спинного мозга. Название «фуникулярный миелоз» подчеркивает наличие дегенеративного процесса в спинном мозге, поражающего его длинные пучки.Патологическая анатомия
В центре гистопатологической картины фуникулярного миелоза стоит перерождение боковых и задних столбов спинного мозга. В процесс вовлечены голлевские и бурдаховские пучки в задних столбах, пирамидные пучки боковых столбов и частично спинно-церебеллярные пучки. Дегенеративные изменения есть и в периферических нервах.
Вопросы диагностики
При обращении пациента с подозрением на фуникулярный миелоз проводят следующие обследования:
- осмотр невролога (с выявлением признаков симметричного поражения задних и боковых столбов спинного мозга);
- ОАК для обнаружения гиперхромной пернициозной анемии;
- осмотр ротовой полости, что позволяет выявить характерные изменения языка – глоссит с атрофией сосочков (Гунтеровский или лакированный язык);
- консультация терапевта или гастроэнтеролога с последующим проведением обследования для выявления патологии желудочно-кишечного тракта;
- миелография;
- ЭМГ, показывающая аксональную дегенерацию
- при необходимости – стернальная пункция по назначению гематолога, выявляющая мегалобластные изменения костного мозга;
- спинно-мозговая пункция с общим анализом ликвора, который при фуникулярном миелозе не меняется;
- серологическое исследование крови и ликвора на сифилис;
- МРТ или КТ спинного мозга для исключения объемного процесса, рассеянного склероза и других заболеваний.
Сочетание признаков дефицита В12, чувствительных нарушений и признаков пирамидной недостаточности при двигательных расстройствах – ключевые признаки в диагностике фуникулярного миелоза.
Читайте про: кисту Бейкера и методах лечения.
 Лечение ушиба пятки: как отличить от перелома, как облегчить симптомы и ускорить лечение
Лечение ушиба пятки: как отличить от перелома, как облегчить симптомы и ускорить лечение Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
Компрессионный перелом шейного отдела позвоночника: симптомы, лечение Клонические судороги причины, симптомы, лечение
Клонические судороги причины, симптомы, лечение





 Радикулит. радикулит шейного, грудного, крестцового и поясничного отделов. симптомы, причины, диагностика и лечение заболевания. как лечить радикулит - лечение народными средствами, гимнастика, упражнения, массаж?
Радикулит. радикулит шейного, грудного, крестцового и поясничного отделов. симптомы, причины, диагностика и лечение заболевания. как лечить радикулит - лечение народными средствами, гимнастика, упражнения, массаж?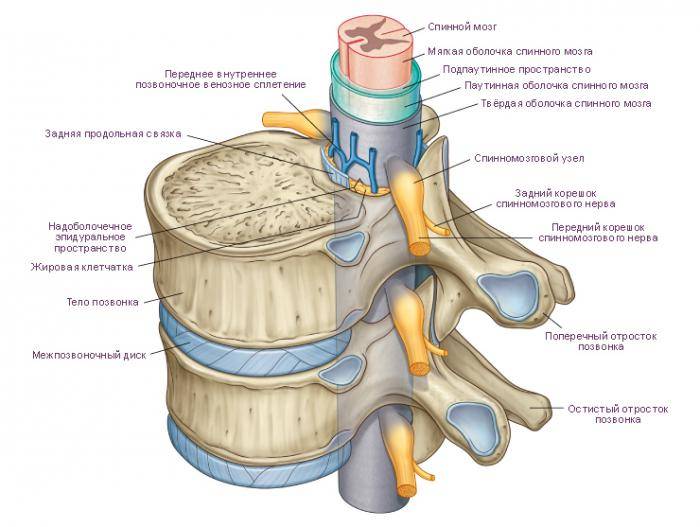 Воспаление спинного мозга: симптомы и лечение
Воспаление спинного мозга: симптомы и лечение Невралгия плечевого нерва: симптомы, лечение
Невралгия плечевого нерва: симптомы, лечение