Содержание
- 1 Причины флегмоны стопы
- 2 Развитие патологии
- 3 Классификация
- 4 Патогенез
- 5 Осложнения
- 6 Методы терапии
- 7 Операция при флегмоне
- 8 Как проявляется заболевание?
- 9 Восстановление и реабилитация
- 10 Флегмона причины
- 11 Виды и места локализации флегмоны
- 12 Классификация (виды, формы, стадии)
- 13 Виды флегмоны
- 14 Причины возникновения и возбудители
Причины флегмоны стопы
Непосредственная причина развития флегмоны стопы – это патогенные микроорганизмы, которые могут проникнуть в ее ткани следующими путями:
- через повреждения кожных покровов стопы. Реже инфекция может попасть в ткани через поврежденную ногтевую пластину;
- с током крови или лимфы из уже имеющихся в наличии очагов инфекции в организме;
- контактным путем – из порвавших ограниченных гнойников стопы.
С током крови инфекционный агент распространяется в основном из хронических очагов инфекции. Это могут быть:
- кариес – инфекционное разрушение твердых тканей зуба;
- тонзиллит – воспаление небных миндалин и небных дужек;
- реже – хроническая флегмона другой локализации.
Контактным путем инфекция «поступает» в ткани стопы из острых гнойно-инфекционных очагов при их прорыве – это:
- абсцесс – ограниченный гнойник мягких тканей;
- фурункул – гнойно-воспалительное поражение волосяного мешочка;
- карбункул – гнойный воспалительный процесс, в который втянуты нескольких волосяных мешочков, сальные железы, окружающая подкожная жировая клетчатка;
- пиодермия – поверхностное гнойничковое поражение кожи.
Также флегмонозное поражение может развиться при попадании химических веществ в ткани стопы – но таких случаев описано немного.
Флегмону стопы может вызвать инфекция:
- неспецифическая – чаще;
- специфическая – реже.
В первом случае чаще всего высеваются:
- стафилококки (наиболее часто – золотистый);
- стрептококки;
- кишечная палочка;
- протей
и некоторые другие.
Обратите внимание
Флегмона стопы может развиться на фоне анаэробной инфекции – возбудителей, которым для развития требуется среда без кислорода. Это более тяжелая форма заболевания, хотя развивается она реже.
Анаэробы, провоцирующие развитие флегмоны кисти могут быть:
- неспорообразующие – к ним относятся пептострептококки, пептококки;
- спорообразующие – чаще всего клостридии. Спорообразующие анаэробы часто выявляются при описываемой патологии: в грунте, с которым может контактировать стопа с поврежденной кожей, их находится большое количество, риск попадания в ткани высок.
Помимо острой, выделяют хроническую форму флегмоны стопы – чаще всего ее возникновение провоцируют те возбудители, которые приводят к развитию флегмоны кисти – это дифтерийная и паратифозная палочка, а также пневмококки.
Реже развитие флегмоны стопы начинается под воздействием специфического инфекционного агента. К таковому относятся:
- микобактерии туберкулеза;
- бледная трепонема
и некоторые другие.
Многие люди травмируют кожу стоп (натирают обувью, ранят при хождении босиком и так далее), но не у всех развивается флегмона. Выяснено, что данное заболевание чаще возникает на фоне ряда способствующих факторов – это:
- эндокринные болезни. Классикой примера является сахарный диабет (сбой обмена углеводных соединений из-за нехватки инсулина). Флегмона стопы у пациентов с диабетической ангиопатией (поражением артерий стопы) возникает при малейшем повреждении кожи стопы, прогрессирует очень быстро, характеризуется тяжелым течением и быстрым развитием осложнений;
- ухудшение общего и местного иммунитета;
- сосудистые заболевания, сопровождающиеся нарушением микроциркуляции (кровотока на уровне тканей);
- истощение организма – после неполноценного питания или голодания, тяжелых операций и травм, на фоне затяжных хронических болезней (особенно опухолей злокачественной природы) и так далее.
Развитие патологии
Флегмона кисти может быть:
- первичная – при непосредственном внедрении возбудителя в ткани кисти;
- вторичная – при его распространении с уже пораженных тканей.
По течению эта патология бывает:
- острая;
- хроническая.
По вовлечению тканей флегмону кисти разделяют на:
- поверхностную;
- глубокую.
По развитию патологического процесса она разделяется на две формы:
- прогрессирующую;
- ограниченную.
По локализации выделены следующие формы флегмоны кисти:
- межмышечная флегмона тенара (ладонного возвышения большого пальца);
- межмышечная флегмона гипотенара (ладонного возвышения мизинца);
- комиссуральная флегмона (гной при этом распространяется между перемычками подкожной жировой клетчатки кисти);
- флегмона срединного ладонного пространства (ее, в свою очередь, разделяют на над- и подсухожильную, а также на над- и подапоневротическую);
- подкожная (надапоневротическая) флегмона тыла кисти;
- подапоневротическая флегмона тыла кисти.
В зависимости от характера поражения тканей выделены следующие формы флегмоны кисти:
- серозная;
- гнойная;
- некротическая;
- гнилостная.

Гнойная флегмона сопровождается более серьезными нарушениями – ткани расплавляются (процесс называется гистолизом), образуется гной. Из-за такого расплавления возникают язвы и свищи (патологические ходы), и процесс беспрепятственно распространяется на соседние ткани – мышцы, кости и сухожилия. Гной при этом перемещается по подфасциальным пространствам и сухожильным влагалищам.
При гнилостной форме флегмоны структуры кисти разрушаются с образованием газов, которые имеют неприятный запах. У тканей – характерный вид:
- по консистенции – скользкие и рыхлые, а далее и вовсе трансформируются в полужидкую массу;
- по окраске – грязно-коричневые или темно-зеленые.
Гнилостная форма флегмоны приводит к развитию особо тяжелой формы интоксикации.
При некротической флегмоне формируются очаги некроза (омертвения) – далее они могут подвергаться гнойному расплавлению или отторгаются (при этом образуется характерная раневая поверхность). Это единственная форма флегмоны, при которой патологический процесс может частично отграничиваться и не распространяться на здоровые ткани. В этом случае в тканях на месте флегмоны образуются абсцессы, которые могут вскрыться самостоятельно.
При анаэробной флегмоне наблюдаются специфические изменения в тканях – развивается серозный воспалительный процесс, образуются обширные участки некроза, а из тканей выделяются пузырьки газа. Сами ткани имеют характерные особенности:
- по окраске – темно-серые;
- по запаху – зловонные;
- при пальпации (прощупывании) определяется крепитация (похрустывание).
Тканевые массивы вокруг зоны воспаления становятся похожими на «вареные», но гиперемии (покраснения) нет.
Обратите внимание
Острые формы флегмоны кисти имеют злокачественный характер – быстро (иногда молниеносно) распространяются на обширные участки подкожной жировой клетчатки, втягивая в патологический процесс здоровые ткани. Из-за массивного выделения в кровь продуктов тканевого распада наступает общая интоксикация организма.
Развитие хронической формы флегмоны кисти более благоприятное, но в любой момент она может трансформироваться в острую. Хроническая флегмона развивается при:
- проникновении в ткани кисти инфекционного агента с низкой степенью вирулентности (возможности вызывать патологический процесс);
- хороших резистентных (защитных) возможностях организма.
Тип и особенности развития флегмоны кисти во многом зависят от жизнедеятельности инфекционного агента, который спровоцировал патогенный процесс:
- гнойное поражение возникает при стрептококковой и стафилококковой инфекции;
- гнилостная флегмона развивается при поражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой.
Классификация
В соответствии с расположением и видом вовлекаемых в патпроцесс тканей панариций разделяют:
- Кожный. Гнойный очаг развивается в толще дермы.
- Околоногтевой (паронихия). Размещается в области околоногтевого валика.
- Подногтевой. Очаг находится под роговой пластиной.
- Подкожный. Формируется в подкожном слое ладонной плоскости фаланг.
- Костный. Типичной чертой выступает вовлечение в гнойный патпроцесс костных структур.
- Суставной. Локализуется в междуфаланговых, пястно-фаланговых артрсоединениях.
- Костно-суставной. В основном случается на фоне усугубления суставной формы после перехода патпроцесса на суставные окончания костей пальцев.
- Сухожильный. Располагается в зоне сухожильных волокон.
Патогенез
Этапы развития острого панариция соответствуют стадиям классического гнойного воспаления. После проникновения патогенного агента и его последующего размножения отмечается реакция прилегающих тканей на него, проявляющаяся нарушением микроциркуляции, отеком и миграцией клеток иммунной системы к очагу воспаления с выработкой различных медиаторов воспаления. Скопление массы погибших микробных и иммунных клеток и экссудата на фоне сохраняющейся активности патогенных микроорганизмов способствует быстрому переходу катарального воспалительного процесса в гнойное. Фаза серозного пропитывания тканей обычно короткая и сразу сменяется фазой гнойно-некротического воспалительного процесса, поскольку скопление экссудата в замкнутых пространствах фасций в короткие сроки приводит к нарушению кровообращения тканей, некрозу и гнойному их расплавлению.
Анатомические особенности строения подкожной клетчатки пальцев способствуют распространению патологического процесса преимущественно вглубь, что и обуславливает выраженность болевого синдрома при локальном гнойно-воспалительном процессе.
Последующее гнойно-некротическое расплавление соединительнотканных тяжей способствует переходу патологического процесса на сухожилия, их влагалища, суставы и кость, что сопровождается быстро протекающим горизонтальным распространением гнойного воспаления. При отсутствии своевременного лечения существует высокий риск перехода панариция во флегмону кисти, а при наличии отягощающих факторов (низкая иммунная реактивность организма, отказ от лечения/позднее обращение к врачу) — развития общего септического состояния.
Осложнения
Развитие осложнений флегмоны кисти зависит от того, как распространяется возбудитель.
При распространении гнойного процесса на соседние ткани возникают воспалительные осложнения с гнойным компонентом:
- артрит – патологический процесс в структурах суставов кисти;
- остеомиелит – разрушение костной ткани с формированием свищей (патологических ходов);
- тендовагинит – поражение сухожилий и их влагалищ;
- артериит – воспалительное поражение стенок артерии с их последующим расплавлением и профузным (выраженным) артериальным кровотечением. Это одно из самых опасных осложнений флегмоны кисти;
- вторичные гнойные затеки – гной затекает по естественным пространствам кисти к соседним тканям.
При распространении инфекции по лимфатическим и кровеносным сосудам возникают следующие осложнения:
- тромбофлебит – воспалительное поражение венозных стенок с формированием тромбов в просвете сосудов;
- лимфангит – воспаление лимфатических сосудов;
- лимфаденит – воспаление лимфатических узлов;
- рожистое воспаление – воспалительный процесс, который развивается в верхних слоях кожи;
- сепсис – генерализованное (обширное) распространение инфекции с током крови и/или лимфы по всему организму с возможным образованием вторичных гнойных очагов в органах и тканях.
Методы терапии
Флегмона , опасное заболевание, которое на запущенных стадиях может стать причиной сильных внутренних кровотечений. В отдельных случаях, когда происходит интоксикация организма с расслойкой артерий, флегмона может стать причиной летального исхода. Перед тем как лечить флегмону, необходимо определить ее вид и стадию развития. Основные методы диагностики , пальпация воспаленной области, изучение анамнеза пациента, его опрос на жалобы и симптомы. В некоторых случаях необходим анализ крови, который покажет степень выраженности воспалительного процесса по количеству лейкоцитов в биологическом материале.
На сегодняшний день единственный метод лечения флегмоны , хирургическая операция, во время которой воспалительный очаг вскрывается, и все содержимое выбирается наружу. Чтобы предотвратить формирование вторичного абсцесса, гной тщательно вычищается из раны. Избежать операции можно только при своевременном обращении к врачу, на начальной стадии образования флегмоны.
Ранняя стадия гнойного воспалительного процесса лечится с помощью тепловых компрессов и специальных мазей, которые способствуют формированию одного очага для выхода гноя наружу. В качестве тепловых компрессов используются грелки, нанесение ртутной мази на пораженный участок кожи (наложение повязки по методу Дубровина).
В отдельных случаях используется дополнительный терапевтический метод для ускорения процесса выхода гноя наружу , УВЧ-терапия. УВЧ , ультравысокочастотная терапия, которая подразумевает воздействие на воспаленные участки магнитным полем. Применять одновременно УВЧ-терапию и нанесение ртутной мази категорически запрещено.
Удаление флегмоны
Созревший воспалительный очаг, который начинает распространяться по соседним здоровым тканям, подлежит немедленному удалению хирургическим путем. Основное показание к операции , поднятие температуры тела, в таких случаях удалению подлежит рожистое воспаление и на начальных стадиях. Разрез очага с гноем с дальнейшей установкой дренажа способствует немедленному уменьшению воспаления, снятию отечности тканей, купированию симптомов интоксикации организма.
Операция по вскрытию флегмоны проводится только с использованием общего наркоза, с нанесением полостного разреза кожи. Для полного извлечения содержимого врачу необходимо глубоко рассечь как поверхностные ткани, так и глубокие. Когда весь гной извлекается, образовавшуюся полость, в которой находился абсцесс, тщательно промывают специальными антисептическими растворами, устанавливается дренаж. Он представляет собой резиновую трубку, которая может иметь разный диаметр и длину в зависимости от глубины раны.
После удаления гноя и установки дренажа рана закрывается повязкой, на которую наносится гипертонический раствор или мази, растворяющиеся водой и содержащие антибиотики (Левомеколь, Левосин). Использовать мази, которые имеют вазелиновую основу и предназначаются для выхода гноя на поверхность (мазь Вишневского, Тетрациклиновая), сразу после проведения операции не рекомендуется, так как они препятствуют оттоку содержимого раны.
Операция при флегмоне
Производится разрез кожи в определённых местах, соответствующих месту воспаления, эвакуируется гной, скромное отделяемое. Рана обильно промывается растворами антисептиков, устанавливается дренаж, для того чтобы рана не успела зажить до того момента пока полностью не очистится и воспаление не стихнет.

Также очень важно выполнять фасциотомные разрезы в определённых местах и очень аккуратно, профессионально, во избежание повреждения важнейших структур кисти:
- нервов,
- сосудов,
- сухожилий.
После выполнения фасциотомия пациенту сразу становится легче, боль заметно уменьшается, постепенно проходят симптомы интоксикации флегмоны руки.
Далее производятся ежедневные перевязки с промыванием ран до их полного заживления.
Назначаются антибиотики, сосудистые препараты улучшающие питание тканей, противовоспалительные препараты.
В случае асептический флегмоны выполняется фасциотомия для уменьшения внутрифасциального давления, а именно для того чтобы дать отток лимфа.

При этом назначаются не антибиотики, а антигистаминные и противовоспалительные (чаще гормональные) препараты.
Так же производятся ежедневные перевязки до прекращения обильного отделения серозной жидкости и спадения отека. Раны зашивают, для того чтобы они быстрее зажили и не осталось больших рубцов (шрамов).
Как проявляется заболевание?
Симптомы флегмоны зависят от места ее локализации. Но есть несколько общих признаков, по которым можно заподозрить развитие этой патологии. К ним относят:
- цефалгию (головную боль),
- гипертермию (повышение температуры тела до 40 градусов или даже выше),
- общую слабость,
- покраснение и отечность кожи в зоне поражения,
- лимфаденит,
- озноб,
- потерю аппетита,
- болезненность при прикосновении к месту расположения патологического очага,
- пожелтение слизистых оболочек, связанное с поражением печени,
- расстройства сознания,
- образование красных полосок вокруг очага воспаления.
Также при данной патологии возможно увеличение печени и селезенки.
Основные места локализации
Самыми основными зонами поражения являются:
- Шея. Что это такое флегмона шеи? Это гнойно-воспалительный процесс, развивающийся в подкожно-клетчаточном слое данной части тела. Болезнь быстро распространяется по причине наличия в этом месте большого количества лимфоузлов. Невылеченная болезнь чревата развитием гнойного менингита.
- Веко и подглазничная область. Флегмона века сопровождается его отечностью, болезненностью, покраснением. Повышается температура в месте образования гнойника. При флегмоне подглазничной области отмечаются те же симптомы, но локализация боли и отека находится не в верхней, а в нижней части зрительного органа.
- Мошонка и брюшина. Такое поражение еще называют болезнью Фурнье. При этом происходит гнойное расплавление не только мошонки – флегмона может локализоваться в области передней брюшной стенки.
- Средостение. В этом случае наблюдаются боли, отдающие в шею, позвоночник, желудок. Возможно понижение АД и учащение ЧСС (тахикардия).
- Забрюшинное пространство. Сюда относится флегмона кишечника, почек, подвздошной ямки. У человека нарушается нормальное функционирование пораженных органов. Если болезнь затронула подзвдошно-поясничную ямку, то имеет место перекошенность таза, трудности с передвижением, нарушение походки. На начальном этапе формирования гнойника присутствуют слабость и повышенная температура тела.
- Слезный мешок. Такая флегмона глаза сопровождается его опуханием, отечностью, сильной болью. Человек жалуется на то, что ему больно оперировать глазом, и даже открыть его. К счастью, флегмона этой зоны лица встречается редко.
- Кисти и стопы. Флегмона пальцев кисти и стопы встречается довольно часто. Как правило, гнойный процесс развивается в центре подошвы или ладони. Еще одно распространенное место ее локализации – кончик большого пальца. Флегмона стопы очень болезненна, она мешает ходить, и не дает возможности полноценно использовать больную конечность.
- Ноги. Если флегмона локализуется на голени, то наблюдается покраснение, отечность в зоне поражения. При прикосновении отмечается значительное повышение местной температуры. Флегмона ноги, как и гнойное поражение рук, является одним из самых частых недомоганий, с которыми обращаются больные к врачам-хирургам.
Также возможно расположение флегмоны в зоне ягодицы. Она встречается реже, чем гнойное расплавление тканей конечностей, но чаще, чем флегмонозное поражение лица.
Восстановление и реабилитация
После того, как больному сделана операция, наступает период восстановления: пациенту назначают антибиотики, мази для очищения кожи (троксевазиновую, с экстрактом шиповника, с облепиховым маслом). Принимаются меры по укреплению иммунитета пациента.
При сильных повреждениях проводится дермопластика (пересадка кожи).
Важным фактором, помогающим реабилитации больного, является соблюдение режима. Выздоравливающий большую часть времени должен проводить в постели, причем те части тела, которые были инфицированы и подверглись оперативному вмешательству, должны находиться чуть выше остальных.
После удаления анаэробной флегмоны больному назначают уколы противогангренозной сыворотки. Работу сердечной мышцы помогают восстановить препараты, содержащие кофеин и адонилен.
Флегмона причины
Главной причиной развития флегмоны обычно являются микроорганизмы, которые попадают в клетчаточную область непосредственно через раневую полость или из лимфо- и кровеносной системы. Чаще всего выделяют золотистый стафилококк, после него по своей частоте встречается стрептококк.
Развитие флегмоны вызывается также прочими микроорганизмами. К примеру, у детей флегмона может провоцироваться гемофильной инфекцией. При укусах собак, в мягкие ткани проникает бактерия Pasturella multocida. Она может способствовать развитию флегмоны с достаточно коротким инкубационным периодом (6-20 часов). Но такие случаи, к счастью, редки.
Характеристика течения флегмоны объясняется функциями жизнедеятельности микроорганизма, вызвавшего гнойно-воспалительный процесс. Так, стафилококки и стрептококки вызывают гнойно-воспалительный процесс. Но при заражении вульгарным протеем, гнилостным стрептококком или кишечной палочкой развивается гнилостная форма флегмоны.
Тяжелейшие формы флегмоны могут развиваться в процессе жизнедеятельности анаэробов, которые могут существовать вне кислорода. К их числу можно отнести пептококки, бактероиды, кластридии и пр. Такие микроорганизмы имеют крайнюю агрессивность в отношении высокой скорости повреждения тканей и тенденции к стремительному распространению воспалительного процесса.
Хроническая флегмона, которую также называют, деревянистой, развивается в результате функционирования таких микроорганизмов, как паратифозная и дифтерийная палочки, пневмококк и т.п.
Процент появления флегмоны повышается при снижении иммунного статуса, что может быть вызвано анорексией, гиповитаминозом, иммунодефицитами ( Вич, онкологические заболевания), сахарным диабетом, заболеваниями крови, туберкулезом и пр. В основном, при таких состояниях имеет место более тяжелое течение заболевания и быстрое распространение инфекции.
Флегмона может локализоваться практически в любой области тела. При флегмоне бедра характер заболевания может быть первичным или же объясняться попаданием гнойного содержимого из брюшной стенки, тазобедренного сустава и других, расположенных вблизи областях. А флегмона стопы зачастую развивается при сахарном диабете, потому что при нем имеют место нарушения иннервации стопы, с ухудшением трофики тканей и нарушением кровообращения. Такие совокупные патологические изменения в конечностях при сахарном диабете дают отличные условия для развития гнойно-воспалительного процесса, наблюдаемого при флегмоне стопы.
Хотелось бы отметить, что сахарный диабет сам по себе влияет на состояние сосудов и тканей стопы, особенно у мужского пола.
Флегмона челюсти, как правило, встречается при запущенном кариесе, периодонтите, пульпите, хроническом тонзилитте. Реже, флегмона челюсти появляется из более нижних отделов с хронической инфекцией.
Виды и места локализации флегмоны
С учетом классификации флегмоны по анатомической локализации можно особо выделить такие виды патологии:
- Серозная – начальная форма флегмонозного воспаления. Для нее характерно образование воспалительного экссудата, а также интенсивное привлечение лейкоцитов в патологический очаг. На этой стадии появляется пальпируемый инфильтрат, так как клетчатка пропитана мутной студенистой жидкостью. Нет четко выраженной границы между здоровыми и воспаленными тканями. При отсутствии вовремя назначенного лечения наблюдается быстрый переход в гнойную или гнилостную форму. Развитие той или иной формы связано с причинными микроорганизмами, которые попали во входные ворота
- Гнилостная – вызывается анаэробными микроорганизмами, которые выделяют определенные неприятные запахи в процессе своей жизнедеятельности. Пораженные ткани имеют коричневый или зеленый цвет, распадаются в виде студенистой массы и издают зловонный запах. Это создает условия для быстрого проникновения токсических веществ в системный кровоток с развитием тяжелейшей интоксикации, приводящей к недостаточности многих органов.
- Гнойная – патогенные микроорганизмы и выделяющиеся из фагоцитов ферменты приводят к перевариванию тканей и их некрозу, а также гнойному секрету. Последний представляет собой погибшие лейкоциты и бактерии, поэтому имеет желтовато-зеленый цвет. Клинически этой форме соответствует появление полостей, эрозий и язв, которые покрыты гнойным налетом. При резком снижении иммунных сил человека флегмонозный процесс распространяется на мышцы и кости с последующим их разрушением. Основной диагностический признак на этой стадии – отсутствие кровоточивости мышц при легком поскабливании.
- Анаэробная. В этом случае по морфологической характеристике процесс носит серозный характер, однако из мест некроза выделяются газовые пузырьки. Из-за их наличия в тканях появляется характерный признак – легкая крепитация. Гиперемия кожи выражена незначительно, а мышцы имеют «вареный» вид.
- Некротическая. Для нее характерно появление омертвевших участков, которые четко отграничиваются от здоровых тканей. Граница между ними – это лейкоцитарный вал, из которого в последующем формируется грануляционный барьер, при этом некротизированные участки могут расплавляться или отторгаться. Такое отграничение приводит к формированию абсцессов, склонных к самостоятельному вскрытию.
Область возникновения флегмоны может быть различна. Однако, как показывает практика, наиболее часто этой разновидности гнойного поражения жировой клетчатки (флегмоны) подвержены следующие части тела:
- грудь;
- бедра;
- ягодицы;
- спина (особенно ее нижняя часть);
- иногда — лицо и область шеи.
Так же в зависимости от места локализации флегмона подразделяется на следующие разновидности:
- Подфасциальная.
- Подкожная, которая прогрессирует непосредственно в слое подкожной жировой клетчатки.
- Межмышечную, которая обычно сопровождается текущими или прогрессирующими воспалительными процессами в мышечном слое.
- Околопочечная, сопровождающаяся либо вызванная заболеваниями почек — именно так проникает в данную область болезнетворная микрофлора.
- Забрюшинная (флегмона забрюшинного пространства), выявляющаяся путем проведения общего обследования брюшной полости при частых жалобах больного на болезненность в области живота.
- Околопрямокишечная, расположенная около прямой кишки и происхождение ее обусловлено проникновением болезнетворных микроорганизмов через стенки прямой кишки. Наиболее распространенной причиной флегмоны в этом случае становятся длительно текущие запоры и нестабильность работы кишечника.
Поскольку основной причиной появления флегмоны следует считать проникновение болезнетворных микроорганизмов в ткани жировой клетчатки разрывы и трещины кожи, этим местам при любых механических повреждениях требует уделять особое внимание
Классификация (виды, формы, стадии)
Классификация предусматривает различие заболеваний по глубине воздействия на здоровые ткани, по степени тяжести протекающих процессов и вариантам последствий.
По времени появления
Заболевание считают первичным, если оно начало развиваться после проникновения в ткани патогенных микроорганизмов, или вторичным, если воспаление «перекинулось» с соседних, уже пораженных участков.
По времени развития
Различают 2 вида флегмоны. Это острая флегмона, при которой состояние пациента стремительно ухудшается, и хроническая (иногда ее называют «деревянистая»), для которой типичным является вялое течение болезни.
Второй вариант предполагает длительный, до нескольких месяцев, процесс, в течение которого участки кожи в месте поражения становятся синюшными, а флегмона преобразуется в абсцесс, не вызывающий болевого синдрома.
По глубине поражения
В этом случае также возможны два варианта. Поверхностная форма флегмоны означает инфицирование подкожной клетчатки, не затрагивает мышечную ткань.
Глубокая распространяет свое негативное воздействие и на мышцы, и на межмышечное пространство, и на окружающую различные внутренние органы жировую клетчатку.
По характеру распространения
Флегмона может быть отграниченной, в случае если гнойник – локальный, или прогрессирующей – при значительном поражении ткани.
Если в первом случае гнойник вскрывают, а поврежденный участок дренируют, то во втором требуется серьезная хирургическая обработка, глубокий разрез с удалением гноя и иссечением некротических изменений в тканях.
По механизму возникновения
В этой категории различают самостоятельные формы, когда болезнь развивается не на фоне и не вследствие каких-либо патологий, а самостоятельно (если, к примеру, инфицированы только кисть, стопа, голень либо бедро).
Механизм развития флегмоны может быть также «запущен» после хирургического вмешательства (если травмирован грыжевой мешок или брюшная стенка).
По форме воздействия
Их несколько: серозная (она считается первичной), гнойная, гнилостная, некротическая, анаэробная.
При серозной форме нападению патогенных микроорганизмов подвергается жировая клетчатка. Она становится студенистой, пропитывается мутной жидкостью. Границы между больным и здоровым участками бывают трудноразличимыми.
За серозной следуют более опасные фазы. Гнойная предполагает преобразование поврежденных тканей в гнойную массу зеленоватого, желтого или белого цвета.
Могут образовываться язвы и свищи. Эта форма заболевания затрагивает кости, сухожилия, суставы.
При гнилостной форме заболевания пациент испытывает сильную интоксикацию. Пораженные ткани приобретают темные окраски – коричневую и зеленую. Наблюдается их распад – они становятся рыхлыми, кашеобразными.
Некротическая форма характеризуется формированием некрозных очагов. Когда организм их отторгает, образуется раневая поверхность, может появиться абсцесс, который самостоятельно вскроется.
Анаэробная форма – самая тяжелая из всех перечисленных. У тканей – вареный вид, без каких-либо покраснений, а внутри может образовываться газовая составляющая, о чем свидетельствует легкий хруст, появляющийся при надавливании на воспаленную поверхность.
Виды флегмоны
Специалисты делят флегмоны на первичные и вторичные. Первичные флегмоны образуются при непосредственном проникновении болезнетворных микробов через поврежденную поверхность кожи. Вторичные флегмоны, как правило, возникают в результате осложнения уже имеющихся хронических инфекционных заболеваний (остеомиелит, плеврит и др.).
Флегмон существует множество, которые классифицируются преимущественно по месту локализации. Самыми распространенными являются:
- Флегмоны шеи. Абсцессы и флегмоны шеи можно отнести к разряду болезней, имеющих непредсказуемое течение, причем они могут иметь очень тяжелые последствия, представляющие опасность для жизни пациента. Преимущественно флегмона шеи возникает в результате воспалительных процессов в области рта и глотки (ларингит, фарингит, хронический кариес зубов и др.). Поверхностные флегмоны шеи чаще всего возникают над глубокой шейной фасцией и особой опасности не представляют, так как их легко вскрыть хирургическим путем. Большинство флегмон шеи возникают в подчелюстной и подбородочной области и имеют следующую клиническую картину: повышение температуры тела, сильные головные боли, недомогание и слабость. Лабораторный анализ крови указывает на увеличенное число лейкоцитов. Если флегмону шеи вовремя не лечить, она будет прогрессировать, и воспаление может распространиться на крупные лицевые вены. Существует также опасность возникновения гнойного менингита.
- Флегмона кисти. Возникает в глубоких подкожных районах кисти. Как правило, воспаление возникает в результате попадания гнойной инфекции сквозь царапины, ранки и порезы. Существуют следующие подвиды флегмоны кисти: на срединной ладонной области, на возвышении большого пальца и флегмона в виде запонки. Флегмона кисти может образоваться на любом месте кистевого пространства с последующим распространением на тыльную сторону руки. Больной ощущает сильную пульсирующую боль, ткань кисти значительно отекает.
- Флегмона лица. Это довольно тяжелый подвид заболевания, возникающий преимущественно в височной области, около челюсти и под жевательными мышцами. При флегмоне лица у пациента наблюдается сильная тахикардия и повышение температуры тела до 40 градусов, ткани лица сильно отекают, происходит нарушение жевательной и глотательной функции. При флегмоне лица пациента необходимо незамедлительно госпитализировать. Лечение флегмоны необходимо начать как можно раньше, иначе последствия могут быть самые неблагоприятные.
Причины возникновения и возбудители
Самый распространенный возбудитель заболевания – золотистый стафилококк.
Помимо него в этом качестве могут выступать:
- энтеробактерии;
- облигатные анаэробы (стрептококки), способные действовать в отсутствие кислорода;
- синегнойная и (реже) кишечная палочки.
Причинами образования флегмоны является активность и достаточное, чтобы дать толчок к началу заболевания, количество вредоносных микроорганизмов, которые «оккупируют» мягкие ткани организма.
Необходимы также сопутствующие факторы:
- проблемы с иммунной защищенностью человека;
- состояние его системы кровообращения;
- наличие в организме аллергизации;
- способность микроорганизмов к вирулентности (заражению тканей);
- устойчивость микробов к лекарственным препаратам.
Порой загадкой, даже для специалистов, остается причина образования флегмоны там, где нет ни следов травм, ни операционных разрезов.
Главным провоцирующим фактором в этом случае становится общее состояние здоровья пациента – опасность угрожает людям, принимающим много лекарств, губительно воздействующих на иммунную систему.
Проблемы возникают также при сахарном диабете и у ВИЧ-инфицированных.
В организм возбудитель заболевания проникает и распространяется в нем разными способами:
- через повреждения на коже и слизистых в результате травм;
- из источника инфицирования – через кровь;
- в результате прорыва абсцесса;
- после введения подкожно каких-либо химических веществ (например, скипидара, для лечения кожных заболеваний);
- как следствие введения лекарственных препаратов (постинъекционная флегмона).
 Симптомы и лечение тендинита локтевого сустава и кисти
Симптомы и лечение тендинита локтевого сустава и кисти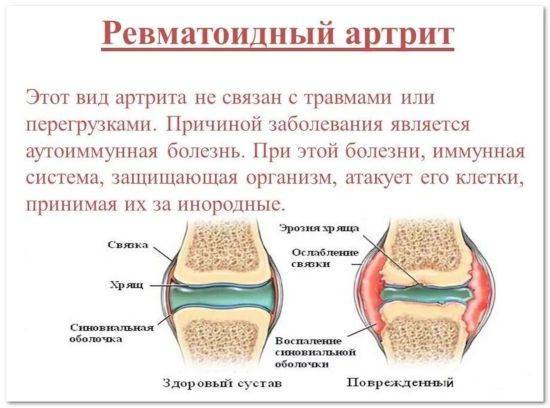 Боль в кисти - причины, диагностика, лечение
Боль в кисти - причины, диагностика, лечение Воспаление сухожилий кисти руки: причины и лечение
Воспаление сухожилий кисти руки: причины и лечение






 Боль в руке от локтя до кисти: возможные причины, диагностика и лечение
Боль в руке от локтя до кисти: возможные причины, диагностика и лечение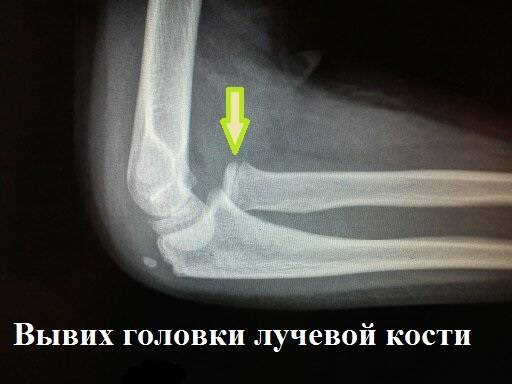 Вывих кисти руки: причины, диагностика, лечение
Вывих кисти руки: причины, диагностика, лечение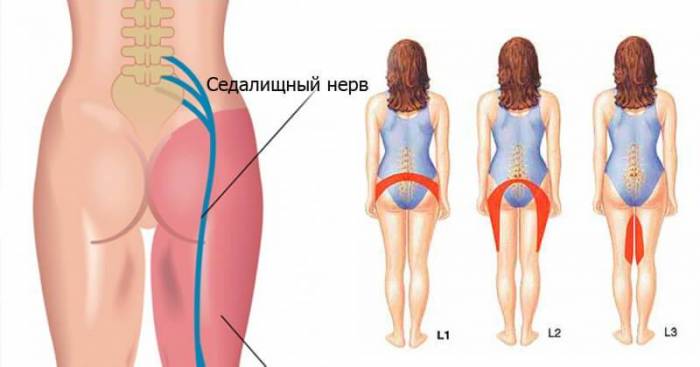 Ишиас - причины, симптомы, лечение
Ишиас - причины, симптомы, лечение Шпоры на ногах: симптомы, причины и лечение
Шпоры на ногах: симптомы, причины и лечение