Содержание
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
Упражнения для стоп при вальгусной деформации: комплексы и правила
Дистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Артроз пальцев ног: как распознать заболевание
Движение – это жизнь. Так говорили мудрецы несколько тысячелетий назад, и они были правы. Если человек не может ходить, он теряет способность к самообслуживанию, что ведет к инвалидности. Артроз пальцев ног принято считать заболеванием пожилых людей, что не совсем верно.
Первые признаки болезни могут проявляться в молодом возрасте. Потому необходимо тщательно следить за здоровьем, регулярно проходить медицинские осмотры.
В запущенных случаях артроз приводит к ограничению подвижности стопы, суставные боли выражены настолько, что человек вынужден пересесть в инвалидную коляску.
Механизм развития артроза
Стопа состоит из множества косточек, которые соединены между собой с помощью суставов. Благодаря такой структуре человек может находиться в вертикальном положении, ходить.
Кости стопы способны выдерживать большую нагрузку, но со временем сустав изнашивается, движения становятся медленными, часто сопровождаются болью. Это первые признаки артроза. Пожилой возраст, ожирение, чрезмерная физическая активность сказываются на состоянии хрящевой ткани. Разрушение сустава происходит в несколько этапов, основные из них представлены ниже.
- На первоначальной стадии нарушается обмен кальция и фосфора, происходят деструктивные метаболические процессы. Ухудшается микроциркуляция в суставе, ткани не получают достаточного количества питательных веществ, кислорода, минералов, вследствие чего начинают гибнуть.
- Как результат хрящевая ткань утрачивает амортизационные функции, становится более рыхлой, распадается на отдельные волокна.
- Капсула сустава уплотняется, синовиальной жидкости вырабатывается меньше.
- При прогрессировании заболевания начинают образовываться костные выросты – остеофиты. Суставная щель со временем уменьшается, при движениях костные разрастания трутся друг об друга, вызывая боль.
- Если артроз на пальцах ног не лечить, к вышеупомянутым изменениям присоединяется воспалительный процесс. Частички разрушенной хрящевой ткани попадают в синовиальную жидкость, нарушая ее свойства. При движениях травмируются капсула сустава и окружающие ткани, возникает острый воспалительный процесс. Поврежденный участок при этом отекает, наблюдаются покраснение кожи, боль, повышение температуры.
Симптомы
Клиническая картина артроза может отличаться в зависимости от тяжести заболевания. На первоначальных этапах пациенты жалуются на дискомфорт при ходьбе, скованность движений, хруст в суставах. Симптомы усиливаются при движениях, уменьшаются в покое.
При прогрессировании болезни боль становится постоянной, не проходит даже ночью. Движения резко ограничены. В запущенных случаях процесс осложняется, возникает воспаление, кожа становится красной, горячей на ощупь. Артроз сустава большого пальца ноги – один из наиболее частых вариантов заболевания.
Проксимальная фаланга пальца резко деформирована, в народе такое выпячивание называют «косточкой».
Основные проявления артроза:
- Боль. Характерной особенностью боли является ее «стартовый» характер. Первые движения доставляют человеку максимальный дискомфорт, в покое самочувствие улучшается. Если заболевание обнаружено на 3 стадии, боль может возникать в любое время суток, даже ночью.
- Хруст во время движений – прогностически неблагоприятный признак. Со временем суставные поверхности стираются, уменьшается количество синовиальной жидкости, появляются костные выросты. Все это приводит к появлению хруста при ходьбе.
- Тугоподвижность суставов. На первоначальных этапах пациент может ощущать небольшую скованность в суставах, затем появляется ограниченность движений. Если вовремя не начать лечение, развивается анкилоз (полное обездвиживание сустава).
- Деформация стопы. Наиболее часто повреждается сустав на большом пальце ноги, визуально можно увидеть отек, костные разрастания в области проксимальной фаланги.
- Нарушается походка, человек может хромать, оберегая поврежденную конечность, если процесс односторонний. При значительном поражении сустава пациенту тяжело передвигаться даже по дому.
- Отек, покраснение кожи, локальное повышение температуры свидетельствует о воспалительном процессе. Также может нарушаться общее состояние, возникать слабость, повышение температуры, потливость.
Реабилитация и профилактика
Главная задача в период реабилитации – возвращение подвижности пальцам
. После удаления спицы врач должен назначить упражнения, которые будут направлены на укрепление сухожилья, улучшения функциональности суставов.
Длительность госпитализации составляет около 7 дней, боли будут наблюдаться в первой половине дня, пациенты начинают двигаться и ходить уже через 5-7 часов после операции.
Стопа может отекать и набухать, главное, вовремя принимать необходимые медицинские препараты и делать регулярно гимнастику для ноги. Швы снимаются амбулаторно через 2 недели.
С целью профилактики основной задачей является ношение удобной просторной обуви, с ортопедическими стельками. Обычную обувь можно будет одевать через 2-3 месяца после операции.
Советы специалистов в первые дни после хирургического вмешательства:
ногу нужно держать повыше, нормализуя кровоток в поврежденной области;
длительную ходьбу и стояние на одном месте важно ограничить;
можно использовать костыли или специальную обувь с открытым носком;
подвергать место операции воздействию воды нужно после разрешения доктора.
Исправленная фаланга может иметь меньший диапазон движения, чем здоровая. В течение нескольких месяцев может сохраняться отек и покраснение оперируемой области.
При возникновении лихорадки, озноба, неконтролируемого повышения температуры, резкой боли, которая не проходит даже после приема обезболивающих препаратов необходимо срочно обратиться к лечащему доктору.
Если своевременно выявить и начать лечить молоткообразные пальцы на ногах, то это поможет предотвратить развитие более сложных деформаций стопы, убережет пациента от мучительных болей в период развития патологии фаланги.
Живите полноценной жизнью и не болейте!
Деформация пальцев ног может быть нескольких видов. Это неприятное явление вызывают различные факторы, которые зависят от пола и возраста человека. О лечении и профилактике этой патологии и пойдет речь.
В подавляющем большинстве случаев искривление стопы вызывается изменением тонуса мышц. Но деформация может быть вызвана и другими причинами. Среди них выделяют:
- плоскостопие;
- заболевания суставов пальцев;
- травмы;
- патологии нервной системы;
- сахарный диабет.
Главная причина искривления ноги — плоскостопие.
В результате того что свод стопы опускается, она становиться плоской. Мышцы и сухожилия, отвечающие за сгибание и разгибание пальцев, изменяют свой тонус. От этого они скрючиваются и возникает их деформация.
Различают два основных вида такой патологии:
- Когтеобразная. Причина возникновения — тонус короткого сгибателя.
- Молоткообразная. Она возникает вследствие того, что по причинам, описанным выше повышается тонус длинного сгибателя.
Патология затрагивает все пальцы ноги, кроме большого. Он практически никогда не подвергается такой деформации. Такая патология является причиной серьезного дискомфорта при передвижении. В конце концов, это приводит к деформации плюсневых костей и скованности движений.
Молоткообразная деформация пальцев стопы может быть двух разновидностей:
- фиксированной;
- нефиксированной.
В первом случае искривленную конечность можно выпрямить руками. Во втором случае это сделать невозможно. Если не обращать внимания на эту патологию, то она закрепляется и становиться фиксированной. Тогда она очень тяжело поддается лечению. В таком случае обувь натирает мозоли на местах искривления, что причиняет человеку ряд неудобств.
Первый признак молоткообразных пальцев стопы — появление костных мозолей. Далее на месте этих мозолей в результате трения возникают язвы. По мере прогрессирования заболевания пальцы оттягиваются назад, выступают суставы. Больному становиться трудно передвигаться
Для такого человека очень важно правильно подобрать обувь. Главное, чтобы носок не был слишком узким
Тогда и давление на конечность будет меньшим.
Симптомы
Симптомы зависят от стадии заболевания.
На начальном этапе наблюдаются:
- выпирание «косточки» в области плюснефаланговых суставов;
- боль в проксимальных (вторых по счету от ногтевого конца) отделах фаланг пальцев, которая усиливается при ходьбе;
- покраснение и отечность кожного покрова в области выпирающей «косточки».
Средняя стадия сопровождается:
- развитием воспаления сустава;
- болями и отеками;
- образованием наростов в области головки плюсневой кости;
- образованием натоптыша (сухая мозоль) под средней фалангой пальца.
В запущенной, тяжелой стадии наблюдаются:
- резкие, изнуряющие боли в большом пальце и подошве стопы;
- хорошо заметная визуально выпирающая «косточка» (шип-нарост);
- ороговение кожи и образование мозолей под второй и третьей фалангами пальцев.
Деформация пальцев ног
Вальгусная деформация большого пальца стопы
IsraelMedicine.ru — 2007
При деформации большого пальца стопы основание большого пальца повернуто кнутри, а сам палец – кнаружи. В области плюснефалангового сустава образуется шишечка, которая вследствие давления обуви на нее воспаляется и становится болезненной. Кроме косметического дефекта, вальгусная деформация большого пальца стопы представляет собой прежде всего ортопедическую проблему.
Факторы, способствующие развитию деформации пальцев ног:
- Высокие каблуки. Ношение обуви с высокими каблуками способствует выпиранию большого пальца стопы.
- Тесная обувь. Ношение слишком тесной обуви с узким носком также способствует возникновению этой деформации стопы.
- Плоскостопие. У людей с плоскостопием и низкими сводами стопы также повышен риск развития вальгусной деформации большого пальца стопы.
- Артрит. У пожилых риск развития вальгусной деформации большого пальца стопы больше, так как у них чаще встречаются артриты.
- Наследственная предрасположенность. У некоторых людей могут быть наследственные деформации стопы. Это способствует также развитию вальгусной деформации большого пальца стопы.
Основные симптомы вальгусной деформации большого пальца стопы:
- Шишка в области плюснефалангового сустава.
- Покраснение, отечность и болезненность вокруг основания большого пальца.
- Утолщение кожи у основания большого пальца.
- Омозолелость в области первого и второго пальцев стопы.
- Постоянная или непостоянная боль в области большого пальца.
- Головка первой плюсневой стопы начинает как бы выпирать под кожей, а большой палец стопы при этом отклоняется наружу.
- Выпирающая головка плюсневой кости приводит к сдавлению этого участка стопы обувью.
- Оперативное лечение суставов
- Эндопротезирование тазобедренного сустава
- Протезирование тазобедренных суставов — исторические справки
- Строение тазобедренного сустава
- Что такое тазобедренный протез
- Заболевания приводящие к потере функции сустава
- Выполнение операции по протезированию тазобедренного сустава
- Восстановление после эндопротезирования тазобедренного сустава
- Возможные осложнения после замены тазобедренного сустава
- Коксартроз — коксартроз тазобедренного сустава
- Лечение коксартроза
- Деформирующий артроз — лечение артроза
- Эндопротезирование плечевого сустава
- Эндопротезирование коленного сустава
- Строение коленного сустава
- Показания к протезированию коленного сустава
- Как проводится эндопротезирование коленного сустава
- Реабилитация после замены коленного сустава
- Риски связанные с заменой коленного сустава
- Деформирующий артроз коленного сустава — гонартроз
- Лечение гонартроза
- Латеральный мениск
- Киста менисков — болезни мениска
- Киста Беккера — киста подколенной ямки
- Удаление мениска — менискэктомия
- Артроскопия — артроскопия коленного сустава
- Заболевания стопы — подиатрия
- Боли в стопе — лечение стопы
- Подошвенный фасциит — фасциит стопы
- Синдром тарзального канала
- Полая стопа — деформация стопы
- Синдром диабетической стопы
- Пяточный эпифизит
- Пяточная шпора — шпора пяточной кости
- Неврома Мортона
- Гиперпронация стопы
- Деформация пальцев ног
- Деформирующий артроз суставов стопы
- Воспаление Ахиллова сухожилия
- Деформация стопы — молоткообразные пальцы стопы
- Косолапость — врожденная косолапость
- Плоскостопие — плоская стопа
- Мозоли — мозоли стоп
- Вросший ноготь — заболевания ногтей
- Деформация голеней — исправление кривых ног
- Удлинение ног — операция по удлинению ног
- Операция по пересадке пальцев
- Нарушение осанки — неправильная осанка
- Сколиоз — искривление позвоночника
- Остеохондроз позвоночного столба
- Шейный остеохондроз
- Грудной остеохондроз
- Поясничный остеохондроз
- Аномалии позвоночника
- Анкилозирующий спондилоартрит — заболевание суставов позвоночника
- Кривошея — мышечная кривошея
- Грудная клетка — деформации грудной клетки
- Пороки развития верхних конечностей
- Хондропатии — дистрофии костной ткани
- Остеохондропатии позвоночника
- Остеосинтез — лечение переломов кости
- Ведущие специалисты Израиля — профессор Аарон Менахем
- Параплегия
- Лечение параплегии — экзоскелет
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Лечим заболевание
Лечение необходимо начинать со снижения веса. Так как именно лишние килограммы сильно нагружают стопы, в особенности большие пальцы ног. Поэтому пациенту приписывается специальная диета, которую рекомендуется строго соблюдать.
Такая диета поможет устранить причины и факторы, провоцирующие воспаление в суставах и разрушение хрящевой ткани. При таком заболевании, как артроз пальцев ног под строгим запретом должны быть торты, пирожные, конфеты и другие продукты, содержащие в своём составе быстрые углеводы. Также диета рекомендуется забыть об алкогольных напитках, так как в них много углеводов.
Специалисты при артрозе рекомендуют кушать овощи, фрукты, молочные продукты, богатые витаминами группы В и кальцием. Полезно готовить блюда из нежирных сортов рыбы.
Важно! Обратитесь за консультацией к доктору, который подскажет, какая диета больше всего подходит вам, чтобы оптимально рационализировать свой рацион питания. Лечение артроза большого пальца ноги проводится с помощью таких способов:
Лечение артроза большого пальца ноги проводится с помощью таких способов:
- Ортопедические советы. Покупайте обувь подходящую вашей форме стопы. Не стоит покупать слишком узкую обувь. Для занятий спортом вбирайте широкие кроссовки или кеды. По рекомендации доктора между большим и указательным пальцем стопы каждый день носите специальные прокладки. Благодаря такой прослойке они не будут соприкасаться друг с другом. Купить такие приспособления можно в аптеке;
- Лечение с помощью физиотерапии. Стопа лечится с помощью магнитных и лазерных излучений. Оздоровиться помогут грязевые и радоновые ванны. Полезно делать на область большого пальца компрессы с медицинской желчью;
- В лечении заболевания помогут бальзамы и мази, которые каждый день втирают в пальцы;
- Если палец сместился, исправить дефект поможет мануальный терапевт. Для снятия блокировки, которая была вызвана смещением сустава, рекомендуется специальный массаж стопы;
- Для устранения сильных болезненных ощущений и снятия спазмов назначаются нестероидные противовоспалительные препараты. Лечение артроза может проводиться хондропротекторами, например, алфлутопом и артепароном;
- После устранения болей рекомендована ежедневная лечебная гимнастика. Можно растягивать большой палец ноги. Оберните его большой резиновой лентой, отведите в стороны к другим пальцам и зафиксируйте положение на десять секунд. Полезно поднимать камушки пальцами ног. Такое упражнение разрабатывает суставы и устраняет скованность;
- Если консервативные методы лечения не устраняют симптомы заболевания, доктор вынужден прибегнуть к оперативному лечению. Перед проведением операции пациенту делают рентген. На основании снимка выбирается метод вмешательства – артроскопия, остеотомия, артродез или резекция сустава.
Даже при проведении операции следует продолжать курс лечения хондропротекторами и противовоспалительными препаратами. Если своевременно и правильно проводить терапию. Можно очень быстро помочь человеку справится с артрозом большого пальца ноги.
Реабилитация
После операционного вмешательства больной может сначала только выполнять движения пальцами, вставать на ноги спустя 10 суток, при этом не наступать на прооперированную часть. Для ходьбы необходимо в это время пользоваться туфлями Барука.
Через 2-3 дня прооперированного по поводу вальгусной деформации выписывают. Если накладывались швы, которые не рассасываются, то их снятие проводят через 2 недели.
В повседневной жизни после операции пациенту для ходьбы необходимо пользоваться ортопедическими стельками не менее 3 месяцев. Высокий каблук (здесь есть строгое ограничение до 6 см) в первое время носить запрещено, не менее, чем полгода.
Почему развивается
Второе название артроза пальцев ног среди медиков и в народе – болезнь балерин. Действительно, когда балерины становятся «на пуанты», пальцы и стопа получают огромные нагрузки, что приводит к воспалению и преждевременному износу хрящевых тканей. Но это далеко не единственные причины развития артроза большого пальца ноги и заболевают ним не только балерины.
Ежедневное ношение обуви на каблуке является главной причиной артроза большого пальца стопы и голеностопного сустава у женщин
В группу риска попадают также следующие категории людей:
- Модницы, предпочитающие каждый день носить узкую и тесную обувь на высоком каблуке. В этом случае оказывается двойное негативное воздействие: из-за пережимания кровеносных сосудов стопы сустав большого пальца ноги не получает достаточно питания, но при этом из-за высокого подъема обуви получает чрезмерные нагрузки.
- Профессиональные спортсмены. Те, кто регулярно тренируется, также подвергают свои стопы большим физическим нагрузкам. Ткани не успевают отдыхать и восстанавливаться, если при этом человек получает травмы – вывихи, растяжения, переломы – риск развития артрита и артроза возрастает.
- Люди преклонного возраста. Дистрофические изменения хрящевых суставных тканей неизбежны после 55–60 лет. Хрящи утрачивают эластичность, становятся тонкими и хрупкими. Процесс идет быстрее, если человек мало двигается, страдает лишним весом, употребляет много соленого и жирного.
Признаки артроза суставов стоп могут побеспокоить каждого, кто много времени проводит на ногах, занят на работе, связанной с тяжелым физическим трудом, подниманием тяжестей. Существуют также факторы, провоцирующие развитие этой патологии. К ним относятся:
- наследственная предрасположенность – в этом случае с симптомами артроза пальцев на ногах можно столкнуться в любом возрасте, так как болезнь обусловлена особым анатомическим строением стопы и врожденным неправильным обменом веществ;
- нарушения обменных процессов – могут быть спровоцированы чем угодно, например, неправильным питанием, инфекционными заболеваниями, приемом некоторых лекарственных препаратов;
- заболевания хронического течения – например, сахарный диабет значительно ухудшает питание тканей нижних конечностей из-за поражений мелких сосудов, ожирение при дисфункциях эндокринной системы тоже нередко сопровождается деформирующим артрозом ног;
- травмы – переломы пальцев ног, растяжения, вывихи, особенно не пролеченные должным образом, приводят к изменению метаболизма в тканях и развитию артроза.
Избыточный вес, занятия тяжелой атлетикой, регулярные чрезмерные нагрузки на нижние конечности, инфекции, травмы – список провоцирующих факторов достаточно обширен
Недостаточная физическая активность, как и чрезмерные физические нагрузки, тоже нехороши для суставов. Со временем ткани атрофируются, утрачивают плотность, объем и эластичность. Обменные процессы замедляются, что и приводит в комплексе к дистрофическим изменениям и воспалительным процессам в суставах.
Методы лечения
Некоторые виды артрита суставов пальцев ног можно излечить полностью (реактивный – в 40 % случаев), другие неизлечимы (ревматоидный), быстро прогрессируют и становятся причиной их неподвижности.
Общие принципы лечения
Лечение артрита пальцев ног начинается со строгого постельного режима и обездвиживания конечности (наложением гипсовой повязки).
Медикаменты, которые назначают, чтобы снять воспаление и острые симптомы:
- негормональные противовоспалительные средства (Диклофенак, Ибупрофен, Найз) в уколах, таблетках и мазях;
- гормональные противовоспалительные средства в уколах в сустав (Преднизолон, Метилпреднизолон), если воспаление не удается снять другими медикаментами;
- антибиотики широкого спектра и специальные антибактериальные, противовирусные, противогрибковые препараты, если причиной заболевания стала инфекция;
- иммунодепрессанты, подавляющие активность иммунных реакций организма при ревматоидном и реактивном артритах (Метотрексат);
- урикодепрессивные и урикозурические лекарства, помогающие регулировать уровень мочевой кислоты в крови при подагре.
После того, как выраженные признаки заболевания и воспаление удалось устранить, применяют восстанавливающую физиотерапию – прогревающие аппликации, лечебные ванны, массаж, упражнения ЛФК.
Физиотерапевтические методы выбирает и назначает лечащий врач, в зависимости от формы и степени патологии.
Особенности питания
При ревматоидном и реактивном артрите больным рекомендуют исключить из рациона продукты, которые могут вызвать развитие аллергической реакции и тем самым спровоцировать обострение болезни.
Эти продукты выявляют экспериментальным путем, например, на 2 недели из рациона исключают молоко (или цитрусовые), а затем вводят снова и наблюдают за реакцией организма.
При ревматоидном артрите необходимо употреблять больше животного и растительного белка (мясо, рыбу, бобовые), так как при этом заболевании человек быстро теряет мышечную массу.
Специальной диеты не существует, больным просто рекомендуют придерживаться принципов здорового питания.
Артрит большого пальца ноги и других суставов при подагре лечат более строгой диетой:
- оптимальный питьевой режим (до 2,5 литров в день);
- минимальное количество белковых продуктов;
- полный отказ от алкоголя, фаст-фуда, жирной, жареной, сладкой, соленой и острой пищи;
- все продукты обрабатывают на пару, отваривают или запекают;
- предпочтение отдают овощам и фруктам (за исключением тех, что повышают уровень мочевой кислоты в крови, например, запрещен шпинат);
Более или менее строгой диеты при подагре придерживаются на протяжении всей жизни.
Народные средства, лечение в домашних условиях
Домашние методы лечения болезни:
- Настой из корневищ пырея. Корневища пырея вымойте, мелко порубите, 3 столовые ложки залейте литром кипящей воды, поставьте настояться в течение 12 часов. Пейте по 1/3 части стакана 3 раза в день (за полчаса до еды). Заболевание лечат от 3 до 6 месяцев.
- Противовоспалительный компресс. Разведите аптечную жидкость «Димексид» водой (1:5), смочите в растворе хлопчатобумажную ткань, слегка отожмите, приложите к суставам под кусок полиэтилена (на 1–1,5 часа). Лечить артрит таким способом продолжают в течение 12 дней.
- Противовоспалительная мазь. В стакан кунжутного или оливкового масла положите плоды барбариса, корневища сабельника, траву чабреца, крапивы, череды, натертый корень имбиря (по столовой ложке). Доведите до кипения на водяной бане, пусть медленно кипит еще 20 минут. По готовности растирайте мазью суставы (2–3 раза в день), накрывая тканью для утепления.
Ингредиенты для самостоятельного приготовления противовоспалительной мази от артрита: 1 – плоды барбариса, 2 – корневища сабельника, 3 – чабрец, 4 – крапива, 5 – череда, 6 – корень имбиря. Нажмите на фото для увеличения
Основные методы терапии
Лечение артроза сустава большого пальца руки направлено на устранение болей, отечности, скованности движений, предупреждение прогрессирования патологии. Практикуется комплексный подход, заключающийся в курсовом приеме системных препаратов, использовании мазей и бальзамов, проведении физиопроцедур.
Из привычного образа жизни пациента исключается фактор, ставший причиной артроза или его прогрессирования. Больному рекомендуется сбалансировать рацион, избегать переохлаждения, своевременно лечить любые острые или хронические патологии.
На протяжении всей терапии пациенту показано ношение ортопедических приспособлений. При артрозе большого пальца рекомендован жесткий ортез для лучезапястного сустава. По мере улучшения самочувствия степень фиксации снижается ослаблением натяжения ремешков или застежек-«липучек». В последующем пациенту рекомендовано профилактическое ношение мягких бандажей для фиксации запястья.
Фармакологические препараты
Хотя разрушение гиалинового хряща не сопровождается воспалительным процессом, в лечении артроза большого пальца руки используются нестероидные противовоспалительные препараты (НПВП). Для купирования отека и снижения интенсивности болей назначаются таблетки, капсулы, драже: Диклофенак, Нимесулид, Мелоксикам, Ибупрофен, Кетопрофен. Усиливают и пролонгируют действие системных НПВП мази и гели из этой фармакологической группы: Артрозилен, Найз, Кеторол, Долгит, Долобене, Фастум, Финалгель, Вольтарен. В терапии артрита применяются и другие лекарственные средства:
- глюкокортикостероиды. Назначаются при низкой эффективности НПВП. В ревматологии практикуется внутрисуставное введение Триамцинолона, Гидрокортизона, Преднизолона, Дексаметазона;
- анальгетики и спазмолитики. Используются для устранения слабых болей, когда можно обойтись без НПВП, оказывающих выраженное побочное действие. Чаще всего в терапии артритов применяются Брал, Спазган, Триган;
- миорелаксанты. Включаются в терапевтические схемы при для расслабления мышечной мускулатуры, снятия болезненного спазма. Хорошо зарекомендовали себя в лечении артритов Мидокалм, Сирдалуд, Баклосан.
В качестве вспомогательных средств лечения пациентам назначаются мази с разогревающим действием. Они применяются для улучшения кровообращения, снижения интенсивности болей, купирования отека. Мощное согревающее и местноанестезирующее действие характерно для Капсикама, Финалгона, Наятокса, Випросала, Апизартрона.
Для лечения артроза большого пальца любой степени применяются хондропротекторы — Терафлекс, Хондроитин-Акос, Глюкозамин Максимум, Структум, Дона. Их использование помогает предупредить распространение патологии на здоровые суставы, связки и сухожилия. Хондропротекторы относятся к препаратам длительного применения. В зависимости от тяжести заболевания лечение занимает от 3 месяцев до 2 лет.
Немедикаментозное лечение
Лечение артроза основания большого пальца руки 1 степени может проводиться без использования фармакологических препаратов. Снизить выраженность болей и отека, устранить скованность движений помогают физиотерапевтические процедуры — УВЧ-терапия, электрофорез, магнитотерапия, лазеротерапия, фонофорез. Для укрепления мышечного корсета лучезапястного сустава и повышения амплитуды движений пациенту рекомендованы занятия лечебной физкультурой. Какие упражнения наиболее эффективны:
- крепкое сжимание и последующее разжимание с широким разведением пальцев;
- сгибание и разгибание ладоней, их вращение в запястьях;
- удержание ладоней в полусогнутом положении в течение минуты.
Если при выполнении упражнений возникают болезненные ощущения, то следует отдохнуть и возобновить тренировки через некоторое время.
| Физиотерапевтические процедуры | Лечебное действие и клинический эффект |
| Лазеротерапия | Улучшение кровообращения и микроциркуляции, снижение интенсивности болей, повышение местного иммунитета |
| Магнитотерапия | Устранение дефицита питательных и биологически активных веществ в пораженных артритом тканях, рассасывание отеков |
| УВЧ-терапия | Стимуляция процессов метаболизма, ускорение регенерации поврежденных тканей, профилактика прогрессирования артроза |
Артроз большого пальца хорошо поддается лечению на начальной стадии развития патологии. Если в утренние часы возникают даже слабые и непродолжительные по времени боли, стоит записаться на прием к ревматологу. Это поможет избежать прогрессирования артроза и появления тяжелых осложнений.
 Как и чем лечить артроз пальцев ног: симптомы и лечение
Как и чем лечить артроз пальцев ног: симптомы и лечение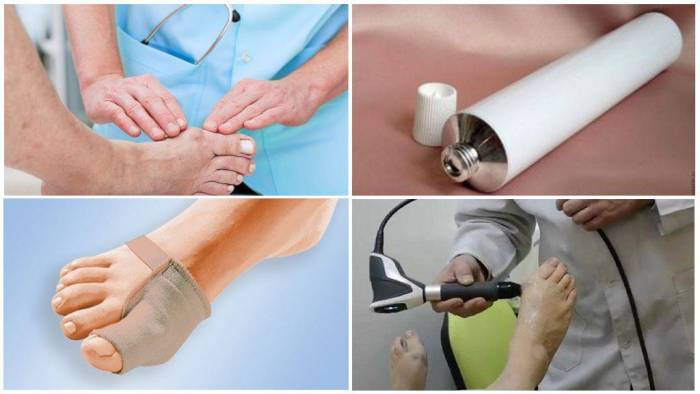 Артроз большого пальца ноги: в чем сложности лечения и диагностики
Артроз большого пальца ноги: в чем сложности лечения и диагностики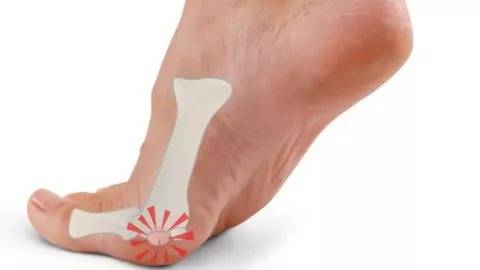 Причины и лечение воспаления сустава большого пальца ноги
Причины и лечение воспаления сустава большого пальца ноги

 Эквинусное положение стопы
Эквинусное положение стопы О молоткообразной деформации пальцев стопы
О молоткообразной деформации пальцев стопы Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья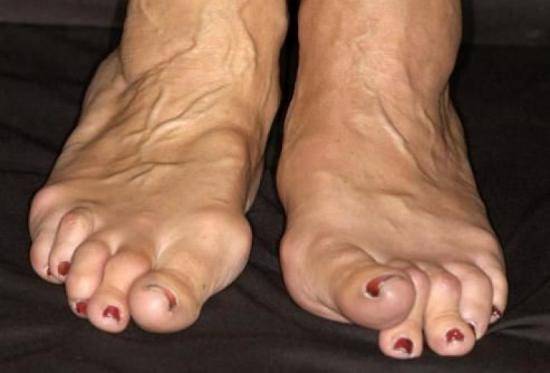 Артроз малых фаланговых суставов
Артроз малых фаланговых суставов