Содержание
Строение пальцев, или отчего возникает боль
Межфаланговые суставы имеют шаровидную форму. Движения в них происходят вокруг единственной оси и имеют одну степень свободы (так называют плоскость, в которой может двигаться сустав).
Активное разгибание в проксимальном отделе полностью отсутствует. На дистальном участке оно ничтожно мало и возможно только под воздействием внешней силы (пассивное разгибание).
Поскольку межфаланговые сочленения имеют лишь одну степень свободы, их активные движения вбок ограничены и равны нулю. Однако, возможны незначительные пассивные боковые отклонения в дистальных суставах.
Боль при ДОА появляется при активном разрушении хряща, когда суставная щель сужается до минимума и фрагменты сочленения начинают соприкасаться в процессе сгибания. Формируются костные разрастания (остеофиты), которые могут разрушаться при движениях, что вызывает сильнейший дискомфорт.
Если лечение межфалангового остеоартроза не начато вовремя, происходит полное разрушение суставов и, как результат, потеря подвижности в них.
Диагностика артрита пальцев
Правильно определить этиологическую форму артрита пальцев под силу только грамотному ревматологу или артрологу
При первичном осмотре обращается внимание на связь дебюта артрита с острыми или хроническими заболеваниями пациента, количество и симметричность поражения суставов, наличие деформации, характер болей, внесуставные проявления и другие клинические признаки. При необходимости пациент должен быть проконсультирован травматологом, аллергологом-иммунологом
Обязательный диагностический комплекс включает проведение рентгенографии пальцев кистей и стоп, УЗИ мелких суставов, МРТ, КТ. Биохимическое исследование крови предполагает определение уровня мочевой кислоты, СРБ, фибриногена, ревматоидного фактора, сиаловой кислоты, серомукоида, криоглобулинов, ЦИК и др
Для подтверждения диагноза и этиологии артрита пальцев важное значение имеет исследование синовиальной жидкости, полученной с помощью чрескожной аспирации под контролем УЗИ
Характерные признаки и симптомы ↑
Клиническая картина симптомов может быть различной.
Симптомы схожи с симптомами артрита. Поэтому нужно знать общие признаки заболевания стопы, чтобы предпринять правильные меры.
К ним можно отнести:
- Во время движения суставов возникает своеобразный хруст из-за появления неровностей на суставных поверхностях.
- Во время физических тренировок возникают болевые приступы, которые не беспокоят в состоянии покоя.
- В утренние часы по окончанию сна пострадавший может ощущать скованость в движениях.
- Наблюдается деформация суставов, которая происходит постепенно.
- Нарушается походка.
- Кожа пораженного сустава опухает, отекает, на ней появляются характерные покраснения.
- Может увеличиваться температура тела
- Снижается работоспособность, увеличивается утомляемость
- На стопе могут образоваться специфические мозоли
- На поздних (запущенных) стадиях заболевания на стопе могут появиться характерные уплотнения и маленькие узелки, которые будут стремится наружу.
Большого пальца стопы
Артроз большого пальца стопы в народе именуется «косточками на ногах».
К общим симптомам относят:
- скованность сустава;
- покраснения в зоне поврежденного сустава;
- отек сустава;
- деформацию сустава.
Заболевание часто возникает из-за продольного или поперечного плоскостопия и имеет прогрессирующий характер.
Мелких суставов стопы
Артроз мелких суставов стопы поражает суставы стоп и кистей.
Основные симптомы:
- в области пальцев появляются плотные узелки (узелки Гебердена);
- кожа около узелков может краснеть;
- происходит постепенная безболезненная деформация суставов.
Самый опасный признак – поражение суставов первых пальцев.
Плюсневых костей
При артрозе плюсневых костей может поражаться любой сустав.
Заболевание сопровождается:
- болевыми приступами;
- частичной либо полной утратой подвижности.
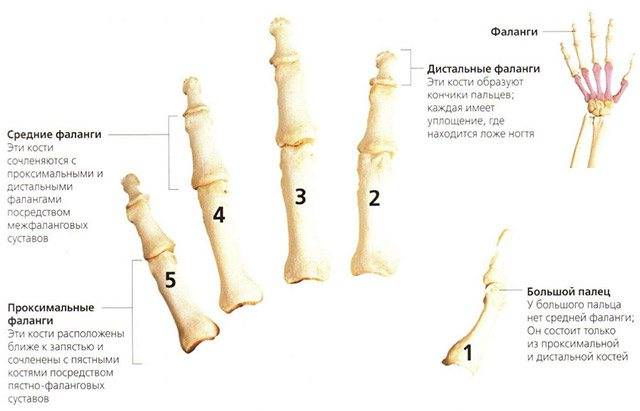
Фалангов пальцев
Артроз фалангов пальцев – распространенная проблема современности.
Как правило, поражает ни один, а несколько суставов (межфаланговые и пятно – фаланговые суставы одновременно).
Артрозу фалангов пальцев характерны:
- механические ритмические боли;
- возникновение болевых ощущений при нагрузке на руки;
- усиление болевого синдрома при воспалительных процессах.
Среднего отдела стопы
Пациенты с артрозом среднего отдела стопы жалуются на определенные симптомы, имеющие различную интенсивность:
- болевые синдромы в пораженном суставе;
- отечность и деформацию сустава;
- затруднение походки.
Лечение
Терапия воспалительно-дегенеративных заболеваний плюснефалангового сочленения включает медикаментозное воздействие, массаж, лечебную гимнастику и физиотерапию.
Медикаментозное
Для устранения патологических изменений в области сустава рекомендован прием таких групп лекарственных препаратов:
- Нестероидные противовоспалительные средства. Воспалительный компонент является неотъемлемой частью артроза плюснефалангового сустава. На фоне воспалительного процесса возникает дискомфорт и сильная боль, оказывающие влияние на качество жизни человека.
- Для борьбы с этим патологическим звеном рекомендовано употребление нестероидных противовоспалительных медикаментов в форме таблеток, внутрисуставных инъекций, растворов для инъекционного ведения, мазей и гелей.
- Антибактериальные препараты. Данная группа медикаментов используется в том случае, если причиной воспалительно-дегенеративных изменений в плюснефаланговом суставе послужила бактериальная инфекция. Чаще всего назначают антибиотики широкого спектра действия.
- Хондропротекторы. Данная группа средств обладает регенераторным эффектом в отношении хрящевой и костной ткани. Под действием хондропротекторов восстанавливаются поврежденные структуры сустава, устраняется болевой синдром и улучшается подвижность в сочленении. Эти средства выпускаются в форме мазей для наружного применения, растворов для инъекционного введения и таблеток.
- Кроме того, лекарственный список дополняют поливитаминные комплексы, содержащие витамин D, Е, С , витамины группы B, коллаген, кальций и другие микроэлементы.
Аппаратное
Эта методика выступает в качестве эффективного дополнения к медикаментозной терапии. При лечении артроза плюснефалангового сустава используются такие физиотерапевтические методики:
- Магнитотерапия. Под действием магнитного излучения происходит снятие болевого синдрома и снижение интенсивности воспалительного процесса.
- Лечение ультразвуком. Ультразвуковые волны стимулируют местное кровообращение в области поврежденного сустава, снимают боль и воспаление.
- Тепловое воздействие. Эта методика физиотерапии может быть реализована только вне фазы обострения заболевания. Под действием тепла улучшается микроциркуляция и стимулируются процессы восстановления хрящевой ткани. В качестве источника тепла используется теплый парафин или излучатель инфракрасных лучей.
В лечении артроза плюснефалангового сочленения большое значение имеет массаж. Эта процедура включает поглаживание, растирание и умеренное разминание мягких тканей над плюснефаланговым суставом. Лечебный массаж может выполняться как медицинским специалистом, так и самостоятельно.
Людям, страдающим воспалительно-дегенеративными заболеваниями плюснефалангового сустава, рекомендовано ношение фиксирующего бандажа. Это приспособление выступает в качестве профилактики деформирующих изменений в пальцах.
Благодаря надежной фиксации снижается риск формирования так называемой вальгусной деформации, то есть шишки около большого пальца стопы. Кроме того, фиксирующие бандажи снижают интенсивность болевого синдрома и устраняют дискомфорт во время ходьбы и повышенную нагрузку на суставы.
1 Механизм развития
Механизм развития заболевания заключается в деструкции гиалинового хряща вкупе с низкой способностью хондроцитов регенерировать. Деструктивные изменения происходят на молекулярном уровне.
Прогрессируя заболевание приводит к разрыхлению и размягчению гиалинового хряща с образованием на его поверхности впадин и трещин. Трещины в конечном счете могут быть столь серьезны, что их глубина будет доходить до самой кости.
Также происходит увеличение нагрузки на костные поверхности, причем нагрузка на них приходится неравномерно. Результатом этого становится остеосклероз и развитие костно-хрящевых образований (остеофитов).
Воспаления на начальных этапах артроза плюснефаланговых суставов стопы не наблюдается, но со временем оно развивается. Тому причиной становится постоянная травматизация костными остеофитами окружающих их мягких тканей.
1.1 Причины появления
Чаще всего наблюдается поражение 1-2 плюснефаланговых суставов, и болезнь нередко развивается у лиц молодого возраста. У разных возрастных групп свои причины развития болезни (у молодых – травмы, у людей преклонного возраста – возрастные дегенеративные изменения).
Помимо изменений в сустав стопы часто поражаются и суставы пальцев ног
Основные причины развития:
- Наследственная предрасположенность, врожденные генетические дефекты.
- Занятия травмоопасным спортом (футбол, баскетбол).
- Частое хождение босыми ногами по жесткой поверхности.
- Травматизация стопы, включая переломы, вывихи или подвывихи.
- Изнурительная физическая нагрузка, статическая нагрузка на нижние конечности (из-за ожирения).
- Ортопедические заболевания, включая косолапость и плоскостопие.
- Ношение неудобной обуви (обычно чересчур узкой или хождение в обуви на высоком каблуке).
- Эндокринные заболевания, включая сахарный диабет и тиреотоксикоз.
- Системные патологии соединительной ткани (прежде всего ревматоидный артрит и красная волчанка).
- Метаболические нарушения (обычно в виде подагры).
Группы риска:
- люди, занимающиеся спортом;
- люди, имеющие ожирение 2-3 степени;
- люди преклонного возраста (из-за возрастных дегенеративных и дистрофических изменениях в опорно-двигательном аппарате);
- люди, подверженные частой травматизации стопы;
- люди, проводящие много времени в стоячем положении.
Специфика артроза плюснефаланговых суставов такова, что для развития этой патологии достаточно находиться в группе риска. Вовсе необязательно иметь врожденные аномалии или дефекты строения опорно-двигательной системы.
1.2 Чем опасен артроз плюснефаланговых суставов?
Основная опасность заболевания – развитие тяжелых повреждений суставов, их деформативных изменений и образование большого количества костных остеофитов. Все это может привести к снижению или утрате функционала плюснефаланговых суставов.
Результатом может стать серьезное нарушение способности передвигаться, вплоть до невозможности опираться на одну конечность. Проблема существенно усугубляется в случае, если поражение двухстороннее (что наблюдается не очень редко).
Нередко наблюдаются постоянные изнурительные боли, вызванные и появившимся воспалением, и в результате давления костных остеофитов. Может нарушаться локальное кровообращение из-за спазма и ишемии сосудов мелкого калибра (капилляров).
Методы терапевтического воздействия
В основном лечение ДОА голеностопа основано на медикаментозной и немедикаментозной терапии. Лишь в редких случаях тяжелая форма болезни устраняется оперативным путем.
Лечение деформирующего артроза голеностопа преследует три основные терапевтические задачи:
- Тактический выбор медикаментозных средств, способствующих устранению болевых симптомов, улучшению функционального состояния костно-суставной системы при помощи различных нестероидных противовоспалительных групп, анальгетиков, препаратов местного обезболивающего воздействия.
- Дальнейшая стратегическая цель – это воспрепятствование дегенеративного разложения суставной поверхности, восстановление поврежденных тканей при помощи биогенных стимуляторов, хондропротекторов и хинолиновых алкалоидов.
- Восстановительно-реабилитационный период – это программа физиотерапевтических процедур, гимнастических упражнений, лечебного массажа и применение средств народной медицины.
Стартовая фаза, или деформирующий артроз 1 степени голеностопного сустава, не требует серьезного медикаментозного вмешательства. На этой стадии заболевания достаточно предупредительных мер терапии.
Очень эффективно применение анальгезирующих, противовоспалительных и болеутоляющих препаратов.
| Название препарата | Фармакологическое действие |
| Артра мсм форте (таб.) | Композиционный состав способствует торможению прогрессирования остеоартроза, подавлению деструкции и регенеративной стимуляции хрящевой ткани. Лекарственное средство оказывает обезболивающее и противовоспалительное действие, улучшает кровообращение в субхондральной кости, снижает потребность в нестероидном стимулировании |
| Алфлутоп (р-р д/инъекц.) | Активным компонентом фармакологического средства является биоактивный концентрат из мелкой морской рыбы, содержащий аминокислоты, мукополисахариды и минеральные группы. Препарат предотвращает разрушение тканевых макроструктур, стимулирует восстановление интерстициальной ткани, ткани суставной хрящевой поверхности |
| Хондроксид максимум (крем д/наруж. прим.) | Основной действующий компонент – сульфат глюкозамина — способствует восстановлению периферийных участков суставной поверхности, угнетает образование супероксидных радикалов и ферментных образований, приводящих к разрушению тканевой основы сустава |
| Терафлекс м (крем д/наружн. прим.) | Лекарственный состав препарата улучшает регенерацию хрящевой ткани и оказывает противовоспалительное действие. Терафлекс м обладает антисептическим и умеренно анестезирующим действием |
Даже «запущенный» АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Улучшить циркуляцию кровообращения в суставах помогут лекарственные препараты, содержащие никотиновую кислоту и витамины групп D и В. На начальной фазе деформирующего артроза будет эффективным применение физиотерапии, лазерной терапии, лечебного массажа.
Деформирующий артроз 2 степени голеностопного сустава требует более интенсивной медикаментозной терапии.
На помощь приходят нестероидные противовоспалительные комбинации, например:
- лекарственный препарат для внутримышечного введения – Амелотекс. Нестероидное противовоспалительное средство с жаропонижающим действием, оказывает противодействие ферментативной активности, способствует улучшению регуляции кровотока. Препарат не рекомендуется принимать во время беременности и при грудном вскармливании;
- рецептурное лекарственное средство Аэртал с активным действующим компонентом ацеклофенаком, обладает анальгезирующим и противовоспалительным действием. Активное вещество очень эффективно при лечении деформирующего артроза голеностопного сустава 2 степени, когда возникает припухлость суставов с выраженной болезненностью, ограничивается активность костно-мышечных и суставных сегментов опорного аппарата;
- снизить боль в суставах голеностопа поможет Ибупрофен – лекарственная форма нестероидной противовоспалительной активности. Способствует активному снижению болевой чувствительности в очаге воспаления, уменьшает утреннюю скованность в суставах, благоприятно действует на увеличение объема движений костно-суставных компонентов голеностопа.
Артроз стопы
Об артрозе стопы
Артроз стопы — это дегенеративное заболевание сустава, которое проявляется в виде воспалительного процесса в мягких тканях и разрушения хрящевых. Такие изменения в тканях появляются в результате нарушения обмена веществ в тканях хряща и при ухудшении циркуляции крови в них. До сих пор учёные всего мира не могут установить причину такого вида изменений.
Симптомы артроза стопы
Наиболее типичные и яркие симптомы при артрозе стопы — это, безусловно, болевые ощущения в ней. В области стопы отчётливо можно наблюдать небольшую отёчность, лёгкое покраснение с небольшим повышением температуры в области отёка (как следствие воспалительных процессов ). В данном случае движение стопы затруднено и очень болезненно. Пациент с артрозом стопы распознаётся по лёгкому прихрамыванию.
Главный и наиболее эффективный метод диагностики артроза стопы — это рентгенография. На снимке у пациента можно заметить изменения со стороны поверхности суставов кости стопы, формирующих сустав, а именно — неровность поверхности кости и уменьшение суставной щели.
В зависимости от клиники заболевания различается три стадии артроза стопы:
- Артроз стопы первой степени. На начальных стадиях заболевания отмечается периодическая боль в передней части стопы. Это очень заметно при сильных нагрузках и влечёт за собой быстрое появление утомляемости.
- Артроз стопы второй степени. Болезненные ощущения более выраженные, чем при первой (начальной) стадии, делаются заметным утолщение головки первой плюсневой кости. Такого типа утолщения разрастаются в виде косточек и ведут к небольшому ограничению движения суставов стопы. Когда нагрузка на ногу длится длительное время, то тогда может появиться устойчивый болевой синдром.
- Артроз стопы третьей степени. При третьей стадии артроза стопы у пациента отмечается существенная и чётко заметная деформация первого плюснефалангового сустава, движение становится почти невозможным. Большой палец стопы пациента опущен к низу, в то время как возможны лишь небольшие движения, и только лишь сторону подошвы.
Деформирующий артроз стопы
Пациент с деформирующим артрозом стопы легко распознаётся по характерной походке. Во время передвижения больной с артрозом стопы старается переложить нагрузку на внешний край стопы. стараясь снизить болевые ощущения, которые напрямую связаны с физическими воздействиями на болезненный сустав. В области повышенных нагрузок, под фалангой первого пальца могут появиться болезненные мозоли.
Причиной развития деформирующего артроза стопы могут стать в первую очередь чрезмерные нагрузки на сустав. Также причиной появления заболевания может быть длительное пребывание на ногах в неудобной обуви, а также перенос тяжестей. В риске заболевания артрозом стопы находятся люди с повышенной массой тела.
Ещё один немаловажный фактор риска — это травмы или вывих суставов. Сюда относятся случайные травмы стопы, а также хронические микротравмы, которые часто встречаются у спортсменов. Помимо вышесказанных причин, развитию деформирующего артроза стопы способствует регулярное переохлаждение стоп. Если человек носит узкую и неудобную обувь, то он автоматически попадает в зону риска.
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Лечение артроза стопы
Лечение артроза стопы подразделяется на консервативное и оперативное. При лечении артроза стопы первый степени весьма успешны консервативные терапевтические методы, к которым можно отнести:
- магнитотерапию;
- электрофорез,
- лазерное облучение небольшой интенсивности;
- лечение ультразвуком, терапия ультракороткими волнами.
Для лечения артроза стопы второй и третьей степени в нашем центре проводятся успешное оперативное лечение методами:
- Артропластики. которая предназначена для пациентов любого возраста и относится к малотравматичным операциям. Артропластика не предполагает удаление двух частей сустава. Нужные выправляющие элементы создаются из дополнительных тканей, или проводится резекция (удаление) повреждённой поверхности. После проведения артропластики пациенты быстро идут на восстановление и не ощущают сложностей с подвижностью суставов.
- Эндопротезирования суставов. Это операция по замене поражённого сустава искусственным аналогом — эндопротезом. назначается пациентам с последними стадиями артроза стопы. Эндопротезирование суставов рекомендуется людям, которые не хотят оставлять активный образ жизни.
Виды деформирующего артроза
Деформирующий артроз разделяется на классификацию по месту локализации заболевания. Как показывает практика, данное заболевание может поражать любой суставной комплекс.
Наиболее часто встречаются такие виды деформирующего артроза:
- Деформирующий артроз коленного сустава. Заболевание характеризуется хроническим дегенеративно-дистрофическим изменением коленного сустава. В его основе лежат изменения хряща, вызывающие разрушения всего суставного комплекса. При этом хрящ становится рыхлым и отстает от кости в виде чешуек, образуя хрящевой детрит. Заболевание очень мучительное и болезненное. Уже на второй стадии подвижность может быть значительно нарушена, а болевой синдром ощутим постоянно. Деформирующий артроз коленного сустава имеет МКБ-10 – М17.
- Деформирующий артроз тазобедренного сустава. Данное заболевание влечет за собой хронический воспалительный процесс в тазобедренном суставе. Патология достаточно болезненна, так как при ее развитии происходит преждевременное истончение хряща, сужение суставной щели и значительное уменьшение подвижности. Больной может испытывать боли при каждом движении из-за трения кости о кость. Часто на фоне болезни развивается мышечная атрофия, что делает человека практически неспособным передвигаться и обслуживать себя в быту. Деформирующий артроз тазобедренного сустава обозначен МКБ-10 — М16.
-
Деформирующий артроз суставов стопы МКБ-10 — М-19 (другие артрозы). Он в свою очередь делится на подвиды:
- деформирующий артроз голеностопного сустава. Данный патологический процесс обозначается дегенеративным изменением и разрушением суставного комплекса голеностопного участка. Кроме хряща, дегенерация может затронуть суставную капсулу, кость и связки. По мере развития патологии, обнажается кость, нарушается кровоснабжение. Такие процессы вызывают изнуряющую боль и снижение двигательных функций;
- деформирующий артроз плюснефалангового сустава. Заболевание характеризуется болями во время ходьбы и специфической деформацией. Отличительная черта – костный нарост в районе большого пальца ноги. В запущенных случаях ограничение двигательных функций неизбежно из-за сильного болевого синдрома.
- Деформирующий артроз плечевого сустава. Эта болезнь встречается не редко. Заболевание разрушает хрящевую ткань. На первой стадии болевой синдром достаточно терпим, поэтому пациенты зачастую не обращают на это внимания. Первое посещение врача часто приходится, когда хрящ уже полностью разрушен, а патологический процесс начал затрагивать кость и связки руки. В этом случае функционирование руки практически полностью прекращается. Деформирующий артроз плечевого сустава обозначен МКБ-10 – М19 (другие артрозы);
-
Деформирующий артроз суставов рук МКБ-10 – М19 (другие артрозы) разделяется на виды в зависимости от локализации заболевания. Встречаются:
- деформирующий артроз межфалангового сустава. Эта болезнь проявляется болью в кистях рук, плохой подвижностью и деформацией межфаланговых суставов пальцев;
- деформирующий артроз суставов кисти. Болезнь развивается из-за недостаточного кровоснабжения кистей рук. На этом фоне происходит истощение, а затем и полное разрушение суставных тканей. Заболевание провоцирует появление костных узелков, деформацию пальцев и их неправильную работу;
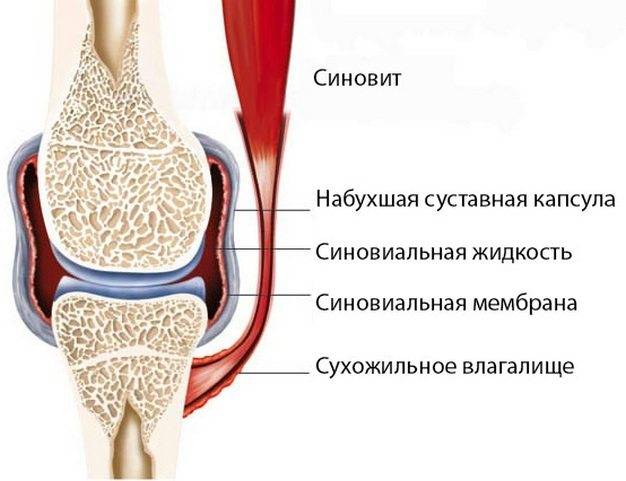
- деформирующий артроз локтевого сустава. Место локализации артроза локтевого сустава – зона надмыщелков. С развитием заболевания в этой области уменьшается объём синовиальной жидкости, что увеличивает трение, провоцирует сужение суставной щели и способствует разрастанию остеофитов.
Наиболее эффективные методы лечения
Медикаментозная терапия
Все препараты должен назначать врач, учитывая состояние пациента. Самолечением заниматься опасно, поскольку лекарства имеют противопоказания. При остеоартрозе межфаланговых суставов стопы или кисти рекомендуются следующие медикаменты:
| Лекарственная группа | Наименование |
| Противовоспалительные и обезболивающие | «Вольтарен» |
| «Ибупрофен» | |
| «Диклофенак» | |
| «Долгит» | |
| «Диклак» | |
| «Целекоксиб» | |
| Глюкокортикоиды | «Гидрокортизон» |
| «Кеналог» | |
| «Дипроспан» | |
| Хондропротекторы | «Артра» |
| «Дона» | |
| «Хондроксид» | |
| «Терафлекс» | |
| Препараты с кальцием | Глюконат кальция |
| «Кальцимин» | |
| «Кальций Д3 Никомед» | |
| «Кальцимакс» | |
| «Сунамол» |
Хирургическое вмешательство
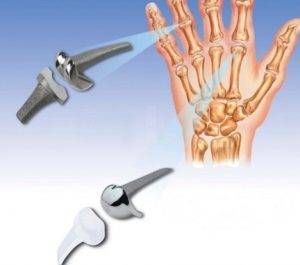
Операция показана в том случае, если межфаланговый сустав разрушен полностью. Проводится эндопротезирование фаланги с применением керамических или металло-керамических протезов. Цель хирургического вмешательства — устранение болевого синдрома и возвращение утраченных двигательных функций подвижного соединения.
Физиотерапия и ЛФК
При ДОА пальцев стопы или кисти рекомендуются физиотерапевтические процедуры, такие как:
- электрофорез;
- фонофрез;
- индуктотермия;
- лечение лазером;
- облучение ультрафиолетом;
- магнитотерапия;
- обертывания озокеритом или парафином;
- УВЧ-терапия.
Одновременно с физиотерапией рекомендуется выполнять следующий комплекс реабилитационных упражнений:
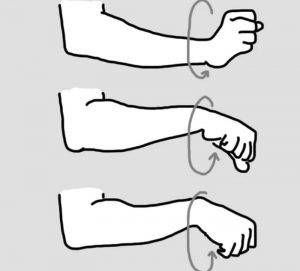
- сжимание пальцев рук в кулак;
- сгибание-разгибание фаланг стопы или кисти;
- вращательные движения конечностью;
- катание мячика или палки, подложенных под ступню или ладонь;
- поочередный подъем фаланг рук, плотно приложив ладонь на твердую поверхность;
- собирание пальцами мелких предметов — бусинок, монет, пуговиц.
Физиотерапевтическое лечение и гимнастика оказывают при артрозе межфаланговых суставов следующий эффект:
- способствуют регенерации хрящевой ткани;
- восстанавливают функциональность ноги или руки;
- стимулируют выработку суставной жидкости;
- снимают боль и отечность;
- нормализуют кровообращение в пораженных тканях;
- улучшают отток лимфы, устраняя отечность.
Лечение народными методами
Болевой синдром при артрозе фаланговых суставов рекомендуется снимать компрессом из капустного листа, цветков белой сирени или полыни, перетертой в кашицу. Целители рекомендуют примочки из хрена. Рецепт приготовления следующий:

- Взять несколько корешков хрена и натереть на терке.
- Залить холодной водой и распарить на слабом огне, не доводя до кипения.
- Полученную смесь выложить на ткань и обернуть больной палец.
Чтобы избавиться от болей в мелких суставах конечностей, знахари рекомендуют приготовить растирку из девясила по такому рецепту:
- Взять 5 ст. л. высушенных корней растения.
- Залить 125 мл водки.
- Настаивать около 2-х недель.
- По истечении срока наносить на больные суставы.
Эффективны компрессы из свежих одуванчиков. Для этого нужно несколько цветков измельчить в однородную массу и приложить на фаланги пальцев, а сверху замотать полиэтиленом. Для улучшения циркуляции крови в фаланговых суставах целители рекомендуют следующий рецепт:
- Взять в равных пропорциях жидкий мед, йод, глицерин и спирт.
- Ингредиенты перемешать до однородной массы.
- Дать настояться 2—3 часа.
- Наносить ватным тампоном на палец.
Поможет снять боли при артрозе такое средство:

- Взять в равных пропорциях ягоды можжевельника, крапиву и сливочное масло.
- Растолочь ингредиенты до однородной массы.
- Наносить мазь на пораженный участок.
Снять боль и воспаление при артрозе помогают компрессы из свежего лопуха. Эффективны теплые ванночки для рук или ног с отварами трав ромашки, звездчатки, сабельника, коры дуба или ивы, зверобоя, шалфея. Можно добавить эфирное масло с экстрактами хвои или лаванды. Следует помнить, что народные средства нужно применять после консультации с врачом и не заменять ими традиционные методы.
Как проявляется болезнь
Симптоматика, как и лечение артроза пальцев ног, будет зависеть от вида и степени заболевания суставов. Артрозы любого пальца ноги или руки делят на две большие категории:
- первичные – страдают хрящи здорового сустава, ранее не затронутого другим заболеванием;
- вторичные – артроз большого пальца является последствием травмы, артрита, подагры или любой другой патологии, уже ранее протекавшей в тканях сустава.
Независимо от вида заболевания, его проявления одинаковы:
- сильные боли в суставах пальцев нижних конечностей – обычно они беспокоят по утрам, после ночного сна, или к вечеру, при переохлаждении, после длительного стояния, ходьбы или бега;
- ограничение подвижности – человек не может поджать пальцы ног или распрямить их и вытянуть, при попытке таких действий возникают сильные боли, судороги, дискомфорт;
- характерный хруст при движении;
- деформация сустава – проявляется на поздних стадиях заболевания, когда хрящи сустава уже сильно разрушены и организм начал замещать их соединительной и костной тканью.
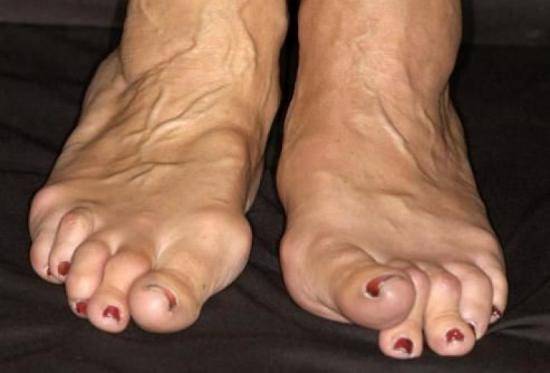
При поражении большого пальца стопы сначала сбоку образуется небольшое уплотнение, которое затем разрастается в так называемую артрозную шишку. На этой стадии болезнь может замереть, вялотекущее течение артроза может длиться годами. Шишка не болит, не мешает носить обычные туфли и внешне не очень бросается в глаза, потому пациент не проявляет особого беспокойства и не задумывается о серьезном лечении.
На поздних стадиях заболевания шишка становится сильно выпирающей, болезненной, сам палец смещается. При третьей и четвертой стадии болезни пациент уже не может носить привычную обувь и страдает от сильнейших болей.
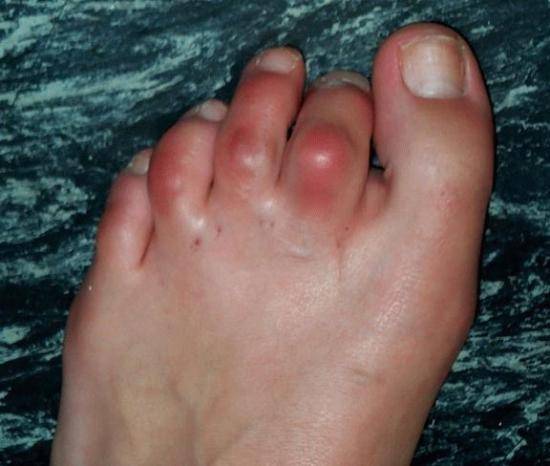
Артроз суставов – заболевание длительного, хронического течения, для которого характерны периоды обострения. При обострении дополнительно отмечаются такие симптомы:
- покраснение кожи вокруг пораженного сустава;
- повышение температуры тела – обычно местное, палец становится горячим на ощупь, но иногда повышается и общая температура тела;
- отечность – сустав может увеличиваться в несколько раз, делая невозможным надевание обуви и передвижение.
Обычно на этой стадии пациент обращается за медицинской помощью, так как страдает от болей и дискомфорта. Но если этого не произойдет или назначенное врачом лечение не будет проведено до конца, артроз перейдет на третью стадию, за которой незамедлительно наступит и четвертая. Сильные боли, изменение формы и длины пальца, обездвиживание всей стопы – все это признаки артроза в запущенной форме.
 Артроз суставов: причины, симптомы, методы лечения
Артроз суставов: причины, симптомы, методы лечения Как лечить артроз реберно-позвоночных суставов
Как лечить артроз реберно-позвоночных суставов Артроз реберно-позвоночных суставов
Артроз реберно-позвоночных суставов

 Артроз суставов. симптомы, стадии артроза, современная диагностика и методы эффективного лечения
Артроз суставов. симптомы, стадии артроза, современная диагностика и методы эффективного лечения Евдокименко артроз тазобедренных и коленных суставов исцеляющая гимнастика
Евдокименко артроз тазобедренных и коленных суставов исцеляющая гимнастика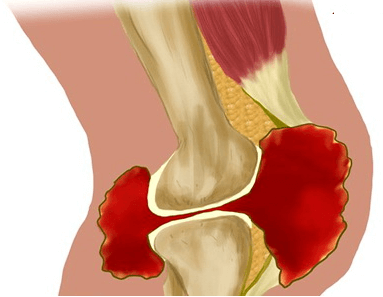 Важные нюансы: чем отличается артроз от гонартроза коленных суставов?
Важные нюансы: чем отличается артроз от гонартроза коленных суставов? Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение
Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение