Содержание
- 1 Причины
- 2 Как при ДДЗП проходит лечение?
- 3 Медикаментозное лечение
- 4 Физиотерапия
- 5 Виды ДДЗП и их симптомы
- 6 Симптомы и проявления
- 7 Как при ДДЗП проходит лечение?
- 8 Какие изменения происходят при дегенеративно-дистрофической болезни шеи?
- 9 Виды ДДЗП и их симптомы
- 10 Симптомы
- 11 Последствия заболевания
- 12 Диагностика и лечение ДДЗП позвоночника
- 13 Виды дегенеративных изменений
- 14 Причины развития дегенерации и дистрофии тканей позвоночника
- 15 Массажи
Причины
Основной причиной подобных процессов в грудном отделе позвоночника является старение организма. Возрастные изменения приводят к замедлению обмена веществ, ухудшению состояния сосудов, потере жидкости. Вследствие этого нарушается питание хрящевых тканей межпозвоночных дисков, они теряют эластичность, разрушаются. При этом увеличивается нагрузка на сами позвонки, они начинают деформироваться. Усугубляет этот процесс также снижение уровня кальция, из-за чего костная ткань становится менее прочной.
Боль в груди при остеохондрозе
Кроме того, дегенеративно-дистрофические изменения грудного отдела позвоночника могут быть спровоцированы такими факторами:
- травмами позвоночника;
- малоподвижным образом жизни, который приводит к ослаблению мышечно-связочного аппарата;
- генетической предрасположенностью;
- наличием лишнего веса;
- гормональными или обменными нарушениями;
- инфекционно-воспалительными заболеваниями;
- вредными привычками;
- нарушением осанки;
- повышенными нагрузками на позвоночник вследствие занятия спортом, поднятия тяжестей или тяжелой физической работы.
Заболевания
Чаще всего с такими процессами связывают развитие остеохондроза позвоночника. В грудном отделе он появляется не так часто, к тому же его сложно диагностировать. Часто эту патологию называют «хамелеоном», так как ее симптомы маскируются под некоторые болезни внутренних органов. Без обследования можно заподозрить ишемическую болезнь, холецистит, пневмонию или язву желудка. Но на самом деле источник боли находится в позвонках.
Внимание: вследствие того, что хрящевая ткань межпозвоночных дисков теряет эластичность, они становятся тоньше. Поэтому каждое движение приводит к трению позвонков друг о друга
Из-за этого начинает разрушаться костная ткань на краях позвонков, они деформируются.
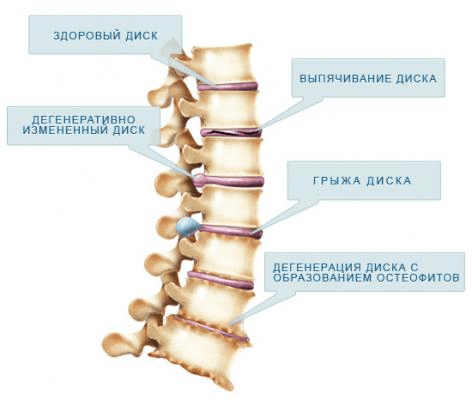
Но часто кроме этих процессов происходит наращивание костной ткани. Это нужно для того, чтобы предотвратить сдавливание спинного мозга. Растущие остеофиты соединяют соседние позвонки, не давая им смещаться относительно друг друга. Но большие наросты могут сдавливать кровеносные сосуды и нервные корешки, при этом каждое движение будет сопровождаться болью. Это дегенеративное заболевание называется спондилез. Оно постепенно прогрессирует, приводя к полному окостенению позвоночника. Если же поражаются суставы и остеофиты ограничивают их подвижность, развивается спондилоартроз.
Дегенерация тканей может привести к сужению позвоночного канала. Эта патология называется «стеноз». Уменьшение объема позвоночного канала из-за разрастания костной ткани или смещения позвонков вызывает сдавливание сосудов и нервных корешков.
При прогрессировании дегенеративных изменений на краях позвонков нарастают остеофиты
В грудном отделе довольно редко встречаются протрузии и грыжи межпозвоночных дисков. Это тоже дегенеративно-дистрофические заболевания. Характеризуются они тем, что фиброзная оболочка диска теряет жидкость, высыхает, трескается. При воздействии на такой диск нагрузки через трещины может просачиваться пульпозное ядро диска. Образуется протрузия, а если оно сильно выпячивается, то грыжа. Такое состояние может приводить к острым болям в результате ущемления нервных корешков. Но благодаря тому, что в грудном отделе часть нагрузки приходится на ребра и грудную клетку, грыжи образуются редко. Поэтому дегенеративно-дистрофические изменения в этом месте позвоночника очень часто протекают почти безболезненно.
Как при ДДЗП проходит лечение?
Медикаментозная терапия
Преимущественно ДДП требует продолжительного периода лечения. Чтобы устранить патологическое состояние, прибегают к помощи следующих медпрепаратов:
- Миорелаксанты. Помогают снять мышечный спазм. Чаще всего используют «Мидокалм».
- Нестероидные противовоспалительные фармсредства. Призваны купировать болевой синдром и воспалительный процесс. Наиболее популярное лекарство — «Ибупрофен».
- Анальгетики. Снимают боль. Прописывают «Баралгин».
- Хондропротекторы. Используются для восстановления пораженной хрящевой ткани. Преимущественно применяется «Хондроксид».
- Глюкокортикостероиды. Назначаются, когда НПВС не приносят требуемого терапевтического эффекта. Прибегают к помощи «Дексаметазона».
- Витамины группы B.
Ортопедические корсеты
Дегенеративно-дистрофический недуг позвоночника требует обязательного ношения приспособления, с помощью которого удается купировать болевые ощущения, благодаря фиксации пораженного отдела позвоночного столба. Если заболевание локализуется в ШОП, то прибегает к помощи воротника Шанца. Он дает возможность добиться согревающего эффекта и снизить подвижность позвоночника в области поражения. Помимо этого, воротник позволяет купировать спазм мышечной ткани и восстановить структуру ШОП. Если же затронут поясничный сегмент, назначают пояснично-крестцовые корсеты. Иногда требуется применение ортопедических стелек, которые дают возможность снизить нагрузку на позвоночный столб.
Физиотерапия
Лечение широко используется для терапии остеохондроза, спондилолистеза и прочих патологий спины. С помощью физиотерапевтических процедур удается улучшить кровообращение, расслабить мышечную ткань. Прописывают пациентам следующие методы физиотерапии:
- лазерное лечение,
- магнитотерапия,
- электрофорез,
- ультрафиолетовое облучение,
- рефлексотерапия.
Массажные процедуры
Дегенеративно-дистрофический недуг позвоночника требует комплексного лечения, во время которого пациент будет употреблять назначенные медпрепараты. Следует посещать физиотерапию, которую и чередуют с массажем
Важно, что массажные процедуры допустимо назначать только после того, как прошло обострение и болевой синдром удалось купировать. Чаще всего прибегают к помощи классического массажа, во время которого специалист делает разминающие, вибрирующие и поглаживающие движения
Однако схема массажных процедур подбирается для каждого пациента индивидуально, учитывается при этом тяжесть течения заболевания позвоночника. Благодаря массажу, удается добиться расслабления мышечной ткани, улучшения кровотока и тонуса мышц.
Хирургическое вмешательство
Если консервативная терапия длительный период не приносит требуемого эффекта, при этом патологическое состояние продолжает прогрессировать, пациенту назначают операцию. В процессе хирургии устраняются факторы, которые провоцируют ограничения движений и различные осложнения. Используются следующие методы хирургического вмешательства:
- спондилодез,
- дискэктомия,
- ламинэктомия.
Медики стараются прописывать малоинвазивные способы вмешательства, во время которых прибегают к помощи микроинструментов и эндоскопических приспособлений. Благодаря таким операциям риск развития послеоперационных осложнений снижается, восстановительный период протекает значительно легче и быстрее.
https://youtube.com/watch?v=J_qdcbvQ6lg
Медикаментозное лечение
Лекарственные препараты при болезни ДДЗП иногда приходится принимать довольно долго. Для лечения понадобятся:
Миорелаксанты (Мидокалм); Нестероидные средства противовоспалительного действия (Тексамен, Диклофенак, Ибупрофен); Анальгетики (Баралгин); Хондропротекторы (Хондроксид); Стероидные (Гидрокортизон, Дексаметазон); Противосудорожные (Габапентин, Карбамазепин); Витамины групп В; для сосудов (Солкосерил).
При обострении патологии хорошо делать уколы, когда состояние нормализуется можно принимать таблетки. Назначить лечение должен обязательно врач, самолечение способно усугубить ситуацию.
Физиотерапия
Дистрофическое поражение позвоночника подразумевает кроме лекарственных препаратов использование ортопедических корсетов (они способны уменьшить боль). Если нарушается ШОП (шейный отдел), тогда применяют воротник Шанца (оказывает согревание, уменьшает движение шеи, сокращает спазмирование мышц, воспроизводит нарушенные структуры).
Физиотерапия нормализует кровообращение, расслабляет мышцы, помогает скорейшему выздоровлению. При возникновении остеохондроза или иных дегенеративных патологий можно использовать такие способы:
- магнитотерапия;
- лечение при помощи лазера;
- рефлексотерапия;
- электрофорез;
- УВЧ.
Такие процедуры хорошо влияют на организм, налаживаются обменные процессы, нормализуется состояние больного.
Виды ДДЗП и их симптомы
Шейный отдел
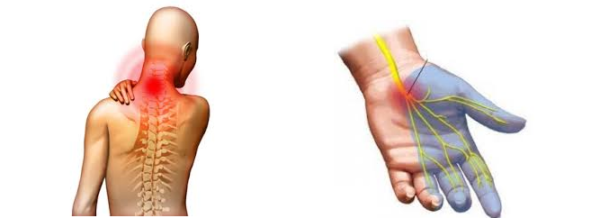
Если патологическое состояние затрагивает ШОП, больные жалуются на сильный болевой синдром в области шеи, который может отдавать в верхние конечности. Обусловлена боль защемление нервных окончаний. Усиливаются ощущения при телодвижениях, поворотах, физической активности, нажатии на сухожилия. Наблюдаются расстройства чувствительности, иногда происходит отложение солей в суставах. Нередко возникают прострелы, которые локализуются в зоне затылка и шеи. Мышечная ткань при этом напряжена, может развиваться хруст.
Часто диагностируют синдром передней лестничной мышцы, для которого характерны болевые ощущения в предплечье, отдающие в грудину. Из-за этого происходит посинение верхних конечностей, иногда теряется их пульс. Часто возникает и синдром позвоночной артерии, во время которого пациенты отмечают постоянные болевые ощущения в голове и затылке. При этом нередко появляются приступы тошноты, головокружение.
Поясничный сегмент
При этом виде ДДЗП наблюдаются болевые ощущения в зоне поясницы, которые часто отдают в нижние конечности. Боли имеют слабый и ноющий характер, но усиливаются при резких телодвижениях, продолжительном нахождении в неудобном положении. Кроме этого, заболевания поясничного отдела могут спровоцировать нарушение работы органов, которые локализуются в тазу. К примеру, часто происходит непроизвольное выведение биологической жидкости, сбой в деятельности половой системы.
Симптомы и проявления
У заболевания особая симптоматика, когда дело касается шейно-грудной позвоночной зоны. При данном типе остеохондроза необходимо дифференцировать следующие виды синдромов:
- корешковый;
- корешково-сосудистый;
- рефлекторный.
По сравнению с другими типами остеохондроза шейный отличен в проявлениях. Это объясняется особенностью анатомии позвоночника в зоне шеи.
- Во-первых, здесь расположено множество нервов, а также сосудов, питающих головной мозг, лицевую часть, область плеч и шеи.
- Во-вторых, здесь находится (проходит по специальным отверстиям в позвонковых отростках) главная артерия.
- В-третьих, позвонки шеи имеют иное строение, нежели другие позвонковые сегменты, они мельче, но прилегают друг к другу плотнее, расположены на сжатой площади.
Даже незначительные патологические изменения в позвоночных сегментах и соединяющих их тканях, например, повышенные нагрузки, могут нарушить функционирование всей шейной зоны, потому что практически неминуемым будет сжатие сосудов, защемление нервов, и даже смещение позвонков.
Почему опасно защемление именно в области шеи? Поражения при повреждении этой уплотненной и насыщенной зоны имеют больший объем. Расстройство чувствительности наблюдается на лице и шее, в руках, плечах. Кроме того верхние конечности могут поражаться парезами, ведущими к мышечной слабости и оканчивающимися полной невозможностью двигаться.
Первыми признаками возникновения шейно-грудного остеохондроза можно считать следующие:
- головные боли;
- ощущение дискомфорта в области шеи;
- усталость мышц и напряжение;
- боль в шее;
- боли в области лопаток;
- мышечная слабость;
- снижение чувствительности;
- при наклоне головы – ощущение удара током в руках;
- зуд в руках и плечах.
Это основные проявления, которые помогают диагностировать ранний остеохондроз по возникающим у пациента жалобам и дифференцировать его от опухолей и иных серьезных заболеваний. Кроме этого существует ряд дополнительных признаков:
- припухлость языка, его онемение (чуть ворочается во рту);
- сильные точечные ключичные боли;
- ослабление плечевого мышечного корсета;
- нарастание болей при повороте головы или ее наклоне;
- боли после статичного состояния – сна в неправильной позе, долгого сидения;
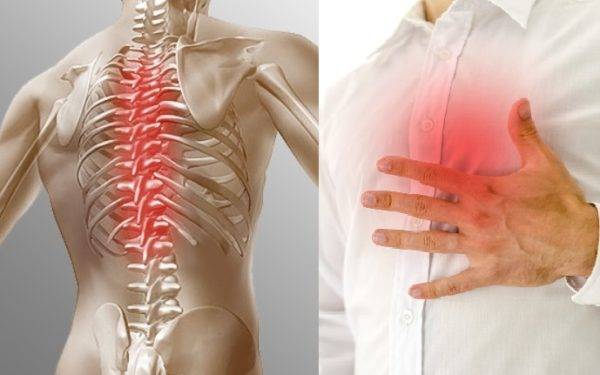
- односторонние или симметричные боли в груди;
- боль в левой руке и в области сердца, тянущая, которую принимают за стенокардическую.
Поскольку осложнениями остеохондроза являются артрозы, возникающие в плечевых, ключичных и локтевых сочленениях, возникает боль и ограниченность подвижности рук и плеч. К тому же грудная зона малоподвижна, а шейная, наоборот, слишком мобильна. Поэтому даже в пределах шеи и груди симптоматика остеохондроза, в зависимости от локализации, различна.
Таблица 1. Список основных и дополнительных симптомов шейно-грудного остеохондроза
| Вид симптомов | Описание |
|---|---|
| Основные | • усталость, сопровождающаяся адинамией и астеническим синдромом; • не проходящие головные боли; • артериальное давление, меняющееся внезапно и превышающее норму или пониженное; • постоянные головокружения; • шум в ушах, в голове; • «мошки» перед глазами, которые то появляются, то исчезают; • потеря координации движений, нарушения четкости походки, равновесия; • постоянные боли в шее сзади, в плечевом поясе, руках (руке); • онемение пальцев, кистей, постоянно холодные руки; • боли в грудине и сердце; • боли в ребрах (вдоль реберных пластин). |
| Дополнительные | • нарушение зрения, резкое или постепенное; • парестезия; • громкий храп во время сна, особенно если его сила не зависит от положения тела спящего; • хроническое напряжение шейных мышц, спазм; • возникающие время от времени зубные боли при отсутствии явных признаков кариозного или иного поражения; • болит кожа на голове и на шее; • головокружения и ощущение тошноты; • нарушения мозговой деятельности, причиной которых становится разрастание фиброзной ткани и сосудистое сдавливание; • нарушение кровообращения мозга (которое часто принимают за проявление вегетососудистой дистонии). |
Самостоятельно ставить себе диагноз не стоит по многим причинам, но прежде всего потому, что симптомы остеохондроза просто перепутать с другими не менее серьезными болезнями. В то же время, если вовремя не приступить к лечению, шейно-грудная зона позвоночника может полностью утратить подвижность, и наступит инвалидность. Поэтому при первых же симптомах необходима диагностика, которую проведут специалисты. Они же назначат адекватное и результативное лечение, в зависимости от стадии и степени заболевания.
Как при ДДЗП проходит лечение?
Преимущественно ДДП требует продолжительного периода лечения. Чтобы устранить патологическое состояние, прибегают к помощи следующих медпрепаратов:
Дегенеративно-дистрофический недуг позвоночника требует обязательного ношения приспособления, с помощью которого удается купировать болевые ощущения, благодаря фиксации пораженного отдела позвоночного столба. Если заболевание локализуется в ШОП, то прибегает к помощи воротника Шанца. Он дает возможность добиться согревающего эффекта и снизить подвижность позвоночника в области поражения. Помимо этого, воротник позволяет купировать спазм мышечной ткани и восстановить структуру ШОП. Если же затронут поясничный сегмент, назначают пояснично-крестцовые корсеты. Иногда требуется применение ортопедических стелек, которые дают возможность снизить нагрузку на позвоночный столб.
Лечение широко используется для терапии остеохондроза, спондилолистеза и прочих патологий спины. С помощью физиотерапевтических процедур удается улучшить кровообращение, расслабить мышечную ткань. Прописывают пациентам следующие методы физиотерапии:
- лазерное лечение,
- магнитотерапия,
- электрофорез,
- ультрафиолетовое облучение,
- рефлексотерапия.
Дегенеративно-дистрофический недуг позвоночника требует комплексного лечения, во время которого пациент будет употреблять назначенные медпрепараты. Следует посещать физиотерапию, которую и чередуют с массажем
Важно, что массажные процедуры допустимо назначать только после того, как прошло обострение и болевой синдром удалось купировать. Чаще всего прибегают к помощи классического массажа, во время которого специалист делает разминающие, вибрирующие и поглаживающие движения
Однако схема массажных процедур подбирается для каждого пациента индивидуально, учитывается при этом тяжесть течения заболевания позвоночника. Благодаря массажу, удается добиться расслабления мышечной ткани, улучшения кровотока и тонуса мышц.
Если консервативная терапия длительный период не приносит требуемого эффекта, при этом патологическое состояние продолжает прогрессировать, пациенту назначают операцию. В процессе хирургии устраняются факторы, которые провоцируют ограничения движений и различные осложнения. Используются следующие методы хирургического вмешательства:
Медики стараются прописывать малоинвазивные способы вмешательства, во время которых прибегают к помощи микроинструментов и эндоскопических приспособлений. Благодаря таким операциям риск развития послеоперационных осложнений снижается, восстановительный период протекает значительно легче и быстрее.
Что такое ДДЗП? Дегенеративно-дистрофические заболевания позвоночника – это заболевания периферических участков нервной системы, относящееся к группе самых известных хронических патологий человека, которое способно не раз повторяться.
Большая часть населения сталкивается с такой проблемой как боль в спине. Этот симптом в основном встречается у людей после 30 лет. Заболевания позвоночника часто приводят к потере работоспособности, а вовремя не вылеченная патология – к инвалидности. Поэтому, затягивать с походом к врачу не стоит.
Какие изменения происходят при дегенеративно-дистрофической болезни шеи?
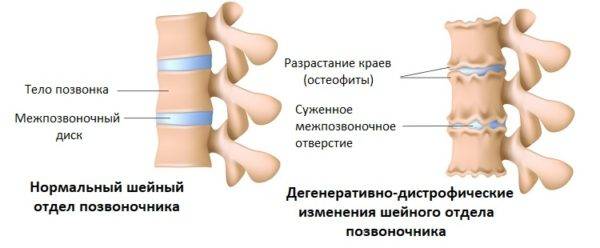
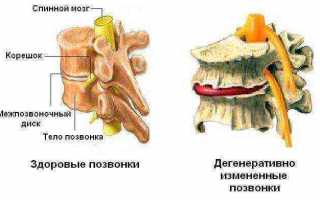
В основе дегенеративно-дистрофической болезни шейных позвонков лежит дегенеративно-дистрофическое заболевание межпозвоночного диска, которое обозначается как ДДЗД. При данной патологии происходит обезвоживание и высыхание гелеобразной массы, заполняющей пространство между соединительнотканными пластинками, с последующим замещением пульпы фиброзно-хрящевым материалом. Если ранее подобные изменения были характерными для лиц пожилого возраста (старше 55 лет), и специалисты связывали их с естественными процессами старения, то сейчас различные формы ДДЗД, остеохондроза и остеохондропатий все чаще диагностируются у пациентов моложе 30 лет.
О репаративном процессе в шейных позвонках могут свидетельствовать следующие изменения на рентгенограмме:
- снижение высоты, почернение и расслоение межпозвонковых дисков;
- сближение поверхностей смежных позвонков, их уплотнение и утолщение;
- костные разрастания (остеофиты) на задней и краевой поверхности тел позвонков;
- склероз замыкающих волокнисто-хрящевых пластин, развивающийся на фоне замещения белого хряща твердой соединительной тканью;
- появление хрящевых узелков Шморля.
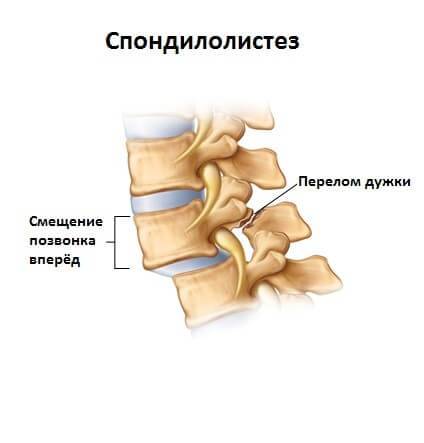
При выраженных дегенеративно-дистрофических изменениях может наблюдаться незначительный спондилолистез (смещение позвонка), не превышающий 1 см. Трещины, образующиеся в фиброзной капсуле диска на фоне его высыхания и обезвоживания, со временем могут привести к полному разрыву фиброзного кольца и выпячиванию гелеобразного ядра, которое называется межпозвоночной грыжей.
Виды ДДЗП и их симптомы
Шейный отдел
Если патологическое состояние затрагивает ШОП, больные жалуются на сильный болевой синдром в области шеи, который может отдавать в верхние конечности. Обусловлена боль защемление нервных окончаний. Усиливаются ощущения при телодвижениях, поворотах, физической активности, нажатии на сухожилия. Наблюдаются расстройства чувствительности, иногда происходит отложение солей в суставах. Нередко возникают прострелы, которые локализуются в зоне затылка и шеи. Мышечная ткань при этом напряжена, может развиваться хруст.
Часто диагностируют синдром передней лестничной мышцы, для которого характерны болевые ощущения в предплечье, отдающие в грудину. Из-за этого происходит посинение верхних конечностей, иногда теряется их пульс. Часто возникает и синдром позвоночной артерии, во время которого пациенты отмечают постоянные болевые ощущения в голове и затылке. При этом нередко появляются приступы тошноты, головокружение.
Поясничный сегмент
При этом виде ДДЗП наблюдаются болевые ощущения в зоне поясницы, которые часто отдают в нижние конечности. Боли имеют слабый и ноющий характер, но усиливаются при резких телодвижениях, продолжительном нахождении в неудобном положении. Кроме этого, заболевания поясничного отдела могут спровоцировать нарушение работы органов, которые локализуются в тазу. К примеру, часто происходит непроизвольное выведение биологической жидкости, сбой в деятельности половой системы.
Симптомы
Клиническая картина ДДЗП многогранна. Это обусловлено множеством структур, вовлеченных в патологический процесс и взаимосвязью позвоночника с функциональной активностью других органов и участков тела. Чтобы разобраться в симптоматике, необходимо понимать происхождение каждого признака и возможные пути развития ситуации.
Болевой синдром
Основной жалобой, которую предъявляют пациенты с дегенеративно-дистрофическими заболеваниями, становится боль. Но она появляется далеко не на ранних этапах развития болезни. В основе болевого синдрома могут лежать компрессионные, воспалительные или сосудистые факторы. В зависимости от этого, будут и определенные характеристики симптома:
- Слабая, сильная или умеренная.
- Ноющая, стреляющая, колющая или пульсирующая.
- Длительная или кратковременная.
- Постоянная или периодическая.
Расположение патологического процесса определяет преимущественную локализацию боли. Как уже было сказано, чаще встречается поражение шейного или поясничного отдела, поэтому пациенты будут ее ощущать не только в позвоночнике, но и в области головы, надплечья, верхних и нижних конечностей, живота. Причем усиливаться симптомы будут при активных движениях (поворотах, наклонах), поднятии тяжестей, в положении сидя или стоя.
При патологии шейного отдела часто развивается так называемая цервикальная дискалгия, которая проявляется выраженными «прострелами», отдающими в затылок. Голова может принимать вынужденное положение, наклоняясь в сторону измененного диска, сглаживается шейный лордоз, может ощущаться хруст при движениях. Кроме того, нередко отмечают появление синдрома лестничной мышцы и плечелопаточного периартрита, когда боли ощущаются в плечевой области (брахиалгия).
Поражение поясничного отдела позвоночника сопровождается появлением люмбаго или люмбоишиалгии. В первом случае отмечается острая локальная боль, а во втором – иррадиация по ходу седалищного нерва в нижнюю конечность. Это сопровождается статодинамическими нарушениями в позвоночнике, уменьшению физиологических изгибов. Во всех случаях при пальпации определяют болезненность паравертебральных точек.
Вертебральный синдром
В результате сдавления нервных корешков формируется так называемая компрессионная радикулопатия, в которой принимает участие сосудистый и воспалительный компонент. Это приводит к появлению симптомов, связанных с нарушением иннервации соответствующих зон:
- Повышение или выпадение сухожильных рефлексов.
- Парезы и параличи.
- Ощущение покалывания, жжения, онемения кожи.
- Снижение различных видов чувствительности.
- Сухость и шелушение кожи.
- Зябкость конечностей.
В структуру вертебрального синдрома входят и мышечно-тонические нарушения. Они являются вторичными по отношению к корешковым и развиваются рефлекторно в ответ на болевые стимулы. В результате спазмируются мышцы, расположенные не только в зоне шейного или поясничного отдела, но и на определенном (иногда достаточно значительном) расстоянии от них. Такое явление уже само по себе становится частой причиной миофасциальной боли в различных отделах скелета, которая отличается распространенностью, длительностью и глубиной. Повышение тонуса околопозвоночных мышц становится заметным при пальпации, когда они ощущаются в виде плотных валиков.
Нарушение работы внутренних органов
При дегенеративной патологии страдает и функция внутренних органов, поскольку поражаются вегетативные волокна нервного корешка. При патологии шейного отдела позвоночника такое воздействие может отразиться на функции щитовидной железы. Кроме того, очень часто пациентов беспокоят головные боли, имеющие различный механизм развития: сосудистый, мышечный, ликворогипертензионный. Дегенеративно-дистрофические заболевания поясничного отдела зачастую становятся причиной расстройств тазовых органов – недержания мочи, непроизвольной дефекации и половой дисфункции.
Бывает и так, что симптомы со стороны позвоночника могут имитировать заболевания внутренних органов. Это обусловлено отраженным характером боли, которая появляется в различных частях тела. Так, остеохондроз, например, имеет несколько «масок»:
- Цефалгическая.
- Кардиальная.
- Абдоминальная.
Но длительное течение дегенеративно-дистрофических процессов способно провоцировать не только обострение хронических заболеваний внутренних органов, но даже инициировать их развитие за счет нейротрофических и сосудистых нарушений.
Последствия заболевания
Диффузная протрузия оказывает агрессивное воздействие на спинномозговые структуры, приводит к нарушению моторики, чувствительности, отрицательно влияет на функции внутренних органов. Если больной вовремя не обратится за медицинской помощью, повышается риск развития серьезных осложнений, таких как межпозвоночная грыжа.
Выпячивание диска является начальной стадией грыжи позвоночника. Развитие дегенеративных процессов приводит к разволокнению хрящевых структур диска, появлению множества трещин фиброзного кольца. Это приводит к изменению положения средней части диска (пульпозного ядра).
На следующей стадии появляется диффузная протрузия, когда пульпозное ядро диска выходит за пределы позвонка на расстояние до 5 мм. В дальнейшем происходят разрыв фиброзного кольца и образование грыжи позвоночника. При неправильной терапии диффузная протрузия может привести к частичной (или полной) парализации конечностей.
Диагностика и лечение ДДЗП позвоночника
Методы исследования для диагностики дегенеративно-дистрофических изменений и сопутствующих нарушений:
- Рентгеновский снимок соответствующего отдела позвоночника.
- Компьютерная, магнитно-резонансная томография.
- Электромиография, РЭГ, ЭКГ, УЗИ внутренних органов.
- Денситометрия.
При дегенеративно-дистрофических заболеваниях применяют следующие методы лечения:
- Медикаментозная терапия.
- Физиолечение.
- Рефлексотерапия.
- Санаторно-курортное лечение.
- Мануальная терапия и массаж.
- Лечебная физкультура.
- Оперативное вмешательство.
Для лечения симптомов спондилолистеза, остеохондроза, грыж, спондилоартроза применяют следующие препараты:
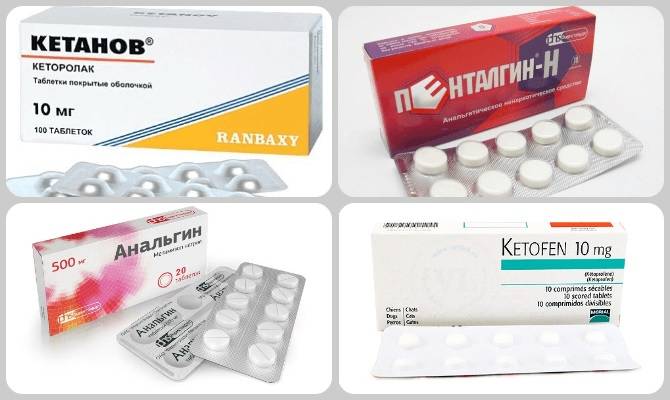
- Ненаркотические анальгетики для снятия боли: Кеторолак, Метамизол.
- Нестероидные противовоспалительные средства: Диклофенак, Ибупрофен, Аспирин, селективные Мелоксикам или Нимесулид.
- Хондропротекторы: хондроитин, глюкозамин (Алфлутоп, Мукосат, Дона, Эльбона).
- Миорелаксанты: Баклофен, Сирдалуд, Мидокалм.
- Антигипоксанты, антиоксиданты, ангиопротекторы: Мексидол, Актовегин, Лизина эсцинат, Троксерутин.
- Витамины группы В, Д3, минералы: кальций (для костей), калий, магний (расслабляют спазмированные мышцы).
Хондропротекторы замедляют деградацию хрящевой ткани, блокируя активность воспалительных ферментов протеаз, являются сырьем для синтеза новых мукополисахаридов в составе соединительной ткани связок, дисков. Останавливают дальнейшее развитие дегенеративно-дистрофических изменений.
Миорелаксанты устраняют спазмы мышц, вызванные нарушением иннервации при защемлении корешков. Антиоксиданты и ангиопротекторы улучшают расстроенную воспалительными процессами микроциркуляцию, снижают проницаемость капилляров, экссудацию, отечность.
Витамины Тиамин, Пиридоксин укрепляют нервную систему, способствуют нормальной передаче импульса по проводящим волокнам. Эпидуральное введение Гидрокортизона проводится при отеке спинного мозга.
Виды дегенеративных изменений
Наиболее распространенная разновидность дегенерации позвоночника — остеохондроз. Данная патология является самой тяжелой дегенеративно-дистрофической формой: дегенерация и деформация межпозвонкового диска приводит к повреждению и смежных позвонков, их деформации и формированию остеофитов с вовлечением в процесс связочного аппарата.
Среди изменений структуры позвоночника можно выделить:
- межпозвонковые грыжи;
- сужение позвоночного канала;
- нестабильность, соскальзывание шейных позвонков;
- миофасциальный синдром.
Дегенеративно-дистрофические изменения шейного отдела позвоночника: взгляд изнутри
Итак, что же провоцирует появление столь серьезных изменений? Костная ткань, как и любая другая, способна к обновлению. Причем, чем больше нагрузка на позвонки, тем активнее происходит образование новых, более плотных клеток. При мышечной гипотонии или постоянном напряжении определенных мышц нарушается кровообращение всех тканей позвоночника, развивается воспаление связок и мышц. Недостаток питательных веществ и нарушение обменных процессов (как в тканях позвоночника, так и в общем) приводит к дегенерации пульпозного ядра, межпозвоночный диск истончается, увеличивая при этом трение между позвонками. Все это приводит к формированию плотных костных наростов на теле позвонка.
Дистрофия межпозвонкового диска и усилившаяся нагрузка на позвоночник может приводить к образованию грыжи, слабость связок чревата нестабильностью позвоночника. Вследствие грыжи, смещения позвонков и костных наростов вероятно сужение спинномозгового канала.
Симптоматика дегенеративно-дистрофической патологии шеи
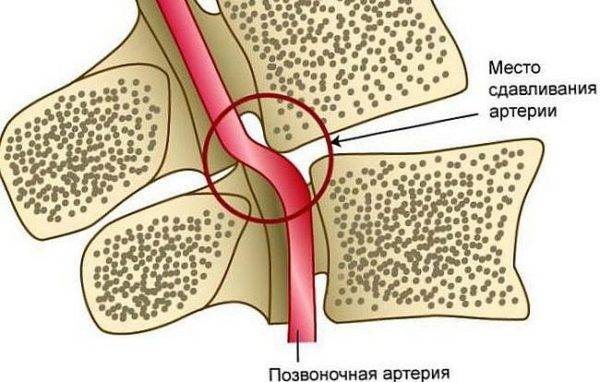
Синдром позвоночной артерии
При шейной локализации остеохондроза боль в шее поначалу отсутствует, на первый план выходят симптомы сдавления позвоночной артерии:
- головокружение (особенно по утрам);
- головная боль (боль с затылка распространяется на висок и теменную область, часто двухсторонняя);
- шум в ушах;
- тошнота;
- проблемы со зрением.
На фоне нарушения мозгового кровообращения часто повышается давление.
Боль
Мышечный спазм и компрессия нервов (туннельный эффект) приводит к рефлекторному раздражению нервных корешков, что в свою очередь ведет к нарушению кровообращения в связках, воспалению и их дистрофическому изменению. При этом возникает боль, порой достаточно интенсивная, с последующим усилением мышечного спазма. Формируется своего рода замкнутый круг: появление боли из-за мышечного напряжения усиливает мышечный спазм. Затылочная невралгия не сопровождается тошнотой, возникает спонтанно и резко проходит.
Компрессия позвоночных нервов (туннельный синдром) проявляется шейной мигренью. От классического типа мигрени ее отличает односторонний характер и локализация в теменной и височной области. Часто провоцирует тошноту и рвоту, не приносящую желанного облегчения.
Дегенеративные изменения могут проявляться сочетанной головной и сердечной болью (диэнцефальный синдром). При этом приступ характеризуется сердцебиением, паническим страхом, ознобом, сердечной и головной болью.
С развитием патологии боли распространяются на плечо, межлопаточное пространство, руку, возможно появление болезненности в груди.
Миофасциальный синдром
На спазмированных мышцах формируются уплотнения (триггерные точки). Это вызывает не только болевые ощущения, но и ограничивают подвижность шеи.
Нарушение чувствительности
Парестезия в конечности (онемение, беганье мурашек) возникает при развитии радикулопатии и вовлечении в процесс чувствительных нервных волокон. Зачастую пациенты жалуются на холодность руки, цианоз кисти. При стенозе позвоночного канала (шейный отдел) наблюдаются сбои в работе тазовых органов.
Нарушение двигательной активности
Наряду с ограничением подвижности шеи при остеохондрозе и развитием мышечной атрофии может наблюдаться патологическая подвижность позвоночника и формирование аномальных искривлений (патологического шейного лордоза и кифоза). Искривление позвоночника обусловлено соскальзыванием позвонков из-за слабости удерживающих их в стабильном состоянии мышечного аппарата и связок.
Причины развития дегенерации и дистрофии тканей позвоночника
80% времени человек пребывает в полусогнутом состоянии. Вынужденное положение позвоночника приводит к растяжению спинных мышц-сгибателей. Снижение двигательной активности — сидячая работа, длительное нахождение за рулем — приводит к еще большему ослаблению мышечного тонуса. Именно слабость мышц является первопричиной появления дегенеративно-дистофических изменений.
Недуг может быть обусловлен и генетически. Аномальная форма позвонков приводит к раннему развитию дегенерации с последующей атрофией поврежденных тканей. Все больший захват молодого поколения дегенеративными процессами в позвоночнике объясняется образом жизни: малоподвижностью, неправильной осанкой, частыми стрессами и т. д.
Шея должна обеспечивать большую подвижность, а высокая концентрация значимых структур (нервы, сосуды, органы дыхания, пищевод и т. д.) на сравнимо малом участке вызывает различные симптомы при развитии патологических изменений. С учетом того, что позвоночные отверстия шейных позвонков, через которые к головному мозгу проходят нервно-сосудистые сплетения, довольно малы, на первое место на начальном этапе выходят мозговые симптомы.
Массажи
Лечить позвоночник можно массажами. Они выполняются уже тогда, когда болезненные симптомы уменьшились. Классический массаж производит разминающие действия, поглаживающие, растирающие, вибрирующие. У каждого человека лечение массажами происходит индивидуально в зависимости от тяжести болезни. Например, массаж шейного участка должен делать врач.
Массажи помогают расслабить мышцы, восстановить кровоток, еще имеют тонизирующее действие.
Однако, если долгий период дегенеративно-дистрофическая патология не проходит с помощью консервативного лечения, тогда может понадобиться оперативное вмешательство.
Поэтому, чтобы избежать дегенеративных болезней позвоночника нужно вести здоровый образ жизни, при сидячей работе постоянно делать упражнения и укреплять мышцы. Спина должна находиться всегда в тепле и ни в коем случае не переохлаждаться.
 Корсет при грыже позвоночника шейного отдела позвоночника
Корсет при грыже позвоночника шейного отдела позвоночника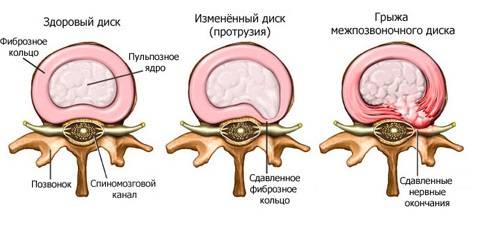 Температура при остеохондрозе шейного отдела позвоночника
Температура при остеохондрозе шейного отдела позвоночника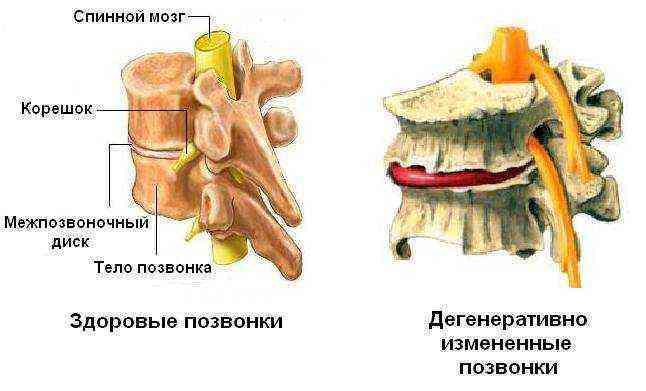
 Кт шейного отдела позвоночника
Кт шейного отдела позвоночника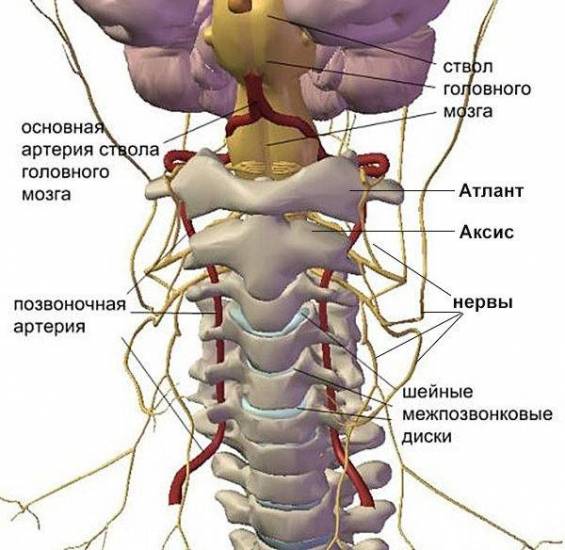



 Остеохондроз шейного отдела позвоночника
Остеохондроз шейного отдела позвоночника Гипермобильность шейного отдела позвоночника
Гипермобильность шейного отдела позвоночника Анатомия шейного отдела позвоночника
Анатомия шейного отдела позвоночника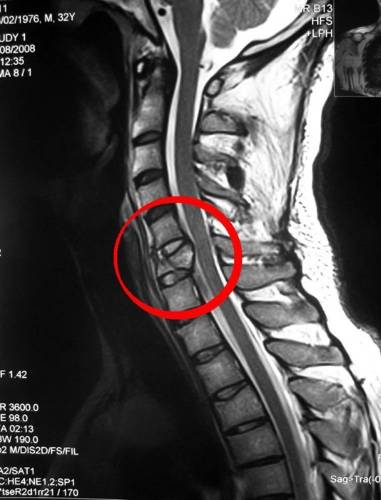 Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
Компрессионный перелом шейного отдела позвоночника: симптомы, лечение