Содержание
Остеомиелит
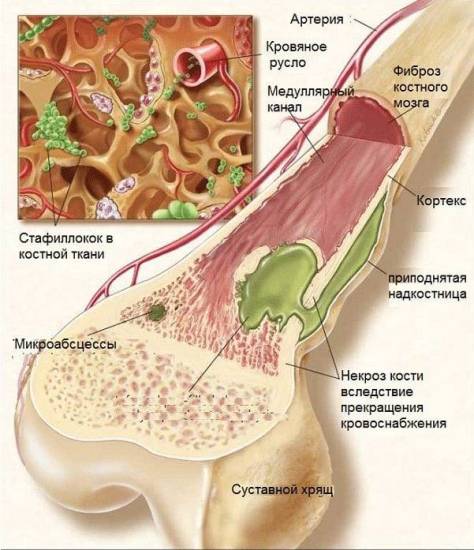
Это гнойно-некротическое воспаление костной ткани, обусловленное проникновением патогенных, то есть гнойных, микробактерий. Процесс инфицирования охватывает всю кость, иногда распространяясь на костный мозг. К пораженной бактериями костной ткани подключаются лейкоциты. После ферментации начинается разложение ткани.
Три формы клинической патологии:
- септико-пиемический вид, когда, помимо боли или ломоты в костях, температура тела достигает 39-40º С, появляется озноб, приступы головной боли, рвота, проявляется гемолитическая желтуха;
- местный острый остеомиелит, характеризующийся локализованной болью в костных структурах, болевой контрактурой, то есть невозможностью полностью сгибать или разгибать суставы конечностей;
- токсическая форма гематогенного остеомиелита – это наиболее опасный вид инфицирования, так как стремительно развивающаяся болезнь сопровождается болевыми симптомами в костях, выражается тяжелым токсикозом.
В случае появления любого из перечисленных симптомов следует немедленно обращаться в больницу. Пациенту необходима обязательная госпитализация и введение активной антибактериальной терапии. Лечения в домашних условиях различными народными средствами не существует.
Когда необходима срочная помощь медиков
Не стоит заниматься самостоятельным лечением при болях в костной системе. Это повлечет за собой осложнения и неприятные последствия, так как терапия должна осуществляться в соответствии с причиной заболевания и особенностями течения болезни, конкретного организма.
Если боль в костях возникает после физической работы или перенапряжения и отмечается крайне редко, тогда стоит задуматься о снижении физической активности. Обращаться за срочной помощью медиков нужно в следующих случаях:
- непрекращающиеся боли;
- чрезмерно сильные ощущения;
- травмирующий фактор;
- беременность;
- частые боли.
Плантарный фасциит: основные признаки и лечебные процедуры
Еще одним недугом, при котором болят стопы ног, является плантарный фасциит. Это воспалительный процесс, локализующийся в области связки, выстилающей внутреннюю часть подошвенной ямки. Как правило, данная патология встречается у женщин с избыточным весом, а также у людей, страдающих плоскостопием, или занимающихся тяжелыми видами спорта. Одним из симптомов указанного заболевания является резкая боль в стопе, которая возникает при увеличении нагрузки на ноги.
Также, к числу
характерных признаков патологии можно отнести:
- Появление отечности в области подошвенной фасции;
- Боль в стопе при наступании на ногу в утреннее время и при занятиях спортом;
- Дискомфорт в пятке после длительного пребывания в положении «сидя» или «стоя».
На сегодняшний день известно несколько методик устранения плантарного фасциита. Во-первых, специалисты рекомендуют использовать специальные стельки, которые позволяют облегчить процесс ходьбы. Также хорошие результаты дает применение ночных шин. Для растяжения мышц целесообразно прибегнуть к помощи гимнастических упражнений.
В случае, если у пациента наблюдается тяжелая форма недуга, характеризующаяся наличием пяточной шпоры, желаемого эффекта помогает достигнуть ударно-волновая терапия. В процессе воздействия звуковых волн определенной частоты происходит разрушение наростов с одновременной регенерацией близлежащих тканей.
Также в число
положительных сторон данной процедуры входят:
- Улучшение кровотока в капиллярах, венулах и артериолах;
- Восстановление обменных процессов в области подошвы;
- Рассасывание рубцов;
Снятие боли в стопе и устранение воспаления.
Боль в пальцах стопы
Вальгусная деформация большого пальца и мизинца
бурситуПричины:
- слабость соединительной ткани от рождения;
- артрит;
- тесная, узконосая обувь, постоянное ношение туфель на высоком каблуке.
Важно!СимптомыНародный методВнешне становится заметной косметическая проблемаДиагностика
Боль, о которой осведомится врач, в большом пальце или мизинце при ходьбе или любых других движениях, уже может указывать на начинающуюся деформацию в суставе.
При внешнем осмотре обращает на себя внимание характерное изменение походки с переносом центра опоры на здоровые участки. Заметна деформация сустава и изменение угла наклона пальца
Оценивается диапазон движения в суставе.
Наличие любых уплотнений кожи на стопе (натоптышей, мозолей) укажет доктору на неправильную походку.
Далее делается рентгеновский снимок. При необходимости более детальной диагностики, проводится Компьютерная томография, а также УЗИ мягких тканей сустава (для выявления нарушений кровообращения).
При подготовке к операции проводятся и другие обследования.
ЛечениефизиотерапияВажно!Врач
Молоткообразные пальцы
Причины
- Такая патология может возникать вследствие омозоленности тыльной поверхности пальцев из-за узости обуви.
- Встречаются два варианта данной патологии: когда пальцы можно разогнуть руками, и когда это не под силу сделать самостоятельно.
- Но зачастую заболевание развивается вследствие вальгусной деформации большого пальца стопы. Оставшиеся пальцы стараются удержать ее опорную функцию, без участия пораженного большого пальца. В результате повышенной нагрузки, формируется стойкий вывих на сгибах, который становится невозможно разогнуть.
- Еще одна причина молоткообразных пальцев – артрит.
- И, наконец, патология может развиться вследствие травмы, когда повреждены мышцы-разгибатели пальцев стопы.
СимптомыЛечениеушибаВнимание!переломахВрач
Перекрещивающаяся деформация пальцев
Причина
- деформация одного из пальцев, присутствующая с рождения;
- вальгусная деформация большого пальца стопы;
- артрит;
- приверженность к узкой, тесной по ширине обуви.
СимптомыЛечениеВрач
Вросший ноготь
Причины
- Врожденная особенность – ногти изначально слишком большие относительно размера пальца.
- Деформация или искривление пальца (вросший ноготь является частым спутником артрита).
- Травма пальца может привести к нарастанию мягких тканей на ногтевую пластину.
- Неправильная стрижка ногтей.
- Узкая и тесная обувь.
Симптомы
ЛечениеДля лечения вросших ногтей, без признаков воспаления, используют
- Теплые мыльно-содовые ванночки для ног.
- Тщательное высушивание ног после водных процедур чистым полотенцем.
- Смазывание больной области мягким антисептиком.
- Бинтовую повязку на пораженный палец.
Важно!Врач
Неврома Мортона
ПричиныСимптомыонеменияДиагностика
- Опрос больного: наличие характерных жалоб, выяснение сопутствующих заболеваний (артриты, травмы стопы в прошлом и т.д.), обращение внимания на обувь, которая предшествовала возникновению заболевания.
- Осмотр и ощупывание стопы – сдавливание ее, выявление больного участка.
- Для исключения переломов и других скрытых патологий, делается рентгеновский снимок стопы.
- В редких случаях может понадобиться МРТ диагностика
ЛечениеВрач
Сесамоидит
ПричиныСимптомыДиагностика
- осмотр стопы (исключение боли по причине мозолей, нарастания огрубевшей кожи и др.), ощупывание, проведение проб (сгибание, тест на нагрузку);
- рентгеновский снимок;
- при наличии признаков отека и воспаления могут потребоваться дополнительные методы диагностики, чтобы исключить артрит, подагру и др. заболевания.
Лечение
- Для избавления от боли иногда бывает достаточным отказаться от причинной обуви. Также нужно чередовать режим активной нагрузки с периодами отдыха. Больной палец вместе с суставом бинтуется эластичным бинтом, чтобы дать возможность травмированным тканям восстановиться.
- После каждой физической нагрузки можно накладывать лед на первый плюснефаланговый сустав (в основании большого пальца стопы). Продолжительность процедуры 10-15 минут. Это позволит предупредить отек.
- Полезно использовать специальную выкладку в обувь, которая помещается под кости плюсны (там, откуда начинают рост пальцы стопы), чтобы уменьшить нагрузку на первый сустав.
- Врач поможет подобрать противовоспалительную терапию.
Врач
Диагностика
Разнообразие причин, которые провоцируют появление болей в стопах, требует квалифицированной диагностики. Качественное обследование играет важную роль в постановке верного диагноза и выбора метода лечения. К первоначальным методам диагностики относятся:
- изучение истории болезни. Позволяет выявить причины, которые могли напрямую или косвенно повлиять на развитие патологии;
- физикальный осмотр. Врач оценивает общее состояние больного и саму поврежденную конечность: определяется точная локализация боли, целостность кожного покрова (раны, язвы), изменение его цвета, наличие отека или опухоли в области стопы.
Уточняющие диагностические мероприятия:
- общие и развернутые анализы мочи;
- исследование крови для оценки ее биохимических маркеров;
- магнитно-резонансная томография позволяет оценить состояние мышечной, костной и суставной тканей, сухожилий области стоп. Исследование считается наиболее точным, поскольку помогает понять, что именно вызывает боль: поражение мышц, сухожилий, костей или это болят суставы стопы;
- рентгенографическое обследование необходимо для точного выявления органических изменений и патопроцессов в костных структурах;
- компьютерная томография предназначена для послойного изучения костной ткани нижних конечностей. Полученные результаты позволяют точно установить диагноз. Поэтому компьютерная томография — завершающий этап обследования, подтверждающий предыдущие диагностические процедуры.
Методы диагностики определяет специалист на основании общего состояния и индивидуальных особенностей пациента, сопутствующих симптомов и анамнеза заболевания.
Боли в отдельных костях тела
Кости ног
остеопорозатеросклерозеболям в мышцах
- перемежающаяся хромота;
- во время длительной ходьбы возникают сильные боли в костях и мышцах голеней и стоп, которые проходят после короткого отдыха;
- кожа ног приобретает бледный, а затем синюшный оттенок;
- отмечаются неприятные ощущения в виде покалываний, чувства «ползания мурашек».
терапевтБоли в бедренной кости1.Артроз2.некрозБоли в костях голеней
- Ночные боли весьма характерны для сифилиса. Если вас беспокоит данный симптом в сочетании с другими проявлениями инфекций, передающихся половым путем, то нужно как можно скорее посетить дерматовенеролога.
- Болезнь Осгуд-Шлаттера. В верхней части большеберцовой кости, спереди под кожей находится возвышение, к которому прикрепляются мышцы – так называемая бугристость большеберцовой кости. Иногда у подростков в результате слишком медленного роста сосудов эта бугристость лишается кровоснабжения и рассасывается. В этом состоянии нет ничего страшного, но оно сопровождается сильными болями в костях голени. Патология лечится в поликлинике врачом-ортопедом. Назначают физиотерапию. Когда рассасывание бугристости большеберцовой кости заканчивается, симптомы полностью проходят.
- У людей старшего возраста боли в костях голени часто связаны с сосудистыми и нервными расстройствами. К ним приводят такие заболевания, как варикозная болезнь, уже упомянутый выше облитерирующий атеросклероз, облитерирующий эндартериит (встречается у курильщиков), полиневрит. Общим симптомом для этих патологий, помимо костных болей, является перемежающаяся хромота.
- Так как мышцы голени интенсивно работают во время ходьбы и бега, часто встречаются надрывы и воспаления в сухожилиях. Они имитируют боли в костях голени.
- Из травм костей голени часто встречаются скрученные переломы большеберцовой кости, лодыжек.
- Относительно редко в настоящее время встречается боль в костях голени, вызванная волынской лихорадкой – инфекцией, которая распространяется платяными вшами. При этом сильно повышается температура тела, возникает озноб, повышенная потливость.
Боли в костях стопыплоскостопие
Также боли в костях стопы нередко возникают при следующих заболеваниях:
- Так же, как и боли в голенях, они бывают вызваны сосудистыми и нервными нарушениями, особенно у людей старшего возраста.
- Боль в головках плюсневых костей носит название метатарзалгии. Она возникает преимущественно у людей старшего возраста, и связана с тем, что истончается подкожный слой жира, который защищает головки плюсневых костей от чрезмерного давления во время ходьбы.
- Боль в 5-й плюсневой кости нередко является следствием ее травм, которые имеют место относительно часто.
- Боли в костях стоп бывают связаны с поражением соседних анатомических структур: суставных сумок (воспалительный процесс – бурсит, часто приводит к болям в первой плюсневой кости и костях большого пальца стопы), связок (лигаментиты и лигаментозы), суставов (артриты).
- Наиболее распространенная причина болей в пяточной кости – пяточная шпора. Это заболевание, при котором происходит обызвествление той части подошвенной фасции, которая прикрепляется к пяточной кости. Проявляется сильными болями во время ходьбы.
Кости грудной клетки
Боль костей реберболей в ребрах1.Синдром Титцестенокардию2.невралгияостеохондроза3.остеосаркомыБоль в грудинеБоль в ключицевывих
Боли в костях черепа
- Черепно-мозговые травмы. Характеризуются общими симптомами в виде потери сознания, сильной головной боли, головокружения, тошноты и рвоты, вялости, сонливости. В тяжелых случаях пациент впадает в кому, отмечаются нарушения движений и чувствительности в разных частях тела, соответственно пораженным отделам головного мозга. Среди черепных травм выделяют сотрясение головного мозга (наиболее легкая степень повреждения), его ушиб, переломы костей черепа, открытые раны.
- Вертеброгенная краниалгия – боль в костях черепа, которая вызвана поражением шейного отдела позвоночника (например, остеохондрозом).
- Редко встречается поражение костей черепа при сифилисе.
- Метастазы при некоторых злокачественных опухолях распространяются в кости черепа — при этом также возникает боль.
- Опухоли черепа могут расти из самой кости, или иметь иное происхождение. Например, боли в костях иногда дают расположенные в них гемангиомы – доброкачественные опухоли, представляющие собой разрастания сосудов.
Основные методики лечения
Пускать дело на самотек нельзя ни в коем случае. Если поражение еще не зашло слишком далеко, можно попробовать народные средства и медикаментозное лечение. В отдельных случаях помочь может только оперативное вмешательство, поэтому необходимо заранее знать, как все происходит. Основные методики лечения вальгусной деформации стопы рассмотрены далее.
Народные методы
Ванночки и компрессы помогут снять усталость и размягчить мышцы. Лучше всего комбинировать это способ с массажем и растираниями. Хорошо помогают йодные сеточки, компрессы из лопуха и листьев капусты
Агрессивные вещества: скипидар, перцовая настойка и деготь следует использовать с осторожностью, ведь велик риск кожных повреждений. На месте воспалительного процесса такие методы принесут лишь дополнительные болевые ощущения и кожные реакции
Крема и мази
Чтобы подобрать подходящий вариант среди огромного ассортимента аптечных средств, желательно предварительно проконсультироваться с врачом. Этот способ хорошо действует вместе с дополнительными процедурами, но имеет много противопоказаний, поэтому внимательно изучите аннотацию к препарату перед покупкой.
Физиотерапия и фиксирующие приспособления
Комплексный подход к лечению обязательно должен содержать и лечебные процедуры по направлению врача. Это может быть электрофорез, УВЧ, массаж и грязевые ванны. Дополнительно можно использовать специальные ортопедические выравниватели и фиксаторы для пальца. Решить проблему на запущенных стадиях это не поможет, но вот дополнительно усилить положительное воздействие физиологических процедур.
Оперативное вмешательство

Всего существует около двухсот видов такого вмешательства, оптимальный вариант следует согласовать с врачом. Чаще всего используется миниинвазивный (лазерное удаление) метод. Это максимально щадящий и не требующий длительной реабилитации способ. Структура сустава и кости практически не меняется, поэтому использование лазера считается идеальным решением проблемы.
Также процедура удаления может предполагать установку металлического штифта или титановой проволоки. Скрепленные фаланги и головка плюсневой кости остаются в правильном положении, возможно их дальнейшее удаление. Реконструкция поврежденной части кости обычно проводится также оперативным путем при обширном повреждении и невозможности восстановления естественным путем.
Косточки на ногах с внешней стороны стопы или с ее внутренней части могут свидетельствовать о довольно распространенной вальгусной деформации. Чаще всего ею подвержены женщины среднего возраста, а мужчины болеют таким недугом крайне редко. Среди причин, провоцирующих появление такого дефекта, встречаются наследственные факторы, проблемы с формированием стопы (плоскостопие), а также травмирование при занятиях спортом или ношение неудобной обуви.
Вовремя распознать и решить проблему поможет специалист — ортопед, ведь, несмотря на распространенность таких симптомов, это заболевание чревато серьезными последствиями.

 Боль в стопе при ходьбе причины, лечение и профилактика
Боль в стопе при ходьбе причины, лечение и профилактика Причины, симптомы и лечение шишки на стопе
Причины, симптомы и лечение шишки на стопе Боли в стопе сбоку с внешней стороны
Боли в стопе сбоку с внешней стороны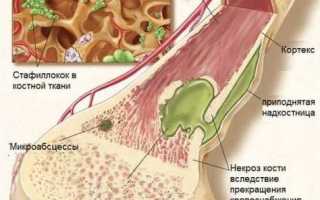

 Боли в коленях: причины и лечение
Боли в коленях: причины и лечение Боли в суставах конечностей: причины и лечение
Боли в суставах конечностей: причины и лечение Боли в плече: причины, лечение, как лучше спать
Боли в плече: причины, лечение, как лучше спать