Содержание
- 1 О чем стоит помнить, прежде чем решиться на операцию
- 2 Диагностика с помощью артроскопии
- 3 Подготовка
- 4 Есть мнение
- 5 Корригирующие операции при деформации суставов
- 6 Восстановление хряща Хондропластика Реабилитация
- 7 Противопоказания
- 8 Что такое тотальная артропластика тазобедренного сустава
- 9 Особенности оперативного вмешательства
- 10 Показания к проведению операции
- 11 Артропластика колена
- 12 Противопоказания к эндопротезированию тазобедренных суставов
- 13 Реабилитация
- 14 Какой прогноз для здоровья животного после операции?
- 15 Остеохондропатия колена формы, причины, признаки
О чем стоит помнить, прежде чем решиться на операцию
Даже самая эффективная оперативная методика всегда сопровождается рисками для здоровья и жизни. После операции возможны осложнения – присоединение вторичной инфекции, смещение протеза, тромбозы и тромбоэмболии. Некоторые пациенты отмечают остаточные боли и ограничение двигательной активности, несмотря на полную замену изношенного сустава. К тому же каждые 10-15 лет процедуру необходимо повторять, снова и снова подвергая организм риску. Но есть и другие факторы, о которых стоит задуматься до операции:
- Несмотря на развитие технологий, в организм все-таки вживляется инородное тело, имплантант, который может повести себя непредсказуемо через год-два или пять лет.
- Стоимость эндопротезирования при лечении остеоартроза тазобедренного сустава в нашей стране очень высока и не финансируется государством.
- После операции вернуться к прежнему образу жизни с активными физическими нагрузками не удастся: играть в теннис или футбол после тотальной артропластики могут единицы.
Делать или нет операцию по эндопротезированию сустава при коксартрозе? При каких условиях хирургическое вмешательство можно отложить? Мнение авторитетного врача:
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
Порядок проведения артроскопии при повреждении хряща:
- поврежденная поверхность хряща зачищается;
- делаются отверстия в костной ткани;
- выполняется хондропластика;
- промывается сустав.
- накладывается повязка.
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
- Амбразивная хондропластика. В этом случае в рамках артроскопической операции удаляются патологические участки хрящевой ткани, стабилизируются ее края, что позволяет предотвратить дальнейшее разрушение хряща.
- Коллагеновая мембрана . Поврежденная поверхность хряща зачищается, в костной ткани делаются микроотверстия и затем накладывается коллагеновая мембрана, которая обеспечивает идеальные условия для создания стволовых клеток и последующего восстановления хряща.
- Мозаичная хондропластика . Трансплантация собственного хрящевого конгломерата является наиболее прогрессивным методом лечения поврежденного хряща. При этом хирург вынимает через минимально инвазивный разрез небольшой участок здоровой хрящевой ткани из ненагружаемой области сустава и пересаживает его в проблемную зону. В лаборатории проводится стимуляция клеток хрящевого биоптата, который потом наносится на подготовленную основу. Полученная ткань в виде мозаики пересаживается в поврежденную область. В результате восстанавливаются суставные поверхности, пациент избавляется от болевого синдрома.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Проводится хондропластика коленного сустава, чтобы избавиться от дефектов хрящей. Этот вид хирургического вмешательства считается наименее травматичным и безопасным, поскольку в процессе операции применяется эндоскоп. Прибор вводят в полость сустава через небольшой надрез кожного покрова. Благодаря этому восстановительный период протекает быстрее и легче.
Подготовка
Подготовка к артропластике ТБС включает в себя ряд обследований и консультационных мер. Необходимо записаться на прием к врачу и на прохождение диагностических исследований. Цель – обнаружение патологий и нарушений, которые впоследствии могут увеличить риск послеоперационных осложнений и снизить эффективность суставной пластики.

- Предварительный осмотр и консультацию у врача. Оповещение медика о принимаемых лекарственных препаратах, имеющихся заболеваниях и личных особенностях.
- Лабораторно-инструментальные исследования: рентгенография, ЭКГ, общий анализ крови и урины.
- Дерматологическая подготовка: устранение любых поражений на коже в области сустава перед операцией.
- Стоматологический медосмотр до оперативного вмешательства. До операции необходимо провести все стоматологические манипуляции, во время которых, инфекция может попасть в системный кровоток и вызвать инфекционные осложнения после артропластики.
- Оценка функций мочеполовой системы. Необходимо для обеспечения нормального диуреза у пациента после операции.
- Подготовка к амбулаторной и домашней реабилитации. Установка поручней, специальных насадок на сиденья, устранение препятствий к передвижению по дому.
- Диета (снижение веса). Нормализация массы тела для пациентов с избыточным весом – важный этап предоперационной подготовки.
- Создание донорского запаса крови. Иногда пациенту рекомендуется сдать кровь перед хирургическим вмешательством. Запас крови – это гарантия, если понадобится срочная трансфузия.
Есть мнение
Мы обратились к практикующему хирургу и профессиональному спортсмену, которому была проведена артропластика и вот их мысли.
Проделал немало таких операций, и лишь один раз за свой десятилетний опыт, она не помогла пациенту. И то, это произошло вследствие развития тяжелых особенностей травмы.Пациент страдал от анкилоза и дотянул до последнего. В итоге заявился к врачу в тот момент, когда коленные кости срослись неправильно, и это потянуло за собой много сопутствующих патологий.
Полоцкий Алексей Федорович, врач-хирург
Года два назад на игре повредил колено. Со временем состояние только ухудшалось. Нога полностью перестала двигаться.
Пошел к врачу, он порекомендовал сделать артропластику коленного сустава, и я ему за это благодарен. Операция затяжная, но очень хорошо, что выполняется под наркозом.
Вернулся к прежней активной жизни после 3 месяцев реабилитации. Да, я на время выбился из режима, но, если бы я не сделал операцию, то вышел бы из игры навсегда.
Ярослав Якубовский, профессиональный баскетболист
Корригирующие операции при деформации суставов
Деформации суставов могут быть обусловлены изменениями в них самих или окружающих тканях (костях, связках). В таких случаях применяют:
- Пересадка мышц, изменяется нагрузка, место ее приложения и функция улучшается.
- Остеотомия (удаление части кости), когда при этом выравнивается положение конечности и улучшается соприкосновения суставных поверхностей.
Операции, приводящие к ограничению движения в суставе.
Чаще всего проводятся при параличах мышц конечностей, когда, например, стопа свисает и доставляет неудобства. К ним относится артрориз – создание специального ограничителя-распорки.
Резекция сустава
Здесь удаляются синовиальные оболочки, разъеденные дистрофическим процессом (артроз) или разрушенные при инфекционном воспалении (артрит). Может быть полноценной операцией, когда удаляют некротизированные (омертвевшие) ткани, костные обломки и секвестры. После этого вставляют специальный дренаж и очищают полость.
Кроме того, резекция обязательно присутствует как первый этап при создании артродеза, при проведении артропластики и подготовка к эндопротезированию.
Артродез
Создание условий для полного срастания концов кости, образующих сустав, то есть, его полной ликвидации. После удаления всех суставных поверхностей до образования плотной костной мозоли накладывают гипс. Для ускорения и получения более прочного соединения иногда вставляют специальные штифты или закрепляют собственным костным трансплантатом, например, из гребня подвздошной кости. Результатом становится анкилоз – полная неподвижность в данном суставе.
Артропластика
При проведении этой операции сустав остается подвижным, исчезает болезненность в нем. Артропластику можно проводить, даже если произошло самопроизвольное заращение сустава. При этом кости отделяют друг от друга и между их концами укладывают специальную прокладку. В частности, при вмешательстве на коленном суставе используют участок широкой фасции бедра. В ортопедии эту операцию проводят как альтернативу эндопротезированию.
Восстановление хряща Хондропластика Реабилитация
Восстановление хряща необходимо в тех случаях, когда хрящевая поверхность повреждена и доставляет болевые и другие неприятные ощущения пациенту.
Хрящевая ткань практически не восстанавливается самостоятельно, так как не имеет кровеносных сосудов и питается за счет синовиальной жидкости, в которой растворены необходимые питательные вещества.
Иногда повреждения хряща проходят бессимптомно и незаметно для пациента, тем не менее со временем хрящевая поверхность истончается и перестает выполнять свою защитную функцию. Тогда поверхности костей сустава начинают соприкасаться, вызывая сильные болезненные ощущения и являясь симптомами артрита и артроза.
В некоторых случаях восстановление хряща возможно осуществить методом хондропластики, в более тяжелых требуется эндопротезирование сустава. К наиболее часто применяемым механикам хондропластики относятся микрофрактурирование, абразия, тунелизация. Суть этих механик заключается в локальных повреждениях ткани, в ответ на которые организм начинает активно восстанавливать хрящевую ткань.
Протокол реабилитации после различных видов хондропластики приблизительно одинаков и может отличаться тонкостями, которые были предопределены во время операции.
Мозаичная хондропластика
Восстановление хряща часто бывает сложной, но выполнимой процедурой. Важную роль для закрепления эффекта от операции играет программа реабилитации.
Предназначением реабилитации является создание идеальных физических условий, в которых клетки костного мозга могут преобразовываться в линии однородных хрящеподобных клеток.
Когда идеальная физическая среда комбинируется с идеальной химической средой, производимой сгустком крови из костного мозга, восстановленный хрящ может заполнить возникший дефект. Таким образом благодаря повреждению и ответной работе организма происходит восстановление хрящевой поверхности.
Программа реабилитации для каждого пациента после фрактурирования будет варьироваться в зависимости от следующих факторов:
• местоположение дефекта
• размер дефекта
• была ли параллельно с микрофрактурированием сделана операционная процедура (например, пластика ПКС)
Восстановление хряща: примеры программ реабилитации
Реабилитационный протокол для пациентов с хондральными дефектами бедра или большой берцовой кости
Сразу после операции: пациент может начинать реабилитацию с работы на аппарате механотерапии Артромот или Кинетек.* В идеале пациент должен использовать аппарат механотерапии от 4 до 6 часов каждый день. Амплитуда движения увеличивается на аппарате по мере переносимости до момента достижения полной амплитуды сгибания и разгибания.
httpv://www.youtube.com/watch?v=embed/FbgVTud7EWg
Аппарат механотерапии используется в течение 6-ти недель с момента операции. Дополнять разработку на аппарате можно изометрическими упражнениями для стопы, голени и бедра.
Использование брейсов редко рекомендуется пациентам с хондральными дефектами бедра или берцовой кости.
Ограниченные силовые упражнения также начинаются сразу после операции по микрофрактурированию.
Стояние на согнутом на 1/3 колене с основной нагрузкой на здоровую ногу начинается через день после хирургии.
Через 1-2 недели после операции: стационарный велосипед без противодействия, программа упражнений в воде
В течение 6-8 недель: использование костылей с очень небольшой нагрузкой на прооперированную ногу.
Пациентам с маленькими зонами дефекта (менее 1 см в диаметре) может быть разрешено нагружать ногу на несколько недель раньше.
Через 8 недель можно начинать полноценную нагрузку на ногу и энергичную программу по активным движениям ноги.
Упражнения с эластичной лентой также можно начинать через 8 недель после хирургии.
Не ранее 17 недели: можно начинать упражнения со свободным весом или занятия на тренажерах, но при условии, что все задачи предыдущих этапов реабилитации достигнуты.
Не ранее 4-6 недели после операции (в зависимости от прогресса восстановления): могут быть начаты виды спорта, связанные с вращением и прыжками. Полное возвращение к спорту возможно только после осмотра колена врачом и положительного заключения.
Противопоказания
Артропластика – один из основных терапевтических методов лечения поражений тазобедренного сустава. Оперативное вмешательство налагает ряд ограничений и противопоказаний.
Перечень противопоказаний можно разделить на абсолютные и относительные.
| Ограничение | Характеристика |
| Абсолютные противопоказания | |
| Сердечно-сосудистые нарушения | Пороки сердца, тяжелые аритмии, хроническая сердечная недостаточность, поражения проводящей системы сердца, выраженные нарушения гемодинамики. |
| Недостаточность дыхания | 2 или 3 стадия легочной обструкции. |
| Воспалительные процессы | Воспаления мягких тканей в области ТБС. |
| Сепсис | Тотальная воспалительная ответная реакция на перенесенное инфекционное заражение. |
| Параличи и парезы | Нарушения произвольных мышечных движений в области пострадавшего сустава. |
| Остеомаляция | Нарушение минерализации костной ткани. |
| Расстройства психики | Шизофрения, психозы, неврозы. |
| Нарушения, связанные с костным мозгом | Отсутствие органа гемопоэза в канале кости бедра. |
| Выраженные аллергические реакции | Поливалентная аллергия. |
| Относительные противопоказания | |
| Онкологические поражения | Опухолевые образования в области сустава. |
| Хронические заболевания | Обострение хронических состояний. |
| Печеночные поражения | Гепатиты, стеатозы, недостаточность функции печени. |
| Эндокринные нарушения | Гормональный дисбаланс, оказывающий влияние на формирование костной ткани. |
| Ожирение | Чрезмерная масса тела – фактор риска для оперативного вмешательства. |
Что такое тотальная артропластика тазобедренного сустава
Тотальная артропластика – это полная замена сустава эндопротезом, в результате которой функции восстанавливаются, а болевые ощущения исчезают на годы. Поверхность искусственной суставной впадины покрывают сверхпрочным полиэтиленом, повышающим устойчивость к износу. Головку изготавливают из пластика или керамики (последний вариант – более долговечный).
В последнее время хирурги-ортопеды отдают предпочтение именно этой методике, аргументируя это так:
- из-за отсутствия трения металла о металл, как в случае с поверхностным эндопротезированием, вероятность заклинивания сустава снижается в разы;
- в кровь не попадают ионы металла, отслоившиеся с разрушенной поверхности.
Искусственные суставы хорошо проявляют себя на протяжении 10-18 лет. Они показаны при артрозах и остеоартрозах, сопровождающихся серьезными дегенеративными процессами. По мнению хирургов-ортопедов, именно тотальная артропластика снижает риск переломов близлежащих участков.
Тотальное эндопротезирование рекомендуют всем пациентам с серьезными формами артроза
Особенности оперативного вмешательства

Следует отметить, что применяемые эндопротезы не имеют вечный срок службы. Он составляет 10-15 лет, иногда несколько дольше.
В большей части оперативное вмешательство с целью артропластики позволяет добиться достаточно положительных результатов восстановления двигательной способности больного. Но стоит и указать, что существуют и исключения из правил. В качестве возможных осложнений в ходе операции может стать отрицательный ответ организма на используемое обезболивание. Еже могут образоваться рубцы после оперативной процедуры или обширные кровоизлияния. Тем не менее, опасным последствием выступает инфицирование суставного сочленения. Риск его появления увеличивается с каждой дальнейшей операцией. В случае возникновения подобного осложнения, медики вынуждены извлечь инфицированный эндопротез.
Показания к проведению операции

Артропластика коленного сустава — это оперативное вмешательство, при котором восстанавливается утраченная функция колена с помощью искусственного импланта. Хирургический метод делится на частичный и полный.
Показания к проведению операции:
- нарушение подвижности конечности;
- сильный болевой синдром;
- хронические суставные заболевания;
- неэффективность консервативных методов лечения;
- опухолевые процессы;
- переломы внутри коленного сустава;
- заболевания надколенника;
- артроз;
- подагрический артрит;
- ревматоидный артрит;
- некротическое поражение головки бедренной кости;
- переломы большеберцовой или бедренной кости;
- деформирующий артроз.
Пусковыми факторами развития заболеваний суставов являются длительные воспалительные заболевания, избыточная масса тела, интоксикации, алкоголь, тяжёлые физические нагрузки.
Задача артропластики:
- восстановление утраченной двигательной функции;
- устранение болевого синдрома.
Артропластика колена
Естественно, что сам процесс операции на коленном суставе несколько отличается от простой пластики таза. При резекционной артропластике внедрение внутрь ноги ведется выше на 15 сантиметров от суставного зазора, постепенно спускаясь к самому колену.
Такое движение проходит до большеберцовой кости, в районе прикрепления квадрицепса. После этого, врачи выполняют тройной разрез на сухожилии мышцы.

Для оголения сустава и его зазоров, в колене сгибается окончание. Теперь происходит сама замена и обработка суставных конечностей.
Обычно, медиальную кость голени превращают в вогнутую ось и удаляется задняя часть выступов костного эпифиза. Точно также с помощью медицинской пилы, удаляется задняя стенка коленной чашечки, которая после прикрывается жировой прослойкой.
После этого, между большой бедренной костью, вставляется специально сделанный протез. Он фиксируется с капсулой и с костью голени, с помощью само рассасывающихся медицинских нитей.
По завершении операции рану закрывают и накладывают шину.
Противопоказания к эндопротезированию тазобедренных суставов
Есть абсолютные и относительные противопоказания. Основными абсолютными противопоказаниями являются: возраст до 10 месяцев, сопутствующие заболевания при которых нет возможности проводить общую анестезию. К относительным противопоказаниям относят патологии кожи (пиодермии) в области оперативного доступа, избыточный вес, инфекционный артрит, системные заболевания и инфекции, иммуносупрессия, онкология.
Предоперационное обследование пациента
Перед проведением операции по эндопротезированию тазобедренного сустава у собак необходимо провести обследование пациента, которое включает в себя: физикальный осмотр, исследование крови и мочи, ЭХО КГ, рентгенографию.
Часто пациенты с проблемами тазобедренного сустава при проведении физикального обследования имеют болезненность в области сустава, гипотрофию или атрофию мышц. Нестабильность, с положительным симптом Ортолани, выявляется в основном у молодых пациентов.
Важным методом диагностики является рентгенография, которая позволяет не только определить наличие и стадию патологического процесса, но и провести расчетную часть по выбору вида эндопротеза и его размера. Выполняются определенные виды укладок.
На сегодняшний день существует множество разновидностей эндопротезов. В нашей практике используются цементные и бесцементные эндопротезы американской фирмы BioMedtrix (фото 1 а,б,в). Данные эндопротезы устанавливают специалисты прошедшие обучение и сертификацию.
Фото 1а. Эндопротез ТБС
Фото 1б. Безцементный эндопротез ТБС
Фото 1в. Цементный эндопротез ТБС
Хирургическая процедура
При проведении хирургической операции проводится удаление патологической головки бедренной кости и подготавливается канал для ножки эндопротеза, обрабатывается суставная поверхность вертлужной впадины под соответствующую чашку эндопротеза. Затем имплантируется чашка и эндопротез бедренной части.
Послеоперационный период
После проведения операции по эндопротезированию тазобедренного сустава необходимо наблюдать за постоперационными швами. В некоторых случаях может быть постоперационный отек и скопление экссудата. Снимаются швы на 14-15 сутки. Назначается курс антибиотикотерапии, противовоспалительные и обезболивающие препараты. Рекомендуется сократить нагрузки на оперированную конечность в течение 50-60 дней. Полностью функция конечности восстанавливается через 5-6 месяцев.
Возможные риски и осложнения
В 90% — 96% случаев после операции осложнений не наблюдается. Однако в некоторых ситуациях могут возникнуть осложнения, которые обычно проявляются в первые две, три недели. Основными ранними осложнениями являются: вывих сустава, переломы бедренной кости. Поздние осложнения проявляются в виде инфекционных и остеолитических процессов, ранний износ эндопротеза.
Учитывая небольшой процент осложнений и полноценное восстановление функции конечности, эндопротезирование имеет показания и практическое применение при дисплазии и артрозе тазобедренного сустава у собак.
Эндопротезирование в ветцентре Воронцова
При необходимости установки суставного эндопротеза вашему животному, приходите к нам в ветеринарный центр. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово. По любым вопросам можно проконсультироваться по телефонам:
Реабилитация
Благополучный исход хирургической операции предполагает, что пациент сможет передвигаться при помощи костылей на следующий день после вмешательства (костыли необходимы в течение от 10 до 45 дней после установки эндопротеза). Через 48 часов возможно принимать сидячую позу.
 Фармакотерапия в период реабилитации включает:
Фармакотерапия в период реабилитации включает:
- препараты гепаринов – профилактика возникновения тромбов;
- антибиотики широкого спектра – предупреждение инфекционных заражений.
Срок нахождения на стационарном лечении – около 12 суток, после чего переходят на амбулаторную терапию. Полное восстановление подвижности и функциональности сустава наступает в полугодовой срок (возможно несколько раньше).
Стоимость артропластики в Москве – от 35000 рублей (только хирургическая операция). При использовании импортных протезов: цена – от 100 тысяч рублей (операция и имплант), а отечественные эндопротезы и операция по их установке – от 60000 до 70000 рублей. Варианты цены зависят от медицинского центра, клиники и марки имплантируемого протеза.
Какой прогноз для здоровья животного после операции?
Результаты резекции головки и шейки бедра зависят от множества факторов: размер тела животного, общее состояния мышечной системы, темперамент, опыт врача и проводимая послеоперационная физиотерапия. Основной фактор, влияющий на исход операции – масса животного. У кошек и собак малых пород чаще происходит полное восстановление функции задних конечностей, и внешне бывает трудно определить отсутствие тазобедренного сустава.
У собак с массой тела более 25 кг результаты протезирования сустава будут лучше, но данный вид операции отличается высокой стоимостью и слабой доступностью. В принципе, даже у собак с массой до 50 кг без избыточного веса можно ожидать удовлетворительных результатов и возвращения нормальной функции перемещения со слабо выраженной хромотой.
У крупных животных с избыточной массой тела операция может быть противопоказана. Поэтому ранняя диагностика заболеваний тазобедренных суставов – основа здоровья и высокой активности вашего животного!
Получить более подробную консультацию по вопросам ортопедии можно в наших клиниках Ветеринарного центра доктора Базылевского А.А.
Остеохондропатия колена формы, причины, признаки
Развитие заболевания начинается из-за истончения хрящевой ткани. Недостаток полезных микроэлементов, витаминов и минералов приводит к ее усыханию и хрупкости. Постоянные движения провоцируют образование мелких трещинок и частички хрящевой ткани начинают отслаиваться.
В результате начинаются воспалительные процессы, которые ограничивают подвижность сустава. Синовиальная оболочка «сморщивается», прекращая выработку жидкости, которая выполняет роль смазки при движении.
- Болезнь Кенига или рассекающий остеохондрит. Из-за недостаточного кровообращения происходит омертвление хрящевой ткани, ее отслоение и отделение от костей. Пораженный участок отрывается, образуя «суставную мышь».
- Болезнь Шляттера проявляется в дегенеративных изменениях большеберцовой кости и образовании бугристых наростов. Встречается у подростков от 10 до 18 лет в период активного формирования и роста костей.
- Для болезни Ларсена-Юханссона характерно окостенение надколенника в юношеском возрасте с проявлением болевых ощущений и воспалительными процессами.
Причины коленного остеохондроза
Наиболее распространенные причины патологии – это большой вес, возраст и гормональные нарушения. По мере старения организм изнашивается, замедляются обменные процессы, ухудшается кровообращение, хрящевые ткани подвергаются возрастной нагрузке. Избыточная масса тела оказывает высокое давление на суставы при любых движениях. Более 50 процентов пациентов с лишним весом обращаются к врачу с проблемой коленного остеохондроза.
- наследственная предрасположенность;
- сосудистые заболевания;
- длительный авитаминоз;
- механические травмы;
- тяжелые виды спорта.
Признаки
Симптомы остеохондроза коленного сустава зависят от вида патологии и ее степени. На ранних этапах заболевания пациент не обращает внимания на незначительный дискомфорт при длительной ходьбе, списывая все на усталость ног. Тревогу начинают бить, когда боль в колене при остеохондрозе становится постоянной и невыносимой.
- Остеохондроз колена 1 степени – начинается развитие болезни. Симптомы практически отсутствуют. Пациент может жаловаться на болезненные ощущения в суставе при длительной ходьбе или активной физической нагрузке. Хрящевая ткань только начинает деформироваться, и выявить отклонения при помощи рентгена сложно.
- При остеохондрозе коленного сустава 2 степени происходит разрушение хрящевых тканей, болезненность усиливается. Околосуставные мышцы ослабевают и спазмируются. Наступает чувство скованности ноги, деформация колена видна невооруженным глазом. Человек чувствует боль и хруст при ходьбе.
- Для остеохондроза коленного сустава 3 степени характерны сильные боли, хрящевая ткань практически отсутствует, оголяя кости. Пациент вынужден ставить ногу в определенном положении, двигательная активность нарушена. Боль постоянно сопровождает человека, не принося облегчения даже в состоянии покоя.
 Артроскопия коленного сустава: секреты правильной реабилитации после операции
Артроскопия коленного сустава: секреты правильной реабилитации после операции
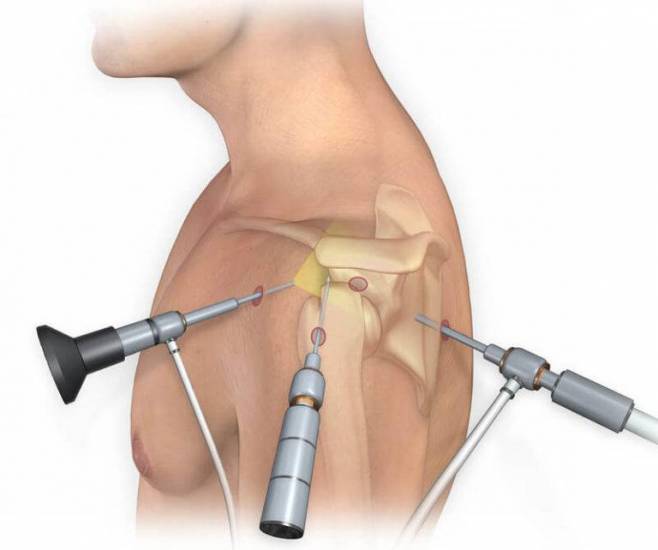 Артроскопия плечевого сустава: показания, операция, реабилитация и инструкция по реабилитации
Артроскопия плечевого сустава: показания, операция, реабилитация и инструкция по реабилитации Реабилитация и восстановление после разрыва связок коленного сустава
Реабилитация и восстановление после разрыва связок коленного сустава








 Реабилитация после артроскопии коленного сустава: сроки восстановления и эффективные упражнения
Реабилитация после артроскопии коленного сустава: сроки восстановления и эффективные упражнения Более 15 упражнений лфк для мениска коленного сустава. ускоряем восстановление после операции
Более 15 упражнений лфк для мениска коленного сустава. ускоряем восстановление после операции Реабилитация после операции контрактуры дюпюитрена
Реабилитация после операции контрактуры дюпюитрена