Содержание
Анатомические особенности вертебральных артерий
При первичном осмотре врач назначает, каким образом выявить наличие или отсутствие данного синдрома
Внимание уделяется таким внешним признакам, как напряжение мышц в области затылка, болезненности кожи головы или шейных позвонков при надавливании
Если в процессе обследования выявлены обострения, пациента направляют на МРТ головного мозга. По результатам возможна срочная госпитализация.
В медицине бывают случаи, когда неверная диагностика приводит к неправильному лечению. Особенно это актуально для данного синдрома, поскольку есть множество подобных ему заболеваний.
Если вам поставили тот или иной диагноз, но прописанные препараты и процедуры не дают результата, стоит пройти повторное обследование в другом месте.
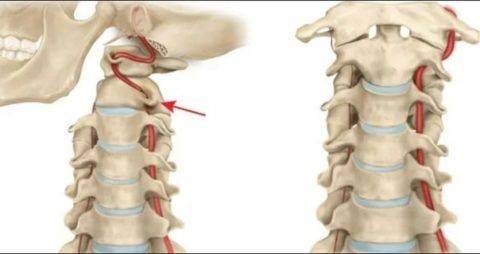
Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее.
Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии
Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков.
Принято выделять отделы или сегменты позвоночной артерии:
- I — весь участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала под углом 450 отклоняется кзади и идет к поперечному отростку первого шейного позвонка (атланту);
- III — пройдя сквозь отверстие атланта на его задней стороне артерия образует петли, их роль — предупреждение нарушения кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки, при окостенении вместилища или костных выростах на затылочной кости создаются условия для травматизации стенок сосуда во время движений в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит сквозь твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.
Особенностью является компенсаторное развитие кровообращения за счет вертебральной артерии с одной стороны, если пережата другая симметричная ветка. Асимметрия кровотока по позвоночным артериям нивелируется перетеканием крови через базиллярную артерию в неповрежденную часть.
20% случаев патологии вертебральных артерий приходится на аномалии развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья в сторону кнаружи.
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
- до 34% приходится на совместное действие аномалий развития и экстравазальную компрессию мышцами;
- 39% составляют стенозы атеросклеротической и тромботической природы;
- максимальную часть — 57% — представляют сдавления различными смещениями позвонков в сочетании с атеросклерозом.
По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта.
Головную боль, шум в ушах, постоянную усталость люди привыкли связывать со стрессами и неправильным образом жизни. Но так себя проявляют заболевания, связанные с плохим кровообращением мозга. Самым распространенным из них является синдром вертебральной артерии.
Анатомические особенности вертебральных артерий
Позвоночная артерия ответвляется от подключичной ближе к центральной части внутреннего края лестничной мышцы на шее.
Важно, что до соседнего устья щитошейного ствола, тоже являющегося ветвью подключичной артерии, остается не более 1–1,5 см. Это создает дополнительный механизм «обкрадывания» (перераспределения крови) при гипоплазии или стенозе вертебральной артерии. Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков
Направляясь вверх, артерия на уровне шестого шейного позвонка (реже — пятого) входит в защищенный костный канал, образованный остистыми отростками позвонков.
Принято выделять отделы или сегменты позвоночной артерии:
- I — весь участок от VI до II шейного позвонков, где сосуд выходит из отверстия;
- II — вне канала под углом 450 отклоняется кзади и идет к поперечному отростку первого шейного позвонка (атланту);
- III — пройдя сквозь отверстие атланта на его задней стороне артерия образует петли, их роль — предупреждение нарушения кровотока при повороте головы;
- IV — направляясь в большое затылочное отверстие, артерия находится внутри плотной связки, при окостенении вместилища или костных выростах на затылочной кости создаются условия для травматизации стенок сосуда во время движений в шейном отделе;
- V — внутри затылочного отверстия (интракраниальный сегмент) вертебральная артерия проходит сквозь твердую мозговую оболочку и укладывается на поверхность продолговатого мозга.
Слияние левой и правой артерий в единый ствол (базилярную артерию) обеспечивает участие в образовании виллизиева круга в основании мозга
20% случаев патологии вертебральных артерий приходится на аномалии развития:
- отхождение непосредственно от аорты;
- вхождение в костный позвоночный канал выше обычного (на уровне третьего-пятого шейных позвонков);
- смещение устья в сторону кнаружи.
Чаще поражения носят комбинированный характер и делятся на следующие варианты:
- до 34% приходится на совместное действие аномалий развития и экстравазальную компрессию мышцами;
- 39% составляют стенозы атеросклеротической и тромботической природы;
- максимальную часть — 57% — представляют сдавления различными смещениями позвонков в сочетании с атеросклерозом.
По наличию симптоматики, определению ее связи с движениями шеи подозрение о патологии вертебральных артерий возникает у врача общей практики или у терапевта. Вовремя направить к неврологу и на обследование — дело опыта.
Дуплексное сканирование позволяет увидеть структуру сосуда, определить характер стеноза, степень повреждения стенок артерии
- ультразвуковая допплерография — проводится оценка всех анатомических характеристик позвоночных артерий с обеих сторон, диаметра на протяжении, скорости волны кровотока, важна как способ определения резерва мозгового кровообращения;
- магниторезонансная томография головного мозга и сосудов шеи укажет на возникшие очаги с нарушенным кровоснабжением, образование кист, аневризм;
- по рентгенограмме шейного отдела позвоночника можно судить об участии патологических разрастаний костной ткани в защемлении вертебральных артерий;
- ангиография сосудов шеи проводится путем введения контрастного вещества в подключичную артерию. Методика информативна, но проводится только в специализированных отделениях.
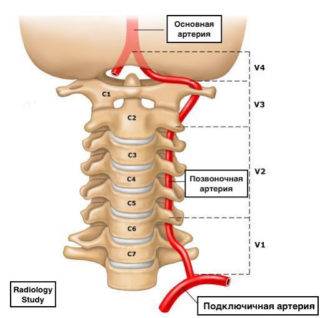
Свое начало позвоночная артерия, являющаяся парным сосудом и располагающаяся с двух сторон человеческого тела, берет у подключичной артерии. Отделы (или сегменты) позвоночной артерии проходят в канале поперечных отростков позвонков шейного отдела, за что сосуд и получил свое название.
Различают следующие отделы позвоночной артерии:
- Предпозвоночный отдел. Данный сегмент занимает участок — от начала артерии у подключичного сосуда и до входа в канал отростков позвонков;
- Шейный отдел занимает участок артерии, проходящий в канале отростков шейных позвонков;
- Шейно-затылочный сегмент. Этот отдел располагается на промежутке от выхода из канала поперечных отростков позвонков и до входа в черепную коробку;
- Внутричерепной отдел располагается от черепной коробки до места слияния двух позвоночных артерий в базилярный сосуд.
Так, более половины случаев летального исхода от мозговой недостаточности сосудов, связаны с патологией позвоночных артерий. Одним из таких нарушений является непрямолинейность хода позвоночных артерий между поперечными отростками шейных позвонков.
Признаки и симптомы
- Полный моторный паралич ниже уровня поражения из-за прерывания кортикоспинального тракта
- Потеря боли и чувствительности к температуре на уровне поражения и ниже из- за нарушения спиноталамического тракта
- Сохранение проприоцепции и вибрационных ощущений за счет неповрежденных спинных столбов
- Вегетативная дисфункция может присутствовать и проявляться гипотонией ( ортостатической или явной гипотонией), сексуальной дисфункцией и / или дисфункцией кишечника и мочевого пузыря.
- Арефлексия , вялый внутренний и внешний анальный сфинктер , задержка мочи и кишечная непроходимость также могут присутствовать у людей с синдромом переднего спинного мозга.
Симптомы обычно возникают очень быстро и часто проявляются в течение часа после первоначального повреждения. МРТ позволяет определить степень и местоположение повреждения через 10–15 часов после появления симптомов. Можно использовать диффузионно-взвешенную визуализацию , поскольку она способна идентифицировать повреждение в течение нескольких минут после появления симптомов .
Клинические признаки включают парапарез или квадрипарез (в зависимости от степени травмы), а также ослабление боли и температурной чувствительности. Полный моторный паралич ниже уровня поражения из-за прерывания кортикоспинального тракта и потери боли и чувствительности к температуре на уровне поражения и ниже. Проприоцепция и виброощущение сохраняются, так как находятся в спинной части спинного мозга.
Распространенные патологии
Извитость
Патологическая извитость правой ПА – синдром, имеющий наследственный характер. В механизме его развития лежит нетипичное строение сосудов, при котором коллагеновые волокна преобладают над эластическими.
Со временем это может привести к различным деформациям:
- S-подобной, плавной, которая обычно развивается в том случае, если длина артерии больше нормы;
- койлингу – образованию сосудистой петли;
- кикингу – перегибу сосуда под острым углом.
Клинически синдром проявляется следующими признаками:
- головокружение, усиливающееся при резких движениях головой или подъеме тяжестей;
- приступы головной боли;
- шум, звон в ушах;
- ощущение тяжести, давления в голове;
- мелькающие «мушки» перед глазами;
- кратковременные нарушения сознания, обмороки;
- проблемы с координацией движений;
- периодически возникающая выраженная слабость в руках.
Стенозы и окклюзии
Стеноз правой ПА – сосуда, питающего головной и спинной мозг – опасное состояние. Оно чревато развитием гипоксии нервной ткани и даже ОНМК (ишемического инсульта).
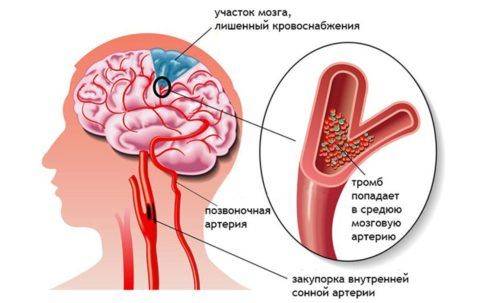
По своей природе стеноз вертебральных сосудов может быть:
- функциональным – возникает при определенном положении шеи у больных с остеохондрозом (см. также лечение остеохондроза), спондилезом, болезнью Бехтерева и другими дегенеративно-дистрофическими процессами в позвоночнике;
- органическим – формируется при атеросклерозе, унковертебральном артрозе, при гипертонусе лестничных мышц.
К симптомам патологии можно отнести:
- зрительные и глазодвигательные расстройства (нечеткость видения, появление темных пятен или вспышек света перед глазами, «мушки»);
- атаксия – трудности с поддержанием равновесия тела в пространстве;
- вестибулярные нарушения – головокружения, нистагм;
- иногда – боли в шейно-затылочной области.
Если причиной стеноза сосуда чаще всего становится его пережатие на определенном участке или формирование атеросклеротической бляшки, то окклюзии правой позвоночной артерии обычно вызваны закупоркой тромбом. При этом даже частичное уменьшение просвета сосуда может привести к яркой клинической симптоматике.
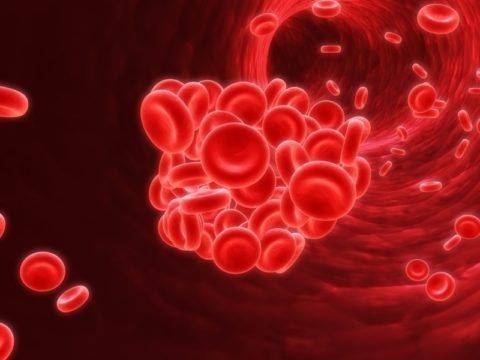
Синдром характеризуется:
- интенсивной болью;
- бледностью кожи лица с последующим развитием цианоза;
- парестезиями – чувством покалывания, ползанья мурашек;
- позже – параличами и парезами.
Аплазия и гипоплазия
Гипоплазия и аплазия правой позвоночной артерии обычно является врожденным дефектом. Этот синдром приводит к различным нарушениям гемодинамики и многочисленным дисфункциями в работе задних участков головного мозга, сердца и системы кровообращения в целом.
Говорить о гипо- или аплазии a. vertebralis можно при наличии следующих симптомов:
- частые приступы головокружения;
- головные боли;
- искаженное восприятие положения собственного тела;
- снижение или полное исчезновение чувствительности;
- неврологические и психические дисфункции — бессонница, астенизация, снижение критики, гипофобия правой позвоночной артерии.
- артериальная гипертензия.
Виды СПА
В зависимости от того, что послужило причиной нарушения
кровотока в позвоночных артериях, выделяют 4 формы СПА:
- компрессионная – возникает при механическом
ущемлении артерий; - ирритативная – является следствием спазма
мышечных волокон стенок артерий, что наблюдается при раздражении иннервирующих
его нервных волокон; - ангиоспастическая – развивается при раздражении
рецепторов, расположенных на уровне пораженного позвоночно-двигательного
сегмента шейного отдела позвоночника и также сопровождается рефлекторным
спазмом сосудов; - смешанная – наблюдается действие нескольких
факторов.
При этом синдром позвоночной артерии может протекать
совершенно по-разному. На основании этого выделяют несколько его клинических
форм, описанных далее.
Синдром Барре-Льеу
Этот синдром еще называют шейной мигренью. Его основным
проявлением является головная боль, которая возникает в шейно-затылочной
области. Она склонна быстро распространяться на теменную, затылочную и лобную
часть головы.
Чаще всего боли стреляющие, пульсирующие или присутствуют
постоянно. Преимущественно они возникают утром сразу после пробуждения и
связаны с неудобным положением головы во время сна. Также они могут появляться
или усиливаться во время бега, быстрой ходьбы, сильных вибраций, например при
тряской езде, резких поворотах головы.
При синдроме Барре-Льеу больные могут страдать от вегетативных нарушений, т. е. появления ощущения жара, озноба, внезапного повышения потливости, трудностей при глотании и пр. Также головные боли могут сопровождаться возникновением сложностей при поддержании равновесия тела и нарушениями зрения.
Базилярная мигрень
При этой форме течения синдрома позвоночной артерии у
больных в клинической картине преобладают мигрени, сопровождающиеся:
- двусторонними нарушениями зрения;
- выраженным головокружением;
- нарушением координации движений на фоне
сохранения нормального тонуса мышц; - шумом в ушах;
- нарушениями речи.
Во время приступа боль наиболее остро ощущается в области
затылка и нередко провоцирует рефлекторное раздражение рвотного центра
головного мозга. Иногда боль может становиться настолько сильной, что человек
теряет сознание.
Вестибуло-атактический синдром
Данная форма СПА проявляется наличием:
- головокружений;
- нарушения равновесия, что приводит к появлению чувства
снижения устойчивости; - тошноты или рвоты;
- потемнением в глазах;
- ощущением нарушений в работе сердечно-сосудистой
системы.
Эти симптомы склонны усиливаться после долгого пребывания в
неудобной позе или при резком движении шеей.
Кохлео-вестибулярный синдром
При этой форме в клинической картине течения синдрома
позвоночной артерии преобладают нарушения со стороны органов слуха. Больные
могут испытывать трудности с распознаванием шепота, общее ухудшение слуха.
Нередко они предъявляют жалобы на шум в ушах, интенсивность которого зависит от
положения головы.
Нередко нарушения слуха при кохлео-вестибулярном синдроме
сопровождаются возникновением лицевых парестезий, т. е. снижения
чувствительности кожи лица, появлением ощущения ползания мурашек, покалывания.
Во время приступа человек может покачиваться, терять чувство устойчивости, его
может беспокоить головокружение.
Офтальмический синдром
Нарушения зрения в основном заключаются в появление явлений
фотопсии, повышенной утомляемости глаз и ухудшение четкости зрения во время
чтения, работы за компьютером. Нередко возникают признаки конъюнктивита, а
также выпадения целых полей зрения, особенно в определенных положениях головы.
Ишемические атаки
При нарушениях кровообращения в вертебробазилярном бассейне
могут наблюдаться ишемические атаки, при которых возникают:
- кратковременные сенсорные и двигательные
расстройства; - нарушения речи;
- частичная или полная потеря зрения;
- головокружения;
- тошнота, рвота;
- нарушения глотания;
- нарушения координации движений.
Дроп-атаки
Дроп-атакой называют беспричинное падение часто с
сохранением создания, что обусловлено резким перекрытием поступления крови к
головному мозгу. Они часто наблюдаются при запрокидывании головы назад и
вызваны внезапным параличом конечностей. Но возобновление двигательной функции
обычно происходит быстро.
Причины и симптомы синдрома позвоночной артерии
Все факторы возникновения патологии делятся на 2 основные группы:
- Вертеброгенный — шейный остеохондроз. Возникают дегенеративные изменения в дисках, позвонках, что является одной из ведущих причин в процессе сдавливания, смещения, раздражения. Очень большое значение имеет мышечный спазм, затрудняющий движение 1-2 шейных позвонков. Не исключение травмы шеи, сколиоз шейного отдела.
- Невертеброгенные – причины «из вне». Обычно сюда относят окклюзионные нарушения самих артерий (тромбозы, артерииты, атеросклероз).
Существует 3 уровня вертеброгенной компрессии.
- Редко, до самого входа в канал поперечных позвонков при врожденном аномальном развитии (дополнительное шейное ребро, аномалия Киммерле, не типичное отхождение от нормы самой подключичной артерии).
- Встречается чаще внутри самого канала поперечного отверстия между 6-2 позвонками, за счет раздражения, сдавления разрастающихся артрозов (костные разрастания), нестабильность позвонков, подвывихов, редко влияние грыжи, рубцовая ткань после операций или катетера, спазм мышц.
- Очень часто, компрессия возникает в месте изгиба на уровне 1 позвонка у основания черепа и между 1-2 позвонками.
Как улучшить кровоснабжение мозга?
Кроме лекарственной помощи, человеку необходимо соблюдать и правила самопомощи, чтобы не ухудшить, а по возможности и улучшить кровоснабжение мозга.
- Прежде всего следует избегать резких движений, поворотов.
- Не следует много лежать, хотя в положении лежа больные атеросклерозом чувствуют себя лучше. Отдыхать, конечно, надо, но не чрезмерно.
- Надо следить за речью, поддерживая плавный темп разговора. Не стоит произносить слова и фразы быстро, торопливо.
- Человек с атеросклерозом не должен суетиться в движениях.
- Любителям пассивного отдыха не надо засиживаться в кресле и на диване! После 30 минут пассивных занятий следует встать, переключиться на другие дела, отвлечься, сделать разминку, кудато сходить.
- Одеваться нужно легко, но тепло. Желательно избегать ветреной погоды, мороза, жары — все эти факторы ухудшают кровоснабжение, и не только мозга, но и сердца, и конечностей, могут способствовать нарушению координации.
- Физические нагрузки больным атеросклерозом полезны только после консультации с врачом.
Важно. Атеросклероз сужает сосуды, из-за чего развивается сосудисто-мозговая недостаточность
Врачебная помощь в данном случае направлена на то, чтобы постараться улучшить кровоток и избегать ситуаций, резко нарушающих его кровоснабжение.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
Диагностика
На мой взгляд, на данный момент имеет место гипердиагностика синдрома позвоночной артерии. Если углубиться в анатомию, то можно понять, что позвоночные артерии кровоснабжают не более 30% всего объема мозга, также следует учитывать наличие Вилизиевого круга и других коллатералей, позволяющих по крайней мере какое-то время обеспечивать все зоны мозга кровью. Поэтому классический подход к диагностике данного синдрома я считаю не совсем верным. Что же происходит сейчас: невролог или врач другой специальности выслушивает пациента, назначает ему УЗДГ или УЗДС (ультразвуковые методы исследования сосудов шеи), выявляет экстравазальное воздействие (зажатие сосуда извне) при поворотах головы, причем любой степени выраженности, и выставляет синдром. А потом лечит его. Что же может быть на самом деле?
Согласно статистике приступообразное головокружение, особенно связанное с положением головы в пространстве, чаще всего вызывается доброкачественным позиционным пароксизмальным головокружением (ДППГ). При этом наличие незначимой степени экстравазальной компрессии в крайних отведениях может быть и нормой и просто накладываться сверху. А пережатие позвоночных артерий, даже практически полное — отнюдь не всегда вызывает какие-либо неприятные ощущения (мой совет для не слабонервных, наберите в поиске — человек-сова и посмотрите видеозапись поворота головы на 130 градусов и более, а ведь позвоночные артерии в таком положении пережаты полностью в любом случае). Именно поэтому для себя я разработал свой алгоритм диагностики и заключается он в следующем:
Самое главное – наличие жалоб у пациента в совокупности с отсутствием в неврологическом статусе указаний на какую-либо другую патологию.
Второй пункт – отсутствие положительных позиционных тестов (прежде всего, Дикса-Холлпайка) или пробы Хальмаги. При положительных тестах – исключаем и лечим ДППГ.
Третий пункт – отсутствие снижение слуха (особенно, одностороннего), в случае снижения необходимо исключать болезнь Меньера.
Инструментальные методы исследования должны включать исследование брахиоцефальных артерий, при этом должно быть выявлено воздействие как минимум на 30-40% на позвоночные артерии, а для достоверности – больше, цифры в 10-15% не являются значимыми
Также дополнительным аргументом будет являться наличие атеросклеротических изменений со стороны сосудистой системы.
В идеальном варианте должна быть нестабильность в шейном отделе позвоночника, либо хоть какие-либо патологические изменения со стороны шейных позвонков (проводим рентгенографию шейного отдела с функциональными пробами).
В идеале следует исследовать и сосуды головы, указание на разомкнутость Вилизиева круга и иные врожденные особенности (трифуркация сонных артерий и т.п.) являются дополнительным аргументом в сторону синдрома позвоночной артерии.
Также хорошим дополнительным методом исследования будет являться стабилометрия.
Ну и всегда следует помнить о вероятности психогенного головокружения, поэтому важно беседовать с пациентом, проводить нейропсихологическое тестирование в случае наличия факторов риска.
Научное объяснение синдрома
Если говорить об этом более развёрнуто, ближе к медицинским определениям, то нужно рассмотреть, как устроено кровоснабжение мозга в целом. Он обеспечивается кровью, а с ней и питательными веществами и кислородом, с помощью четырёх крупных артерий.
Две из них – сонные артерии. От них к голове идёт основной кровоток – от 70 до 85 процентов. Если повреждаются одна или обе их них, это ведёт к очень серьёзным нарушениям, очень часто результатом является ишемический инсульт.
Две другие – боковые, правая и левая. С их помощью в мозг поступает от 15 до 30 % крови. Поскольку процент по сравнению с сонными артериями мал, считается, что нарушения в их работе менее опасны для организма. Но это не совсем так. Если происходит защемление левой или правой артерии, инсульта можно не бояться, однако проблемы всё равно будут – сначала с самочувствием, затем могут проявиться болезни зрения, слуха и другие, вплоть до инвалидности.
 Артерии головы и шеи: язычная, восходящая глоточная, шейная артерии
Артерии головы и шеи: язычная, восходящая глоточная, шейная артерии

 Симптомы синдрома позвоночной артерии при остеохондрозе
Симптомы синдрома позвоночной артерии при остеохондрозе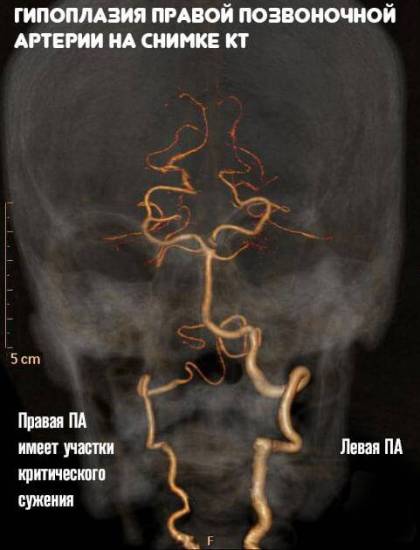 Гипоплазия левой/правой позвоночной артерии
Гипоплазия левой/правой позвоночной артерии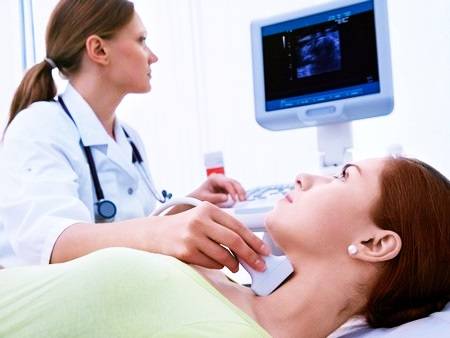 Уздг сосудов головы и шеи
Уздг сосудов головы и шеи Задний шейный симпатический синдром что это такое
Задний шейный симпатический синдром что это такое