Содержание
- 1 Осложнения
- 2 Симптомы незаращения
- 3 Рекомендации
- 4 Нетипичные аномальные изменения
- 5 Классификация
- 6 Лучевая диагностика
- 7 Нетипичные изменения: их причины и симптомы
- 8 Лечение
- 9 Лечение аномалии Кимерли
- 10 Как лечить остеопороз позвоночника
- 11 Классификация аномалий
- 12 Травмы позвоночника
- 13 Причины болезни
- 14 Каким должен быть правильный позвоночник
Осложнения
В более тяжелых случаях течения патологии может развиваться инсульт в вертебро-базиллярном бассейне головного мозга по ишемическому типу. Если описанные выше симптомы пароксизмов нарушения мозгового кровообращения наблюдаются более 24 часов, то речь уже идет об инсульте. При этом на КТ и МРТ снимках головного мозга обнаруживаются мелкие очаги размягчения мозговой ткани в области продолговатого мозга, мозжечка, что клинически проявляется общемозговыми и стойкими очаговыми неврологическими симптомами.
Самым грозным осложнением аномалии Киммерле является ишемический инсульт
Симптомы незаращения
При скрытой форме spina bifida долго может не быть никаких проявлений, лишь боли при отклонении туловища назад. Это объясняется тем, что под действием силы тяжести мозговые оболочки и сам спинной мозг с корешками частично выходят за пределы костного дефекта. Происходит неполное защемление.
Менингоцеле и менингомиелоцеле проявляются у ребенка сразу после рождения и характеризуются специфическим внешним проявлением — грыжевой мешок (выпячивание) в пояснично-крестцовой области, обычно округлый, красновато-лилового оттенка, мягко-эластической консистенции. Такая грыжа может быть больших размеров, а иногда даже не покрыта кожей. В таком случае требуется немедленная хирургическая операция с целью предотвращения инфекционных осложнений.
- боли имеют две составляющие: 1 — корешковый синдром, очаговая неврологическая симптоматика в зависимости от того, какой корешок вышел за пределы костного каркаса (боли по ходу нерва); 2 — от повышенного давления в грыже из-за скопления ликвора;
- двигательные нарушения (невозможность ходить или держать голову);
- мышечная слабость;
- нарушения дефекации и мочеиспускания;
- если грыжа располагается в шейном отделе позвоночника — нарушение кровоснабжения мозга вследствие зажатия позвоночных артерий, что приводит к гипоксии с последующими дефектами развития ткани головного мозга.
Менингоцеле и менингомиелоцеле
Рекомендации
При занятиях спортом, избегайте перенапряжения шейных позвонков, а лучше всего обговорите с лечащем врачом допустимые виды спортивных занятий.
Вместе с квалифицированным специалистом подберите один из вариантов лечебной гимнастики. Грамотно выполненные упражнения помогут нормализовать кровоток, устранить сдавливание позвоночной артерии мышечными волокнами. Попросите порекомендовать массажные аппликаторы, которые подойдут именно в вашем случае.
Найдите опытного мануального терапевта, досконально изучившего технику и особенности строение человеческого тела. Своими чуткими руками специалист улучшит мозговое кровообращение.
Постарайтесь больше бывать на свежем воздухе. Прогулки стимулируют иммунитет, уменьшают выработку кортизола (гормона стресса), стабилизируют кровяное давление, укрепляют общее состояние.
Если отмечается предрасположенность к развитию остеохондроза, не пренебрегайте такими веществами, как глюкозамин, хондроитин, гиалуроновая кислота. Компоненты обеспечат костям, хрящам, связкам правильное питание и укрепление. Предотвратят усугубление ситуации повреждением позвоночных дисков.
https://youtube.com/watch?v=dkkwB2N7W1A%3F
Нетипичные аномальные изменения
Кроме данной классификации, выделяют многие другие неказуистические случаи аномалий. Большинство из них не имеют сильной опасности для человека и случаются как по причине врожденных отклонений, так и по генетической предрасположенности.
Синдром Клиппеля-Фейля
Под данным названием скрывается процесс, при котором срастаются между собой шейные позвонки. Ароморфоз приводит к укорачиванию шейного отдела, который вызывает сильную деформацию. Голова задирается вверх и кзади, что напоминает гордую стойку. Зона роста волос с головы опускается ниже на шею.
В некоторых случаях к сращению присоединяются не только шейные, но и первые несколько грудных позвонков. При сильном сращении возможна гипертрофия и деформация спинного мозга, которая приводит к проблемам в будущем. Кроме этого происходят деформации в развитии сосудов черепно-мозгового русла. Давление за счет уменьшенной длины артерий увеличивается, возможны внутричерепные отеки и травмы мягких оболочек.
Добавочные шейные ребра
Данная аномалия может не обнаруживаться у человека на протяжении всей жизни, поскольку ничем не мешают ему. Обнаружить могут случайно, проводя полное МРТ организма либо рентген шеи. Вырастает ребро как правило на 7 шейном позвонке, реже на 6. Присоединяются они к грудине. Для подобной аномалии характерно наличие более узкой и удлиненной грудины.
Симптомы почти отсутствуют, в некоторых случаях отмечают слабость верхних конечностей, нарушение нормальной циркуляции крови, которая выражается в наличии излишней потливости. При сжатии сонной артерии могут нарушаться функции кровообращения в черепе, понижаться давление – кожа лица будет синеть.
При обратном процессе – нарушения работы вен, может происходить отек кожи лица и шеи. В крайних случаях может развиваться слоновья болезнь – сильный отек кожи, сопровождаемый образованием огромных по размеру опухолевых мешков, которые заметны внешне и мешают жизни.
Спина Бифида
Данные аномалии развития позвоночника являются наиболее летальными из всех. Патология развития пояснично-крестцового отдела позвоночника проявляется ещё внутриутробно. Наиболее частыми поражаются 5 люмбальный и 1 сакральный позвонок, потому условно аномалию можно отнести к поясничным.
Выделяют 2 вида заболевания – закрытую форму и открытую. Закрытая форма протекает зачастую бессимптомно и может быть даже незаметная для человека до самой смерти. Часто сопровождается болями слабой интенсивности на уровне крестцово-поясничного сочленения. По ходу нервных корешков могут проявляться заболевания, защемления, дисплазии тканей.
В целом, прогноз для закрытой формы наиболее положительный. При наличии должно терапии заболевание можно победить на ранних стадиях после рождения ребенка. Лечение производят при помощи массажей, ЛФК и физиотерапии, восстанавливая микроциркуляторное русло сосудов и улучшая процессы развития тканей.
Открытое расщепление считается тяжелым, зачастую заканчивается летальным исходом. При этом случае образуется менингомиелоцеле – мешочек из кожи, лишенный подкожно-жировой клетчатки, наполненный спинным мозгом и спинномозговой жидкостью. Происходит нарушение трофики тканей спинного мозга, полностью разрушается развитие нервных корешков на данном участке. Дисплазия тканей приводит к отсутствию необходимых ядер, ребенок теряет возможность двигать нижними конечностями.
Кроме этого присутствует нарушение в работе кишечника и сфинктеров мочевого пузыря. Заметна слабость мышц спины, отсутствуют оболочки спинного мозга. Для лечения необходимо проведение диагностики на наличие дисплазии тканей мозга. Оперативному вмешательству данная аномалия не подлежит, лечение скорее носит характер поддерживающего и симптоматического.
Классификация
Все аномалии развития позвонков классифицируются по типу их изменений и тяжести протекания заболевания. Выделяют количественные изменения:
- окципитализацию,
- сакрализацию,
- люмбализацию,
- слияние позвонков.
По форме изменения конфигурации выделяют:
- спондилолиз,
- клиновидные позвонки и т.п.
Кроме этого встречаются пороки развития отдельных участков позвонков.
Окципитализация
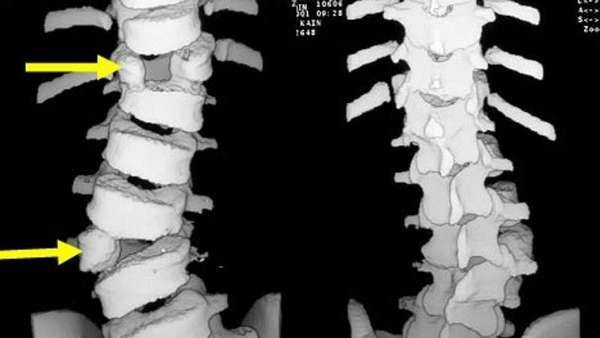
При таком пороке первый шейный позвонок сращивается с костью затылка. Такая патология развивается еще у эмбриона. Но выявляется не сразу, так как не дает характерных симптомов. Первые жалобы начинают появляться в 20-летнем возрасте пациента.
На фоне сужения затылочного отверстия и сдавливания позвоночных структур начинает развиваться
- вегетативных расстройств,
- головных болей,
- проблем с глотанием,
- тахикардии,
- неврита лицевого нерва.
При ассимиляции атланта ограничивается подвижность в шее, в частности, пациенту проблематично поднимать и наклонять голову. Такое ограничение провоцирует нестабильность и повышенную подвижность нижних позвонков шейного отдела.
Люмбализация
Аномалия связана с отделением верхнего позвонка крестца, который фактически становится дополнительным поясничным. Без пороков развития крестец представляет собой единую кость из сросшихся тел позвонков. При аномалии развития первый позвонок полностью или частично отделяется. Односторонняя патология может наблюдаться как слева, так и справа, которая на снимках отображается как щель в крестце.
Боль в поясничном отделе и вдоль позвоночника начинает беспокоить больных с люмбализацией после 20 лет. Причем спровоцировать приступ могут повышенные и неадекватные нагрузки на позвоночник.
Сакрализация
Порок развития, противоположный люмбализации, при котором крестец срастается с последним поясничным позвонком. Такая аномалия встречается достаточно часто и может сочетаться с другими пороками развития.
По характеру сращивания выделяют односторонние и двусторонние:
- костные патологии,
- хрящевые аномалии,
- суставные пороки.
Чаще всего протекает бессимптомно, редко дает поясничные боли. Встречается и ложная сакрализация, которая связана с заболеваниями позвоночника, сопровождающимися окостенением связок.
Лучевая диагностика
Основные характеристики
Наиболее типичный симптом: нарушение целостности кортикального слоя пластинки и/или фасетки грудного позвонка.
Локализация.
- В верхних и средних сегментах грудного отдела позвоночника повреждения данного типа встречаются редко.
- В 60% случаев переломы в грудном и поясничном отделах локализуются между T12 и L2.
- В 90% случаев перелом возникает на уровне с T10 по L4.
Размер: характерно повреждение позвонков сразу на нескольких уровнях.
Рентгено-семиотика
Рентгенография.
- Расширение тени мягких тканей вокруг остистых отростков позвонков: параспинальная гематома.
- Снижение высоты тела позвонка. При простых компрессионных переломах задняя колонна обычно сохраняет целостность.
- Увеличение межножкового расстояния. Повреждение дужки позвонка происходит только при тяжелых взрывных переломах.
- Смещение или подвывих фасеток, спондилолистез, увеличение расстояния между остистыми отростками смежных позвонков. Отражает разрыв дорзального связочного комплекса, часто сопровождается раздроблением дужки позвонка.
Миелография: позволяет оценить состояние спинного мозга при недоступности МРТ.
КТ-семиотика
КТ без контрастного усиления: позволяет выявить гематому в параспинальных тканях.
СКТА предоставляет информацию о состоянии грудной аорты и спинальных сосудов, что имеет большое значение при переломах верхних сегментов отдела и наличии сопутствующих переломов ребер.
КТ с костным алгоритмом реконструкции.
Раздробление дужки позвонка.
Линия перелома может проходить через дуго-отростчатый сустав.
Подвывих или смещение фасеток:
- симптом обнаженной фасетки: частичное или полное смещение суставной поверхности суставного отростка позвонка на изображениях в аксиальной плоскости;
- защелкивание фасеток: смещение нижнего суставного отростка вышележащего позвонка кпереди по отношению к верхнему суставному отростку нижележащего позвонка.
Повреждение дорзальных элементов позвонка часто сопровождается раздроблением его тела. Часть костных отломков при этом нередко смещается в позвоночный канал.
Подвывих позвонка, спондилолистез. Симптом Двойного тела позвонка: перекрытие изображений тел позвонков на сканах в аксиальной плоскости.
МРТ-семиотика
Т1-ВИ.
- Острое кровоизлияние выглядит гиперинтенсивным.
- Линия перелома характеризуется МР-сигналом пониженной интенсивности.
- Переломы позвонков сопровождаются разнообразным смещением костных отломков.
Т2-ВИ.
Отек костного мозга проявляется повышением интенсивности его сигнала.
При нарушении целостности дужки позвонка отмечается отек околоостистых мягких тканей, что в сочетании с увеличением расстояния между остистыми отростками смежных позвонков говорит о разрыве связочного комплекса.
Отек спинного мозга
При переломах позвонков важно выявлять сдавление спинного мозга, его перерыв и наличие в нем кровоизлияний.. STIR позволяет более контрастно дифференцировать отек костного мозга
STIR позволяет более контрастно дифференцировать отек костного мозга.
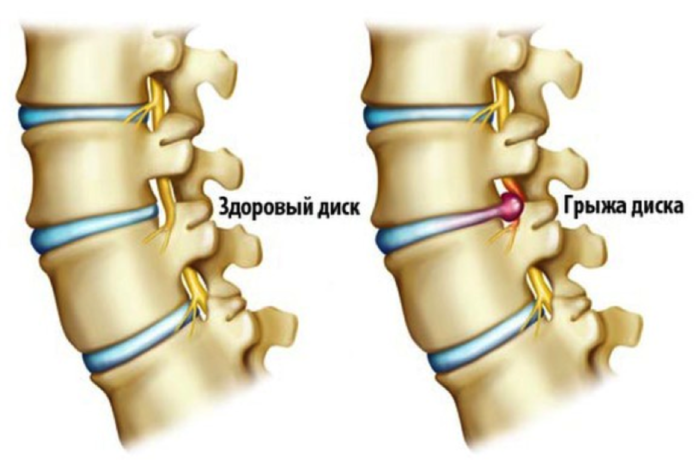
Переломы позвонков могут сопровождаться формированием острых грыж межпозвонковых дисков.
Данный метод позволяет выявить и четко локализовать гематомы в позвоночном канале и параверте-бральных мягких тканях.
ОФЭКТ-семиотика
Сцинтиграфия скелета.
При данном типе травм отмечается локальное накопление РФП в области дорзальных элементов поврежденного позвонка:
- при острой травме данный метод находит ограниченное применение;
- позволяет выявить скрытые повреждения при необъяснимом хроническом болевом синдроме.
Рекомендации по лучевой диагностике
Оптимальный метод диагностики.
КТ с костным алгоритмом реконструкции и получением тонких срезов является наиболее эффективной методикой выявления переломов дорзальных элементов позвонков.
Для выявления и оценки повреждений спинного мозга применяется МРТ. Данный метод следует всегда включать в перечень исследований для пациентов с неврологическим дефицитом.
Рекомендации к методике исследования.
При КТ рекомендуется выполнять реконструкции в сагиттальной плоскости ввиду их высокой наглядности, которые позволяют оценить протяженность поражения позвоночного столба и позвоночного канала, а также демонстрируют горизонтальные переломы дорзальных элементов позвонков.
Нетипичные изменения: их причины и симптомы
Среди типичных аномалий позвоночника встречаются исключения – другие неказуистические случаи аномалий. Их выделяют в отдельную группу, так как они могут быть как врожденными, так и генетически зависимыми. В большинстве случаев такие пороки не угрожают жизни человека, но среди них встречаются и смертельно опасные аномалии.
Синдром Клиппеля Фейля
Люди с синдромом Клипеля вынужденно ходят с гордо поднятой, а иногда и запрокинутой назад головой. Такое положение головы связанно с аномальным сращиванием шейных позвонков. Иногда могут сращиваться и первые грудные позвонки. При такой аномалии шея неестественно укорачивается. Одним из признаков синдрома Клиппеля является смещение линии роста волос на затылке ниже.
Если порок распространился на большое количество позвонков, в дальнейшем начинаются развиваться осложнения, связанные с изменениями и деформацией спинного мозга.
В связи с укорочением шейного отдела, вынужденно деформируются сосуды, проходящие в этой области. Так как сосуды спинно-мозгового канала отвечают за питание мозга, повышается риск развития внутричерепных отеков, проблем с мягкими оболочками мозга.
Чаще всего из-за сдавливания нервных корешков наблюдается:
- слабость верхних конечностей,
- потеря чувствительности кожных покровов на плечах и шее,
- парезы рук.
Такой порок развивается внутриутробно, поэтому обнаруживается сразу после рождения ребенка.
Добавочные шейные ребра
Аномалия связана с появлением дополнительных ребер в зоне 7 шейного позвонка, который стандартно крепится к грудине. Реже ребро может вырасти с 6 позвонка. Внешне такой порок может проявляться более длинной грудиной. Но в большинстве случаев человек узнает о такой аномалии случайно, так как яркой симптоматики порок обычно не дает.
В редких случаях человек с добавочными ребрами может жаловаться на слабость рук и повышенную потливость. Если аномальные ребра пережимают сонную артерию, наблюдаются признаки нарушения мозгового кровообращения. При этом страдают сосуды лица – кожа здесь приобретает синюшный оттенок.
Если же нарушено венозное кровообращение, отекает шея и лицо. При сильной отечности с опухолевыми мешками диагностируется слоновья болезнь. Голова становится при этом невероятно тяжелой. Поэтому дети с таким пороком не в состоянии поддерживать голову, а иногда при закидывании головы назад начинают задыхаться.
Спина Бифида
Диагноз спина Бафида – это собирательное понятие, под которым определяются пороки, связанные с недоразвитием задней поверхности позвоночника, обычно в поясничной области.
Существует несколько форм аномалии:
- Скрытая форма, при которой наблюдается незначительная щель в позвоночнике, не приводящая к выбуханию позвоночника. Порок может проявляться наличием небольшого пятна или впадины в районе аномалии, а также проблемами с работой тазовых органов.
- Менингоцеле – дефект в позвоночнике имеет умеренный характер, оболочки спинного мозга выходят за пределы позвоночного канала, сам же мозг остается в пределах канала. Клиническая картина порока проявляется наличием нарушений работы мочевого пузыря, кишечника, парезом нижних конечностей. Проблема решается хирургическим путем.
- Миеломенингоцеле – самая тяжелая форма спины Бафида, при которой происходит выбухание спинного мозга через щель в позвоночнике. Причем такая грыжа может быть неприкрыта мышечными тканями и даже кожными покровами. Сопровождается целым рядом других пороков развития вплоть до паралича.
При грубых дефектах развития невральной трубки, что наблюдается при полном незаращивании позвоночника, ребенок гибнет сразу после рождения или еще внутриутробно.
Лечение
После установления диагноза врач назначает консервативное или хирургическое лечение. Выбор метода зависит от выраженности патологии, общего состояния и возраста пациента.
При невыраженных пороках развития позвонков пациентам рекомендуют:
- мануальную терапию,
- массаж,
- лечебную гимнастику,
- плавание, аквааэробику,
- ношение корсетов,
- физиотерапевтические процедуры: мышечную стимуляцию, вакуумную терапию, электрофонофорез.
ЛФК
При аномалиях позвоночника лечебная гимнастика помогает укрепить мышечный корсет, уменьшить деформацию, стабилизировать позвоночник, улучшить функцию сердечно-сосудистой и легочной систем. Комплекс методов ЛФК, применяемых при консервативном лечении, включает лечебную гимнастику, упражнения в воде.
Комплекс упражнений подбирается индивидуально для каждого пациента. Все комплексы ЛФК традиционно начинаются с упражнений по разгрузке позвоночника.
Классические упражнения:
- ходьба на четвереньках —, длительность выполнения 2-3 минуты,
- «,вытяжение», позвоночника — лежа на спине, больной пятками тянется «,вниз»,, макушкой – «,вверх», по 10-15 секунд,
- велосипед — лежа на спине, руки за головой или вдоль туловища, пациент ногами совершает движения, имитирующие езду на велосипеде,
- ножницы — лежа на спине, руки за головой или вдоль туловища, больной выполняет скрестные горизонтальные и вертикальные махи ногами.
Операция
При тяжелых аномалиях, выраженном корешковом синдроме, грыже спинного мозга проводят хирургическое лечение.
Цель операции заключается в коррекции и стабилизации деформации позвоночника эндокорреторами различных систем, восстановлении баланса туловища, а также устранении болей в спине, улучшении функции сердечно-сосудистой и дыхательной систем, вызванных деформацией позвоночника.
Операция помогает остановить дальнейшее прогрессирование деформации позвоночника.
При бабочковидном позвонке проводят следующие виды операций:
- спондилодез — операция по фиксации смежных позвонков,
- спондилодез с внедрением металлоимплантов,
- полное удаление патологического позвонка и коррекция деформации.
Лечение аномалии Кимерли
Зачастую клинические симптомы сосудистой недостаточности при аномалии Киммерли лечения требуют консервативного. Применяются терапевтические методы, улучшающие циркуляцию кровяного потока в мозге.
Прописываются следующие медикаментозные средства для внутреннего применения:
- Препараты, стимулирующие кровообращение в мозге (Циннаризин, Винкамин, Девинкан и др.). Их применение обусловлено возможностью развития синдрома сосудистой недостаточности.
- Препараты, улучшающие вязкость и текучесть крови (Трентал, Пентоксифиллин). При их использовании показано регулярное тестирование кровяной жидкости на способность к свёртыванию.
- Антиоксидантные и нейропротекторные лекарства (Пирацетам, Милдронат и др.), нормализующие обменные процессы в головном мозге и не дающие появиться кислородной недостаточности в нём.
- Препараты из миорелаксантной группы (Эсмерон, Дитилин и др.), избавляющие от спазмов и мышечной напряжённости.
- Анальгетические лечебные медикаменты (Кеторол, Найз и др.), избавляющие от болей в голове.
- Средства, нормализующие давление в артериях (Лозартан, Анаприллин, Фуросемид и др.).
- Антидепрессанты, седативные средства и транквилизаторы, успокаивающие нервную систему и снимающие раздражительность. Назначаются в индивидуальных случаях по предписанию психиатра и психотерапевта при наличии у больного депрессивного или стрессового состояния.
Одновременно с медикаментозным лечением применимы и дополнительные способы лечения. К ним относится массаж шейно-воротниковой области. Он выполняется специально обученным персоналом, знающим о присутствии у пациента отклонения.
При использовании правильной техники исполнения процедуры улучшается циркуляция крови в шее и головном мозге, убираются мышечные спазмы и напряжённость
Важно помнить: шея – опасный для самостоятельных экспериментов отдел. Массаж, выполненный дилетантом, наносит непоправимый вред и может оказаться фатальным
Эффективный метод, снижающий симптоматику аномалии – оздоровительная гимнастика. Совокупность упражнений направлена на растягивание мышц затылочной области. Для максимальной результативности рекомендуется проведение мероприятий, направленных на улучшение осанки и укрепление позвоночного столба. Нагрузку во время лечебной тренировки рассчитывает лечащий врач. Нелишними при этом будут занятия плаванием.
При проведении физиотерапии для избавления от патологии применяются:
- новокаиновый электрофорез;
- пиявочное лечение (гирудотерапия);
- иглоукалывание (акупунктура).
Для надёжной фиксации шейной области позвоночного столба в естественном положении рекомендуется ношение воротничка Шанца. Он избавляет от излишних, способных навредить поворотов и наклонов. Приобрести его можно в аптеках. Самостоятельное, без предписания доктора, ношение воротника запрещено из-за риска атрофирования мышц. По рекомендации лечащего врача применяются массажёры. К ним относится аппликатор Кузнецова. Отзывы пациентов о его лечебных качествах при условии правильного использования положительные.
При отсутствии аллергических реакций и других противопоказаний на продукты пчеловодства проводится лечение ядом пчёл (апитерапия).
Аномалия Киммерли – не показание для хирургического вмешательства. Операция назначается в исключительных случаях: при прогрессировании синдрома позвоночной артерии и при повышенном шансе получить мозговой ишемический инсульт (нарушение кровяной циркуляции в обострённой форме). В ходе хирургических манипуляций костная дужка извлекается. В реабилитационный промежуток, длящийся месяц, прооперированному предписывается ношение воротничка Шанца.
Людям, страдающим недугом, необходимо усвоить правила:
- избегать резких наклонов и поворотов головой;
- при посещении массажных и мануальных кабинетов информировать мастеров о присутствии порока;
- в случае обострения симптоматики во время лечебного процесса в срочном порядке информировать об этом лечащего врача;
- не использовать народные средства при лечении (они могут вызвать негативный эффект).
https://www.youtube.com/watch?v=VckaMGP_Dc4
Как лечить остеопороз позвоночника
Терапия этого заболевания включает существенную коррекцию диеты, прием специальных препаратов, изменение образа жизни и в некоторых случаях – физиотерапию.
Важно! Если выпить 0,5 л молока, то вы удовлетворите суточную потребность в белке на 20%, в фосфоре – на 10%, в кальции – на 72%, в йоде – на 22%, в различных витаминах – на 30%. Если человек не переносит лактозу, то нужно употреблять другие продукты, содержащие кальций
Это стакан обогащенного кальцием апельсинного сока в день (500 мг кальция), ¾ стакана зерновых культур (200-250 мг), ½ стакана отваренных соевых бобов (90 мг), 1 апельсин (50 мг), ½ стакана отваренной брокколи (35 мг)
Если человек не переносит лактозу, то нужно употреблять другие продукты, содержащие кальций. Это стакан обогащенного кальцием апельсинного сока в день (500 мг кальция), ¾ стакана зерновых культур (200-250 мг), ½ стакана отваренных соевых бобов (90 мг), 1 апельсин (50 мг), ½ стакана отваренной брокколи (35 мг).
Чтобы кальций лучше усваивался, необходим витамин D. Он синтезируется в организме под влиянием ультрафиолета. Однако в средней полосе люди часто испытывают его дефицит из-за малого количества солнечных дней в году. Поэтому необходимо употреблять больше продуктов, содержащих витамин D: мясо, яйца, сливочное масло. Однако с пищей возможно получать до 100 МЕ в сутки, чего недостаточно, потому что нужно от 600 до 1000 МЕ. Поэтому добавляют витамин D в форме таблеток.
Для хорошего усвоения кальция также необходимы витамин А, фосфор и магний. Последний элемент в большом количестве содержится в гречневой крупе, бананах, овсяных хлопьях, пшене, арахисе, семенах подсолнечника и тыквы, сыре, горохе, фасоли, зеленом перце. Если просто употреблять магний, то 2/3 полученного количества выведется из организма. Повысить усвояемость можно с помощью витамина В6.
Рацион должен содержать достаточно белка – 1 г на каждый кг веса в сутки. Для этого нужно употреблять больше мяса, яичного белка, зеленых овощей. Можно включать в рацион белковые коктейли.
Важен баланс между фосфором и кальцием. Кальция должно быть в два раза больше. Содержание в организме этих веществ нужно регулярно проверять, сдавая кровь по назначению врача. Фосфор в большом количестве содержится в телятине, говядине, пшене, твердом сыре, семенах тыквы, яичном белке, говяжьей и свиной печени, молоке, белой фасоли, орехах, зерновом хлебе, курице, индейке, утке. Также лечащий врач должен объяснить, как поддерживать нужный уровень натрия.
У женщин остеопороз чаще всего формируется, когда нарушается выработка эстрогенов. Чтобы поддержать уровень женских гормонов, нужно употреблять продукты, содержащие фитоэстрогены – все виды зелени, сою, бобовые, сырые орехи.
Классификация аномалий
Аномалии позвонков классифицируют по типу их изменений. Выделяют изменения в количестве позвонков и в форме. К изменению количества позвонков относят:
- Окципитализацию;
- Сакрализацию;
- Люмбализацию;
- Сращение тел соседних позвонков между собой.
Окципитализация представляет собой сращение атланта с затылком – это не относится к тяжелым патологиям и лишь частично ограничивает движения головы вверх и вниз. Часто при этом развиваются побочные процессы – остеохондроз 1–2 шейных позвонков и нарушение кровообращения, однако это не несет сильной угрозы.
Сакрализацией называют сращение 5 поясничного позвонка с крестцом. Крестец представляет собой массивную кость, соединяющую позвоночный столб с тазом при помощи подвздошно-крестцовых суставов. При присоединении поясничного позвонка он становится больше. Подобные аномалии развития позвоночника также не являются летальными, однако сильно снижают уровень жизни человека, поскольку ограничивают его движения в поясничном отделе.
Люмбализацией называется обратный процесс, когда первый позвонок крестца отделяется от него и становится подвижным – это несколько ослабляет сустав между подвздошной костью и крестцом и повышает мобильность поясницы.
Слияния нескольких позвонков относительно редки по сравнению с люмбализацией и сакрализацией, однако представляют большую опасность по причине происхождения аномалии в других местах организма. Часто позвонки срастаются под неправильным углом, что приводит к появлению горбов и сколиоза. Подобные аномалии развития позвоночника часто проявляются во внешних уродствах, мешающих жизни.
Советуем прочитать: спинномозговая грыжа — врожденная аномалия.
Выделяют изменения формы позвонков:
- Клиновидное изменение, при котором тело позвонка принимает форму клина с острием к своей дуге – это неизбежно приводит к образованию неправильного кифоза и лордоза, что выявляется в виде горба – это мешает нормальной двигательной активности человека. Часто подобное происходит на уровне грудных позвонков, где кифоз максимален.
- Спондилолиз представляет уменьшенный размер тела позвонка, что приводит к прогибу. Спинной мозг при этом имеет неправильный угол, что развивает неверный ход лимфы окружающих сосудов. В некоторых случаях развивается аспондилокорсия – отсутствие тела позвонка.
Отдельно учеными считается не заращение разных участков позвонка, например, дуги и тела. В случае расщепления позвонка на дуге происходит аномалия, названная спина Бифида. При этом часто происходит нарушение в разных участках кожи, что приводит к выпадению спинного мозга. Зачастую подобное не совместимо с жизнью и приводит к летальному исходу. При не заросшем теле происходит обратный процесс, при котором спинной мозг выгибается вперед.
Травмы позвоночника
Травмы позвоночника принято разделять на закрытые, при которых целостность кожи не нарушается, и открытые, при которых целостность кожных покровов нарушена. При открытых проникающих травмах позвоночника повреждается твердая мозговая оболочка. Закрытые травмы позвоночника принято подразделять на неосложненные (функции спинного мозга не нарушаются) и осложненные (функции спинного мозга и корешков нарушаются).
Согласно характеру повреждений травмы позвоночника подразделяют на ушибы, повреждения межпозвонковых дисков, разрывы и растяжения связочного аппарата, вывихи, переломы, переломо-вывихи, множественные повреждения.
Самые сложные травмы позвоночника возникают, как правило, при автокатастрофах, падениях, ушибах головы.
Часто повреждения спинного мозга, возникающие при травмах позвоночника, провоцируют временный либо постоянный паралич, потерю чувствительности. Если у больного имеет место частичное повреждение спинного мозга, то в данном случае остается частичная чувствительность и некоторые моторные функции ниже места поражения. При полном повреждении спинного мозга наблюдается полная потеря чувствительности и моторной функции ниже места поражения. Но даже при условии полного повреждения спинной мозг в большинстве случаев не является перерезанным полностью.
При повреждении спинного мозга, возникающем вследствие травм позвоночника, возникают следующие симптомы: болевые ощущения либо сильное жжение ввиду поражения нервных волокон, невозможность двигаться, исчезновение чувствительности, невозможность контролировать функции кишечника и мочевого пузыря, проблемы с сексуальной и детородной функцией.
Наиболее часто повреждения позвоночника возникают в области шеи либо внизу спины.
Спинной мозг заканчивается возле низа первого поясничного позвонка, поэтому при его поражении спинной мозг не травмируется.
Еще перед постановкой диагноза больному, получившему травму позвоночника, оказывают первую помощь, направленную на иммобилизацию позвоночника с целью предупредить дальнейшее его поражение.
При постановке диагноза проводится полное исследование с использованием комплекса методов: рентгенографии, миелографии, магнитно-резонансной томографии, компьютерной томографии. На сегодняшний день существует ряд методик, позволяющих стимулировать регенерацию нервных клеток и улучшать функции нервов.
В основном применяются консервативные методы лечения, в более редких случаях проводятся хирургические операции. Хирургические методы применяются при вправлении вывихов, для декомпрессии мозга и стабилизации позвоночника.
Причины болезни
Точных причин возникновения патологии ученые пока не установили. Известно, что мальчики менее склонны к рождению со спиной Бифида. Частота встречаемости несмыкания участков нервной трубки и дефектов формирования спинного мозга выше у представителей европеоидной расы.
Зафиксировано 6-8% случаев повторного рождения младенцев с данным пороком развития, что позволяет предположить его наследственную обусловленность.
До 10% повышается риск возникновения патологических отклонений в развитии плода, если диагноз спины Бифида был поставлен ранее рожденному ребенку или одному из родителей.
Помимо генетической предрасположенности выявлены и другие причины врожденного порока – эндогенные и процессы экзогенного характера.
Вероятность родить ребенка с дефектом в области спины повышается при комбинации нескольких причин.
К таким негативным факторам относят:
- недостаток витамина В9 (фолиевой кислоты) в организме беременной, вызванный неполноценным питанием и недостаточностью поступления его с пищей или нарушенным обменом. Усвоение фолиевой кислоты нарушается в частности при приеме противосудорожных лекарств;
- неконтролируемый тип сахарного диабета, вызывающий скачки уровня глюкозы в крови на критически высокий уровень;
- прием медикаментов, обладающих тератогенным эффектом, способствующих развитию врожденных уродств;
- заражение беременной вирусной инфекцией, стабильно высокая температура;
- губительный для здоровья образ жизни – частый прием спиртосодержащих напитков, курение, избыточная масса тела;
- поздняя беременность и роды после 40 лет;
- частое посещение саун, бань, злоупотребление горячими ваннами, джакузи.
Каким должен быть правильный позвоночник
Количество позвонков и коэффициент платиспондилии
Анатомически правильный позвоночник имеет 32 — 34 позвонка со следующим соотношением ширины позвонка к его высоте (коэффициентом платиспондилии):
- шейный отдел — ¼;
- средне-грудной — 1/6;
- нижне-грудной — 1/5;
- поясничный — 1/3.
Как видно из этого соотношения, высота нормального позвонка всегда больше его ширины.
Об особенностях формы и размерах позвонков, природных изгибах (лордозах и кифозах), без которых не было бы ни амортизации, ни компенсаторных возможностей читайте в нашей статье Строение позвоночника.
Здесь только дополним об особенностях первых двух шейных позвонков, аномалии в которых особенно часто приводят к различным болезням и синдромам, например, синдрому короткой шеи (Клиппеля-Фейля).
- Первый позвонок не зря назван Атлантом — он удерживает голову и жестко, без межпозвоночного диска, соединяется с затылочной костью, принимая все компрессионные удары на себя.
- Второй шейный позвонок Аксис — с передним массивным выростом (зубом), входящим, как ось, в кольцо Атланта. При переломе шеи происходит смещение атланта в переднем или заднем направлении.


 Симптомы и лечение основных болезней суставов рук: список распространенных
Симптомы и лечение основных болезней суставов рук: список распространенных
 Рейтинг лекарств для лечения артрита коленного сустава: список названий
Рейтинг лекарств для лечения артрита коленного сустава: список названий Эффективные препараты для суставов и хрящей: список названий
Эффективные препараты для суставов и хрящей: список названий


 Список самых эффективных мазей от артрита суставов
Список самых эффективных мазей от артрита суставов Чем опасен синдром позвоночной артерии при шейном остеохондрозе: мнения специалистов и лучшие методики лечения
Чем опасен синдром позвоночной артерии при шейном остеохондрозе: мнения специалистов и лучшие методики лечения Компрессы с димексидом для лечения болезней суставов
Компрессы с димексидом для лечения болезней суставов Всегда здоровая спина: зарядка и популярные методики лечения шейно-грудного остеохондроза
Всегда здоровая спина: зарядка и популярные методики лечения шейно-грудного остеохондроза