Содержание
- 1 Ревматоидный артрит кистей рук не пропусти симптомы
- 2 О чем говорят данные анализов
- 3 Профилактика развития горбика на спине
- 4 Острый сосудистый ревматизм
- 5 Лечение: на контроле специалиста
- 6 УЗИ сосудов
- 7 Методы диагностики
- 8 Биохимические анализы крови
- 9 Признак Fouche (Тест McMurray)
- 10 Причины возникновения боли в суставе
Ревматоидный артрит кистей рук не пропусти симптомы
Ревматоидный артрит кистей рук, как и другие виды ревматоидного артрита относится к аутоиммунным заболеваниям, при котором иммунитет организма начинает разрушать собственные клетки, воспринимая их как чужеродные. Возникает воспаление, деформация и разрушение суставов и сильная боль. Провоцирующими факторами возникновения болезни могут быть инфекционные заболевания, травмы, переохлаждения и в значительной мере – стресс.
- Лечение
- Видео по теме
Симптомы ревматоидного артрита кистей рук:
- онемение, скованность при сгибании и разгибании пальцев, особенно по утрам;
- длительные боли и хроническая усталость;
- припухлость, покраснение, образование подкожных узелков;
- скрип, деформация, симметричное воспаление суставов;
- повышение температуры.
С развитием болезни любые движения руками отзываются резкой болью, досаждает скованность и ощущение бессилия рук, невозможность выполнять простейшие действия, такие как застегивание пуговиц, поднятие чашки, или нарезание хлеба ножом. При этом возникает общая слабость, недомогание, может повышаться температура. Наиболее сильная боль и скованность появляется утром. Вначале болезни на боль зачастую не обращают внимания, она непродолжительная, но в дальнейшем состояние ухудшается. Боли при ревматоидном артрите кистей наиболее сильные по сравнению с другими видами ревматоидного артрита. Наблюдается большая склонность к деформации пястно-фаланговых и межфаланговых суставов.
Наиболее распространены два типа деформаций. В первом случае возникает искривление пальца у ладони и его крайнего снаружи сустава, а средний как правило не повреждается, поэтому палец выглядит скрюченным. Второй тип возникает при поражении среднего сустава пальца, который сгибается по направлению к ладони, а крайний снаружи сустав в обратном направлении. Это заболевание тяжело поддается лечению и часто приводит к деформации и разрушению суставов кисти.
Лечение
При лечении очень важно, на какой стадии находится заболевание, не произошли ли необратимые изменения. Когда же деформация и разрушение зашли слишком далеко, необходима замена пораженного сустава протезом хирургическим путем. Для более успешного лечения желательно установить причину, вызвавшую болезнь
Но в любом случаи нужно комплексное лечение, с использованием медикаментозных средств, физиолечения, лечебной гимнастики. При ревматоидном артрите кистей рук лечение деформаций осуществляется с использованием пальцевых или кольцевых шин
Для более успешного лечения желательно установить причину, вызвавшую болезнь. Но в любом случаи нужно комплексное лечение, с использованием медикаментозных средств, физиолечения, лечебной гимнастики. При ревматоидном артрите кистей рук лечение деформаций осуществляется с использованием пальцевых или кольцевых шин.
Из лекарственных средств используют стероидные и нестероидные противовоспалительные, обезболивающие препараты, при наличии инфекции применяют антибиотики. В лечении применяются препараты, снижающие иммунитет, цитостатики. Биологические препараты (ингибиторы ФНО) назначаются для снижения воспаления. Существует сравнительно новый метод — терапия моноклональными антителами. А также назначаются витамины и хондропротекторы. Из методов физиотерапии наиболее часто используют прогревание. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Помимо основного лечения применяются компрессы с теплом и холодом попеременно, в результате расширяются и сужаются сосуды, облегчая кровоток, уменьшается отек. Для тренировки рук можно воспользоваться тренажерами из мягкого пенопласта. Существуют различные приспособления, позволяющие облегчить жизнь: «липучки» вместо пуговиц, открывалки для бутылок, облегченная посуда, удобные дверные ручки. Очень хорошим действием обладают такие увлечения, как вышивание, лепка, игра на пианино или другие подобные занятия.
httpv://www.youtube.com/watch?v=embed/AWh7HNwcvVU
О чем говорят данные анализов
На основании результатов анализов можно сделать выводы о наличии воспалительного заболевания, а также определить его принадлежность к тому или иному виду артрита.
Результаты ОАК
Общий анализ крови позволяет обнаружить наличие очага воспаления, но не обеспечивает классификацию заболевания. Наиболее важными показателями при диагностике артрита являются скорость оседания эритроцитов (СОЭ), а также количество гемоглобина и лейкоцитов. Нормой считаются показатели:
- лейкоциты 4,0-9,0×109/л;
- гемоглобин 120-150 г/л;
- СОЭ не выше 25 мм/ч.
На видео ниже представлена более полная информация об основных показателях ОАК.
При воспалительных заболеваниях количество лейкоцитов увеличено, потому что организм вырабатывает белые кровяные тельца для защиты от патогенных факторов и направляет их в «зону бедствия». Уровень гемоглобина, напротив, часто бывает снижен, поскольку жизненный цикл красных кровяных телец при воспалении укорачивается.
Самым надежным лабораторным методом, позволяющим обнаружить наличие воспалительного процесса, считается СОЭ. Помещенная в пробирку кровь постепенно разделяется: эритроциты, как более тяжелые частицы, оседают на дно, а легкие фракции остаются в верхнем слое. При воспалении белковый состав крови изменяется, и скорость оседания эритроцитов сразу же возрастает, достигая иногда 60 мм/ч и более.
Результаты биохимического исследования
Анализ крови на биохимию дает возможность выявить воспаление и степень его развития, а также характерные для того или иного вида артрита изменения состава плазмы и фирменных элементов крови.
Нормой считаются показатели:
- общий белок 63÷86 г/л;
- мочевая кислота 0,25÷0,50 ммоль/л;
- сиаловые кислоты 135÷200 у.е.;
- гаптоглобин 150÷2000 мг/л.
При артрите наблюдается рост количества вырабатывающихся в печени фибриногенов (они отвечают за свертываемость крови), повышается уровень участвующего в продуцировании красных кровяных телец гаптоглобина. Высокой чувствительностью обладает уровня С-реактивного белка в сыворотке крови: повышенное содержание этого элемента обнаруживается в первые сутки развития воспалительного процесса.
Результаты биохимического исследования используются для дифференциальной диагностики заболеваний суставов. Так, увеличение концентрации сиаловых кислот, которые образуются при распаде тканей, могут свидетельствовать о наличии заболевания ревматоидного типа, превышение нормы мочевой кислоты ― о подагрическом артрите.
Показатели ИФА
Иммуноферментный анализ основан на реакции «антиген-антитело» и проводится для идентификации возбудителя инфекционного артрита или типа аутоиммунной реакции организма, вызвавшей заболевание, он также дает возможность оценить степень тяжести заболевания.
Основные показатели иммуноферментного исследования крови:
Ревматоидный фактор. При проведении исследования выявляются антитела к изменившему при воспалении синовиальной оболочки сустава воспаления белку. В норме величина РФ не превышает 10÷14 ед/мл, резкое увеличение количества антител считается одним из характерных признаков ревматоидного артрита.
- Антитела к циклическому цитруллинированному пептиду. Атипичное для здорового организма белковое соединение цитруллин вырабатывается в синовиальной оболочке сустава при аутоиммунных воспалительных заболеваниях соединительной ткани, в частности, при ревматоидном артрите. Для их уничтожения организм продуцирует особые иммуноглобулины, которые связывают и нейтрализуют чужеродный пептид.
- Антитела к ЦЦП обнаруживаются у 70-80% больных РА, и появляются в сыворотке намного раньше других маркеров заболевания, иногда за год до проявления первых симптомов. Поэтому измерение уровня АЦЦП считается одним из эффективных и достоверных методов ранней диагностики артрита. Норма содержания антител к циклическому цитруллинированному пептиду ― 0÷3 ед./мл.
- Антистрептолизин О. Данный метод лабораторного исследования основан на определении количества антител к стрептококкам, и применяется для дифференциальной диагностики. Норма АСЛО для взрослого человека ― до 200 ед./мл. В случае ревматоидного артрита этот показатель не превышает нормы, он увеличивается при ревматизме, а также реактивном артрите, который развивается как осложнение после перенесенного инфекционного заболевания.
Анализы крови при артрите являются одним из наиболее эффективных методов дифференциальной диагностики, позволяющим исключить другие, схожие по симптомам заболевания, и обнаружить патологию в самом начале развития, а иногда даже до появления ее первых внешних признаков.
Профилактика развития горбика на спине
Острый сосудистый ревматизм
- Симптомы острого сосудистого ревматизма, стадии развития
- Проявления острого сосудистого ревматизма, течение
- Заболевания суставов при остром сосудистом ревматизме, суставные проявления ревматизма
- Сердечно-сосудистые проявления острого сосудистого ревматизма
- Заболевания органов дыхания при остром сосудистом ревматизме, проявления
- Заболевания нервной системы при остром сосудистом ревматизме, нервные проявления ревматизма
- Заболевания кожи при остром сосудистом ревматизме, кожные проявления ревматизма
- Пищеварительные проявления острого сосудистого ревматизма
- Заболевания почек при остром сосудистом ревматизме, почечные проявления ревматизма
- Эндокринные проявления при остром сосудистом ревматизме
- Заболевания глаз при остром сосудистом ревматизме
- Диагноз острого суставного ревматизма, клинические критерии
- Лабораторные исследования при остром сосудистом ревматизме
- Дифференциальный диагноз острого сосудистого ревматизма
- Клинические формы острого суставного ревматизма
- Как лечить острый сосудистый ревматизм
- Что делать при приступе острого сосудистого ревматизма
- Лекарственное лечение острого сосудистого ревматизма, препараты
- Cалицилат натрия и аспирин в лечение острого сосудистого ревматизма
- Антипирин, пирамидон (амидопирин) в лечении острого сосудистого ревматизма
- Лечение клинических форм сосудистого ревматизма
- Лечение после острой фазы сосудистого ревматизма
- Профилактическое лечение острого сосудистого ревматизма
- Продолжительность лечебной профилактики сосудистого ревматизма
- Необходимость профилактики острого сосудистого ревматизма
Лечение: на контроле специалиста
Заболеваниями, болями суставов занимаются ревматологи, хирурги-ортопеды. После диагностики врач сможет назначить комплексное, эффективное и индивидуальное лечение. Как правило, оно будет включать препараты, снимающие боль, воспаление и восстанавливающие структуру тканей сустава. Если заболевание касается (как покажут анализы) не только суставов, потребуется консультация и других специалистов.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Видео удалено.
| Видео (кликните для воспроизведения). |
Источники:
- Мазнев, Н. И. Лечение остеохондроза / Н. И. Мазнев. — М. : Лада, Этрол, 2007. — 352 c.
- Бархатова, Е. Ю. Комментарий к Жилищному кодексу Российской Федерации (с постатейными материалами) / Е. Ю. Бархатова. — М. : Велби, 2005. — 368 c.
- Здоровье ног. Избавляемся от варикоза, тромбофлебита и артроза. — М. : Рипол Классик, 2011. — 192 c.
УЗИ сосудов
УЗИ-диагностику проводят опытные и врачи медицинского центра на цифровых ультразвуковых системах экспертного класса Toshiba Aplio 400 и Xario. Оборудование соответствует высоким клиническим требованиям и обладает максимальной диагностической точностью. Области применения:
- кардиология;
- гинекология;
- педиатрия;
- ангиология;
- абдоминальные исследования;
- поверхностные органы;
- урология;
- костно-мышечная система.
УЗИ-диагностику проводят врачи как по основному месту нахождения Медицинского центра по адресу: ул. Фрунзе, д. 1, так и в нашем подразделении, расположенном по адресу: ул. Гудкова, д. 2а.
По гинекологии диагностику проводят врачи акушеры-гинекологи, прошедшие профессиональную переподготовку по ультразвуковой диагностике и практикующие УЗИ:
- органов малого таза;
- при сроке беременности до 10 недель;
- при сроке беременности 10-25 недель;
- при сроке беременности более 25 недель;
- при одноплодной беременности на сроке 16-39 недель с доплерометрией;
- при многоплодной беременности на сроке 16-39 недель с доплерометрией;
- доплерометрия сосудов плода и маточных артерий при одноплодной беременности;
- доплерометрия сосудов плода и маточных артерий при многоплодной беременности;
- УЗИ ТБС (дисплазия) для детей до 1 года.
В центре прием ведет врач, специализирующийся на УЗИ-диагностике сосудов:
- нейросонография (НСГ, ЭХО-ЭГ, УЗИ головного мозга у детей до 1 года);
- дуплексное сканирование вен нижних конечностей;
- дуплексное сканирование артерий нижних конечностей;
- дуплексное сканирование сосудов (вены+артерии) нижних конечностей;
- дуплексное сканирование сосудов верхних конечностей;
- дуплексное сканирование сосудов головы и шеи;
- транскраниальное дуплексное сканирование сосудов головного мозга;
- дуплексное сканирование брахиоцефальных сосудов (БЦА);
- ультразвуковое исследование почек + дуплексное сканирование сосудов почек;
- ультразвуковое дуплексное сканирование почечных сосудов;
Также, наши врачи проводят УЗИ-диагностику
- органов брюшной полости (печень, поджелудочная железа, желчный пузырь, селезенка, почки);
- органов брюшной полости с нагрузкой (оценка функционального состояния желчного пузыря);
- почек, надпочечников и забрюшинного пространства;
- полное обследование МПС у мужчин (почки, мочевой пузырь, простата, семенные пузырьки, остаточная моча);
- мошонки;
- мочевого пузыря;
- предстательной железы + мочевой пузырь;
- мягких тканей;
- слюнных желез;
- молочных желез;
- региональных лимфоузлов;
- щитовидной железы;
- тимуса (вилочковой железы);
- плевральной полости;
- эхокардиография (ЭХО-КГ);
- суставов (1 сустав);
- нейросонография (НСГ, ЭХО-ЭГ, УЗИ головного мозга у детей до 1 года);
- ТБС (дисплазия) для детей до 1 года;
- забрюшинного пространства, включая брюшную аорту.
Получите консультацию специалиста и пройдите УЗИ-диагностику в «Медицинском центре диагностики и лечения».
Приём ведут:
| Михайлов Николай АлексеевичВрач ультразвуковой диагностики | |
| Немцев Виктор ВасильевичВрач ультразвуковой диагностики | |
| Богуто Ольга НиколаевнаВрач ультразвуковой диагностики |
Методы диагностики
Для правильной диагностики заболевания и выявления причин, приведших к нему, врач направляет пациента на прохождение комплексного обследования. Лечение может назначаться только после подтверждения диагноза.
К современным диагностическим мероприятиям относятся следующие процедуры:
- рентгеновское исследование;
- компьютерная томография коленного сустава, благодаря которой врачи имеют возможность досконально изучить человеческие органы;
- магниторезонансная томография (МРТ);
- артроскопия коленного сустава – эта процедура сродни операции, но при ее выполнении происходит минимальная травматизация. Метод осуществляется при помощи артроскопа, с помощи которого врач может осматривать суставную полость изнутри;
- общий анализ крови;
- биохимический анализ крови является дополнительным методом исследования при подозрении на заболевания суставов;
- ревмопробы.
Человек должен осознавать, что запущенную болезнь лечить намного сложнее, чем ее первичную форму. Зачастую при осложнениях консервативные терапевтические мероприятия не приносят желаемого результата, и больному требуется операция.
Большинство людей доверяют эффективности современных фармацевтических препаратов, которые широко рекламируют по телевидению и на просторах интернета. Многие лекарства действительно способны обеспечить выздоровление, однако нужно помнить, что реакция на те или иные лекарства у каждого человека индивидуальна, поэтому назначать их может только врач.
Поэтому, заподозрив у себя заболевание суставов, человек должен идти не в аптеку, а на прием к доктору. Самолечение может не только отдалить процесс выздоровления, но и осложнить течение патологии.
Вполне вероятно, что самолечение может привести к временному облегчению, но это не означает, что болезнь полностью ретировалась. В будущем пациента, скорее всего, поджидает артрит, контрактура и потеря двигательной функции коленного сустава.
Биохимические анализы крови
Биохимические анализы при артрите помогают установить причину его развития. Обязательно определяется уровень мочевой кислоты. Ее повышенные значения при норме до 5,8 мг/дл позволяют предположить у пациента подагру, протекающую на фоне накопления в суставах и почках солей мочевой кислоты. Большое содержание мочевины в системном кровотоке обнаруживается при подагрических атаках. Устанавливаются уровни креатинина (конечного продукта креатин-фосфатной реакции) и мочевины (конечный продукт белкового метаболизма). Если параметры соответственно выше 110 мкмоль/л и 7,5 ммоль/л, то это указывает на поражение почечных структур, характерное для системных патологий, или вторичную подагру.

Обнаруженные в кровеносном русле биохимические компоненты могут стать маркером воспалительного процесса и его интенсивности. Например, во время обострения ревматоидного артрита обнаруживается высокий уровень гаптоглобина. Появление этого белка свидетельствует о разрушении большого количества эритроцитов. В процессе биохимических исследований устанавливаются количественные значения и таких компонентов:
- фибриноген — специфический белок плазмы в растворенном виде. При сворачивании крови именно из него формируются тромбы. У людей с ревматоидным артритом его содержится в сыворотке значительно больше нормы (2-4 г/л);
- сиаловые кислоты — производные нейраминовой кислоты, входящие в состав гликопротеидов, гликолипидов. Сыворотка здорового человека содержит их около 2,33 ммоль/л. Более высокие значения свидетельствуют о развитии воспалительного процесса в соединительных тканях суставов;
- серомукоиды — сывороточные гликопротеины (сложные белки, содержащие углеводы). Обычно при превышении нормальных значений указывает на прогрессирование ревматоидного или реактивного артрита, необходимость срочного врачебного вмешательства.

Выявляется и С-реактивный белок, который относится к протеинам острой фазы. Концентрация таких белков всегда высока при сильном воспалении. Его обнаружение позволяет предположить наличие у пациента инфекционного, реактивного, ревматоидного артрита.
С-реактивный белок усиленно продуцируется иммунной системой в ответ на внедрение в организм патогенных бактерий или агентов аллергии. Установление его количества позволяет дифференцировать артриты от артрозов, не сопровождающихся интенсивным воспалением. Уровень С-реактивного белка не является специфическим диагностическим маркером артритов аутоиммунного или инфекционного происхождения. Но его повышение практически всегда наблюдается при системных патологиях, которые поражают суставные структуры одновременно или последовательно вместе с внутренними органами.
Признак Fouche (Тест McMurray)
Методика:
- больной лежит на спине, поврежденная нога максимально согнута в тазобедренном и коленном суставе;
- кистью одной руки врач обхватывает коленное сочленение, а другой рукой – стопу;
- сначала в положении крайней наружной, далее внутренней ротации доктор производит пассивное разгибание коленного сустава больного до 90
Оценка ситуации:
- Если при разгибании в состоянии наружной ротации и отведения ноги у пациента возникла боль, она является свидетельством повреждения внутреннего мениска.
- На повреждение наружного мениска указывает боль при внутренней ротации.
- Щелчок в положении максимального сгибания характерен для разрыва заднего рога, при котором происходит ущемление оторванного куска.
- Крепитация, возникающая при сгибании на 90, типична для повреждения мениска в средней его части.
Тест скольжения, проводимый на диагностирование нестабильности надколенника.
Методика проведения:
- пациент находится в положении «лежа на спине»;
- врач стоит на противоположной к больному суставу стороне;
- первым и вторым пальцем руки доктор обхватывает проксимальную часть надколенника, а другой рукой – его дистальную часть;
- далее первыми пальцами врач пытается сместить надколенник наружу над мыщелком бедра, в это же время вторыми пальцами рук он поддерживает наколенник – так проводится латеральный тест;
- при выполнении медиального теста доктор вторыми пальцами рук пытается сместить наколенник в обратную сторону.
При существующем подозрении на чрезмерное латеральное смещение надколенника, при помощи этого теста можно добиться стабильности. В этом случае тест должен выполняться при сокращенной четырехглавой мышце. Больной должен поднять над столом выпрямленную ногу, доктор оценивает при этом движение надколенника.
Латеральный и медиальный тесты скольжения позволяют медикам дать оценку степени напряженности латерального и медиального ретинакулюма. Для сравнения такое тестирование проводится одновременно на обоих коленах. Врач, не меняя положения рук, может оценить степень переднего смещения надколенника.
Если состояние коленного сустава в норме, надколенники двигаются симметрично без характерного хруста и тенденции к вывиху. Увеличение латерального или медиального смещения указывают на слабость связочного аппарата коленного сочленения, врожденный подвывих или вывих надколенника.
Крепитация или хруст во время движения надколенника свидетельствует о присутствии хондропатии или ретропателлярного остеоартроза. Врач может расширить этот тест, не меняя при этом положения рук, смещая надколенник дистально. Снижение дистальной подвижности указывает на высокое стояние надколенника или патологическом укорочении прямой мышцы бедра.
Причины возникновения боли в суставе
Она может быть симптомом различных заболеваний либо самостоятельной болезнью. К основным причинам ее появления относят:
- Механические повреждения сустава. Сюда включают растяжения сухожильно-связочного аппарата, травмы, регулярные спортивные перегрузки и влияние избыточного веса пациента;
- Сосудистые нарушения. Продолжительный мышечный спазм, повышенная ломкость сосудов, приводящая к кровоизлиянию в сустав;
- Опухолевые процессы. Разрастание тканей в околосуставной сумке приводит к сдавливанию нервных окончаний;
- Воспалительные процессы именно в суставе (суставах) или в организме в целом;
- Дистрофические или дегенеративные изменения;
- Отдаленные заболевания и состояния. Инфаркт миокарда может проявиться болью в плече, заболевания органов малого таза «отдают» в крестец и пр.
Часто жалобы на ухудшение состояния сустава не исчерпываются только болевыми ощущениями. Имеют место отек, повышение температуры тела в общем или кожных покровов над суставом, гиперемия (покраснение), ограничение подвижности и функциональности. В этом случае корректнее будет говорить уже о суставном синдроме.
 Как и зачем проводится пластика передней крестообразной связки коленного сустава?
Как и зачем проводится пластика передней крестообразной связки коленного сустава?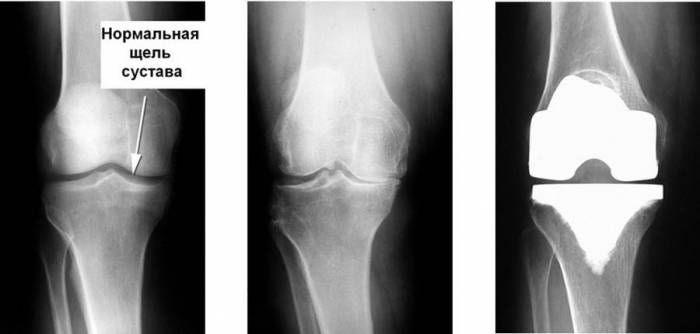 Больничный лист после эндопротезирования коленного сустава
Больничный лист после эндопротезирования коленного сустава

 Лечение повреждения внутреннего мениска коленного сустава
Лечение повреждения внутреннего мениска коленного сустава Медикаментозная блокада боли в суставах: семь бед
Медикаментозная блокада боли в суставах: семь бед Точечный массаж: секретные китайские техники избавления от болей
Точечный массаж: секретные китайские техники избавления от болей Как выполняется тейпирование коленного сустава при артрозе
Как выполняется тейпирование коленного сустава при артрозе