Содержание
Травмы сустава
Травматические повреждения стоп встречаются очень часто, причем около 20-30% случаев приходится на предплюсно-плюсневые сочленения в сочетании с костями плюсны. Изолированное повреждение сустава Лисфранка диагностируется очень редко (менее 1% от всех переломов и 2% от всех вывихов), чаще всего он травмируется добавочным образом при переломах плюсневых костей или при сочетанной травме стопы, когда нарушается целостность многих ее структур.
Такая небольшая частота изолированных травм сустава объясняется его высокой стабильностью и прочностью, защищенностью связками и суставными капсулами, а также разумным перераспределением нагрузки. Последнее замечание подтверждается и тем, что преобладающая часть пациентов с травмами сустава Лисфранка – это молодые мужчины, в возрасте до 35-40 лет, профессионально занимающиеся спортом или ведущие активный образ жизни.
В большинстве случаев диагностируются комбинированные травмы, когда переломы костей плюсны влекут за собой различные повреждения сустава Лисфранка.
Еще почитать:Первая помощь при вывихе стопы
По характеру эти состояния классифицируются так:
- переломы (полные и неполные, закрытые и открытые);
- вывихи (частичные или полные), происходящие вследствие разрыва или растяжения связочных структур. При этом теряется стабильность суставных сочленений, и кости плюсны теряют правильную ориентацию: они «уходят» в подошвенную или тыльную сторону, в латеральном или медиальном направлении.
В случаях вывихов чаще встречаются латеральные и тыльные формы повреждений. Иногда, при очень тяжелых травмах стопы, поврежденные косточки плюсны могут находиться в различных плоскостях и иметь неодинаковое направление. При этом очень сильно травмируются и хрящевые структуры сустава Лисфранка.
В зависимости от того, как будут располагаться плюсневые кости после повреждений, травмы подразделяются следующим образом:
- внутренние и наружные;
- тыльные и подошвенные;
- дивергирующие, или расходящиеся;
- комбинированные, или множественные.
Немалый процент травм стопы происходит во время занятий спортом
Симптомы
При развитии воспаления из-за инфекции или травмы патология обычно начинается остро и проявляется ярко выраженными признаками. Боль при этом сильная, часто пульсирующая. Она становится более интенсивной при движении или пальпации пораженного места. Область сустава опухает, кожа краснеет, становится горячей. Может повыситься общая температура тела. Подвижность стопы сильно нарушена, часто невозможно даже наступить на ногу. Такие симптомы заставляют пациента обратиться за медицинской помощью, и лечение начинается вовремя.
Но довольно часто люди с воспалением связок стараются справиться с болью и дискомфортом самостоятельно. Связано это с тем, что неинфекционный лигаментит характеризуется неявными, постепенно нарастающими признаками. Многие пациенты считают, что просто переутомились, поэтому обходятся обезболивающими мазями. Но это может привести к серьезным осложнениям. Поэтому при любых болях в стопе необходимо как можно раньше обратиться к врачу.
Характерным признаком воспаления связок является тупая боль, локализующаяся в области пораженных связок. Но она может распространяться на всю стопу. Боль усиливается при нагрузках, а также когда начинается движение после длительной неподвижности. Особенно часто затрагивается голеностопный сустав. При этом нарушается его подвижность, развивается отек, иногда возникает чувство онемения. Появляется выраженный дискомфорт при передвижении, часто из-за отека невозможно носить привычную обувь.

Осложнения
Для лечения переломов и переломовывихов предплюсне-плюсневых костей не применяются рецепты народной медицины. Такого рода травмы требуют обязательного врачебного вмешательства, так как необходимо вправить кости на место, чтобы сустав нормально восстанавливался.
Кроме того, из-за смещения костей сустав начинает перетираться и разрушаться, в последствии возникают хронические боли. Деформированная стопа перестает выполнять нормальную амортизирующую функцию, что приводит к разрушению голеностопных, коленных и тазобедренных суставов.
При открытых травмах возможно заражение раны и ее нагноение, как следствие, может возникать заражение крови и другие осложнения. Открытые переломы требуют немедленной госпитализации и хирургического лечения.
При своевременном обращении к врачу, вылечить заболевание в большинстве случаев удается без последствий для дальнейшей жизни. Со временем стопа полностью восстанавливается и ее функция нормализуется. Но стоит помнить, что чем раньше было начато лечение переломовывиха, тем лучше будет прогноз.
Осложнения
Если пациент отказывается от лечения в больнице и стопа восстанавливается самостоятельно, а кости при этом находятся в неправильном положении, пациента с вероятностью в 90% останется инвалидом и будет хромать даже после того как кости срастутся.
Кроме того, из-за смещения костей сустав начинает перетираться и разрушаться, в последствии возникают хронические боли. Деформированная стопа перестает выполнять нормальную амортизирующую функцию, что приводит к разрушению голеностопных, коленных и тазобедренных суставов.
При открытых травмах возможно заражение раны и ее нагноение, как следствие, может возникать заражение крови и другие осложнения. Открытые переломы требуют немедленной госпитализации и хирургического лечения.
При своевременном обращении к врачу, вылечить заболевание в большинстве случаев удается без последствий для дальнейшей жизни. Со временем стопа полностью восстанавливается и ее функция нормализуется. Но стоит помнить, что чем раньше было начато лечение переломовывиха, тем лучше будет прогноз.
Анатомия стопы: сустав Шопара
Связка сустава Шопара волнообразной формы, расположена у края тыльной поверхности пятки. Практически сразу она разветвляется, формируя медиальную и латеральную связки. В разрезе сустав напоминает латинскую букву S в лежачем положении, внешне его щель определяется лодыжками и передним суставным краем большеберцовой кости.
Голень – часть ноги от колена до пятки, состоящая из двух костей: большеберцовой (расположенной медиально), малоберцовой (находящейся латерально) и надколенной чашечки. Данные трубчатые кости имеют внизу внутренний и наружный отростки.
Малоберцовая кость имеет практически одинаковую длину с большеберцовой, но гораздо тоньше ее. Тело кости трехгранное призматической формы, изогнуто сзади и скручено по продольной оси.
Устроена стопа и функционирует как упругий подвижный свод, задача которого создать определенную возвышенность, чтобы человек опирался на отдельные точки, а не на всю ступню. Такая анатомия стопы позволяет избежать перенапряжения в мышцах и суставах. Благодаря сводчатому строению человек может ходить прямо.
Нервы стопы
В результате сокращения мышц голени и стопы, человек может совершать движения стопой. Группа мышц голени:
- Передняя группа – большеберцовая мышца и длинные разгибательные пальцы. Латеральная группа мышц – длинная малоберцовая и короткая малоберцовая мышца.
- Задняя группа самая мощная – трехглавая мышца голени, длинный сгибатель всех пальцев, подошвенная и задняя большеберцовая мышца.
Каждый сустав сообщается с центральной нервной системой, в том числе и стопа. Связь поддерживается за счет периферических нервов:
- задний большеберцовый;
- поверхностный;
- глубокий малоберцовый;
- икроножный.
Система нервных волокон отвечает за ощущения: чувство холода, тепла, прикосновения, боль, положение в пространстве. Они передают нисходящие импульсы от ЦНС к периферии. Такая стимуляция провоцирует произвольные сокращения мышц и ряд рефлексов.
Причиной вывиха может стать внезапное падение с опоры на ступню, резкий и сильный удар по выступающей средней части. Как правило, повреждения спровоцированы непрямым механизмом травмы под действием большой силы.
Особенности диагностики
После травмы пациент должен как можно быстрее обратиться к хирургу или травматологу поликлиники или в травматологический пункт. При осмотре пострадавшего доктор собирает жалобы и данные анамнеза (факт травмирования), тщательно изучает патологические симптомы. Но, чтобы окончательно установить тип повреждения стопы и, в частности, сустава Лисфранка, необходимо провести дополнительные исследования.
Самым распространенным и доступным является рентгенологическое исследование, которое осуществляется в 3 проекциях: прямой, боковой и косой, то есть под углом 30 градусов. Если смещение костных структур достаточно выражено, то на рентгеновских снимках четко определяются линии перелома и отрыва костных фрагментов, расширение межкостных промежутков, признаки несоответствия поверхностей костей друг другу.
В этих случаях диагностика происходит быстро и достоверно, но иногда она может затрудняться. В частности, диагностические неточности могут объясняться наложением теней от костей предплюсны друг на друга, что может визуально создать линию перелома. Чтобы исключить эти моменты, необходимо, например, произвести также рентгенограмму здоровой стопы и сравнить между собой полученные данные.
Рентгенологическое исследование по-прежнему остается важнейшим методом диагностики травм
К сожалению, уточнить тип повреждения связок и сухожилий с помощью рентгена не удается, поэтому часто следующим диагностическим этапом становится компьютерная томография. Данный способ позволяет «увидеть» мельчайшие подробности травмы, которая затронула костные, хрящевые или мягкотканые структуры сустава Лисфранка, а также диагностировать скрытые повреждения стопы.
Если обращение за медицинской помощью произошло поздно, если травма является множественной и тяжелой, если не были использованы все терапевтические ресурсы, то очень вероятно формирование серьезных осложнений после травм сустава Лисфранка. К ним относятся стойкая деформация стопы, артроз посттравматической природы, хронический болевой синдром.
Патогенез
Для
описания патогенеза синдрома полой стопы было предложено большое количество
теорий. Duchenne и сотрудники связали возникновение высокого свода
стопы с внутренним мышечным дисбалансом. Другие теории делают акцент на внешних
мышцах, а также на совместном действии внутренних и внешних мышц, вызывающем
дисбаланс.
Mann и соавторы (1992) в своей работе привели описание патогенеза синдрома полой стопы, вызванного БШМТ. Характер деформации, по их предположению, должен определяться взаимодействием мышц-агонистов и мышц-антагонистов. При БШМТ передняя большеберцовая и малоберцовая мышцы ослабевают. Одновременно с этим антагонисты – задняя большеберцовая и длинная малоберцовая мышцы – начинают превосходить другие мышцы по силе, оттягивая стопу на себя и тем самым деформируя её. В частности, длинная малоберцовая мышца подавляет действие передней большеберцовой мышцы, вызывая плантарную флексию первой плюсневой кости и вальгусную деформацию носка. Задняя большеберцовая мышца преобладает над короткой малоберцовой мышцей, способствуя аддукции носка. Одновременно с возникающими во внутренних мышцах контрактурами происходит задействование длинного разгибателя пальцев стопы в процессе дорсальной флексии голеностопа, что провоцирует скручивание пальцев. На боковые связки голеностопного сустава может быть оказана повышенная нагрузка, если носок повёрнут кнаружи, а пятка – вовнутрь, что впоследствии может создать риск потери равновесия.
Online-консультации врачей
| Консультация специалиста банка пуповинной крови |
| Консультация невролога |
| Консультация анестезиолога |
| Консультация стоматолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация неонатолога |
| Консультация пластического хирурга |
| Консультация сексолога |
| Консультация гинеколога |
| Консультация гастроэнтеролога детского |
| Консультация инфекциониста |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация специалиста по лечению за рубежом |
| Консультация проктолога |
| Консультация дерматолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Лечение травматических повреждений

По врачебно-диагностической инструкции, для диагностики повреждений суставов Шопара и Лисфранка делают одновременную сравнительную рентгенограмму здоровой и повреждённой ноги в 2 проекциях, причём дважды – с осевой нагрузкой и без. В сложных случаях возможно надо будет сделать КТ или МРТ, а при переломах ладьевидной кости потребуются дополнительные рентгеновские снимки в косых проекциях.
При получении травмы области линии Лисфранка следует приготовиться к тому, что врач проведёт диагностическую процедуру пальпационной проверки нестабильности этого сустава, которую, в силу её крайней болезненности, выполняют под местной анестезией. Консервативное лечение применяется при ушибах, растяжениях, трещинах и незначительных вывихах или подвывихах, которые поддаются ручному вправлению.
Назначается:
- обезболивающие противовоспалительные нестероидные и противоотёчные препараты;
- ношение утягивающего эластичного голеностопа, полужёсткого или жёсткого ортеза-сапожка;
- хождение на костылях, сроки которого зависят от вида и степени тяжести травмы;
- ЛФК, массаж, физиопроцедуры;
- ношение ортопедических стелек или обуви.

При тяжёлых вывихах, а тем более при переломовывихах, применяют:
- в первую очередь, фасциотомию – при подозрении на повышение внутрифутлярного давления в стопе выше 30 мм рт.ст., которое может привести к острому некрозу скелетных мышц, ампутации конечности, а при отсутствии должного лечения, к летальному исходу;
- открытое восстановление целостности (репозицию) костных обломков, с предварительным открытым вправлением вывиха или подвывиха сустава;
- фиксацию места сломов спицами Киршнера, рентгенологический контроль её правильности, и только затем трансартикулярную установку одного или нескольких болтов (пластин), а при прогрессивном смещении переднего отдела стопы кнаружи или при коллапсе сводов стопы, во избежание развития посттравматического артроза – полный артродез суставной линии Лисфранка.;
- при необходимости – сшивание или удаление остатков порванных связок;
- ношение жёсткого ортеза и хождение на костылях в течение 2-8 недель.
Спицы Киршнера вынимаются через 8 недель, а болты или пластины – по результатам контрольных снимков, спустя 3-12 месяцев. Ношение стелек или ортопедической обуви после иммобилизационного периода – обязательная часть лечения и реабилитации.

Основной вид лечения, начинающийся со 2-го дня после операции, – это лечебная физкультура: гимнастические комплексы, упражнения с преодолением сопротивлений и отягощений, дозированные плавание, ходьба, бег. Нагрузки на стопу и увеличение амплитуды движений происходят плавно и постепенно.
Вспомогательные виды лечения травматических повреждений Шопарова или Лисфранкова суставов, или их «ключей» – медикаментозная (обезболивающая, противоотёчная и усиливающая кровоснабжение) терапия, физиотерапевтические методики, массаж и самомассаж, иглорефлексотерапия, грязе- и бальнеолечение.
На окончательную разработку и укрепление повреждённого сустава Лисфранка или Шопара, и возвращение к полной физической активности может потребоваться от 9 до 24 месяцев.
Лечение
Лечение синдрома полой стопы заключается в том, чтобы вернуть пациенту возможность передвигаться без каких-либо проблем и боли. Пациент должен понять, что хирургическое вмешательство не способно полностью исправить деформацию стопы. Основная цель хирургического лечения заключается в увеличении площади контакта между стопой и поверхностью, а также избавление от боли. Многократное проведение хирургических процедур может быть необходимым, особенно если деформация стопы прогрессирует. Хирургические процедуры проводят как над мягкими тканями, так и над костной. Практикуемая в их рамках транспозиция сухожилий и остеотомия позволяют скорректировать деформацию без необходимости проведения артродеза.
Клинические тесты
Для оценки подвижности подтаранного сустава задействуют тест Коулмана (Coleman block test). Деревянный брусок толщиной 2,5 мм подкладывают под наружную часть стопы, ее первая плюсневая кость при этом свисает с бруска и оказывается плантарно согнутой. Если пятка из повёрнутого вовнутрь или кнаружи положения возвращается в нейтральное, то сустав подвижен. В противном случае он оказывается жёстким. Кроме того, в рамках клинических тестов проводят также измерение пяточного угла.
Физиотерапевтическое лечение
Предложенные
стратегии консервативного лечения обычно включают в себя методы снижения и
перераспределения плантарной нагрузки с применением ортезов для стопы и
специализированной обуви с поддерживающими подушками. Применяемый ортез должен
выполнять следующие задачи:
- Увеличивать площадь контакта подошвы стопы с поверхностью. Перегрузка головок плюсневых костей является результатом малого контакта подошвы и поверхности ввиду слишком высокого свода стопы и ограниченной дорсальной флексии голеностопа. Увеличение площади контакта способствует переносу нагрузки с головок плюсневых костей на свод стопы (уровень доказательств – 4).
- Предотвращать избыточную супинацию стопы. Боковое смещение лодыжки и оси подтаранного сустава часто связаны с формированием полой стопы. Такое положение приводит к повышенному крутящему моменту мышцы-супинатора вокруг оси подтаранного сустава.
- Противодействовать недостаточной пронации и супинации. Дестабилизация пятки обусловлена боковым смещением оси подтаранного сустава. При подвижной форме синдрома полой стопы излишняя эластичность поперечного сустава предплюсны осложняет заключительный этап фазы опоры цикла ходьбы. Патологическое состояние носка стопы способствует супинации поперечного сустава предплюсны, приводящей к избыточной пронации пятки. Некоторые пациенты с полой стопой страдают одновременно от латеральной дестабилизации голеностопа в ходе фазы опоры и от пронации пятки на заключительном этапе фазы опоры. В целях лечения полезными могут оказаться такие приёмы, как растяжка и укрепление напряжённых и слабых мышц, дебридмент плантарных мозолей, мобилизация костей, массаж и хиропрактические манипуляции над стопой и лодыжкой (уровень доказательств – 5).
- Для нивелирования высокого свода стопы и предотвращения натирания пальцев возможно применение различных ортопедических аппаратов, в частности, ортопедической обуви с подошвой, повторяющей свод стопы. В случае варусных деформаций возможна модификация обуви ортопедическим клином. Применение шины при свисании стопы или лёгких деформациях может позволить пациенту перемещаться; однако пациентам с пониженной чувствительностью стопы рекомендуется применение шин с подкладками из полимерных пен, а также частый осмотр кожи на предмет образования язв (уровень доказательств – 1b).
Хирургическое лечение
Хирургические
методы борьбы с синдромом полой стопы основаны в большинстве своём на
транспозиции сухожилий. Они включают в себя следующие подходы:
- Коррекция pes cavovarus.
- Коррекция плантарной флексии первой плюсневой кости посредством осуществления искусственной дорсальной флексии.
- Коррекция варусного положения стопы при помощи латеральной остеотомии пяточной кости.
- Артродез предплюсне-плюсневого / подтаранного суставов.
- Артродез первого предплюсне-плюсневого сустава, латеральная остеотомия пяточной кости.
Первая помощь
Помощь при растяжениях заключается в прикладывании льда и обездвиживании поврежденного суставного сочленения. Дальнейшим лечением должен заниматься врач.
Сухой лед нужно приложить на 20 мин. Для обездвиживания сустава необходимо наложить тугую повязку, но не более чем на 2 ч. Сверху можно прикладывать холод на 20 мин, это уменьшит болевые ощущения. Как только прошло 2-3 ч., холодный компресс можно повторить.
Определить степень повреждения сможет только специалист, поэтому обратиться в травмпункт нужно обязательно.
Если боль не проходит, а, наоборот, только усиливается, а отек и гематома увеличивается, то важно исключить вероятность перелома. Визуально отличить растяжение от перелома невозможно

 Что может означать покраснение кожи на руках
Что может означать покраснение кожи на руках Почему немеет левая рука с пальцами и чем это может быть опасно
Почему немеет левая рука с пальцами и чем это может быть опасно Тутор на коленный сустав orlett
Тутор на коленный сустав orlett




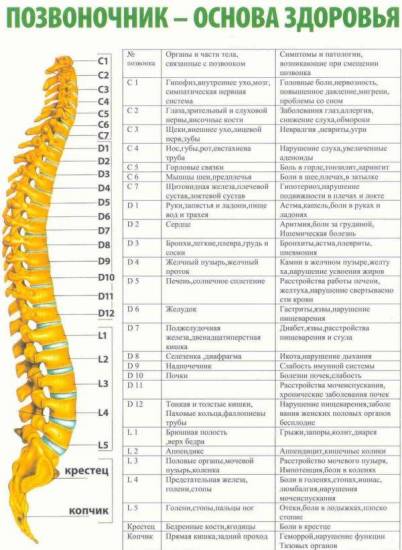 Мрт может ли не показать грыжу позвоночника
Мрт может ли не показать грыжу позвоночника Под кожей появилось уплотнение в виде шарика: что это может быть?
Под кожей появилось уплотнение в виде шарика: что это может быть? Как долго может болеть спина после пневмонии
Как долго может болеть спина после пневмонии