Содержание
- 1 Причины возникновения
- 2 Симптомы
- 3 Консервативное лечение
- 4 Основы питания при дегидратации межпозвоночных дисков
- 5 Лечение
- 6 Клиническая картина
- 7 Классификация
- 8 Высота межпозвоночных дисков снижена: что это значит, причины снижения в поясничном, шейном отделе – Красота и здоровье
- 9 Что это за патология?
- 10 Стадии и виды остеохондроза
- 11 Принципы лечения шейного остеохондроза
- 12 Диагностика заболевания
Причины возникновения
По мере старения организма межпозвонковый остеохондроз в той или иной степени наблюдается у каждого человека. Но если организм испытывает постоянно влияние негативно воздействующих на позвоночный столб факторов, то костно-хрящевые структуры разрушаются быстро и вся неприятная симптоматика болезни возникает еще в достаточно молодом возрасте.
Остеохондроз чаще всего развивается под воздействием сразу нескольких причин и все их необходимо учитывать, чтобы в процессе лечения добиться наиболее оптимального результата.
Межпозвонковый остеохондроз развивается вследствие негативного влияния нижеперечисленных факторов:
- При постоянной гиподинамии. То есть дегенеративные изменения наступают чаще всего при малоподвижном образе жизни.
- Нарушенного обмена веществ.
- Инфекционных заболеваний.
- Избыточного веса.
- Неправильного питания – употребления жирной, мало витаминизированной пищи, различных пищевых добавок.
- Травм и повреждений тел позвонков.
- Заболеваний опорно-двигательной системы, к этой группе можно отнести и искривление позвоночника, плоскостопие.
- У женщин значительно повышается нагрузка на позвоночный столб во время беременности и при постоянном ношении высоких каблуков.
- Эмоциональные стрессы.
- Вредные привычки – курение, злоупотребление алкоголем.
Определенное влияние на развитие межпозвонкового остеохондроза имеет наследственный фактор. Под влиянием всех этих провоцирующих причин значительно нарушается кровообращение в межпозвонковых структурах, замедляются обменные процессы, в ткани и клетки поступает недостаточное количество микроэлементов и витамином. То есть создаются все условия для возникновения воспалительных и дистрофических изменений в дисках.
Нажмите для увеличения — ЛФК при остеохондрозе любого отдела позвоночника
Факторы, способствующие развитию остеохондроза шейного отдела позвоночника:
- Неправильная осанка и наличие сколиоза
- Избыточный вес
- Гиподинамия, сидячая работа
- Ранее перенесенные травмы позвоночника
- Нарушение обмена веществ
- Большие физические нагрузки
- Стрессы и постоянное нервное напряжение
- Низкий уровень физической подготовки
- Наследственная предрасположенность
- Привычные неправильные положения тела, например, удержание телефонной трубки плечом
- Постоянное напряжение спины, шеи ввиду особенностей работы (напряженное состояние в сидячем положении) у водителей, офисных служащих.
- Аномалии развития в шейном отделе позвоночника
Структура и строение межпозвоночных дисков позволяют выдерживать огромные нагрузки, которые ежедневно испытывает организм человека. Даже во время ходьбы и бега позвоночник получает определенную нагрузку, которая у каждого человека разнится в зависимости от массы тела, роста и иных индивидуальных особенностей.
Если рассматривать строение межпозвонковых дисков, можно выделить следующие элементы:
- кольцо – состоит из ткани, которая по своей структуре похожа на сухожилия;
- ядро – состоит из волокнистой ткани, которая по структуре схожа с хрящами.
По своему строению межпозвоночные диски не предполагают наличия кровеносных сосудов, поэтому питательные вещества к ним могут поступать только из окружающих тканей, например, мышц.
Стоит учитывать, что все части позвоночника между собой соединены непосредственно ядром диска, поэтому при ограничении в поступлении питательных веществ происходит обезвоживание тканей, сами диски становятся хрупкими.
Все это приводит к снижению высоты межпозвоночных дисков. В случае, если питание тканей не улучшается и не восстанавливается, ядро диска может затвердеть и по своей структуре стать похожим на костную ткань. Чаще всего именно таким образом и развивается остеохондроз.
При этом вместе с изменением высоты происходит и развитие иных патологий:
- протрузия диска наблюдается в случае отсутствия повреждения фиброзного кольца;
- грыжа возникает в случае нарушения целостности фиброзного кольца.
Симптомы
Патология проявляет себя различными симптомами в зависимости от стадии развития и причин появления. В самом начале изменение высоты дисков проходит практически бессимптомно, не проявляясь в состоянии покоя и даже при определенных нагрузках.
Некоторые пациенты отмечают небольшую скованность в движениях и некоторый дискомфорт во время наклонов, проходящий после небольшой разминки.
По отделам позвоночника
Развитие патологии в дальнейшем чаще всего сопровождается болью. При этом симптомы отличаются в зависимости от отдела позвоночника, в котором происходят деструктивные изменения:
- Снижение высоты дисков в шейном отделе позвоночника чаще всего происходит в результате развития остеохондроза и сопровождается головными болями, скованностью движений, дискомфортом в области плеч. Сопутствующими симптомами можно считать головокружение, онемение рук и боли в грудной клетке. Возможны перепады давления, слабость. Чаще всего все эти симптомы проявляются в результате сдавливания межпозвоночными дисками позвоночной артерии.
-
Изменение высоты межпозвоночных дисков в грудном отделе проявляется слабым болевым синдромом в области позвоночника и грудной клетки. Похожие симптомы вызывают гастрит и межреберная невралгия, поэтому следует особенно внимательно относиться к сопутствующим симптомам, например, к появлению онемения в конечностях и дискомфорту в области грудины.
- Дистрофические изменения межпозвоночных дисков поясничного отдела чаще всего провоцируют развитие протрузии и грыжи. Наиболее явными симптомами являются острые боли в области поясницы, бедер и ног. Скованность движений может проявляться не только утром, но и в течение дня. При прогрессировании патологии наблюдается появление парестезии и слабости в ногах.
Если нарушения наблюдаются в нескольких отделах сразу, то речь идет о распространенном остеохондрозе.
При этом стоит отметить, что лечение следует начинать как можно быстрее, чтобы снизить риск развития дальнейших нарушений и ухудшения состояния.
В случае, если пациента беспокоят боли и дискомфорт в области шеи и головы, а он не знает, что это, значит, снижение высоты межпозвонковых дисков шейного отдела прогрессирует и требует немедленного лечения.
Консервативное лечение
Первым этапом лечения дегидратации межпозвоночного диска является использование консервативной терапии.
Она включает в себя:
- Медикаментозные средства — противовоспалительные, обезболивающие препараты.
- Физиотерапию — электрофорез, магнитотерапию.
- Массаж.
- Лечебную гимнастику.
- Рефлексотерапию.
При развитии острого болевого синдрома доктор назначает пациенту обезболивающие препараты, если они не могут устранить болевой сидром, назначают новокаиновую блокаду той области, где боль выражена особенно сильно.
Рекомендацией правильного лечения является постоянное ношение ортопедического корсета. Он способен облегчить острые боли в области спины и выровнять осанку. За счет ортопедического эффекта и правильно распределенной нагрузки корсет помогает «разгрузить» самые напряженные участки позвоночника. При ношении корсета спина фиксируются в строго определенном положении, пояс способствует снижению нагрузки со спины, способствует повышению мышечного тонуса, снижает давление на межпозвоночные диски, а также приостанавливает разрушительное действие, смещение, и деформацию позвонков.
Основы питания при дегидратации межпозвоночных дисков
Рациональное и сбалансированное питание поможет предупредить прогрессирование патологии и улучшить состояние здоровья человека.
Основы правильного питания при дегидратации позвоночных дисков:
Употреблять достаточное количество жидкости. Диетологи советуют выпивать ежедневно не менее 2-х литров простой воды. При дегидратации межпозвоночных дисков рекомендуется увеличить потребление указанного объема жидкости до 2, 5-3 литров за сутки. Достаточное количество воды в организме способствует накоплению и удержанию жидкости в позвонках
Важно пить чистую простую воду, а не газированные напитки.
Кушать 5-6 раз за сутки маленькими порциями. Рациональное питание помогает избавить организм от лишних килограммов, что помогает значительно уменьшить нагрузку на позвоночник.
В основу меню включать белковые продукты
Важно составить рацион так, чтобы основная часть употребляемых продуктов приходилась на долю молочных продуктов, бобовых, рыбы нежирных сортов. Рекомендовано включать в меню и медленные углеводы (крупы), а вот от высококалорийных, сладких и жирных блюд необходимо полностью отказаться.
Для укрепления костного аппарата важно кушать продукты, обогащенные витаминами А, С, Е, В, Д, а также минералами — кальцием, магнием, фосфором.
В рационе больного обязательно должны присутствовать продукты, являющиеся натуральными хондропротекторами — холодец, заливное из рыбы, желе.
Важно полностью исключить употребление любого алкоголя, а также крепкого кофе. Резко ограничить следует соленые, копченые, острые блюда, выпечку, сладости.
О принципах здорового, сбалансированного рациона написано и сказано очень много, но правильно составить индивидуально меню нелегко. Нужно учитывать особенности именно вашего организма, наличие других хронических патологий. Поэтому грамотно разработать подходящий рацион лучше с врачом диетологом.
Лечение
Эффективное лечение всегда направлено не только на ликвидацию симптомов заболевания, но и, в первую очередь, устранение его причин. Так как патология чаще всего связано с дегенеративными изменениями в хрящах, то терапия должна быть направлена на улучшение питания хрящевой ткани.
Диета
Рацион должны составлять преимущественно свежие овощи и фрукты, а также молочные продукты, содержащие достаточное количество кальция. Рекомендуются также морепродукты, как источники Омега-3, полиненасыщенных кислот, белка и фосфора. Кондитерские изделия, сахар, алкоголь лучше исключить.
Они обладают высокой калорийностью и ведут к накоплению лишних килограммов и, как следствие, увеличивают нагрузку на позвоночник. Кроме того, при употреблении данных продуктов, кислотно-щелочной баланс сдвигается в кислую сторону, что крайне неблагоприятно сказывается на обмене веществ в целом и в костной и хрящевой ткани в частности.
Важно поддержание водный баланс. Чистой воды необходимо выпивать 1,5–2 литра в сутки в зависимости от веса пациента
Желателен прием хондропротекторов (глюкозамин и хондроитин сульфат) в виде биологически активных добавок. Особенно выраженный эффект прием хондропротекторов имеет на начальной стадии заболевания.
Протрузия дисков позвоночника
Медикаментозное лечение
Лекарственные препараты принимаются с целью устранения боли и воспаления. Наиболее часто применяют нестероидные противовоспалительные средства (Нимесулид, Ибупрофен, Диклофенак, Найз) и миорелаксанты, снимающие напряжение мышц за счет блокады нервно-мышечной передачи. К миорелаксантам относятся:
- Сирдалуд,
- Мидокалм,
- Баклофен.
При выраженном болевом синдроме применяют локальное введение местных анестетиков или кортикостероидов.
Лечебная физкультура
ЛФК (лечебная физкультура) является основой лечения патологии дисков. Ряд специалистов утверждает, что используя лечебную гимнастику наряду с правильным питанием, можно полностью восстановить объем движений и устранить болевой синдром. Правильное выполнение упражнений позволяет улучшить кровообращение, а, следовательно, и питание диска, снять мышечные спазмы, устранить смещение диска и выровнять его содержимое, укрепить мышечный корсет и связочный аппарат.
При любой патологии межпозвоночного диска приступать к занятиям можно только после установления точного диагноза и подбора индивидуальной программы тренировок. Противопоказано делать упражнения в следующих ситуациях:
- защемление или секвестрация грыжи межпозвоночного диска;
- послеоперационный период менее 6 месяцев;
- наличие выраженного болевого синдрома;
- онкологическое заболевание;
- высокое артериальное давление;
- повышенная температура тела;
- обострение любого хронического заболевания.

Хирургическое лечение
К хирургическому вмешательству прибегают достаточно редко. Лечить грыжу оперативным путем приходится в следующих случаях:
- синдром «конского хвоста» – нарушение работы мочевого пузыря и сфинктера прямой кишки вследствие ущемления иннервирующих эти органы нервных волокон;
- выраженность корешковой боли при отсутствии эффекта от проводимой терапии в течение 2 недель. Особенно это касается секвестрированной дисковой грыжи или большого размера выпячивания диска;
- признаки атрофии мышц на фоне отсутствия функциональной активности нервного корешка;
- крупная киста диска.
В остальных случаях показания к операции являются относительными. Во время оперативного вмешательства проводят замену пораженного диска на искусственный. Протезирование позволяет восстановить амортизацию и приблизить ее к нормальному уровню.
Клиническая картина
Для межпозвонкового остеохондроза любой локализации характерно бессимптомное течение на начальной стадии. Затем появляются боли в области поражения: шее и затылке, грудном отделе, пояснице. Их интенсивность значительно повышается после физических нагрузок, переохлаждения, обострения хронических патологий. Самый сильный болевой синдром наблюдается при межпозвонковом остеохондрозе 2 степени. Затем его выраженность постепенно снижается, что может быть воспринято человеком, как выздоровление. На самом деле дегенеративные изменения прогрессируют. Причиной ослабления болей становится стабилизация дисков и позвонков костными наростами.

Наиболее яркая клиническая картина у шейного межпозвонкового остеохондроза. Остеофиты и сместившиеся диски сдавливают позвоночную артерию и нервные корешки. Это приводит к возникновению весьма специфических симптомов:
- ухудшение слуха, снижение остроты зрения;
- головокружения, головные боли, нарушение координации движения;
- психоэмоциональные расстройства, ухудшение памяти, бессонница или сонливость.
Люди с грудной патологией часто записываются на прием к кардиологу из-за периодически возникающих болей в области сердца. Нередко они обращаются к гастроэнтерологу, так как болезненные ощущения возникают в правом подреберье и (или) эпигастрии. Такое разнообразие симптомов объясняется расстройством иннервации, наиболее характерным именно для грудного остеохондроза.
Повреждение пояснично-крестцовых позвонков сигнализирует тянущими, ноющими болями в нижней части спины. Они иррадиируют в ягодицы, бедра, а иногда и голени. При значительном поражении дисков наблюдаются сглаженность поясничного лордоза, развитие антальгического сколиоза, парестезии, мышечная слабость. Сухожильные рефлексы могут полностью исчезнуть.
Классификация
Протрузия межпозвоночных дисков классифицируется преимущественно по отделу, в котором локализируется. Самым уязвимым считается шейный, так как хрящевая прослойка в этой части небольшая, а нагрузка на область всегда повышенная. В зависимости от направления смещения выделяют правостороннюю или левостороннюю. Направление имеет значение для своевременного выявления симптоматики и определения опасности для здоровья в целом. Выпячивание с правой стороны менее распространено у пациентов, чем с левой.
В зависимости от степени смещения, протрузия делится на следующие виды:
- Вентральная. Относится к самым безобидным вариантам, так как патологические изменения не создают лишнего давления на нервное волокно. Диагностируется крайне редко, ввиду отсутствия симптоматики. Чаще всего обнаруживается совершенно случайно.
- Циркулярная. Для этой разновидности деструктивного процесса характерная круглая форма. В этом случае не идет речь о правостороннем выпячивании или левостороннем, так как процесс происходит во все направления одновременно.
- Фораминальная. Выпячивание в этом случае осуществляется в сторону межпозвоночного канала, где расположились корешки спинного мозга. Переносится большинством больных крайне тяжело.
- Медианная. Деструктивные процессы проходят в центре спинномозгового канала, поэтому проявляется болезнь резкими приступами острой боли. Если вовремя не начать лечение, прогрессирование осуществляется в короткие сроки. Защемление нервных путей нередко становится причиной паралича.
- Дорсальная. Самый распространенный тип патологических изменений, которые протекают в задней части позвоночных дисков. Выпячивание направлено в сторону спинномозгового отверстия.
- Диффузная. Положение диска при таком процессе отличается неравномерным изменением, относительно нормы. Выпячивание осуществляется неоднородно и в разных частях отличается между собой.
Симптоматика заболевания напрямую зависит от разновидности патологии. В некоторых случаях признаки протрузии ярко выражены, в других – изменения долго себя не выдают, и пациенты только жалуются на небольшой дискомфорт.

Высота межпозвоночных дисков снижена: что это значит, причины снижения в поясничном, шейном отделе – Красота и здоровье
Снижение высоты межпозвоночных дисков (межпозвонковый остеохондроз), встречается довольно часто. Заболеванию подвержены более 80% населения земли.
Нередко пациенты обращаются за врачебной помощью, когда ситуация зашла слишком далеко
Чтобы избежать осложнений, важно вовремя обнаружить проблему, пройти лечение
Нужно знать, как проявляется снижение межпозвонковых дисков, что оно собой представляет, какие факторы его провоцируют.
Снижение высоты межпозвоночных дисков: причины | мрикрнц.рф
Такой патологический процесс, как снижение высоты межпозвоночных дисков, довольно распространенное явление. Это заболевание затрагивает межпозвонковые диски и поверхности других суставных частей. Недостаточная терапия болезни может привести к развитию нестабильности позвонков, образованию грыж или к анкилозу.
Проявления
Уменьшение высоты межпозвоночных дисков происходит в 4 этапа, что описаны в таблице:
| Этап | Описание патологии | Симптомы |
| 1 | Оболочка фиброзного кольца подвергается незначительным изменениям, но высота отверстия щелей не изменяется | Скованность в движения после пробуждения, дискомфортные ощущения во время физических нагрузок |
| 2 | Диск уменьшается, фиброзная оболочка деформируется, околосуставные мышцы и связки становятся неподатливыми | Появляются болевые ощущения во время замирания в определенных позах или при физической активности |
| 3 | Наблюдается неравномерное растекание дискового кольца, могут появляться грыжи, отечность, воспаление пораженных участков позвоночника | Защемление кровеносных сосудов и нервов приносить сильную боль, онемение, патологии внутренних органов |
| 4 | Возникают остеофиты, высота дисков значительно уменьшается, возможно срастание суставов | Неподвижность пораженного участка или паралич |
Как диагностируется?
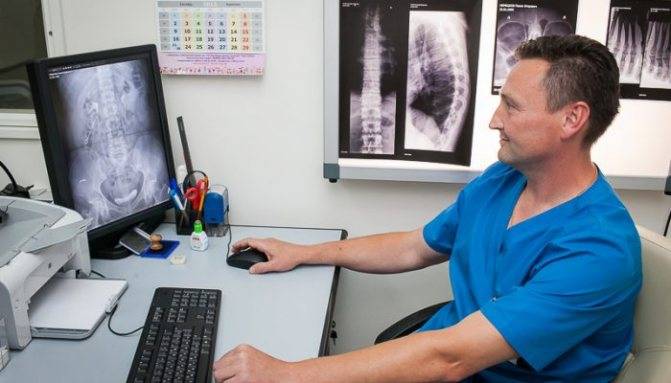
Для постановки верного диагноза нужно обратиться к специалисту, например, к невропатологу. Для начала врач должен собрать достоверный анамнез, провести тактильный и визуальный осмотры. Затем назначаются дополнительные диагностические исследования для подтверждения диагноза. К ним можно отнести:
- Рентген. Поможет обнаружить мелкие изменения, происходящие в разных структурах позвонка, например, дисков шейного отдела.
- МРТ. Даст возможность заметить патологические отклонения в спинном мозге или выявить образование грыж, к примеру, поясничного отдела.
- ЭМГ. Диагностирует защемление, травмы нервных окончаний.
- Дискография. Показывает все проявления изменений в межпозвоночных дисках.
Методы лечения
Для эффективной терапии применяют несколько комплексов воздействия. Лечащий врач назначает физиотерапевтические процедуры, массажи, вытяжку хребта, ЛФК, разработку мышечной системы, медикаментозное лечение.
В редких случаях консервативные методы воздействия не помогают, тогда проводится оперативное вмешательство. Полностью избавится от изменений высоты межпозвоночных дисков невозможно. Терапия только поможет улучшить состояние пациента и замедлить развитие болезни.
При медикаментозном лечении назначают препараты, что представлены в таблице.
| Группа препарата | Название |
| НПВС | «Мовалис», «Кетанов» |
| Витамины | «Мильгама», «Юнигама» |
| Сосудорасширяющие | «Трентал» |
| Миорелаксанты | «Мидокалм» |
| Хондропротекторы | «Терафлекс» |
| Препараты местного воздействия | «Диклофенак», «Апизатрон» |
Осложнения
Ряд осложнений может возникать не только при недостаточном питании позвоночных частей. Изменение высоты межпозвоночного хрящевого образования наблюдается после травм или сильных физических нагрузок. Выделяют два вида осложнений, развивающихся параллельно данной патологии:
- Протрузия. Тело диска подвергается сдавливанию, ядро начинает выпирать, целостность фиброзного кольца сохраняется.
- Грыжа межпозвоночных дисков. Фиброзное кольцо разрывается, и студенистое ядро вытекает за пределы границы расположения. Если давление продолжается, то размер грыжи увеличивается.
Как предупредить?
Чтобы избежать развитие патологий опорно-двигательного аппарата, необходимо поддерживать здоровый образ жизни.
Желательно следить за количеством выпитой воды для сохранения правильного обмена веществ, не травмировать позвоночник, избегать поднимания тяжестей. При малоподвижной работе необходимо делать перерывы на разминку мышечной системы.
А также рекомендуется не подвергать организм переохлаждению и стрессу
Важно проходить регулярные медицинские осмотры
Что это за патология?
Протрузия представляет собой выпирание пульпозного ядра за пределы анатомического расположения. От грыжи протрузия отличается тем, что при выпирании или выпячивании не нарушается целостность фиброзной оболочки. То есть, пульпа смещается вместе с кольцом, которое ее сдерживает. В большинстве случаев протрузия является осложнением остеохондроза. Остеохондроз диагностируется у каждого четвертого пациента (особенно если человек ведет малоподвижный образ жизни). Остеохондроз относится к дегенеративно-дистрофическим заболеваниям позвоночника. Можно считать, что патогенетически образование протрузий обусловлено дистрофией межпозвоночного диска.

Диски, расположенные между позвонками, почти на 90% состоят из воды и коллагеновых волокон, которые и обеспечивают упругость и эластичность позвоночника. Оставшуюся часть составляет протеогликановая гелевая масса. В ней которой находятся сложные высокомолекулярные белки с растворенными в них полисахаридами. Межпозвонковый диск не имеет собственной сосудистой сети. Его питание осуществляется методом диффузии из окружающих тканей, а именно – хрящевых пластин.

Изменение в диске позвоночника при недостатке белка
Кровоснабжение хрящевого волокна осуществляется при помощи сосудов позвоночника. Если церебральный кровоток нарушается, в диск поступает недостаточное количество белка, воды и минеральных солей, что приводит к развитию дистрофических изменений, которые проявляются следующими процессами:
- пульпозное ядро теряет воду и высыхает;
- нарушается амортизирующая функция;
- фиброзное кольцо истончается и теряет упругость, на нем появляются микротрещины;
- повышается жесткость желеобразной пульпы и меняется ее консистенция.

Ставшее более плотным по консистенции ядро изнутри начинает давить на фиброзную оболочку, которая в результате дистрофических изменений уже не может сдерживать пульпу и смещается вместе с ней за пределы анатомического расположения. Если размер протрузии небольшой, она может никак себя не проявлять и выявляться случайно во время внеплановой диагностики позвоночника. При достаточно больших размерах выпячивание начинает сдавливать расположенные поблизости нервные пучки и кровеносные сосуды, что провоцирует типичные для шейной протрузии симптомы: миофасциальный болевой синдром, головную боль, мигрень, головокружение и т.д. Именно на этом этапе обращается за помощью большая часть пациентов.

Стадии и виды остеохондроза
Остеохондроз межпозвоночных дисков плавно переходит от одной стадии к другой. Обычно признаки нового этапа болезни появляются позже, чем увеличивается интенсивность поражения тканей.

Выделяют следующие степени межпозвоночного остеохондроза:
Доклиническая – хрящевые прокладки уплотняются, уменьшается количество жидкости в них. Появляется дискомфорт или легкая боль при повороте или наклоне туловища, резкие движения сопровождаются прострелом. Дискогенный радикулит – наблюдается воспалительный процесс на поврежденном участке, появляются трещинки на фиброзном кольце, уменьшается высота хрящевой прокладки, сужается просвет межпозвоночных отверстий. Интенсивность и длительность болезненных ощущений повышается, они могут возникать в состоянии покоя. Может образоваться протрузия, воспалятся спинномозговой нерв, что проявляется нарушением чувствительности конечностей
Важно провести лечение, чтобы избежать перехода болезни в хроническую стадию. Сосудисто-корешковая – наружная оболочка диска разрушается, образуется грыжа, появляются остеофиты, ухудшается подвижность пораженного участка позвоночника, сжимаются нервы и сосуды
Специфические симптомы остеохондроза дополняются неврологическими расстройствами. На этом этапе может понадобиться операция, при отсутствии лечения человек может стать инвалидом. Рубцевание – диск полностью разрушается, позвонки начинают тереться друг об друга и деформироваться, повреждаются нервные пучки. Возникает сильная постоянная боль, которую тяжело купировать медикаментами, больному тяжело двигаться. Проводится хирургическое лечение.
Важно начать лечение межпозвонкового остеохондроза на 1 – 2 стадии, чтобы избежать опасных осложнений.
В зависимости от пораженного отдела позвоночника различают такие виды патологии:
- Остеохондроз шейного сегмента – это наиболее распространенный вид болезни. Поражаются не только костно-хрящевые структуры, но и мозг.
- Патология грудного отдела встречается реже всего, это связано с его низкой подвижностью. Клинические проявления этого вида остеохондроза часто путают с симптомами инфаркта или стенокардии.
- Остеохондроз поясничного сегмента диагностируется часто. При развитии недуга нарушается подвижность нижних конечностей, атрофируются мышцы.
- Патология крестцового отдела проявляется защемлением седалищного нерва, тогда появляется боль в состоянии покоя, которая усиливается при ходьбе.
Кроме того, существует комбинированная форма заболевания, при которой проявляются симптомы разных видов остеохондроза.
Принципы лечения шейного остеохондроза
| Название группы | Действие | Лекарственные формы |
| Нестероидные противовоспалительные препараты (НПВС) | уменьшают болевой синдром, способствуют снятию асептического воспаления и отека корешка поврежденного нерва. | вольтарен, найз, мовалис, кетонал, кетанов, диклофенак, нимесулид и другие (см. полный список в статье уколы от боли в спине). |
| Витамины группы В | улучшают обменные процессы в нервной ткани. | комбилипен, юнигамма, мильгамма, нейробион (см. витамины В в уколах) |
| Препараты, улучшающие реологические свойства крови и кровоток | улучшают питание поврежденных нервных корешков и улучшают кровоток к головному мозгу. | эуфиллин, трентал. |
| Хондропротекторы | препараты, восстанавливающие хрящевую ткань, в том числе и в поврежденном межпозвоночном диске. | (глюкозамин и хондроитин) артра, терафлекс, доппельгерц, жабий камень, кондронова, структувит, алфлутоп. |
| Миорелаксанты | препараты, снимающие спазм мышц. | мидокалм, сирдалуд, тизалуд, тизанидин и пр. |
Диагностика заболевания
Нередко остеохондроз проявляется симптомами, схожими с другими болезнями (радикулит, стенокардия и др.). Поэтому точный диагноз ставится только на основании проведенного обследования. Диагностирование снижения дисков начинается с осмотра у невропатолога.
После выяснения жалоб и сбора анамнеза доктор, на основании клинической картины назначит дополнительные инструментальные методы диагностики:
- Рентгенография – эффективный метод диагностики остеохондроза. Она позволяет выявлять патологические изменения (например, в шейном отделе) даже на 1 стадии заболевания, когда симптомов еще нет. Однако возникновение межпозвоночной грыжи на начальной стадии рентгенологическое исследование не покажет.
- Магнитно-резонансная томография (МРТ) позволяет выявить межпозвоночную грыжу, оценить дегенеративные изменения в спинном мозге.
- Электромиография (электронейрография) выявляет повреждения в нервных путях.
- Дискография позволяет исследовать все повреждения в структуре диска.
 Межпозвонковый остеохондроз
Межпозвонковый остеохондроз Поперечный миелит: особенности протекания патологии и ее лечение
Поперечный миелит: особенности протекания патологии и ее лечение
 Артроз голеностопного сустава: особенности развития
Артроз голеностопного сустава: особенности развития



 Остеохондроз: самый простой метод лечения
Остеохондроз: самый простой метод лечения Субхондральный склероз суставных поверхностей: причины развития патологии и способы лечения
Субхондральный склероз суставных поверхностей: причины развития патологии и способы лечения Причины и особенности лечения остеохондроза позвонков с5 и с6
Причины и особенности лечения остеохондроза позвонков с5 и с6 Хронический остеомиелит: механизм развития, признаки, способы эффективного лечения
Хронический остеомиелит: механизм развития, признаки, способы эффективного лечения