Содержание
Клиническая картина патологии
Клиника болезни в шейном отделе зависит от ее локализации. В начале болезни пациент ощущает дискомфорт в шее, при поворотах головой слышится крепитация, пострадавший ощущает незначительную боль при попытке дотянуться подбородком до грудины. Это первичные признаки грыжи шейного отдела позвоночника. Далее, симптоматика изменяется в зависимости от расположения выпячивания. Шейный отдел состоит из двух частей: верхнего (с1-с2) и нижнего (с3-с7). Грыжа позвоночника реже локализуется между с1-с2 сегментом. Прогрессирование патологии вызывает следующую симптоматику:
| Расположение | Признаки болезни |
| Между позвонками с1-с2 | Проявление патологии между сегментами с1 и с2 характеризуется такими признаками, как шум в ушах, бессонница, головные боли, головокружение. |
| Между позвонками с2-с3 | Возможные признаки при повреждении диска между сегментами с2-с3 несколько иные, поскольку отсюда происходит иннервация и кровоснабжения языка, лба и глаз. Болезнь сопровождается гипергидрозом головы, появляются «мурашки» перед глазами, пациента беспокоят головные боли при грыже. Пострадавший часто находится в депрессивном состоянии, у него могут появиться панические атаки, а также ухудшение вкусовых ощущений. |
| Между позвонками с3-с4 | При локализации заболевания между с3-с4 позвонками пациент жалуется на шум в ушах, ухудшение слуха и зрения, возможно появление невралгии тройничного нерва. Можно оглохнуть на одно ухо. |
| Между позвонками с4-с5 | Нарушение иннервации носа, губ и рта вызывает образование таких симптомов как головная боль и головокружение, пациент не может наклонять голову в стороны, появляется мышечная слабость при сгибании и разгибании плеча. |
| Между позвонками с5-с6 | При повреждении диска между с5-с6 позвонками появляется кашель, сопровождающийся охриплостью. Кашель вызван из-за защемления иннервирующих голосовых связок. Простой кашель может означать ангину, что не является редкостью при этой локализации заболевания. |
| Между позвонками с6-с7 | Грыжа диска с6 и с7 позвонков шейного отдела приводит к хроническому кашлю, одышке, покалыванию и жжению верхних конечностей. |
Как видите, при грыже шейного отдела позвоночника симптомы зависят от пострадавших позвонков. Шум в ушах появляется в основном при повреждении диска между сегментами позвоночника с1-с2, с3-с4. Если пациент жалуется только на шум в ушах, возможно это не грыжа. Также не стоит полагаться только на шум в ушах, следует провести полную диагностику шейного отдела, чтобы выяснить причину такого симптома.
Клинические проявления
Симптомы нестабильности шейного отдела вызваны изменениями в разных системах. В процесс вовлекаются:
- опорно-двигательная система (кости, диски, суставы, связки и мышцы);
- нервные структуры (корешки, спинной мозг, нервные ганглии);
- сосуды (питающая головной мозг позвоночная артерия и артерии, идущие к спинному мозгу).
Поэтому возможными признаками являются:
- боль,
- ограничение движений,
- нарушения чувствительности и парезы,
- вегетативные симптомы и синдромы,
- проявления со стороны головного мозга.
Боль возникает вследствие дегенеративных и воспалительных процессов, при вовлечении нервных корешков, при мышечном напряжении.
Имеющиеся изменения в костях и суставах приводят к асептическому воспалению и дают боль при движениях. Также появляется мышечное напряжение защитно-компенсаторного характера. Возникают ирритативные и мышечно-тонические симптомы. Вначале мышцы могут удерживать позвонки при средней амплитуде движений. На втором этапе такой мышечной компенсации уже недостаточно.
Смещение позвонков при движениях приводит к деформации естественных каналов, содержащих спинной мозг, отходящие от него корешки и нервы, а также парную позвоночную артерию, питающую мозжечок, затылочные доли и ствол мозга. Кроме того, рядом с позвонками находятся 3 узла (ганглия) симпатической нервной системы. Их повреждение и раздражение дает соответствующие симптомы.
При вовлечении симпатической нервной цепочки возникают:
- изменения артериального давления,
- сердцебиение,
- асимметричные вегетативные расстройства.
- возможны преходящие синдромы Горнера,
- верхнего шейного симпатического узла,
- Барре-Лье (шейной мигрени),
- звездчатого узла.
Поражение нервных корешков дает боль и выпадение функций иннервируемых ими органов. Боль ощущается в шее и отдает в темя, затылок, лопатку, надплечье. Появляются онемение и слабость в определенных зонах плечевого пояса и руки.
Острая компрессия корешка вызывает прострел – односторонний резкий мышечный спазм. Сильная боль сопровождается выраженным напряжением мышц, голова принимает вынужденное положение.
Затруднение тока крови по позвоночным артериям ухудшает питание задних отделов головного мозга (синдром позвоночной артерии). Поэтому есть связь нестабильности шейного отдела позвоночника и головокружения, которое возникает при поворотах головы и сопровождается головной болью и другими симптомами.
Так как повороты и наклоны головы ухудшают самочувствие, человек щадит пораженную область, снижая объем движений.
При осмотре могут быть выявлены:
- стигмы дисплазии соединительной ткани,
- неровность линии остистых отростков при движениях в шее,
- ограничение активных движений (щадящий режим нагрузки) с функциональными блокадами и напряжением мышц,
- синдром позвоночной артерии.
По каким симптомам можно заподозрить шейную протрузию?
Клинические симптомы протрузий в дисках с3-c4, c4-с5, с5-c6 определяются патогенетическими особенностями заболевания. А именно нарушением кровообращения в позвоночной и базилярной артерии и компрессией нервных окончаний, отходящих от нервных стволов спинномозгового канала. В отличие от поясничной протрузии, при поражении шейного отдела ведущим симптомом может быть не боль в шее, а неврологическая симптоматика, например, головная боль, онемение в верхних конечностях и т.д.

Типичными для шейной протрузии считаются следующие признаки:
- скованность и мышечное напряжение в области затылка и верхней части спины (особенно в утреннее время), которые не проходят в течение 10-15 минут и более;
- головная боль и головокружение;
- боль в шейно-плечевом корпусе, усиливающаяся после наклонов, поворотов, длительного сидения с опущенной вниз головой;
- периодические приступы артериальной нестабильности (понижение или повышение кровяного давления);
- дрожь, покалывание, онемение и другие виды частичной парестезии в верхних конечностях;
- мелькание мушек, рябь перед глазами, чувство песка и инородного тела в глазах;
- шум и гул в ушах.
В тяжелых случаях (при протрузиях, осложненных невралгией тройничного или лицевого нерва) возможно расстройство мимических сокращений, речевой функции, двигательной координации. Известны случаи возникновения галлюциногенного синдрома на фоне острого нарушения кровообращения в сосудах головного мозга, вызванного компрессией церебральных артерий.

Как диагностируется заболевание?
Лечение заболевания важно начать вовремя, чтобы избежать развития осложнений. Перед началом проведения терапии необходимо подтвердить диагноз
Для этого лечащий доктор использует следующие способы диагностики:
- применение магнитно-резонансной томографии;
- рентгенологическое исследование;
- компьютерная томография.
Какое именно исследование понадобится провести решает врач. Чаще всего используют МРТ. МРТ — является наиболее удобным способом диагностики. С помощью МРТ можно исключить другие патологии, и подтвердить имеющуюся. МРТ лучше других методов диагностики тем, что определяет размеры грыжи, локализацию. МРТ является безвредным методом. После того как диагноз был поставлен на карточке пациента ставят код по МКБ 10. Благодаря Международной классификации болезней каждый врач видит диагноз пациента, а это значительно меняет курс лечения других патологий. По МКБ 10 данное заболевание имеет код М54.1.
Как проводится диагностика?
Электроэнцефалография покажет, есть ли проблемы с кровоснабжением тканей мозга. Заподозрить наличие выпячивание диска С6 — С7 можно при общем осмотре больного и выяснении характера течения болезни. Для подтверждения диагноза используют рентгенографическое исследование. К более точным методам диагностики относится магнитно-резонансная и компьютерная томография. Обязательно пациенту необходима консультация невропатолога для выявления возможных повреждений нервных корешков. Проведение электроэнцефалографии поможет выявить отклонения в работе головного мозга, что вызваны пережатием сосудов и нервов, ведущих к нему. Электромиография определит проведение нервных импульсов в мышцах верхних конечностей.
Как возникает недуг
В таблице можно увидеть основные причины того, почему у человека появляется в итоге данная болезнь.
Таблица № 1. Причины болезни
| Причина | Описание |
|---|---|
| Физическая работа, которая связана с постоянной нагрузкой на все тело и на шею в том числе | Во время её выполнения могут быть толчки с вибрацией с постоянной частотой, резкие повороты из стороны в сторону, сгибания-разгибания шеи, длительное нахождение в одной позе, причём вынужденно, когда шея наклонена вперед. Все это приводит к увеличению количества дегенеративно-дистрофических изменений в межпозвоночных дисках и в структурах позвонка. |
| Низкая физическая и двигательная активность | Таким, как правило, страдают люди, у которых «сидячая» работа. Их мышечная масса постепенно ослабевает и атрофируется, нагрузка на позвоночник повышается, а сильнее всего страдает шейный отдел. |
| Лишний вес в сочетании с неправильным питанием | У человека развиваются нарушения обмена веществ в самых разных стадиях и проявлениях. Приток кислорода и необходимых для организма веществ и минералов к позвоночнику ухудшается. |
| Крайняя мягкость постели и слишком высокое расположение подушки | Неправильное расположение подушки, как и выбор кровати может поспособствовать деформации позвонков и их сочленений, а также нарушению трофика. |
| Хронические заболевания | Простуда, переохлаждение, вирусы – все это приводит к ослаблению иммунитета и ухудшению питания организма. |
| Наличие имеющегося искривления позвоночника | Сколиоз и кифоз – основные заболевания позвоночника, которые влияют на весь позвоночник и на шейный отдел в том числе. |
Причины
Как уже говорилось выше, основной причиной протрузии диска, в том числе и с5-с6, является остеохондроз, то есть дегенеративно-дистрофические изменения в позвоночном столбе на фоне недостаточного питания межпозвоночных дисков.
Причиной протрузии может стать травма
Другой распространенной причиной протрузии этого сегмента позвоночного столба является определенная травма спины, полученная в результате дорожно-транспортного происшествия, падения на спину, чрезмерных физических нагрузок, сильного удара головой о твердую поверхность.
Вследствие этого позвоночный столб начинает неправильно функционировать, из-за чего происходит перегрузка хрящевой ткани, которая расположена между соседними позвонками. Все это вызывает развитие такого типа протрузии.
Нужно сказать, что человек не всегда обращается за врачебной помощью из-за отсутствия симптомов, которые могут появиться даже через год-два после получения травмы. В таком случае лечение будет более сложным, похожим на то, которое назначается при межпозвоночной грыже.
Отделы позвоночного столба
Позвоночный столб состоит из пяти отделов. Как расположены отделы позвоночника, видно на рисунке.
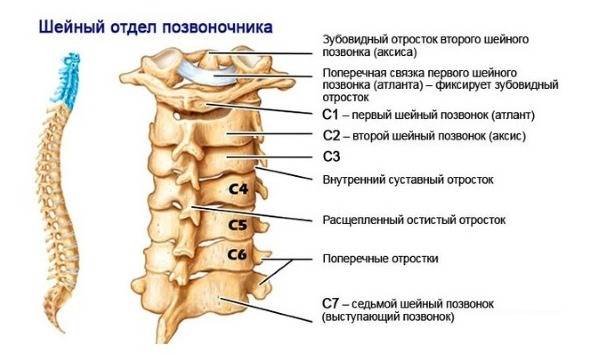
Шейный (цервикальный) отдел
Включает в себя семь позвонков. Своей формой он напоминает букву «С» с выпуклым вперед изгибом, который называется шейным лордозом. Подобного рода лордоз есть и в поясничном отделе.
Каждый позвонок имеет свое название. В шейном отделе им присвоены имена С1-С7 по первой букве латинского названия этого отдела.
Особого внимания заслуживают позвонки С1 и С2 — атлант и эпистрофей (или аксис) соответственно. Их особенность – в отличном от других позвонков строении. Атлант представляет собой две дужки, соединенные боковыми утолщениями кости. Он вращается вокруг зубовидного отростка, расположенного в передней части эпистрофея. Благодаря этому человек может совершать различные движения головой.
Грудной (торакальный) отдел
Самый малоподвижный из отделов позвоночника. Он состоит из 12 позвонков, которым присвоены номера от Т1 до Т12. Иногда их обозначают буквами Th или D.
Позвонки грудного отдела расположены в форме буквы С, выпуклой назад. Такой физиологический изгиб позвоночника носит название «кифоз».
Этот отдел позвоночника участвует в формировании задней стенки грудной клетки. К поперечным отросткам позвонков грудного отдела с помощью суставов крепятся ребра, а в передней части они присоединяются к грудине, образуя жесткий каркас.
Поясничный отдел
Имеет небольшой изгиб вперед. Выполняет соединительную функцию между грудным отделом и крестцом. Позвонки этого отдела самые крупные, поскольку они испытывают большие нагрузки из-за давления, оказываемого верхней частью тела.
В норме поясничный отдел состоит из 5 позвонков. Этим позвонкам присвоены имена L1-L5.
Явление, когда первый крестцовый позвонок отделяется от крестца и принимает форму поясничного позвонка, называется люмбализация. В этом случае в поясничном отделе насчитывается 6 позвонков. Встречается и такая аномалия, как сакрализация, когда пятый поясничный позвонок уподобляется по форме первому крестцовому и частично или полностью срастается с крестцом, при этом в поясничном отделе остается только четыре позвонка. В такой ситуации страдает подвижность позвоночника в поясничной области, а на позвонки, межпозвоночные диски и суставы ложатся повышенные нагрузки, что способствует их скорейшему износу.
Крестцовый отдел (крестец)
Опора верхней части позвоночника. Состоит из 5 сросшихся позвонков S1-S5, имеющих одно общее название – крестец. Крестец неподвижен, тела его позвонков более выражены по сравнению с остальными, а отростки – менее. Мощность и размеры позвонков уменьшается от первого к пятому.
Форма крестцового отдела похожа на треугольник. Расположенный в основании позвоночника, крестец, подобно клину, соединяет его с костями таза.
Копчиковый отдел (копчик)
Сросшаяся кость из 4-5 позвонков (Со1-Со5). Особенность позвонков копчика в том, что они не имеют боковых отростков. В женском скелете позвонки отличаются некоторой подвижностью, что облегчает процесс деторождения.
Форма копчика напоминает пирамиду, повернутую основание вверх. По сути, копчик — это остаток исчезнувшего хвоста.

 5 эффективных методов лечения юношеского остеохондроза
5 эффективных методов лечения юношеского остеохондроза
 Болезнь, которая грозит сотням миллионов: чем опасна грыжа шейного отдела, и как ее лечить?
Болезнь, которая грозит сотням миллионов: чем опасна грыжа шейного отдела, и как ее лечить?


 Нервная система позвоночника человека
Нервная система позвоночника человека Сколько изгибов позвоночника человека
Сколько изгибов позвоночника человека Протрузии дисков с3-c4, c4-с5, с5-c6
Протрузии дисков с3-c4, c4-с5, с5-c6 Позвонок человека: строение и функции отделов позвоночника
Позвонок человека: строение и функции отделов позвоночника