Содержание
- 1 Краткая характеристика заболевания
- 2 Венозные тромбоэмболические осложнения
- 3 Причины поражения с5 с6
- 4 Как себя вести при таком диагнозе?
- 5 Симптомы и диагностика
- 6 Диагностика
- 7 Факторы риска и причины
- 8 Классификация протрузий
- 9 Разновидности
- 10 Профилактика
- 11 Как лечить протрузии дисков С4, С5, С6, С7
- 12 Диета при протрузии
- 13 Общие и локальные симптомы протрузии диска
- 14 Множественные протрузии
- 15 Диагностика и особенности протрузии с5-с6
Краткая характеристика заболевания
Протрузия дисков шейного отдела позвоночника представляет собой опасную тяжелую патологию, которая при отсутствии должного лечения приводит к негативным последствиям. Выпячивание прослойки между сегментами чаще всего является следствием остеохондроза. В группе риска люди старше 40 лет, с повышенной массой тела, не контролирующие свое питание. Мужчины страдают от протрузии чаще, чем представительницы прекрасного пола. Ее часто путают с межпозвоночной грыжей, но это лишь стадия перед ней, так как фиброзное кольцо еще остается целым, но подвижность хребта уже существенно ограниченна.
Механизм возникновения патологического состояния следующий:
- Нарушение процесса поступления питательных веществ в межпозвоночные диски.
- Быстрая потеря воды хрящами, снижение эластичности и амортизирующих свойств.
- Начало развития дегенеративных процессов в ткани, даже при минимальной или допустимой на позвоночник нагрузке.
- Потеря фиброзным кольцом своей упругости, увеличение его хрупкости.
- Смещение диска за пределы позвонка, выпячивание его с одной стороны.
Для протрузии характерно смещение пульпозного ядра, которое состоит из упругого хряща и полисахаридно-белковых компонентов. Это первая стадия грыжи, и если ее не лечить, то со временем кольцо разорвется и человека ждет инвалидность. Провоцирует такую проблему дефицит полезных компонентов или чрезмерная нагрузка на данный отдел хребта.
Протрузии дисков позвоночника поясничного отдела
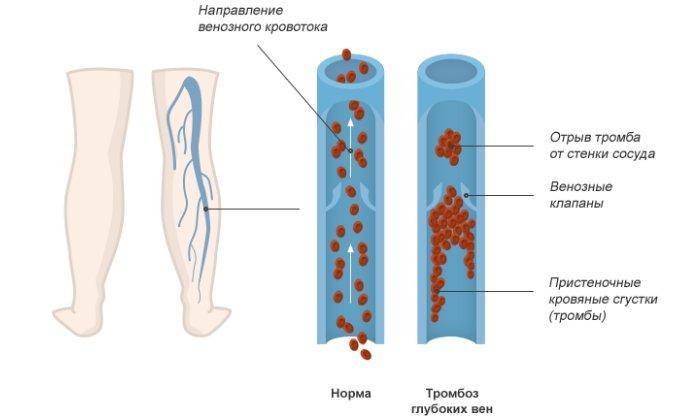
Венозные тромбоэмболические осложнения
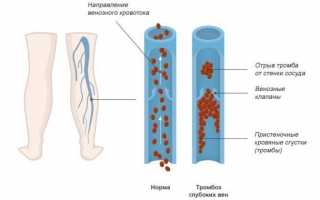
Тромбоз глубоких вен нижних конечностей развивается у 40-60% пациентов, перенесших обширные ортопедические операции. Анализ ряда клинических исследований показал, что после эндопротезирования коленного сустава это осложнение возникает у 85% больных. В 0,1-2% случаев тромбоз приводит к летальной тромбоэмболии легочной артерии (ТЭЛА).
Схема образования тромбоза.
Факторы риска тромбоэмболических осложнений:
- ожирение ІІ-ІІІ степени;
- возраст более 75 лет;
- хроническая сердечная недостаточность;
- варикоз;
- сахарный диабет;
- онкопатология;
- перенесенный в прошлом инфаркт;
- длительная иммобилизация;
- прием стероидов и гормональных контрацептивов;
- хронические неспецифические заболевания легких (ХНЗЛ).
Первые часы и дни используются такие компрессионные манжеты.
В ортопедии для предупреждения послеоперационных тромбозов используют механические и медикаментозные методы. К первым относятся компрессии, электронейростимуляция и лечебная физкультура. Что касается лекарственных препаратов, в профилактических целях используют нефракционированный и низкомолекулярные гепарины, антагонисты витамина К, ингибиторы Х фактора свертывания крови. В последние годы врачи все чаще отдают предпочтение пероральным антикоагулянтам (Апиксабан, Ривароксабан, Дабигатрана этексилат).
Минимальная длительность приема профилактических доз антикоагулянтов составляет 10-14 дней, рекомендуемая – 35 дней. Преждевременный отказ от лекарств может приводить к спонтанному развитию тромбоза. Поэтому врачи рекомендуют больным длительные курсы профилактики. Если все же возникли тромбоэмболические осложнения – дозы антикоагулянтов повышают до лечебных.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Имплант коленного сустава.
В ортопедии широко используются металсодержащие эндопротезы. По статистике, 99% вживленных протезов имеют в составе металлы или их сплавы. Их контакт с биологическими жидкостями вызывает коррозию имплантов, что ведет к попаданию солей металлов в кровь человека и развитию реакции гиперчувствительности замедленного типа.
Людям, которые на протяжении жизни отмечали аллергические реакции на какие-либо металлы, перед эндопротезированием проводят патч-тестирование. Аппликационные накожные тесты определяют непереносимость микроэлемента. Это позволяет избежать вживления протеза, который в итоге вызовет аллергию.
Больным, которым уже выполнили эндопротезирование, патч-тесты проводят для подтверждения диагноза аллергии. Сочетание положительного накожного теста и характерных симптомов аллергической реакции является показанием к повторной операции. Больному удаляют старый протез, а на его место ставят новый.
Причины поражения с5 с6
Как правило, подобная патология возникает вследствие травмы, полученной из-за падения на спину, в результате ДТП, из-за сильного удара головой о твердую поверхность, например, лед. Но бывают случаи, когда болезнь возникает по причине физических перегрузок. Иногда, даже после не слишком значительной травмы, позвоночник начинает работать несколько неправильно, поэтому возникает перегрузка хрящевой ткани, расположенной между позвонками, что и провоцирует развитие болезни. Стоит отметить, что при такой патологии как протрузия диска с5 с6 симптомы могут возникнуть даже спустя пару лет после травмы, поэтому лечиться надо начинать как можно скорее.
Признаки патологии с5 с6
Для патологического процесса характерны такие симптомы как головная боль, боли в области шеи, чувство онемения в пальцах, слабость мышц разгибателей запястья и двуглавой мышцы рук. Также нередко наблюдается гипертония либо гипотония, и головокружение. Если корешок с6 ущемляется, то возникает покалывание в указательном и большом пальцах рук.
Как проводится лечение с5 с6
Рентгеновский снимок протрузии позвоночного диска
В том случае, если возникла задняя протрузия диска с5 с6 или же любая другая ее форма, необходимо как можно скорее начать лечение, обратившись для этого к квалифицированному врачу-неврологу. Дело в том, что, если этого не сделать, болезнь перейдет в межпозвонковую грыжу, избавиться от которой не так-то просто. Поэтому, если произошла травма, не стоит ждать появления симптомов, лучше сразу же обратиться к опытному доктору. Для того чтобы выявить заболевание, необходимо пройти обследование с помощью томографа (магнитно-резонансная либо компьютерная томография).
При такой патологии как протрузия диска с5 с6 лечение, прежде всего, направлено на восстановление нормальной работы и биомеханики позвоночника, а также на устранение функциональной блокировки. Если больной страдает от сильных болей, врач может назначить обезболивающие лекарственные препараты, как правило, это нестероидные противовоспалительные средства (Кетонал, Кеторол, Найз и другие).
Как себя вести при таком диагнозе?
При грыже позвоночника лечение заключается в применении медикаментов, проведении блокад, иногда приходится прибегать к проведению операции. Как жить с таким диагнозом? При грыже в шейном отделе позвоночника, что делать можно и чего нельзя делать? Многие личности живут с таким диагнозом, главное, соблюдать рекомендации врачей и тогда получится избежать рецидива. Сначала рассмотрим противопоказания при грыже:
- Наибольшую угрозу представляет бег, активные занятия спортом, катание на лыжах и коньках.
- Противопоказаны сильные физические нагрузки с поднятием тяжестей. Нельзя заниматься таким спортом, как футбол, волейбол. Также противопоказан спорт, связанный с поднятием больших тяжестей.
- Запрещено использовать в качестве лечения вправление выпячивания, этот метод лечения опасен для здоровья. Неопытные специалисты могут неправильно провести процедуру, что приведет к инвалидности либо параличу.
- Турник при грыже шейного отдела позвоночника противопоказан. Этот спорт может вызвать только осложнения.
Что нельзя еще делать при этом заболевании? Запрещается баня при грыже во время обострения, лихорадки, поясничной боли, ущемлении нервов и секвестрации. Чего нельзя делать, так это прыгать на скакалке, заниматься конным спортом. Также эти рекомендации следует соблюдать при подобном заболевании грудного отдела позвоночника. Можно ли греть грыжу? Такие процедуры крайне опасны, прогревание запрещено
Как спать? Лечение важно, так же как и правильный подбор подушки. Спать необходимо на низкой подушке, желательно на ортопедической
При заболевании можно плавать. Этот вид спорта полезен. Давно доказано, что плавание при грыже позвоночника восстанавливает работоспособность. Можно ходить в бассейн, однако, не стоит переусердствовать, ежедневные занятия в бассейне плохо скажутся на течении болезни. В бассейн лучше ходить 2–3 раза в неделю. Бассейн полезен при всех видах заболевания, вода способствует снятию давления, у пациента улучшается самочувствие благодаря тому, что позвонки растягиваются и не давят на нервные окончания. Бассейн укрепляет шейный отдел. В бассейне можно выполнять кувыркания, отталкиваться от бортика ногами пытаясь вытянуть позвоночник. Физические упражнения следует выполнять под присмотром физиотерапевта. Упражнения при грыже шейного отдела позвоночника подбираются индивидуально в зависимости от локализации патологии. Спорт полезен лишь тогда, когда упражнения выполняются правильно.
Симптомы и диагностика
Клиническая картина заболевания зависит в первую очередь от локализации патологического процесса, а также от его стадии и степени выраженности. Кроме того, симптомы зависят еще от того, какие структуры сдавливаются – спинномозговые нервы (чаще всего), близлежащие сосуды или само вещество спинного мозга.
Главным признаком протрузии диска шейного позвонкового отдела является болевой симптом. Локализация и иррадиация боли зависит от того, какие сегменты повреждены. При поражении сегментов С3–С4 болевой синдром локализуется на задней поверхности шеи и затылочной области, очень часто сопровождается головной болью и головокружением. Усиление боли может появляться совместно со снижением артериального давления, чувством «ползания мурашек» по голове. Симптомы могут быть и стертыми, например при вентральной локализации головная боль и головокружение могут и отсутствовать, особенно в начальной стадии.
Спинномозговые нервы, которые выходят из этих сегментов позвоночника, иннервируют верхнюю конечность, поэтому симптомы будут локализоваться именно в этом участке. Возникает онемение рук, снижение чувствительности, парестезии, могут снижаться активные движения в верхней конечности. Протрузия дисков С5–С6 шейного отдела чаще всего проявляется поражением проксимального отдела верхней конечности (плечевой сустав, передняя и задняя поверхность плеча).
Практически невозможно поставить диагноз только по клинической картине. Обязательно применение дополнительных методов исследования. Наибольшее значение имеет магнитно-резонансная томография, которая направлена преимущественно на визуализацию мягких тканей. При помощи этого метода можно определить локализацию выпячивания, его размеры, степень сдавления окружающих структур.
Диагностика

Для того чтобы точно поставить диагноз, чаще всего используют метод МРТ или компьютерное сканирование. При этом просматриваются в обоих случаях дегенеративные изменения в хрящевых тканях. Могут различаться:
- Начальные стадии – в этом случае пульпозное ядро начинает выпирать в сторону периферического направления. Образованная выпуклость не должна в этом случае превышать половину от диаметра окружности диска. Пролапс варьируется от 1 до 3 мм.
- Следующая стадия характеризуется усилением пролапса, который направлен в сторону позвоночного канала. Это происходит в случае возникновения центральной протрузии. Когда возникает дорзальная диффузная протрузия диска, то выпячивание происходит в 3 направлениях – латеральном, дорсальном, заднелатеральном. Размер выпячивания колеблется от 3 до 5 мм.
- Далее, выпирание которое превышает 5 мм, но сохраняет целостность фиброзного кольца, является фактически экструзией диска.
- На завершающем этапе происходит разрыв фиброзного кольца. В этом случае пульпозное ядро выпячивается очень интенсивно и образуется фактически межпозвоночная грыжа.
Для постановки диагноза и определения степени тяжести, используют следующие методики:
- МРТ — которое позволяет с высокой точностью поставить диагноз пациенту и определить картину происходящего в определенной области позвоночного столба;
- Миелографический метод обследования, который позволяет определить точную картину течения заболевания. Для проведения этой манипуляции в межпозвоночное пространство вводят специальный препарат, с его помощью и определяют картину течения болезни.
- Эпидурография аналогична миелографии и дискографии. Разница заключается лишь в том, что препарат вводится под покров спинномозгового канала. Дискография также используют специальное лекарственное средство, которое направляется в область рядом с диском.
Если выполняют рентгенографический снимок, то его делают в нескольких проекциях для того, чтобы лучше рассмотреть пораженную область с разных углов.
Если говорить об интенсивности и эффективности каждой представленной методики, то наиболее актуальной является метод МРТ.
Он позволяет:
- определить степень деформации в межпозвоночной области;
- установить наличие возможных патологий, которые сопутствуют протрузиям и межпозвоночным грыжам;
- определить, насколько интенсивно произошло выпячивание и определить возможное сдавливание спинномозгового канала и нервных корешков, отходящих от него.
Факторы риска и причины
Развитию такой патологии способствует дегенеративно–деструктивный процесс. В данном случае нарушается структура тканей, что часто провоцируется ухудшением их питания. В результате фиброзное кольцо теряет эластичность. Под воздействием нагрузки происходит его постепенная деформация. Причем эти изменения являются необратимыми.
Еще одна распространенная причина заключается в травмировании. В данном случае может произойти сдавливание диска. Это приводит к перераспределению нагрузки, оказываемой на позвонки. В результате ткань на пораженном участке лишается питания, что способствует потере эластичности фиброзного кольца. Отмечают и косвенные факторы, которые не всегда приводят к появлению протрузии, но существенно увеличивают риск развития данного патологического состояния. К ним относится:
- избыточный вес, что способствует росту давления на позвоночник;
- регулярные интенсивные нагрузки: занятия профессиональным спортом, специфическая трудовая деятельность;
- отсутствие качественного отдыха вследствие регулярных стрессов;
- дефицит полезных веществ, что может быть вызвано нарушением питания или заболеваниями, например, нарушением обмена веществ;
- потеря функциональности позвоночником, что приводит к перераспределению нагрузки на некоторые его отделы;
- гиподинамия, в результате малоподвижного образа жизни мышцы атрофируются, из-за чего они перестают поддерживать позвоночник, а это, в свою очередь, является причиной неправильного распределения нагрузки на столб.

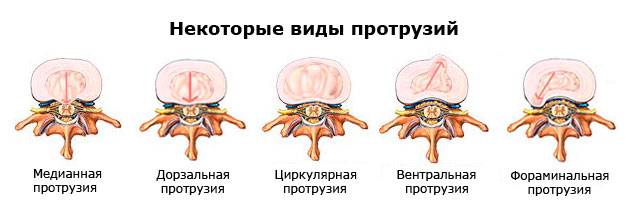
Классификация протрузий
Различают следующие виды протрузии межпозвонкового диска:
- Медианная (центральная). Характеризуется деформацией, при которой диск выбухает в просвет спинномозгового канала и воздействует на оболочки спинного мозга, оказывая давящий эффект и приводя к их раздражению.
- Латеральная (боковая). Такой вид протрузии встречается не часто. Направление выпячивания – справа или слева от центральной части позвоночника. Болевые ощущения, как правило, возникают только в случае сдавливания корешков спинного мозга.
- Заднелатеральная. В этом случае диск выпячивается в одну из сторон и назад (имеется ввиду направление к спинному мозгу). Оказывается давление на спинномозговые нервы, из-за чего появляется сильная боль.
- Дорзальная (задняя). Выпячивание происходит по направлению «от живота к спине» (в сторону спинного мозга). Такая протрузия нередко вызывает острый болевой синдром из-за сдавливания нервных корешков.
- Вентральная (передняя). В медицинской практике встречается крайне редко. Выпячивание диска формируется «от спины к животу», в сторону противоположную задней протрузии. Клинические проявления заболевания в большинстве случаев отсутствуют.
- Фораминальная. Межпозвонковый диск выпячивается в сторону фораминальных отверстий позвонка. Это может быть опасно, так как из этих отверстий выходят нервные отростки спинного мозга, а также небольшие сосуды.
- Циркулярная (круговая). Равномерное выпячивания диска со всех сторон. Очень распространенный вид заболевания, способный в запущенной стадии приводить к ущемлению спинномозговых нервов.
- Диффузная. Неравномерное и неоднократное выпячивание межпозвонкового диска. Крайне неблагоприятная форма протрузии, свидетельствующая о множественных повреждениях диска, что порой приводит к серьёзным осложнениям.
Разновидности
Протрузии в дисках сегмента с3-c7 могут классифицироваться не только по локализации, но и по степени разрушения диска, а также по направлению его смещения. Всего выделяют три типа шейной протрузии.
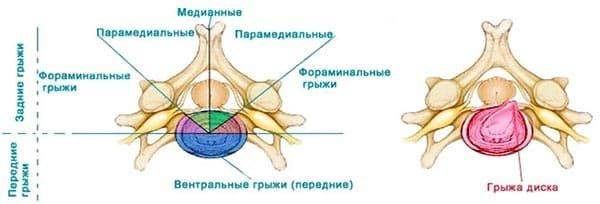
Классификация протрузий в дисках с3-c4, c4-с5, с5-c6
| Разновидность | Локализация (направление выпячивания) |
|---|---|
| Центральная (медианная, дорзальная) | Центральная часть спинномозгового канала (центрального позвоночного канала, в котором расположен спинной мозг). Возможно сдавливание спинномозговых нервных окончаний |
| Парамедиальная | Левая или правая сторона по направлению к позвоночному каналу. Встречается примерно в 4-5% случаев, клинически выражена достаточно сильно |
| Латеральная | Задняя или боковая часть диска |
Наиболее легкими протрузиями с относительно благоприятным течением считаются боковые и центральные протрузии. Данные патологии могут протекать практически бессимптомно в течение нескольких лет, так как такие протрузии не склонны к быстрому прогрессированию без интенсивного воздействия негативных и провоцирующих факторов.
Профилактика
Чтобы предотвратить развитие заболевания, следует соблюдать такие рекомендации:
- не совершать резких движений шеей;
- избегать переохлаждения;
- спать на удобной ортопедической подушке;
- не находиться в одной позе продолжительное время;
- умеренно заниматься спортом;
- избегать поднятия тяжестей;
- избавиться от лишнего веса.
Чем опасна грыжа шейного отдела позвоночного столба и как ее распознать, рассказывается в этом видео:
Грыжа шейного отдела позвоночника – серьезное заболевание, которое может стать причиной инвалидности и даже смерти пациента. Патологию необходимо лечить в обязательном порядке. Если начать терапию на начальных стадиях, можно избежать опасных осложнений.
Как лечить протрузии дисков С4, С5, С6, С7
Успешной борьбе с патологией способствует применение комплекса лечебных мероприятий. От того, как рано будет начата терапия, зависит исход заболевания.
https://youtube.com/watch?v=JArXF5SZIIE
Оперативное вмешательство
Врачи, занимающиеся лечением протрузии дисков шейного отдела, предпочитают применять последовательный метод борьбы с недугом. В начале терапии используются консервативные способы. Операция назначается в случае их низкой эффективности.
Иногда оперативное лечение является единственно возможным методом. К таким ситуациям относятся следующие:
- обращение пациента за медицинской помощью на поздних стадиях болезни;
- большой размер протрузии;
- ущемление межпозвоночного нерва;
- быстрое развитие патологии;
- наличие выраженной неврологической симптоматики, сочетающиеся с отсутствием ответа на консервативные способы терапии.
Медикаментозная терапия
Назначение лекарственных препаратов при протрузии шейного отдела необходимо независимо от размера выпячивания. Для каждого пациента применяется индивидуальный подход, в зависимости от периода болезни, наличия и выраженности жалоб.
По стандарту могут быть использованы следующие группы медикаментозных средств:
- НПВС (Мовалис, Целекоксиб, Индометацин, Мелоксикам, Ортофен). Обладают выраженным обезболивающим эффектом, помогают снизить отечность в месте поражения. Незаменимы в остром периоде недуга.
- Миорелаксанты (Баклофен, Топеризол). Снимают спазм мускулатуры, уменьшают интенсивность болевого синдрома, способствуют восстановлению активных движений.
- Сосудистые средства (Винпоцетин, Циннаризин). Улучшают микроциркуляцию в очаге патологического процесса, профилактируют возможные расстройства трофики, в местах сдавления нервных структур.
- Витаминные препараты. Поддерживают нормальный метаболизм, способствуют повышению регенеративных способностей хрящевой ткани, улучшают ее трофику.

Лечебная физкультура — обязательный пункт в лечении протрузии. Целью является укрепление мышечного корсета шейного отдела, восстановление подвижности позвонков, профилактика возможных осложнений.
Выбор упражнений должен осуществляться с участием врача, который учтет индивидуальные особенности пациента — наличие у него сопутствующих хронических заболеваний, активность патологического процесса, возраст, интенсивность жалоб. Лечебная гимнастика может быть назначена только при стихании обострения болезни.
Занятия происходят в группе или индивидуально, под контролем специалиста. Каждое упражнение должно быть предварительно разъяснено пациенту. Для этого могут быть использованы видео или фото, личный пример тренера.
При проведении лечебной гимнастики движения больного должны быть медленными, плавными и аккуратными. При появлении боли выполнение задания следует прекратить.
Другие консервативные методы
Для повышения эффективности лечения могут быть назначены дополнительные способы борьбы с недугом.
| Метод | Правила применения | Прогноз | Противопоказания |
| Физиотерапия | При протрузии шейного отдела чаще всего применяются: ультразвуковая терапия, УВЧ, магнитотерапия, электрофорез. Для достижения стойкого положительного эффекта необходимо курсовое лечение. Количество процедур — не менее 10. Лечебное воздействие должно быть направлено строго на пораженную область. Метод запрещен при обострении патологического процесса. | В результате проведенного физиолечения повышается способность хрящевой ткани к регенерации, улучшаются трофические процессы, снижаются болевые ощущения. | 1. Сопутствующие онкологические процессы. 2. Патология сердечно-сосудистой системы в стадии декомпенсации. 3. Острый период инфекционных заболеваний. |
| Массаж | Курс должен состоять из 10—15 сеансов, проводиться опытным специалистом. В периоде обострения массаж не выполняется. | При правильной технике массаж способствует укреплению мышц шеи, восстановлению микроциркуляции, уменьшению размеров протрузии. | 1. Наличие злокачественных новообразований. 2. Активная форма туберкулеза. 3. Нарушения гемостаза. 4. Тошнота, рвота, боли в животе. 5. Остеомиелит. 6. ОРЗ (насморк, кашель, боль в горле). |
| Иглорефлексотерапия | Выполняется ручным способом. Проводится только опытным специалистом. | После курса процедур улучшается кровообращение в пораженной области, снижается интенсивность боли, улучшается состояние мышц, повышается регенеративная способность хрящей. | 1. Нарушения свертываемости крови. 2. Онкологические заболевания. 3. Острый период инфекционных заболеваний. 4. Возраст пациента более 70 лет. 5. Повреждения кожи в месте установки игл. |
Диета при протрузии

Первое, что необходимо выполнить человеку, которому поставлен диагноз дорзальные протрузии дисков или другие подвиды этого дегенеративного изменения – это оптимизировать массу тела. Необходимо понимать анатомию и физиологические особенности строения спины. Центр тяжести человека приходится на область в районе пупка. Таким образом, максимальные нагрузки сконцентрированы как раз в талии. А так как именно эта часть человеческого тела несет на себе всю массу человека и передает ее затем на нижние конечности, то, в обязательном порядке, необходимо как можно сильнее уменьшить эту нагрузку.
Как можно больше должно быть в рационе сложных углеводов, таких как крупы и отрубной хлеб. Легкие углеводы (белая мука, сахар, кондитерские изделия и конфеты) должны быть полностью исключены. Такое сбалансированное питание позволит достаточно быстро, но в то же время мягко (без стресса для организма) снизить вес тела.
Только в этом случае можно будет, как минимум приостановить дегенеративные изменения в структуре межпозвонкового диска, а в лучшем случае добиться процесса восстановления. Но это возможно только на ранних стадиях заболевания.
Исходя из всего вышесказанного, становится ясно, что правильное и рациональное питание при протрузии является одним из ключевых моментов.
Конечно, идеальным станет тот вариант, когда правильная пища будет являться регулярным спутником жизни. В этом случае человек максимально избегает даже самого появления этого изменения. Но если остановки диагноз не удалось избежать, то следует прислушаться к следующим рекомендациям:
Включить в рацион продукты богатые кальцием. Таковыми являются твердые сыры; сырой кунжут или кунжутное молоко; свежее, цельное натуральное молоко, необработанное на промышленном предприятии.
Обязательно присутствие в меню холодноводной морской рыбы. Она богата омега 3 полиненасыщенными жирными кислотами (ПНЖК). Эта составляющая также важна для нормального функционирования и увлажнения хрящевой структуры. К тому же в рыбе содержится много фосфора, а этот микроэлемент также является составляющей для костной структуры.
Помимо этих рекомендаций, врачи также при постановке диагноза рекомендуют своим пациентам:
- бросить курить;
- исключить вегетарианство из меню;
- полностью устранить или свести к минимуму употребление кофеина;
- включить большое количество сырых фруктов и овощей в количестве 5 разных видов по цвету;
- употреблять поливитаминные и мультиминеральные добавки.
Такой рацион питания сможет значительно улучшить состояние пациента, хотя ожидать мгновенного или даже быстрого эффекта не приходится. Это длительный процесс, который займет от полугода и более.
Общие и локальные симптомы протрузии диска
Симптоматика при протрузии зависит от места локализации очага поражения, причин деформации дисков, индивидуальных особенностей пациента. На начальных стадиях формирования заболевания, какие-либо признаки недуга могут полностью отсутствовать. Из наиболее распространённых симптомов протрузии межпозвонкового диска стоит выделить:
- Хронические, иррадиирующие или мигрирующие боли, чувство «жжения».
- Ощущение онемения и покалывания в верхних или нижних конечностях.
- Скованность движений, радикулопатия.
- Периодические головные боли.
Заболевание чаще всего возникает в поясничном и шейном отделах, в местах соединения подвижных сегментов позвоночника. Реже протрузия появляется в грудном отделе. Проявление болезни в различных отделах позвоночного столба, помимо основных симптомов, может сопровождаться уникальной для каждого отдела симптоматикой.
- Шейный отдел. Поскольку этот отдел отличается особой мобильностью, существует риск более быстрого изнашивания дисков, которыми соединяются семь шейных позвонков. При появлении протрузии ощущаются хронические или локальные боли в боковой и задней части шеи, головные боли, поворот головы затруднен, наблюдается частичное онемение верхних конечностей, мышечная слабость и раздражительность.
- Грудной отдел. В большинстве своём сегменты данного отдела позвоночника характеризуются малой подвижностью. Основная часть динамических нагрузок приходится на межпозвонковые диски нижнегрудного отдела. При наличии протрузии наблюдаются болевые ощущения в области сердца и между лопатками, ощущается «сдавливание» спины, слабость мышц пресса, межрёберная невралгия, возникают резкие боли при глубоком вдохе.
- Поясничный отдел. Одним из более вероятных мест локализации протрузии считается поясничный отдел, связано это в первую очередь с его близким расположением к центру тяжести тела, что свидетельствует о больших нагрузках на поясничную область. Дополнительным негативным фактором служат возрастные дегенеративные изменениях в позвоночнике. При заболевании наблюдаются хронические боли, прострелы и скованность в пояснице, возможно нарушение работы мочеполовой системы, частичное онемение или покалывание в нижних конечностях, болевые ощущения в области седалищного нерва.
Множественные протрузии
Деформации межпозвонковых дисков могут возникнуть не в одном, а сразу в нескольких отделах, даже не сообщающихся между собой, – это явление называется множественными протрузиями. Если даже одна протрузия дает массу болевых ощущений и негативно влияет на здоровье, то появление нескольких деформаций увеличивает боль и риск осложнений многократно.
Выбухания пояснично-крестцового отдела l3-s1, l4-s1
Эти деформации, помимо болей и атрофии мышц, чреваты еще одной неприятностью: воспаления в прилегающих тканях, нарушения в работе дисков, провоцируют сужение канала и нарушения в прохождении сигналов от и к спинному мозгу. Патологии l3-s1, l4-s1 провоцируют развитие других протрузий.
Протрузии шейного отдела c5-c7, c4-c6
Это наиболее опасные протрузии шейного отдела, потому что при разрушении структуры дисков происходит «усадка» позвонков и могут пострадать кровеносные сосуды, проходящие сквозь отверстия остистых отростков. В свою очередь это может вызвать проблемы с кровообращением и голодание головного мозга и вызвать головокружения, изменения зрения, слуха и памяти, а в худших случаях – инсульт и летальный исход.
Выбухания дисков поясничного отдела l3-l5
Деформации поясничного отдела, точно также как и пояснично-крестцового, чреваты не только нарушениями в работе мышечного каркаса тела и внутренних органов
Существует еще одна медицинская классификация протрузий – в зависимости от размера. Шейный отдел Другие отделы
- до 2 мм до 4 мм маленькая
- 2-4 мм 4-7 мм средняя
- 4-6мм 7-9 мм большая
- больше 6 мм больше 9 мм огромная
Оценка размера выбухания разнится в зависимости от отдела его расположения
Выпячивание в 0,2 мм в шейном отделе уже сужает канал и дает скачки артериального давления, деформацию такого же размера в грудном или поясничном отделе никто не будет принимать во внимание
Медицинское значение величин деформаций межпозвонкового диска:
- 1-2 мм – маленькая патология (срочно необходимо вмешательство в амбулатории),
- 3-4 мм – средняя деформация (необходимо срочное вмешательство в амбулатории),
- 5-6 мм – большое выбухание (лечение в амбулатории еще допустимо),
- 6-7 мм и выше – большое выпячивание (только оперативное вмешательство).
Поясничный и грудной отделы:
- 1-5 мм – маленькая деформация (необходимо лечение в амбулатории, но возможно и лечение на дому),
- 6-8 мм – среднее выпячивание (необходимо лечение в амбулатории, но оперативное вмешательство не требуется),
- 9-12 мм – большое выбухание (срочно необходимо лечение в амбулатории, оперативное лечение только при симптоматике защемления спинного мозга)
- больше 12 мм – большая деформация (допустимо лечение в амбулатории, но при условии, что при развитии симптоматики защемления спинного мозга в следующие сутки будет применено оперативное вмешательство).
Начиная с 2 мм патология в шейном отделе дает:
- головную боль,
- головокружения,
- боли в руках и плечах,
- онемение пальцев.
В других отделах позвоночника эти осложнения начинаются от выпячивания в 4 мм. Существует еще физиологическая протрузия, когда край диска при разгибании позвоночника выступает за край позвонков, а при сгибании – возвращается назад. Размер такой деформации – 3 мм Чем больше вырастает протрузия, тем большую опасность по нескольким причинам она представляет.
- Нарастающие боли.
- Постепенная утрата подвижности.
- Нарушение обмена веществ и развитие осложнений в виде
- атрофии мышц,
- нарушения работы внутренних органов и головного мозга,
- истончения костной ткани,
- развития других протрузий,
- ухудшения питания головного и спинного мозга,
- ухудшения проводимости сигналов от и к спинному мозгу,
- возможному летальному исходу.
Переход деформации в межпозвоночную грыжу.
Диагностика и особенности протрузии с5-с6
Большую роль в эффективности протрузии играет ранняя диагностика, поэтому при появлении первых неприятных симптомов нужно сразу обратиться к грамотному неврологу. Наиболее часто пациентов с таким диагнозом беспокоит онемение рук, мигрени, дискомфорт в верхней части спины, боли при повороте головы.
При первом визите врач осмотрит пациента, соберет анамнез и выдаст направление на дополнительные обследования. С целью получения точной картины состояния дисков проводится компьютерная или магнитно-резонансная томография позвоночника. Рентген в данном случае не особо эффективен, поскольку позволяет обнаружить лишь косвенные признаки дегенерации дисков.
 Массаж при протрузии позвоночника в поясничном отделе
Массаж при протрузии позвоночника в поясничном отделе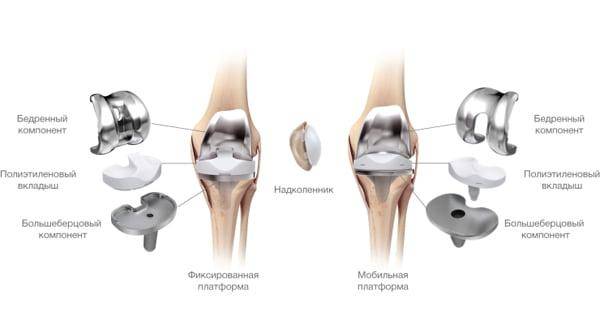
 Протрузия дисков позвоночника: что это такое, как правильно лечиться
Протрузия дисков позвоночника: что это такое, как правильно лечиться
 5 возможных осложнений экструзия дисков позвоночника
5 возможных осложнений экструзия дисков позвоночника



 Протрузии грудного отдела позвоночника: симптомы, лечение и профилактика
Протрузии грудного отдела позвоночника: симптомы, лечение и профилактика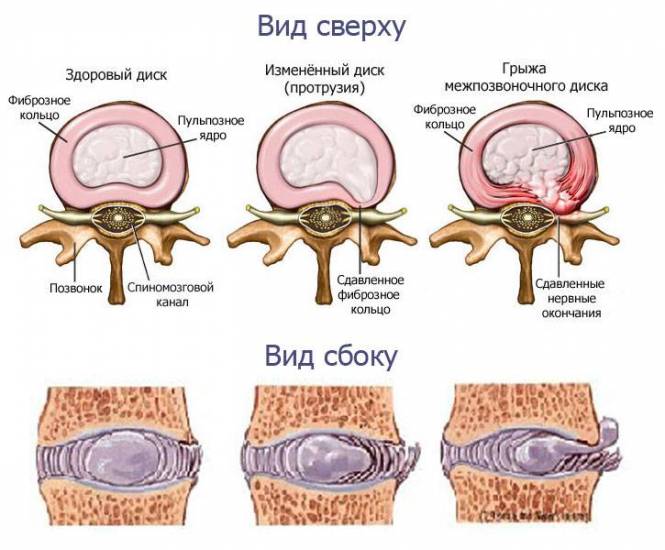 О симптомах и лечении протрузии и межпозвоночной грыжи
О симптомах и лечении протрузии и межпозвоночной грыжи Лечебная гимнастика для шеи при протрузии
Лечебная гимнастика для шеи при протрузии Костяшки пальцев потемнели
Костяшки пальцев потемнели