Содержание
- 1 Можно ли увеличить половой член с помощью соды?
- 2 Какие факторы увеличивают риск?
- 3 Как лечить ревматизм?
- 4 Какой врач лечит артроз?
- 5 Достопримечательности Эйндховена
- 6 Диагностика, применяемая для выявления артрита
- 7 Внесуставные симптомы
- 8 Лечение ревматических заболеваний
- 9 Аппаратная диагностика
- 10 Санаторно-курортное лечение
- 11 Причины и факторы риска РА
- 12 Типы ревматических заболеваний
- 13 Лечение
Можно ли увеличить половой член с помощью соды?
Какие факторы увеличивают риск?
Как лечить ревматизм?
Лечение рассматриваемого заболевания обязательно проводится под контролем специалиста и чаще всего пациент помещается в лечебное учреждение. Существует ряд лекарственных препаратов, которые обязательно назначаются больным в рамках проведения терапии по отношению к ревматизму.
К таковым относятся:
- Бициллин. Это антибиотик пенициллинового ряда, который способен губительно влиять на стрептококки. Целесообразно назначать его курсом в 10-14 дней – меньший срок не даст ожидаемых результатов (хотя признаки ревматизма могут и исчезнуть), а в случае более длительного применения бициллина происходит выработка стрептококком веществ, которые разрушают антибиотик – это вредно для организма. Для предотвращения рецидивов рассматриваемого заболевания бициллин может назначаться пациентам еще на протяжении 5-6 лет, но в минимальных дозировках – одна инъекция в 3 недели.
- Аспирин. При ревматизме этот лекарственный препарат помогает быстро избавить пациента от болевых синдромов в суставах, снять отечность суставов. Рекомендуется в первые две недели проводимой терапии назначать препарат ацетилсалициловой кислоты в максимально допустимой дозировке, а затем аспирин нужно будет употреблять еще в течение месяца в дозировке 2 г в сутки. При этом аспирин категорически противопоказан в период беременности и лактации, при высокой ломкости сосудов, заболеваниях желудка и кишечника. Неконтролируемое употребление аспирина даже в рамках лечения ревматизма может привести к развитию гастрита и язвенной болезни желудка и двенадцатиперстной кишки.
- Гормональные препараты. Речь идет о назначении преднизолона – это делается крайне редко, только в случае очень тяжелого течения заболевания. Если врач выбрал данный лекарственный препарат для лечения ревматизма, то он назначается в максимально допустимой дозировке.
Также больной должен соблюдать постельный режим первые 10 дней заболевания, но если ревматизм протекает в очень тяжелой форме, то двигательная активность исключается на более длительный период, вплоть до 30 дней – даже небольшая нагрузка может ухудшить состояние больного.
Необходимо в процессе лечения рассматриваемого заболевания придерживаться и определенной диеты. В частности, из меню должны быть исключены:
- шоколад;
- вафли;
- кофе;
- спиртные напитки;
- острые/пряные специи;
- соль.
Обязательно нужно под руководством диетолога составить рацион питания – в него должны входить рыба, овощи и фрукты, мясо, кисломолочные продукты, субпродукты и крупы. В день нужно принимать пищу не менее 7 раз маленькими порциями. Крайне желательно ограничить употребление сахара – в сутки допускается не более 30 грамм этого продукта. Вообще, нужно знать:
- при обычном режиме дня больной должен получать в сутки 2500 Ккал;
- при постельном режиме – не более 1800 Ккал.
Врачи могут рекомендовать и бальнеологическое лечение – оно подойдет тем пациентам, которые уже справились с острой фазой развития рассматриваемого заболевания. Санатории и курорты предлагают лечение следующими минеральными водами:
- радоновые;
- углекислые;
- азотно-кремниевые;
- сульфидные;
- йодобромные;
- хлоридно-натриевые.
Бальнеотерапия оказывает комплексное действие на организм – улучшает пищеварение и повышает аппетит, укрепляет иммунную систему, избавляет от бессонницы и общей слабости, улучшает работу желез внутренней секреции. В санаториях не только назначают употребление минеральных вод внутрь и проведение процедур в целебных ваннах – пациентам рекомендованы длительные прогулки на свежем воздухе, им назначаются витаминные комплексы.
Какой врач лечит артроз?
Зачем знать, какой специалист лечит артроз?
– заболевание, вызываемое отложением в суставах мочевой кислоты. В норме мочевая кислота выводится почками, но если её образуется слишком много или почки не справляются с её выведением из организма, она начинает накапливаться в суставах, вызывая воспаление и боли;
Что такое артроз?
Патологические изменения в суставе могут быть связаны с повреждением суставного хряща, покрывающего кости в месте их сочленения. Подобный характер заболевания присущ
- – это обобщающее название воспалительных заболеваний суставов. Воспалительный процесс может затронуть только один сустав, или сразу несколько. В последнем случае говорят о
- дегенеративная патология тазобедренного сустава или коксартроз – характеризуется такими же симптомами с их локализацией в тазобедренных соединениях.
Артрит – объединенное название заболеваний суставов, для которых характерными в большей степени являются воспалительные, а не дегенеративные, как при артрозе, процессы. По определению, лечением заболеваний суставов должен заниматься артролог. Но не во всех небольших городах есть врачи такой специальности. Кроме того, в связи с большим количеством видов артрита, для его успешной терапии могут потребоваться консультации специалистов разного профиля. Поэтому
Критерии выбора врача для диагностики и лечения
Примечание: все лекарственные препараты при артрите можно принимать только с разрешения лечащего врача, знакомого с характером патологического процесса и общим состоянием пациента.
- Предупреждение! после успешного лечения артрита может случиться рецидив. Чаще всего такое состояние развивается вследствие переохлаждения или из-за повторного проникновения в организм инфекционного возбудителя.
- Негнойное воспаление суставов, которое возникает после перенесенной кишечной или мочеполовой инфекции, называется реактивным артритом. При этой патологии чаще всего поражается голеностопный или коленный сустав, реже – крестцово-подвздошный. Также нередко воспаляются сухожилия и связки, поражаются слизистые оболочки (уретрит, конъюнктивит, эрозии) и кожные покровы (кератодермия).
- Травматический или вибрационный артрит – это состояние, которое возникает при часто повторяющемся легком травмировании сустава, а также в случае его открытого или закрытого повреждения.
- Лечение артрита предусматривает (в зависимости от вида артрита и состояния больного) применение:
Боль в пораженном суставе может появляться при нагрузке на сустав (во время движения) или возникать к концу ночи. Утром в больном суставе часто наблюдается скованность (ограниченная подвижность). Потом, в течение дня человек «расхаживается», подвижность восстанавливается, боль исчезает или уменьшается. При остром артрите боль в суставе может иметь постоянный характер. При хроническом артрите тяжесть симптомов возрастает постепенно.
https://youtube.com/watch?v=gqQxSyx40do
Достопримечательности Эйндховена
Диагностика, применяемая для выявления артрита
Многие люди не знают, какой врач лечит артриты и артрозы, поэтому берут направление на обследование у терапевта и проходят основные его виды. В ортопедии применяют следующие методы диагностики:
- Лабораторная диагностика. Сдать кровь на анализ рекомендовано в случае затяжного септического процесса или неестественных болевых ощущений после замены сустава. На основании данных лабораторной диагностики становится понятно, есть ли воспаление. Полезны такие показатели, как скорость оседания эритроцитов и количество лейкоцитов.
- Рентгенограмма выявляет патологические изменения сустава на длительно протекающей стадии воспаления, но не всегда показывает поражение хрящевой ткани или околосуставную эрозию кости. Метод позволяет понять, какова локализация воспалительного процесса, если есть сомнение, что конкретно вызвало поражение, и действительно ли причина симптоматики – артрит коленного сустава. Какой врач лечит патологию, понятно – ортопед. На снимке визуализируется деформирование губчатой кости и кортикальная костная деструкция, выраженная остеопения при хроническом септическом артрите, остеомиелите. Общая периостальная реакция опасна потенциальным развитием склеротического некроза костной ткани. Недостатком признано затрудненное проведение исследования мягких тканей в области колена и бедра. Исключение — случаи с припухлостью, которая включает воздух, различима на снимке в виде дискретных зон аналогично загазованности кишечника при рентгенограмме брюшины.
- УЗИ отлично выявляет патологии тазобедренного сустава, воспаления мягких тканей, абсцесс. Перечисленные нарушения видит не только врач, но и другие специалисты общего профиля, которые по результату исследования направят пациента к ортопеду.
- Радионуклидная томография имеет высокую чувствительность к хроническим инфекциям опорно-двигательного аппарата благодаря вводимым радиоизотопам. Но выдает ложные положительные сигналы на острый септический артрит. Сложно отличимы сигналы артрита от асептического ослабления у пациентов с болезненными протезами, новообразованиями, травмами, переломами, послеоперационными или нейротрофическими изменениями организма. Часто используется для устранения сомнений относительно инфекционного процесса перед выполнением инвазивной процедуры.
- Компьютерная томография с реконструкцией проекции в сагиттальной или корональной плоскости применяется для выявления дискретных секвестров, изолированных от жизнеспособного сустава. КТ помогает оценить реальное состояние механического функционирования и целостности суставной оболочки, определить степень срастания переломов даже при наличии металлической фиксации оборудования, выявить расширение капсулы сустава и любые подтверждения хрящевой эрозии.
- Магнитно-резонансная томография — самый популярный исследовательский метод с беспрецедентной визуализацией костного мозга, абсцессов, синовиальных кист и инфицированных мягких тканей. МРТ облегчает обнаружение септических процессов и периартикулярного воспаления костной ткани на синовиально-хрящевом соединении.
- Часто проводится пункция сустава, аспирация синовиальной жидкости. Метод позволяет идентифицировать патогенную флору и нейтрализовать инфекцию. Визуально можно оценить состояние биоматериала. При инфекционной природе он имеет гнойное содержимое, серо-восковый или кровянистый оттенок; характеризуется чрезмерной мутностью, густотой; создает выраженный аморфный осадок. Подчитывая количество лейкоцитов, удается оценить уровень цитоза – в нем преобладают нейтрофилы (>85%). Это явление указывает на наличие воспалительного процесса. Если взятый биоматериал имеет геморрагическую составляющую или плавающий слой жира, то речь уже идет о серьезных патологиях или внутрисуставном переломе.
Квалифицированное видео-мнение о диагностике артрита:
Многих интересует: когда узкопрофильный врач лечит артрит, какой вид диагностики самый лучший? Перечисленные процедуры используются для определения наиболее точного диагноза – как по отдельности, так и совокупно.
Лучше использовать несколько видов диагностики, подтверждающих данные друг друга и снижающих количество ложных предположений. Гипертрофированная синовиальная оболочка обычно свидетельствует о прогрессировании инфицирования сустава, воспалении костного мозга или сухожилий.
Внесуставные симптомы
Не всегда человек замечает первые признаки ревматоидного артрита, но существуют и другие симптомы, которые помогут в диагностике данного заболевания:
- возникновение подкожных узелков. Они могут появляться как вокруг пораженного сустава, так и в необычных местах – на шее, плечах, спине. Это отложение солей кальция, они твердые и хорошо прощупываются сквозь кожу. Узлы могут появляться и во внутренних органах, легких, миокарде. В последнем случае возникают патологии сердечно-сосудистой системы;
- астения. Постоянное чувство усталости, слабость;
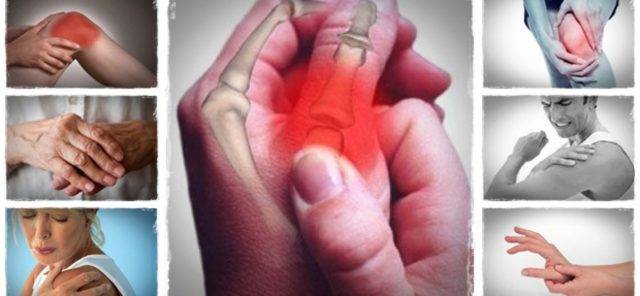
- повышенное потоотделение, которое не связано с физическими нагрузками или эмоциональными переживаниями;
- чувство онемения конечностей;
- усиливающийся синдром Шегрена: сухость кожи и слизистых оболочек. Пациента будет беспокоить зуд и боль в глазах, полости рта;
- кожная сыпь;
- боль за грудиной во время глубокого вдоха;
- резкое похудение;
- подъем температуры тела во время обострений.
Лечение ревматических заболеваний
На данный момент, не существует какого-либо лечения для полного избавления от этого заболевания. Однако лекарства способны замедлить развитие болезни и предотвратить дальнейшее повреждение суставов или других частей тела.
Выполнение некоторых физических упражнений и соблюдение определенных диет также могут помочь.
Хирургическое вмешательство может применено при определенных случаях.
Основные лекарства:
- Обезболивающие для приема внутрь. Отпускаемые как по рецепту, так и без него, в зависимости от выраженности боли.
- Кремы и мази. Втираемые в кожу в местах воспаленных мышц или суставов, для облегчения боли.
- Нестероидные противовоспалительные препараты. Используются для снятия болей и воспалений. Ибупрофен и напроксен натрий доступны без рецепта, тогда как многие другие НПВП доступны только по рецепту.
- Модифицирующие болезнь противоревматические препараты. Замедляют или препятствуют иммунной системе атаковать суставы и вызывать повреждения.
- Модификаторы биологического ответа. Блокируют специфические иммунные пути, участвующие в воспалительном процессе.
- Ингибиторы Янус-киназы. Это новый класс лекарств, которые блокируют специфические пути, которые участвуют в процессе иммунного ответа организма.
- Кортикостероиды. Это сильные препараты для борьбы с воспалениями. Применяются перорально, могут быть в составе кремов, могут вводиться внутривенно или путем инъекции непосредственно в пораженные суставы.
Хирургическое вмешательство.
Оно может потребоваться для восстановления повреждения сустава после травмы или для восстановления функции или уменьшения боли в суставе, поврежденном артритом.
Виды:
- Амбулаторные процедуры, выполняемые артроскопическим методом (через небольшие разрезы в области сустава)
- Полная замена сустава или замена поврежденного сустава искусственным.
Упражнения и диета.
- Физическая активность поможет снизить боли в суставах и жесткость, одновременно увеличить гибкость и эластичность, поможет восстановить и поддерживать силу мышц и выносливость.
- К сожалению, специальной диеты, разработанной для профилактики артрита, не существует, однако, хорошо сбалансированный рацион питания наряду с физическими нагрузками отлично помогают людям поддерживать здоровый вес тела и поддерживать общее здоровье организма.
Придерживаться диеты особенно важно, если у человека подагра. Ему следует избегать злоупотребления алкогольными напитками и продуктов с высоким содержанием пуринов, таких как печень, почки, сардины, анчоусы и т. п
Процедуры с использованием температур.
Тепловая терапия увеличивает кровоток, терпимость к боли и гибкость. Терапия с использованием низких температур успокоит нервы вокруг сустава, это поможет снять боли, воспаления и мышечные спазмы.
- Релаксационная терапия. Поможет снять напряжение в мышцах по всему телу, что снизит боль.
- Шины и брекеты. Они осуществляют функцию поддержки ослабленных суставов и позволяют им отдохнуть. Перед использованием таких изделий следует посоветоваться с врачом, чтобы исключить не правильное использование. В противном случае, это может привести к повреждению суставов и болям.
- Вспомогательные приспособления, такие как трость, помогают снизить часть веса тела, который приходится на поврежденный сустав колена или бедра. Ортопедическая вставка для обуви может облегчить боли при ходьбе, вызванные артритом стопы или колена.
Аппаратная диагностика
Современные методы аппаратной диагностики позволяют предельно точно определить форму заболевания, степень патологических процессов, деформации и других изменений нормальной картины области исследования.
Для этого проводят следующие диагностические манипуляции:
- Рентгенография — позволяет обнаружить патологические изменения в тканях.
- УЗИ, КТ — позволяют определить стадию и уточнить характер поражения суставов и мягких тканей.
- МРТ — назначают в том числ при подозрении на повреждения связочного аппарата, сухожилий и нервных окончаний.
- Артроскопия -исследование, проводимое с помощью эндоскопа, вводимого через микроскопический разрез для диагностики пораженных тканей.
- На основании проведенных исследований, учитывая индивидуальные особенности пациента определяется схема и вид терапии.
Санаторно-курортное лечение
Назначение данной методики предусмотрено в заключительной стадии излечения. До развития современной медицины, санаторно-курортное лечение артрита являлось едва ли не единственным способом восстановления организма от данной патологии. Указанный метод допустим к использованию при отсутствии значительных проблем с сердечно-сосудистой системой и исключении признаков острого течения болезни.
К противопоказаниям санаторно-курортной терапии относятся:
- протекание острой фазы воспалительной реакции;
- осложнённое кровообращение;
- гипертония;
- проблемы с печенью, почками;
- период лактации и в момент протекания беременности.
Во время нахождения в санаториях или курортных учреждениях возможно применение следующих методов воздействия на болезнь:
- Сероводородные ванны
Такой способ ведёт к расслаблению мышечной материи и улучшению эластичности кожного покрова. Одновременно с этим протекают процессы по стимулированию метаболизма и очищению сосудов. Наблюдается восстановление хрящевых соединительных тканей, нормализация кровообращения, а также снятие отёчности и болевых ощущений в поражённом участке.
- Радоновые источники
Применение радоновых ванн целесообразно при незначительной степени активности патологии. В зависимости от количества используемого радона, различают следующие типы ванн: сильные, средние и слабые.
По окончании процедуры, наблюдается стабилизация нормального артериального давления и восстановление функциональности щитовидной железы.
- Хлоридно-натриевые и соляные ванны
Использование ванн на соляной и хлоридно-натриевой основе способствует восстановлению кожных покровов. Что приводит к реанимации поражённых сосудов и восстановлению кровоснабжения.
Также отмечается положительное воздействие на нервную деятельность человека, что приводит к общему улучшению самочувствия и повышению работоспособности. Главным положительным эффектом является снижение болевых признаков в суставах и дальнейшее подавление воспаления.
- Йодобромные минеральные ванны
Показаны пациентам с сопутствующим наблюдением эндокринных осложнений. Их применение приводит к устранению нервозности, восстановлению нормального сна, улучшению кровоснабжения и сжиганию жировых клеток. Как результат, наблюдается общее улучшение психического и эмоционального состояния пациента.
- Грязелечение
Использование указанной методики производится при отсутствии проблем с сердечно-сосудистой деятельностью и дыхательной системой. В качестве используемого материала применяют ил, озокерит или торфяные грязи. Их применение ведёт к улучшению мышечной работы сердца и дыхательных каналов.
Причины и факторы риска РА
Ученные не понимают, почему люди так часто страдают ревматоидным артритом, но годы исследований показывают, что наиболее восприимчивы к заболеванию люди:
- генетически предрасположенные к РА;
- подверженные воздействию вредных экологических факторов (например, курения);
- люди испытывающие значительные нарушения гормонального баланса;
- дисбаланс кишечной микрофлоры, возникший естественным образом с рождения или вызванный кишечной инфекцией.
Многие ученные и доктора считают, что РА, скорее всего, в большинстве случаев развивается у людей, которые генетически предрасположены к заболеванию, подвергаются воздействию определенных факторов окружающей среды, испытывают изменения гормонального фона и/или подвергаются дисбалансу кишечной микрофлоры.
Генетическая предрасположенность
Специфический ген (антиген), связанный с ревматоидным артритом, HLA-DR4, обнаружен у 60% -70% людей с этим заболеванием. Но в целом встречается только у 20% населения земли.
Хотя наличие этого специфического генетического маркера увеличивает вероятность развития ревматоидного артрита, это далеко не точный признак. Фактически, большинство врачей не берут анализы на выявления этого гена при диагностике ревматоидного артрита.
Факторы окружающей среды и образа жизни
Повседневные привычки, похоже, оказывают определенное влияние на риск возникновения ревматоидного артрита. Наиболее известные исследования в этой области сосредоточены на курении, питание и весе человека.
Курение и воздействие никотина. Одним из наиболее значимых причин возникновения ревматоидного артрита является воздействие никотина, в частности курение.
Хотя прямое влияния сигарет не полностью доказано, считается, что длительное курение играет роль в увеличении концентрации ревматоидного фактора, белком (иммуноглобулиновые антитела IgM). Наличие ревматоидного фактора (антитела IgM) в крови является признаком того, что иммунная система может быть неисправной.
Питание/Диета. Неясно, как именно диета влияет на риск развития ревматоидного артрита у человека. Большое клиническое исследование проведенное с 121 тыс. женщинами в течение десятилетий, говорит о том, что:
- Регулярное употребление сладких газированных напитков повышает риск развития РА.
- Средиземноморская диеты, которая поощряет употребление в пищу овощей, фруктов, бобов и цельных зерен, не влияет на риск развития ревматоидного артрита у женщин.
- Употребления кофе и чая (как с кофеином, так и без кофеина) не коррелирует с развитием заболевания.
- Умеренное потребление алкоголя не влияет на развитие болезни у женщин, а может даже и снижает риски возникновения болезни.
Вес тела. Люди с избыточным весом или ожирением, имеют больше шансов к возникновению у них ревматоидного артрита.
Хотя курение, диета и лишний вес влияют на общий риск развития РА, конкретных связей с заболеванием нет – большинство людей с избыточным весом, и те кто курят не страдают от ревматоидного артрита.
Нарушение гормонального баланса
Тот факт, что женщины чаще страдают ревматоидным артритом, говорит о том, что гормоны являются основным фактором развития болезни. Эта идея еще раз подтверждается тем фактом, что симптомы РА утихают во время беременности, и вспыхивают снова после рождения ребенка.
Имеются также данные о том, что женщины с нерегулярными менструациями или с ранними менопаузами, имеют повышенный риск развития РА.
В дополнение к естественным колебаниям гормонов, гормональные препараты и противозачаточные, вносят свой вклад в развитие болезни. Оральные контрацептивы содержащие дозы женских половых гормонов (прогестина и эстрогена), повышают вероятность развития у женщины ревматоидного артрита.
Инфекции и микробиом
Некоторые ученые изучают связь между бактериальными и вирусными инфекциями и развитием ревматоидного артрита. Клинические исследовании показали, что связь между РА и некоторыми инфекциями и вирусами, такими как гингивит, вирус Эпштейна-Барр (ВЭБ) и хронический гепатит С есть.
Кроме того, некоторые ученые предположили, что микробиом человека может влиять на развитие РА.
Микробиом человека — совокупность микроорганизмов, вирусов, бактерий и грибков, живущих во рту, кишечнике, дыхательных путях и других частях тела.
По меньшей мере в организме каждого человека, находятся более 1000 различных микроорганизмов. Микроорганизмы влияют на многие процессы в организме человека, в том числе на обмен веществ и иммунную систему.
Хотя эксперты определили возможную связь между инфекцией, микробиомом и РА, доказательств указывающих на очевидные причины нет. Исследование в этой области продолжаются.
Типы ревматических заболеваний
Существует множество видов артрита и других ревматических заболеваний, в том числе:
Артроз.
Наиболее распространенный тип артрита, повреждает как хрящи, так и подхрящевую ткань кости. Артроз может вызывать чувство боли и скованности в суставах. Если заболевание поражает позвоночник, колени и бедра, может возникнуть инвалидность.
Ревматоидный артрит.
Менее распространен. Возникает, когда иммунная система начинает атаковать слизистую оболочку сустава (синовиальная оболочка). Это может вызывать боли, отеки и утрату функций сустава. Чаще всего, от этого типа заболевания, повреждаются суставы на руках и ногах.
Подагра.
Тип артрита, вызванного игольчатыми кристаллами мочевой кислоты, которые способны накапливаться в суставах. Как правило, такой процесс начинается с большого пальца ноги. Симптомы могут приходить и проходить, включая воспаление, отек и боль в пораженном суставе/суставах.
Инфекционный артрит.
Вызван инфекционными агентами, такими как бактерии или вирусы. Примерами инфекционного артрита служат парвовирусный артрит и гонококковый артрит, а также артрит, возникающий при болезни Лайма, бактериальной инфекции, вызванной укусом зараженных клещей.
Ювенильный идиопатический артрит.
Наиболее распространенная форма артрита у детей. Симптомы включают боль, скованность, отек и потерю функции суставов. Также может возникать сыпь и/или лихорадка. Может возникать в различных частях тела.
Спандилоартропатии.
Группа ревматических заболеваний, обычно поражающих позвоночник. Есть несколько форм:
- Анкилозирующий спондилит. Также может поражать бедра, плечи и колени
- Реактивный артрит. Возникает от инфекций нижних мочевых путей, кишечника или других органов. Может проявляться в проблемах с глазами, кожными воспалениями и язвами во рту.
- Псориатический артрит. Является формой артрита, которая встречается у некоторых пациентов с псориазом кожных заболеваний. Псориатический артрит часто поражает суставы на кончиках пальцев рук или ног и сопровождается некоторыми изменениями на ногтях. Боли в спине могут возникнуть, если поражается позвоночник.
Бурсит.
Возникает при воспалении Бурс (небольших, заполненных жидкостью мешочков, которые помогают уменьшить трение внутри сустава). Симптомы включают боль и болезненные ощущения. Функциональность ближайших суставов также может быть затруднена.
Фибромиалгия.
Симптомы включают широко распространенную мышечную боль и появление неких областей (точек) на теле, надавив на которые, возникают болезненные ощущения. У многих людей, с данным типом, наблюдаются расстройства сна и повышенная усталость.
Ревматическая полимиалгия.
Поражает сухожилия, мышцы, связки и ткани вокруг сустава. Симптомы включают боль, чувство скованности и болезненные ощущения после пробуждения в плечах, бедрах, шее и пояснице. Иногда это является первым признаком развития гигантоклеточного артериита, заболевания артерий, характеризующегося головными болями, воспалением, слабостью, потерей веса и лихорадкой.
Склеродермия.
Также известный как системный склероз. Заболевание вызвано чрезмерной выработкой коллагена (белка, подобного волокну) в организме, что приводит к утолщению и повреждению кожи, кровеносных сосудов, суставов, а иногда и внутренних органов, таких как легкие и почки.
Системная красная волчанка.
Данное заболевание возникает, когда иммунная система атакует собственные здоровые клетки организма. Это приводит к воспалению и повреждению суставов, кожи, почек, сердца, легких, кровеносных сосудов и головного мозга.
Тендинит.
Воспаление сухожилий. Возникает от излишних нагрузок, травм или ревматических заболеваний. Может ограничивать подвижность соседних суставов.
Лечение
Врач, лечащий артрит после обследования пациента назначает комплексное лечение. Часто после соответствующего лечения возникает ремиссия и выздоровление.
Методы лечения артрита:
- медикаменты;
- диета;
- ЛФК;
- ортопедические средства;
- физиотерапия;
- прием витаминов.
Назначаются противовоспалительные препараты, антибиотики, чтобы снять воспалительные процесс и облегчить состояние больного. Также при артрите применяют лечебные мази, гели, обладающие охлаждающим эффектом. Они снимают болевые симптомы. При запущенной стадии заболевания обращаются к хирургу. Если лечение невозможно, то больной сустав заменяют из искусственных материалов.
При заболевании суставов важно правильно питаться. В рационе должны присутствовать фрукты, овощи, каши, творог, молочные продукты
Исключают из питания острую, жирную, соленую пищу, мясо и субпродукты.
Врач может назначить электрофорез, лечение с помощью грязи и парафина. Если воспалился коленный сустав, то врач порекомендует поносить ортопедические приспособления: трость, наколенник, повязку. Для повышения иммунитета назначают витаминные комплексы.
Народные средства
Наравне с медикаментозным лечением применяют народные средства. Их поможет подобрать артлорог или ревматолог. Обычно это согревающие ванночки с солью, компрессы и прием отваров из лечебных трав.
Перед применением народных средств, нужно посоветоваться с лечащим врачом.
 Суставы: какой врач лечит
Суставы: какой врач лечит Какой врач лечит боль в копчике
Какой врач лечит боль в копчике Какой врач лечит позвоночник виды специалистов профилактика
Какой врач лечит позвоночник виды специалистов профилактика

 Какой врач может лечить артроз и артрит
Какой врач может лечить артроз и артрит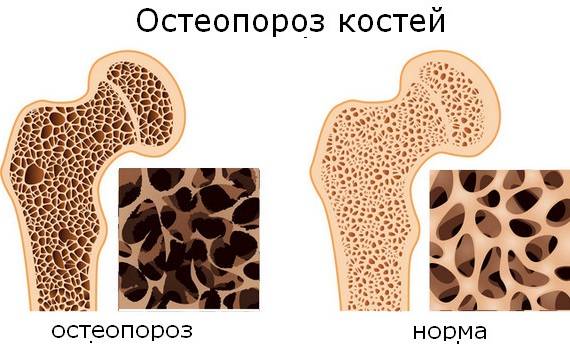 Какой врач лечит остеопороз? остеопороз: симптомы, причины, лечение и профилактика
Какой врач лечит остеопороз? остеопороз: симптомы, причины, лечение и профилактика Врач который лечит артроз: ортопед, травматолог, ревматолог
Врач который лечит артроз: ортопед, травматолог, ревматолог Какой врач лечить грыжу позвоночника
Какой врач лечить грыжу позвоночника