Содержание
- 1 Виды артрозов
- 2 Восстановление и отдых
- 3 Классификация
- 4 Анатомические особенности лица
- 5 Причины
- 6 Дегенеративные заболевания позвоночника
- 7 Защемление сосудов в шейном отделе: симптомы, диагностика и методы лечения
- 8 Межпозвоночная патология
- 9 Лечение артроза
- 10 При каких симптомах нужно обращаться к врачу?
- 11 Стадии формирования протрузии
- 12 Причины неконгруэнтности
Виды артрозов
Артрозы бывают первичными, развивающимися на фоне изначально здоровых хрящевых тканей. Вторичные патологии возникают на фоне уже присутствующих заболеваний или травм межпозвонковых суставов. Также артрозы классифицируются в зависимости от локализации поврежденных хрящевых и костных структур.
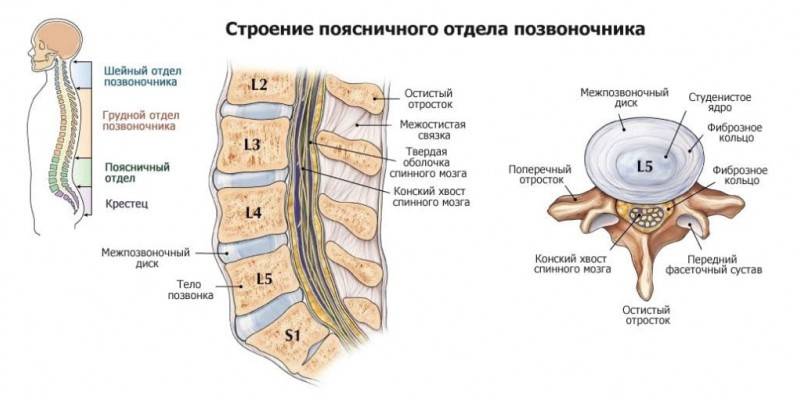
Зона поясничного отдела позвоночника
Межпозвонковые поясничные суставы особенно часто поражаются артрозом из-за возникающих на них повышенных нагрузок. Патология диагностируется у офисных служащих, грузчиков, людей, занимающихся тяжелой атлетикой. Для нее характерны тянущие, тупые боли в период ремиссии, острые, пронизывающие — во время рецидивов. Они не четко локализованы, а распространяются на бедра, ягодицы.
 Зона грудного отдела позвоночника
Зона грудного отдела позвоночника
Суставы в грудном отделе поражаются артрозом довольно редко. Они мало задействованы при движении, а часть возникающих нагрузок принимает на себя мощный реберный каркас. Но именно у грудной патологии самые специфические клинические проявления, несколько затрудняющие диагностику. Боль в спине возникает не только при движении, но и при чихании, громком смехе, кашле. Она ощущается в области сердца, поэтому пациенты с артрозом часто записываются на прием к кардиологу.
Шейный отдел
Особенно тяжело протекает артроз межпозвонковых суставов в шейном отделе. Деформированные костные структуры ущемляют позвоночные артерии, что приводит к недостаточному кровоснабжению кислородом головного мозга.
Помимо болей в шее и затылке, наблюдаются скачки артериального давления, головокружения, зрительные и слуховые расстройства.
Реберно-поперечный артроз грудного отдела
Артроз реберно-позвоночных и реберно-поперечных сочленений, который локализуется в грудном отделе, диагностируется редко. Он развивается в результате изнашивания хрящевых тканей, нарушения обмена веществ, дистрофических изменений структуры межпозвонковых дисков. Ведущие симптомы патологии — нарушение осанки (сутулость), одышка, ощущение нехватки воздуха при вдохе, повышение температуры тела.
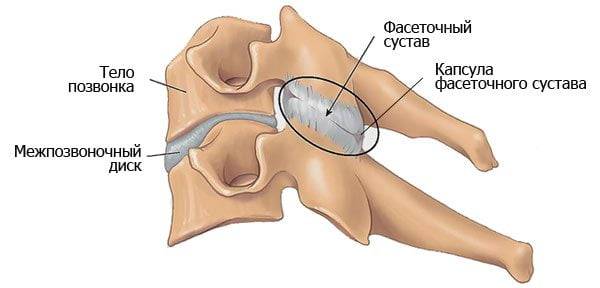
Артроз дугоотростчатых суставов
Артроз дугоотростчатых суставов (спондилоартроз) нередко сочетается со спондилезом или остеохондрозом, в том числе с его осложнениями — протрузиями, межпозвоночными грыжами. В 90 % случаев патология обнаруживается у пациентов старше 60 лет. Клинически спондилоартроз проявляется подвывихами дугоотростчатых суставов, сильными болями, скованностью движений.
Восстановление и отдых
Классификация
Остеоартроз бывает нескольких разновидностей. Классификация выделяет два основных вида заболевания:
- первичный генерализованный остеоартроз;
- вторичный тип патологии.
Остеоартроз первичного типа развивается на фоне значительных перегрузок. Хотя в самой хрящевой ткани не происходит никаких патологических процессов, под воздействием давления начинаются осложнения.
При развитии вторичного остеоартроза суставов, давление и нагрузки не превышают допустимые. Однако к патологии приводят внутренние процессы, которые повышают риск разрушения сустава.
Также выделяют такие формы болезни:
- коксартроз, при котором поражается тазобедренный сустав;
- гонартроз – болезнь коленного сустава;
- остеоартроз голеностопного сустава, чаще после травм;
- остеоартроз локтевого сустава;
- поражение плечевого сустава.
Независимо от того, появился остеоартроз периферических суставов и позвоночника или в процесс вовлечена хрящевая ткань только одного сочленения, избавиться от патологии можно, если своевременно обнаружить тревожные симптомы.
Анатомические особенности лица
Внутри шеи расположено много переплетений сосудов, нервов, внутренних органов и костей. Развитый мышечный каркас обеспечивает двигательную активность.
Части шеи
Строение образуется из нескольких частей:
- задняя;
- грудинно – ключичная;
- передняя;
- боковая.
https://www.youtube.com/watch?v=0z8cU4gOfyw
В каждой из этих областей есть свои нюансы. Строение шеи человека сзади по расположению мышечного каркаса и лимфоузлов существенно отличается от их же расположения спереди.
Внутренние органы
Внутреннее строение органов шеи включает в себя:
- глотку – выполняет защитную и связующую функцию, являясь первичным барьером от патогенов и бактерий;
- трахея – с ее помощью воздух попадает в легкие;
- гортань – выполняет важную роль в пищеварительной функции, формирует тембр голоса, является защитным барьером для дыхательной системы;
- щитовидная железа – важный эндокринный орган, регулирующий обменные процессы во всем организме и вырабатывающий гормоны;
- спинной мозг – важная часть нервной системы человека, несущий ответственность за подвижность тела и органов;
- пищевод – доставляет еду к месту назначения, участвует в функции пищеварении.
Венозная система включает в себя: яремные вены (передняя и внутренняя), щитовидная вена, подключичная. Все вены отвечают за отток крови от мозга.
Позвоночный столб, входящий в систему своими 7ю позвонками, обеспечивает свободную подвижность шеи. Шейные позвонки менее вытянутые, чем все остальные. В каждом позвонке есть отверстие, по которым проходит позвоночная вена и артерия. Система лимфоузлов обеспечивает защитный барьер организму, осуществляя фильтрацию лимфы от токсинов и инфекций. Лимфоузел – своеобразный индикатор здоровья, по воспалениям которого можно сделать вывод о его состоянии. Существует две группы лимфоузлов:
- глубокая – сюда входят узлы, которые расположены вдоль яремной вены;
- наружная – расположенные вдоль поверхностной яремной вены.
Если рассматривать строение шеи человека спереди, то все лимфоузлы можно увидеть
Лицо – это сложное соединение мышц, сосудов, нервов и вен. Внутреннее строение, которого – достаточно сложный и запутанный механизм.
Чтобы правильно проводить эстетические и медицинские процедуры, следует учитывать комплекс взаимосвязанных между собой особенностей черепа, размещения мышц лица, также их взаимосвязь с лимфатической системой, сосудистой сеткой и строением лицевых нервов.
Причины
Артроз суставов позвоночника является следствием разрушения защитной оболочки суставов и дисков шеи и спины. Остеофиты (костные шпоры), которые организм образует для большей стабилизации, могут повреждать окружающие ткани и приводить к сильным болевым ощущениям.
В большинстве случаев артроз позвоночника встречается у пожилых людей. К сожалению, дегенеративно-дистрофические изменения позвоночника «молодеют». У молодых пациентов причиной артроза суставов позвоночника могут быть:
- травма или повреждение позвоночника;
- генетические изменения, приводящие к нарушению целостности хрящевой оболочки;
- гиподинамия;
- длительно вынужденная поза («компьютерная шея» или поза «банана» за рулем).
Среди людей моложе 45 лет наиболее часто артроз суставов позвоночника встречается у мужчин. После 45 лет — чаще у женщин.
Среди больных артрозом суставов позвоночника больше всего людей с ожирением. Кроме того, часто это заболевание часто встречается у профессиональных спортсменов и людей тяжелого физического труда, чья работа связана с постоянной или часто повторяющейся нагрузкой на позвоночник.
Дегенеративные заболевания позвоночника
Дистрофические изменения могут происходить в любом отделе спины, но чаще всего встречаются в позвонках поясницы и шеи, поскольку они испытывают наибольшие осевые нагрузки. Постепенное разрушение межпозвоночных дисков и суставных поверхностей позвонков приводит к постоянным тупым болям и чувству ломоты в шее и верхних конечностях. Сдавление нервных окончаний дает чувство онемения мизинцев и безымянных пальцев кистей рук.
Различия остеохондроза, спондилеза и спондилоартроза
Во время ремиссии боли ноющие (спровоцированы вялотекущим воспалением и отеком тканей), но после физической нагрузки, поднимании тяжести, неудачном повороте шеи возникает резкая болезненность (связана с повреждением нервных корешков).
Крайней болезненностью отличается ущемление одного из шейных спинномозговых нервов. В этом случае боль возникает как выше, так и ниже места поражения, по ходу ветвей нерва. Боль при грыже, пролапсе или протрузии имеет односторонний характер, соответствующей области выпячивания, например, только с левой стороны.
Грыжи причиняют односторонние боли
Появлению остеохондроза и грыжи способствует нарушение обмена веществ на уровне всего организма и в хрящевой ткани, в частности. Межпозвоночные диски могут обезвоживаться, усыхать и терять свою эластичность, а вместе с тем и защитные свойства. Нарушение в шейном отделе амортизации от ходьбы приводит к возникновению боли в основании черепа и шее. Еще истирание или сплющивание тел позвонков нарушает естественный шейный прогиб (лордоз) и заставляет мышцы принимать на себя большую нагрузку для удержания головы в нормальном положении.
Вызывают боли в задней области шеи заболевания дегенеративной природы – остеопороз, спондилоартроз, спондилез.
При остеопорозе уменьшается плотность костной ткани, вследствие чего происходит скорейшее изнашивание и разрушение позвонков шеи, увеличивается риск компрессии нервных сплетений шеи.
Спондилоартроз характеризуется образованием по краю позвонков костных наростов, которые травмируют близлежащие нервные окончания. Боль возникает в шее, отдает в надплечье, между лопатками, в затылок. Разрастания костно-хрящевой ткани внутрь позвоночного канала приводит к раздражению позвоночного нерва и позвоночной артерии, провоцируя появление целого комплекса болевых и вестибулярных симптомов.
При спондилезе постепенное изнашивание шейных позвонков приводит к необратимым изменениям. Они меняют форму и утрачивают подвижность. Чаще всего заболевание имеет травматическую причину, встречается у профессиональных спортсменов, при плоскостопии, перегрузках. Проявляется постоянными головными болями и болью в задней части шеи, звоном в ушах, головокружениями. Присутствует скованность движений, особенно по утрам, пока человек не «расходится».
Что делать, если болит шея сзади на фоне остеохондроза, спондилоартроза? Изначально необходимо определить точный диагноз. Затем проконсультироваться с невропатологом по поводу приема лекарственных препаратов и других видов лечения. Обычный терапевтический комплекс состоит из таких препаратов:
- медикаментов – Ибупрофен, Диклофенак, Кеторолак, Анальгин, Гормоны; лекарства, восстанавливающие хрящевую ткань – Дона, Хондроитин, Глюкозамин;
- обезболивающих блокад – инъекции в воспаленные места возле позвоночника препаратов Новокаин, Лидокаин, Кортизон, Дипроспан, Кеналог;
- мануальной терапии – ручное «вправление» грыж или устранение компрессии;
- физиотерапии – прогревания, УВЧ, электрофореза, тракции;
- рефлексотерапии – иглоукалывания, точечного массажа, стоунтерапии, вакуумного массажа.
Лечение боли в шее должно быть комплексным и соответствовать тяжести патологии
Кроме этого, требуется скорректировать некоторые бытовые привычки, чтобы уменьшить компрессию шейного отдела позвоночника:
- следите за осанкой, боритесь с сутулостью, тянитесь макушкой вверх и расправляйте грудной отдел;
- спите на невысокой подушке и жесткой постели. После сна на мягком матрасе происходит ухудшение кровотока и компрессия тканей нервов, окружающих позвоночник;
- отрегулируйте рабочее место так, чтобы шея не находилась в постоянном наклоне, поднимите монитор компьютера повыше;
- занимайтесь пилатесом, йогой или гимнастикой для укрепления силы мышц и осанки;
- в период обострения носите специальный фиксатор для шеи, который не позволит совершать позвоночнику чрезмерные движения и повреждать корешки нервов.
Боль под лопаткой слева, сзади со спины
Защемление сосудов в шейном отделе: симптомы, диагностика и методы лечения
Межпозвоночная патология
Основой опорно-двигательного аппарата является позвоночник. Он состоит из позвонков и делится на несколько отделов – шейный, грудной, поясничный и крестцовый, через их все проходит спинномозговой канал.
При патологическом состоянии позвоночного столба образуется протрузия – смещение диска без разрыва фиброзного кольца.
Следующий неутешительный этап развития болезни – межпозвонковая грыжа в дуральном мешке – деформированные фрагменты пульпозного ядра позвонка выталкиваются из фиброзного кольца с его разрывом. Грыжевое смещение может быть неполным, когда связь с диском сохраняется, или полным – образуется свободный секвестер (отделение, обрыв) мигрирующего или немигрирующего типа.
В результате дегенеративного процесса наступает деформация или сдавливание спинномозгового канала и нерва:
- Мозговая оболочка – это спинномозговой канал, заполненный жидкостью (ликвором).
- Спинной мозг и корешки нервных окончаний отделов позвоночника герметично скрыты в канале.
- Мягкая, паутинная и твердая оболочка «огибает» мозг и нервные корешки. Твердая ткань и образует дуральный мешок.
- Патология позвоночника вызывает раздражение, воспаление, сдавливание или деформацию оболочки.
- Болевых рецепторов в спинном мозге нет – на патологию реагируют зоны коры головного мозга.
Развитие дегенеративного процесса способствует сужению спинномозгового канала. Сопутствующие болезни – развитие эпидурита, воспаление паутинной оболочки, образование спаек. Секвестрированная грыжа диска, деформирующая дуральный мешок, в большинстве случаев приводит к инвалидности.
Причем, процесс образования протрузии на начальной стадии часто проходит для пациента бессимптомно, далее возникают «немые» патологии, которые обязательно требуют лечения.
Лечение артроза
О том, что такое артроз и как его лечить, многие больные, к сожалению, узнают на тех этапах, когда таблетированными препаратами добиться значительного эффекта уже не удается. Заниматься коррекцией состояния опорно-двигательного аппарата необходимо после появления первых симптомов и пожизненно. Связано это с тем, что воздействие факторов, способствующих развитию болезни, редко удается предупредить. Например, возрастные изменения в кровоснабжении и лимфооттоке от сустава требуют постоянного применения сосудистых препаратов. Учитывая патогенез, терапия должна быть комплексной и всеобъемлющей. Для начала, после появления неприятных ощущений при движении, обратитесь к специалисту ревматологического профиля или травматологу. Доктор, основываясь на данных лабораторной и инструментальной диагностики, установит точный диагноз и решит вопрос о назначении адекватного лечения.
Лечение медикаментами
На ранних стадиях артроза исправить положение можно при помощи медикаментов. С этой целью используются такие группы медикаментов:
- гормоны коры надпочечников;
- нестероидные противовоспалительные средства;
- препараты, обладающие хондропротективным действием.
Новейшая терапия
Передовые разработки в области медикаментозного лечения привели к созданию новых препаратов, являющихся, по сути, заменителями природной синовиальной жидкости. Разработанные молекулы способны значительно снизить процесс дегенерации хряща, уменьшить боль и избавить пациента от воспалительных явлений. Искусственная синовиальная жидкость вводится непосредственно в суставную сумку каждую неделю. Продолжительность одного курса лечения составляет 3-5 недель. Обычно, достигнутого результата достаточно для нормальной жизнедеятельности человека на протяжении 6-12 месяцев. Пациенты утверждают, что комфорт и качество жизни существенно улучшаются. К сожалению, данная тактика применима только в отношении людей, имеющих 1-2 стадию артроза.
Оперативное лечение
При тяжелом повреждении крупных суставов, таких как тазобедренный или коленный, в относительно молодом возрасте до 60 лет, больным предлагается операция по поводу полной замены сустава. На сегодняшний день применяются керамические и титановые трансплантаты, способные полностью восстановить утраченные функции. Данные устройства являются достаточно прочными и способны обеспечить больному до 20 лет жизни без каких-либо проблем с подвижностью в замененном сочленении.
Народные рецепты
Нетрадиционная медицина широко применяется при лечении артроза. Это обусловлено тем, что после купирования острого процесса, требуется пожизненная терапия, направленная на восстановление и поддержание природной структуры хряща. Для достижения поставленных целей, применяемые средства должны быть безопасными и максимально природными.
Большой популярностью пользуются компрессы и примочки с отваром из следующих растений:
- корень имбиря;
- корица;
- каланхоэ;
- куркума;
- сельдерей.
Диета при артрозе
При лечении представленной патологии крайне важно обеспечить организм постоянным поступлением питательных веществ. Добиться этого можно только при условии соблюдения полноценной с точки зрения содержания белков, жиров, углеводов, витаминов и микроэлементов диеты
Для составления наиболее адекватной схемы питания следует обратиться за помощью к диетологу. Из рациона необходимо убрать быстрые углеводы и алкоголь. Основой стола должны стать блюда из рыбы, красного мяса и свежие фрукты.
Очень важно соблюдать следующие правила питания при артрозе:
- сбалансированность;
- прием пищи 5-6 раз в сутки небольшими порциями;
- не кушать после 19:00;
- избавление от избыточной массы тела.
Профилактика
Предупредить появление болезни можно, соблюдая общие рекомендации:
- правильное питание;
- умеренная физическая активность 2-3 раза в неделю;
- нормализация веса тела;
- частое дробное питание;
- соблюдение правил личной гигиены;
- отказ от вредных привычек.
При каких симптомах нужно обращаться к врачу?
Клиническая картина дегенеративных изменений в позвоночнике не всегда ярко выражена, поэтому довольно часто больные обращаются за медицинской помощью уже на стадии необратимых разрушений, когда основная причина патологии (остеохондроз) прогрессирует и приводит к осложнениям, например, межпозвоночным грыжам и протрузиям.
Когда нужно обращаться к врачу
Одним из первых наиболее выраженных признаков износа межпозвоночных дисков является боль. Она может иметь различное течение, интенсивность, локализацию. В большинстве случаев пациенты жалуются на тупые, ноющие боли, возникающие в результате сдавливания нервных окончаний, отходящих от спинномозговых нервов, а также отечности и нарушения тонического напряжения в околопозвоночных дисках. Наибольшую интенсивность боли при патологиях межпозвонковых дисков имеют в утренние часы, сразу после пробуждения. Они также могут сочетаться с мышечной скованностью, ломотой в суставах, которые проходят в течение 5-15 минут или после легкой разминки.
Боль в спине
Остеохондроз, для которого характерны дегенерация и стирание межпозвоночных дисков, опасен своими осложнениями, некоторые из которых могут привести к глубокой инвалидизации человека, поэтому обратиться к врачу необходимо при появлении следующих симптомов:
- постоянная ноющая боль в шее, пояснице или центральной части спины (особенно если она сочетается с торакалгией или люмбалгией);
- снижение подвижности (больной не может выполнять привычные действия и движения, например, не может наклониться и достать руками до пола);
- нарушение тонического напряжения околопозвоночных мышц (мышечная скованность, болезненные спазмы);
- связь болевого синдрома с воздействием внешних или внутренних факторов (сильный сухой кашель, резкое чиханье, бег, подъем по лестнице, поднятие тяжестей и т. д.).
Симптомы остеохондроза
Если у пациента появилась неврологическая симптоматика (стреляющие боли, онемение, нарушение чувствительности, тремор конечностей), патология находится на запущенной стадии, и происходит компрессия нервных пучков. Такая клиническая картина в большинстве случаев указывает на наличие осложнений: межпозвоночных грыж, протрузий, патологического кифоза, спондилолистеза.
Признаки травмы позвоночника
Стадии формирования протрузии
Развитие протрузии во многом зависит от течения остеохондроза:
- Начальная стадия возникает на последней стадии остеохондроза.
- Стадия первичных изменений или набухания – пульпозное ядро изменяет свое нормальное расположение, более плотно прилегая к фиброзному кольцу и начиная сдавливать его. Фиброзное кольцо еще достаточно эластично и заметного выпирания диска в просвет позвоночного канала не возникает.
- Истинная протрузия – Фиброзное кольцо становиться менее эластичным и уже выпирает вместе с пульпозным ядро в просвет позвоночного канала. Разрыва кольца или выпирание ядра за пределы фиброзной оболочки еще не происходит.
- Предгрыжевое состояние – пульпозное ядро и фиброзное кольцо еще больше выпирают в просвет позвоночного столба. Наблюдаются истончения фиброзной оболочке по всей длине, без формирования дефекта в ней.
- Последней стадией считается формирование дефекта фиброзного кольца, выпирания пульпозного ядра и возникновение грыжи.
Истории наших читателей! «Вылечила больную спину самостоятельно. Прошло уже 2 месяца, как я забыла о боли в спине. Ох, как же я раньше мучалась, болели спина и колени, в последнее время толком ходить нормально не могла… Сколько раз я ходила по поликлиникам, но там только дорогущие таблетки да мази назначали, от которых не было толку вообще. И вот уже 7 неделя пошла, как суставы спины ни капельки не беспокоят, через день на дачу езжу работать, а с автобуса идти 3 км, так вот вообще легко хожу! Всё благодаря этой статье. Всем у кого болит спина — читать обязательно!»
Причины неконгруэнтности
Одной из причин неконгруэнтного поведения является желание казаться лучше для других. Человек пытается произвести впечатление, используя несоответствующие его состоянию действия. Например, повышает интонацию голоса, прилагает лишние усилия. Делать это он может как осознанно, так и неосознанно.
Вторая причина – это желание продемонстрировать высокий статус, которого на самом деле нет. Человеку не нравится его текущий статус и он сопротивляется ему, поэтому ведёт себя неконгруэнтно. Изначально у него получается играть такую роль, но через определённое время уже не выходит. Отсюда возникает внутреннее сопротивление.
 Зона грудного отдела позвоночника
Зона грудного отдела позвоночника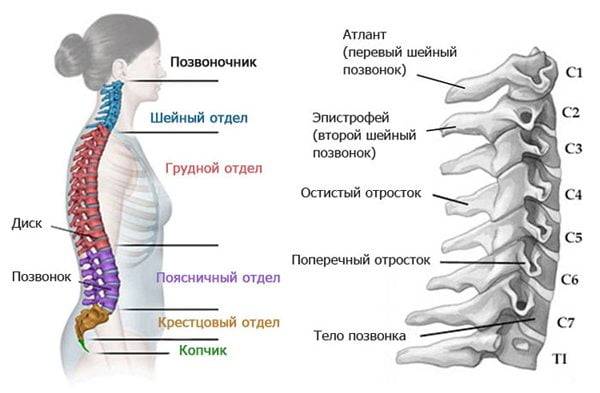
 Упражнения в бассейне для позвоночника: плавание при остеохондрозе и грыже позвоночника
Упражнения в бассейне для позвоночника: плавание при остеохондрозе и грыже позвоночника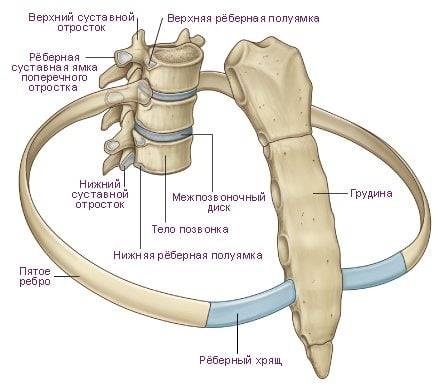
 Мышцы рук: строение и функции
Мышцы рук: строение и функции Строение коленного сустава человека, вальгусная и варусная деформация
Строение коленного сустава человека, вальгусная и варусная деформация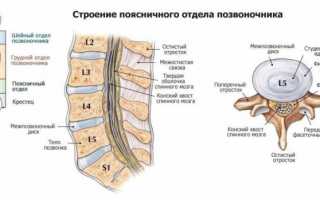

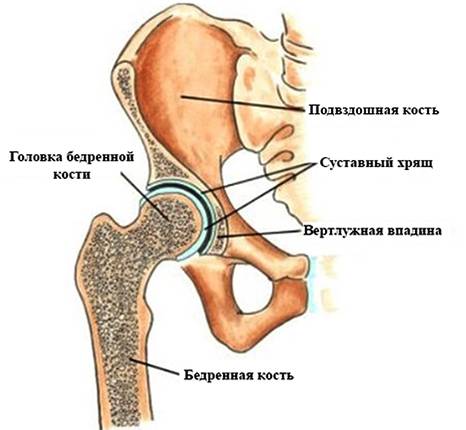 Строение, функции и заболевания тазобедренного сустава
Строение, функции и заболевания тазобедренного сустава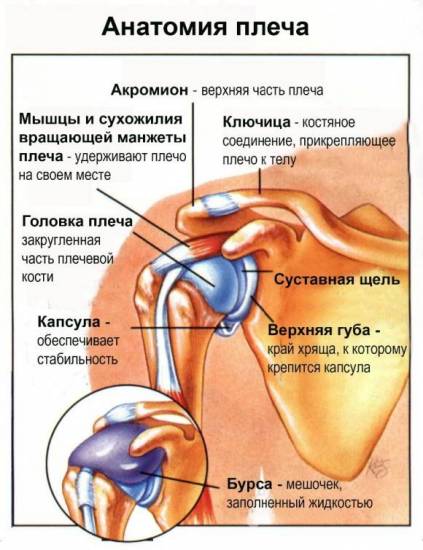 Плечевой сустав строение сустава
Плечевой сустав строение сустава Строение и функции внчс
Строение и функции внчс Мениск колена: строение, где находится, как болит и способы лечения
Мениск колена: строение, где находится, как болит и способы лечения