Содержание
- 1 Питание
- 2 Симптомы артроза стопы и лечение суставов на ноге с фото
- 3 Методы лечения
- 4 Лечение
- 5 1 Можно ли лечить артроз аппаратом Алмаг?
- 6 Клинические проявления и главные признаки
- 7 Механизм развития и причины появления патологии
- 8 Признаки и симптомы
- 9 Клиническая картина посттравматического артроза голеностопа
- 10 Лечение артроза голеностопного сустава
- 11 Пункция сустава
Питание
Неправильное питание влияет на состояние всего организма. Недостаточное поступление полезных веществ, приводит к нарушению работы всего организма. Даже на развитие посттравматического артроза оно влияет. Чтобы снизить скорость развития болезни, нужно составить правильный рацион питания, в котором будут присутствовать все необходимые витамины. При разрушении хрящевой ткани желательно, чтобы рацион в основном состоял из следующих продуктов:
- Нежирного мяса, хрящей.
- Свежих овощей и фруктов.
- Молочные продукты.
- Зерновых.
- Орехов и бобов.
Все употребляемые продукты, должны быть богаты кальцием витамином В и С, коллагеном.
Обязательно нужно будет исключить из рациона:
- Сладкие, газированные и алкогольные напитки.
- Еду быстрого приготовления.
- Острое и соленное.
- Желательно снизить количество потребляемых мучных продуктов.
- Жирное.
Правильно питаться придется все время, так как болезнь нельзя полностью вылечить.
Симптомы артроза стопы и лечение суставов на ноге с фото
Методы лечения
Лечение
Лечение посттравматического артроза направлено на уменьшение болевого синдрома, восстановление подвижности пораженной конечности, замедление дальнейшего разрушения хрящей.
Медикаменты
Медикаментозное лечение проводится комплексно, включает назначение:
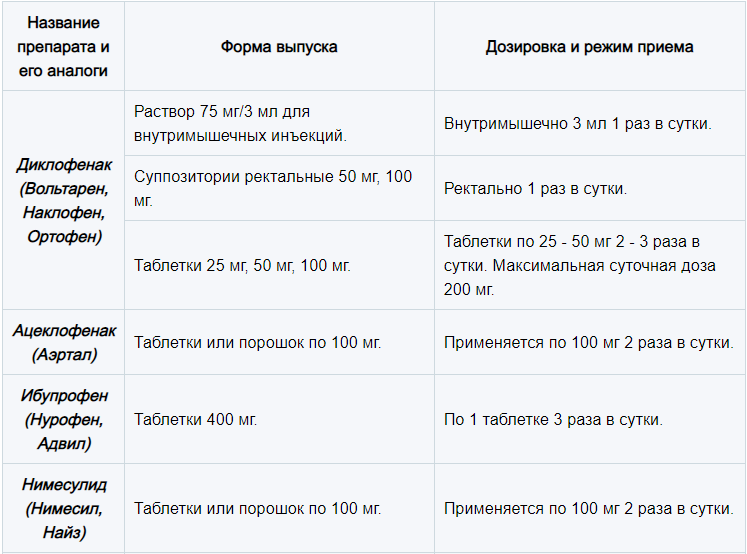
- нестероидных противовоспалительных средств (Мелоксикам, Эторикоксиб, Целекоксиб) – устраняют воспаление, снимают боль, отечность, назначаются в форме местных (мазь, гель, крем) и системных (таблетки, капсулы, раствор для внутримышечного введения) средств;
- хондропротекторов (Дона, Алфлутоп, Терафлекс, Артра, Протекта) – содержат структурные элементы хрящевой ткани, улучшают питание хряща, активизируют его регенерацию, замедляют разрушение;
- миорелаксантов (Сирдалуд, Мидокалм) – снижают тонус мускулатуры, купируют мышечные спазмы, тем самым облегчают боль;
- глюкокортикостероидов (Дипроспан, Целестон, Флостерон) – оказывают выраженное противовоспалительное действие, применяются в форме инъекционных растворов при сильном разрушении хряща и интенсивной боли, когда терапия НПВС не дает выраженных результатов, вводятся непосредственно в очаг воспаления.
Физиотерапия
На стадии ремиссии лечение посттравматического поражения сустава дополняют физиотерапевтическими процедурами, наиболее эффективными из которых считаются:
- лазерное воздействие;
- фонофорез с гормональными средствами (Гидрокортизон);
- электрофорез с анестетиками (Новокаин);
- ударно-волновое воздействие.
ЛФК
Помимо физиотерапии, обязательной составляющей комбинированной терапии посттравматического артроза является ЛФК. Проведение лечебной физкультуры активизирует кровоснабжение и тканевой метаболизм, улучшает подвижность пораженной конечности, предотвращает развитие контрактур, способствует укреплению мышц и связок, благодаря чему снижается нагрузка на больной сустав.
Упражнения подбираются врачом в каждом случае индивидуально с учетом локализации деструктивных процессов, стадии артроза, возраста, общего состояния и прочих особенностей пациента
Во время проведения ЛФК важно нагрузки увеличивать постепенно, избегать резких движений, а при появлении болезненности тренировку прекращать
Операция
Хирургическое вмешательство проводится на последних стадиях патологии, когда суставные поверхности сильно разрушены, двигательная функция значительно ограничена или полностью утрачена, а консервативная терапия не улучшает состояние пациента.
Существуют различные методы и техники операции: остеотомия (искусственный перелом кости), остеосинтез (фиксация костных отломков с помощью различных конструкций), коррекция оси костей, рассечение и пластика поврежденных связок, эндопротезирование (иссечение и замена разрушенных структур либо полностью сустава искусственным имплантом). Операционное вмешательство проводится с открытым доступом либо с применением артроскопа.
После операции проводятся реабилитационные мероприятия, для предупреждения инфекционных осложнений назначаются антибиотики.
Результаты операции зависят от вида и тяжести полученного повреждения, степени разрушения структур сустава. В некоторых случаях полностью восстановить подвижность сочленения возможно только путем эндопротезирования. Если же постановку импланта проводить противопоказано, осуществляется артродез – сустав фиксируется в максимально удобном функциональном положении.
При посттравматическом артрозе разрушаются хрящи, уплотняется и деформируется костная ткань, что приводит к ухудшению подвижности больного сустава или полному обездвиживанию. По характеру течения и клиническим признакам заболевание не отличается от других форм патологии. На начальных стадиях хорошо поддается медикаментозной терапии, а при 3 степени деструктивных процессов лечится хирургическим путем. Поэтому появление дискомфорта и боли в ранее поврежденном суставе должно стать поводом для скорейшего обращения к доктору, даже если травма получена давно и была легкой.
1 Можно ли лечить артроз аппаратом Алмаг?
Алмаг рекомендован к применению пациентам, страдающим артрозами различной локализации и различных видов. Аппарат оказывает благоприятное действие на поврежденную хрящевую ткань, тормозя прогресс заболевания, и улучшает обмен веществ.
Применение Алмага может заменить прием хондропротекторов (в таблетках или в виде мази), а также мазей из группы НПВС для купирования болей и воспаления. Но вот с инъекционными видами хондропротекторов или НПВС устройство конкурировать не может.
Принцип действия Алмага: он создает импульсное поле (магнитное поле с частотой 6.25 Гц), которое воздействует на поврежденные ткани. На здоровые ткани аппарат никакого воздействия не оказывает, поэтому такая методика безопасна.
Повлиять на исход болезни Алмаг не может, он только может затормозить его прогресс и усилить регенеративные и метаболические способности организма. Проще говоря, вылечить Алмагом артроз невозможно, для этого используются медикаментозные препараты или хирургические методики.
Внешний вид устройства Алмаг
1.1 Какой эффект это даст?
Правильное и систематическое (в виде курсов с обязательными перерывами между ними) лечение Алмагом приводит к нескольким благоприятным эффектам. Чем раньше начато лечение – тем эффективнее будет аппарат.
- Улучшение регионального кровообращения и, как следствие, усиление регенеративных и метаболических показателей, увеличение насыщения тканей кислородом.
- Снижение болезненных ощущений, существенное уменьшение воспалительных процессов, снижение или полная ликвидация отечности.
- Улучшение подвижности пораженного сустава (за счет снижения отечности и спазма мышц, окружающих сустав).
- Торможение прогресса заболевания за счет расширения капилляров, ускорения выведения продуктов полураспада.
- Увеличение мышечной силы конечности (такая проблема обычно возникают из-за атрофии мышц, из-за вынужденной малой подвижности).
1.2 Какие виды артрозов можно лечить Алмагом?
Допускается применение Алмага при всех основных видах артрозов и при основных его локализациях (особенно эффективен аппарат в лечении крупных групп суставов).
Допустимая к лечению локализация болезни:
- коленная локализация (гонартроз);
- тазобедренная локализация (коксартроз);
- шейная локализация (унковертебральный артроз);
- плечевая локализация;
- локализация в пальцах и кистях рук;
- позвоночная локализация (спондилоартроз);
- голеностопная локализация.
Допустимые к лечению виды артрозов:
- Первичный или идиопатический.
- Вторичная форма.
- Посттравматическая форма.
- Диспластический.
1.4 Противопоказания
Несмотря на высокую безопасность методики, она все же имеет несколько противопоказаний. Они могут быть относительными (могут быть проигнорированы с разрешения лечащего врача) или абсолютными.
Общий список противопоказаний:
- тяжелые заболевания сердечно-сосудистой системы;
- тяжелые нарушения работы органов желудочно-кишечного тракта (включая тяжелую диспепсию, язвенные или эрозивные поражения);
- наличие тромбозов или тромбофлебитов;
- бронхиальная астма, легочный или внелегочный туберкулез;
- недавно перенесенные травмы участков, которые нужно лечить;
- злокачественные новообразования любой локализации;
- период кормления ребенка грудью, период беременности на любом триместре;
- наличие кардиостимулятора или иных устройств жизнеобеспечения, на которые может негативно повлиять магнитное поле;
- наличие ишемической болезни сердца, недавно перенесенного инфаркта миокарда;
- наличие тромбофилии или гемофилии.
Клинические проявления и главные признаки
Основные симптомы болезни зависят от места локализации артроза. Однако существуют общие характерные проявления, которые типичны для любого посттравматического процесса в сочленении:
- постепенное начало заболевания;
- нарастание болей и ограничения движений в течение длительного времени;
- анамнестическая связь с травмой;
- стартовые затруднения – трудно встать с постели, начать движение;
- чем дальше развивается патология, тем меньше болевой синдром и сильнее тугоподвижность;
- атрофия мышц и трофические изменения на коже вокруг поврежденного сустава.
Болезнь начинается исподволь, на фоне относительного благополучия. Обычно после травмы проходит некоторый промежуток времени, который иногда исчисляется годами. Постепенно человек забывает о травме, но возникают первые трудности при движениях. Изначально невозможно выполнить привычные ранее виды активности – прыгнуть через лужу, подняться по лестнице через 2 ступени, а затем появляются стартовые проблемы. Это утренняя скованность суставов: обычно после сна больной замечает, что сустав крайне плохо функционирует.
 Динамика.
Динамика.
В процессе движений, которые приходится делать через силу, явления проходят или сильно уменьшаются. Но появляется боль тупого характера после физических нагрузок. Постепенно явления тугоподвижности по утрам прогрессируют, что служит поводом для визита к врачу. Однако процесс уже далеко зашедший, поэтому основное лечение будет направлено на сохранение имеющейся активности. Обращаться за помощью к врачу нужно при самых первых проявлениях посттравматического артроза – в тот момент, когда начинаются проблемы с привычными активными движениями.
Механизм развития и причины появления патологии
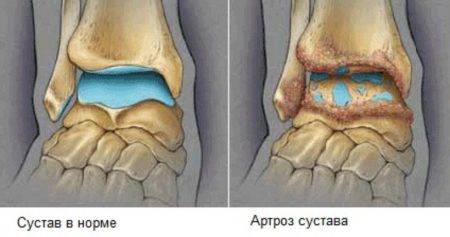
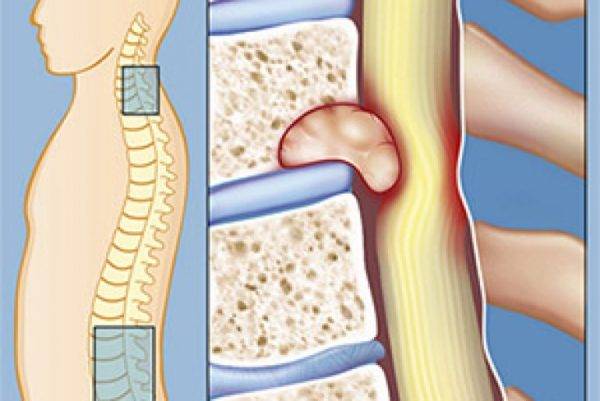
Заболевание начинается с того, что в голеностопном суставе синовиальная жидкость вырабатывается меньше, хрящ питается и смазывается хуже. Суставная щель при этом становится уже, и кости могут срастись совсем. Начавшийся крузартроз обратить практически нельзя. Однако лечение необходимо, чтобы замедлить его развитие.
Артроз голеностопного сустава – это дегенеративный воспалительный процесс. Патология затрагивает не только твердые ткани, но и мышцы, сухожилия, кровеносные сосуды, нервы.
Итак, крузартроз голеностопного сустава возникает вследствие воздействия таких причин:
- Изменения в суставах и связках, связанные с возрастом. То есть чаще всего это заболевание наблюдается у людей, перешагнувших 60-летний рубеж. Если пациент не имел отклонений в здоровье, то болезнь развивается гораздо медленнее. При этом инвалидность появляется далеко не всегда.
- Сильное ожирение (2-4 степень). Чрезмерный вес тела негативным образом сказывается на голеностопных суставах ног, поэтому они изнашиваются гораздо быстрее. Если ожирение у пациента наблюдается с детского возраста, то артроз голеностопного сочленения может проявиться уже в 20 лет.
При ожирении возникает нагрузка на разные органы и системы организма, в том числе и область стопы
- Высокая нагрузка на голеностопный сустав, которая возникает вследствие спортивных тренировок, тяжелой работы.
- Переломы голеностопного сустава.
- Врожденная деформация стопы, а также приобретенное плоскостопие.
- Генетическая предрасположенность. Заболеть артрозом рискуют те люди, у которых есть близкие родственники с такой же патологией.
- Постоянное ношение обуви на плоской подошве или шпильках.
- Неравномерная нагрузка на сочленение вследствие неправильного сопротивления суставных поверхностей.
Что касается механизма развития артроза, то он прост. При постоянном сдавливании хрящевой ткани, а также из-за изменения химических свойств синовиальной жидкости, структура твердых тканей нарушается. То есть в хрящах появляются микроскопические трещины, они становятся гораздо тоньше.
Отламываясь, небольшие частицы хряща способны травмировать костные поверхности еще больше. Такое состояние провоцирует увеличение чувствительности рецепторов в сочленении, появляются болевые ощущения и другие симптомы.
Признаки и симптомы
Заболевание может не давать о себе знать на протяжении десятков лет. Раз за разом активность пациента снижается, это происходит из-за болевых ощущений. Недостаточная активность способна вызвать геморрой (из-за застоя крови), ожирение, а также снижение мышечного тонуса. Это сильно усугубляет и без того сложную ситуацию.
Симптоматика проявляется следующим образом:
- Болевой синдром. Этот признак заставляет пациента прибегнуть к медицинской помощи. Из-за неё нарушается работа повреждённой конечности, что провоцирует ограниченную подвижность. Усиливается боль при стоянии или во время пешей прогулки;
- Скованность движения. Можно заметить утром, после пробуждения. Такой симптом может гарантировать артроз с большой вероятностью. Любое движение с помощью больного сустава становится проблематичным, это длится приблизительно 30 минут. Быстро исчезает после лёгких упражнений, например, утренней гимнастики;
- Хромота. Появляется из-за болевых ощущений. Наблюдая за ней, можно определить степень поражения. Больной теряет способность вытянуть носок;
- Деформированный сустав. Начинает деформировать на более поздних стадиях, когда процесс необратим. Сопровождается формированием костных выростов, которые нередко усиливают боль.
Клиническая картина посттравматического артроза голеностопа
Голеностопный сустав травмируется очень часто – подвернуть ногу может каждый, просто спускаясь по ступенькам или выходя из автобуса. Потому это наиболее яркий пример для ознакомления с симптомами и развитием посттравматического артроза.
На начальной стадии симптомы могут не проявляться вообще или же выражаться очень слабо. Сразу после травмы конечность может болеть, незначительно опухать, доставлять дискомфорт при движении. Но эти симптомы быстро проходят, и пострадавший считает, что опасность миновала. Травма зажила сама собой, обращаться к врачу нет никакого повода.
На самом деле процесс не остановился – он просто замедлился. И через определенное время – от нескольких дней до нескольких недель, а иногда и месяцев, — он себя проявит. Сам того не замечая, человек начинает подворачивать стопу при ходьбе или длительном пребывании в положении стоя. Все чаще сустав ноет и болит.
Со временем боли усиливаются, особенно если приходится много ходить или стоять. Подворачивание стопы приводит к неправильному распределению нагрузок на голеностопный сустав и атрофированию соответствующей группы мышц. Затем начинают деформироваться костные ткани.
На этом этапе пациент начинает ощущать скованность сустава и усиление болей независимо от нагрузок – комплексное лечение необходимо начинать как можно скорее.
Травмы сустава голеностопа – это не только ушиб при падении или ударе. Неудобная, тесная обувь на высоком каблуке, которую человек не снимает на протяжении нескольких часов, тоже становится причиной микротравм связок и сухожилий. А это неминуемо приводит к преждевременному износу хрящей и деформации костных тканей.
Артроз коленного сустава встречается также часто, как и голеностопного – на этот сустав приходятся ежедневно очень большие нагрузки. Кроме того, анатомически он расположен так, что первым страдает при неудачном падении. При этом лечение намного длительнее и сложнее ввиду особенного строения сустава.
Читать также: Остеоартроз голеностопного сустава 1 степени
Симптомы посттравматического артроза коленного сустава:
- Отечность сустава и его увеличение в размерах;
- Ограничение подвижности;
- Болевые ощущения при сгибании и разгибании конечности в коленном суставе.
Лечение принципиально не отличается от лечения артроза голеностопного сустава.
Что происходит при этом в самом суставе? Сами по себе хрящи не имеют ни нервных окончаний, ни кровеносных сосудов. Питательные вещества они получают из синовиальной жидкости. Синовиальная жидкость – это густая масса, которая заполняет полость сустава. Она служит не только источником питания, но и смазкой.
При нормальной выработке синовиальной жидкости суставы получают достаточно микроэлементов для формирования новых клеток взамен разрушенных. Она обеспечивает плавное скольжение суставных элементов при движениях.
Но если ее синтез снижается – а именно это происходит, если вследствие травмирования нервных окончаний и кровеносных сосудов нарушается иннервенция, — сустав начинается иссыхаться и разрушаться. Вначале на его поверхности появляются трещины, затем эрозии, в итоге он может истереться до самой кости.
Возможно и другое развитие болезни – если в суставе прекращается продуцирование таких веществ как хондроитин сульфат и сульфополисахарид. При дефиците хондроитинсульфата смазка вырабатывается в недостаточном количестве. Проявляется это как отчетливый хруст и треск при движениях – приседаниях, наклонах, сгибании и разгибании коленного или голеностопного суставов.
При нехватке сульфополисахарида суставные ткани становятся очень уязвимыми, любой воспалительный процесс в них протекает очень быстро
Очень важно начать лечение именно сейчас. Если лечение не будет проводиться, разрушительные процессы распространяться на костные ткани
В этом случае начнут формироваться остеофиты – костные разрастания, компенсирующие разрушенный хрящ. При этом зачастую ущемляются нервные окончания, травмируются мышечные ткани, что вызывает дополнительные осложнения.
В конечном итоге сустав деформируется, мышцы атрофируется и конечность становится неподвижной.
Лечение артроза голеностопного сустава
Лечение народными средствами
Существует множество способов, которые может предложить народная медицина.
Рецепт №1
Для этого понадобится кефир и небольшое количество мела. Оба ингредиента нужно смешать, предварительно измельчив первый. Эту смесь следует наносить на поражённую зону перед сном.
Рецепт №2
Подходят цветы чёрной бузины. Их можно достать в любой аптеке. Также пригодится сушёная ромашка, их смесь нужно залить кипятком и оставить на некоторое время. Затем положить компресс (или примочку) на сустав.
Рецепт №3
Необходимо взять корень лопуха, залить водой и 30 кипятить
Важно не забывать помешивать. Результат процеживается и принимается три раза в день, приблизительно по 100 граммов
Делать это нужно около месяца.
Также можно использовать солевой раствор (50 граммов соли на 500 мл воды).
Медикаментозное лечение
Для улучшения состояния больного и устранения причины патологии используются:
- Нестероидные противовоспалительные препараты;
- Кортикостероиды.
Выбрав медикаментозный способ лечения, нужно согласовывать приём с лечащим врачом, ведь только он может установить необходимый курс лечения, чтобы не навредить пациенту.
Препараты замедленного действия
Второе название – хондропротекторы. Такие средства восстанавливают хрящ, положительно влияют на его состояние. Синтез хрящевой ткани улучшается. К ним относятся:
- Гиалуроновая кислота;
- Глюкозамин;
- Артра;
- Афлутоп;
- Терафлекс;
Мази
Преимущественно оказывают болеутоляющее действие на зону повреждения. Наиболее популярная мазь, лекарственный крем или лечебный гель:
- «Дип-Рилиф»;
- «Бутадион»;
- «Диклофенак»;
Также с их помощью можно снять отёк с ноги, которая опухла, что помогает улучшить состояние пациента.
Физиотерапия
Такие процедуры помогут расширить сосуды, что окажет положительный эффект на кровообращение. Многие доктора советуют прибегнуть к ЛФК, но нужно помнить, что она проводится только под присмотром специалиста. Для большего комфорта на занятии может присутствовать не группа лиц, а один человек. Гимнастика дома и физиотерапия помогут добиться хороших результатов. Примеры упражнений показаны на видео, но выполнять их стоит, опираясь на свои ощущения.
Не помешает массаж, он может быть не только стационарный, но и домашний, для этого понадобится массажист из центра.
Диета
В диетический рацион нужно добавить больше:
- Белка;
- Витаминов В1, В2, В6, В12.
В меню стоит включить следующие продукты:
- Горохе;
- Фасоли;
- Бананах;
- Куриных яйцах;
- Мясе курицы;
- Орехах;
- Чечевице;
- Капусте.
Чтобы не наблюдалось явлений, которые могут усугубить ситуацию или помешать лечению, существует несколько правил:
- Есть лучше маленькими порциями, но довольно часто;
- Диета подразумевает отказ от алкогольных напитков;
- Нельзя допускать ощущение переедания, лучше вставать со стола с незначительным голодом;
- Приём еды нужно заканчивать ближе к 20:00.
- Нельзя забывать о физической активности.
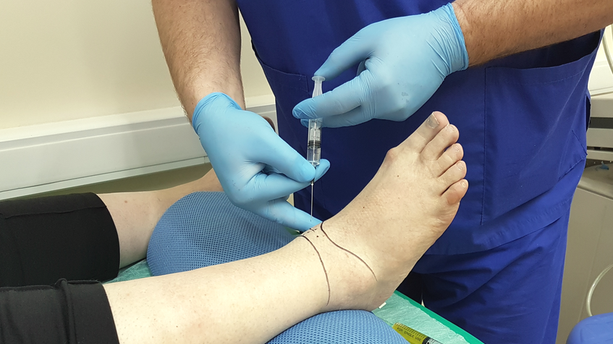
Пункция сустава
Пункция сустава — диагностическая процедура, в ходе которой в суставную полость вводится игла с целью забора синовиальной жидкости. Затем эта жидкость отправляется на дальнейшее исследование. На основании полученных данных врач делает заключение о характере болезни и стадии ее развития.
На первый взгляд, пункция — простая процедура, но это не так. Забор жидкости из суставной сумки требует исключительной аккуратности движений врача. Синовиальная оболочка очень тонкая, и одно неловкое движение травмирует ее. В результате развивается воспалительный процесс. К возможным рискам также относится инфицирование. Занести инфекцию в суставную сумку нетрудно через плохо стерилизованные инструменты.
Техника проведения манипуляции различна для каждого сустава. При заборе суставного экссудата из голеностопа прокол делается впереди, между наружной лодыжкой и сухожилием длинного разгибателя пальцев.
 Деформирующий и посттравматический артроз голеностопного сустава: симптомы и лечение
Деформирующий и посттравматический артроз голеностопного сустава: симптомы и лечение Посттравматический артроз лучезапястного сустава что делать
Посттравматический артроз лучезапястного сустава что делать
 Артроз голеностопного сустава: особенности развития
Артроз голеностопного сустава: особенности развития

 Как лечить артроз голеностопного сустава?
Как лечить артроз голеностопного сустава? Деформирующий артроз голеностопного сустава инвалидность положена
Деформирующий артроз голеностопного сустава инвалидность положена Артроз голеностопного сустава - причины возникновения, симптомы, диагностика, степени заболевания и лечение
Артроз голеностопного сустава - причины возникновения, симптомы, диагностика, степени заболевания и лечение Артроз голеностопного сустава (голеностопа): симптомы и лечение, причины, описание болезни
Артроз голеностопного сустава (голеностопа): симптомы и лечение, причины, описание болезни