Содержание
Как выглядит спинной мозг внешне?
Начало спинного мозга условно определяется на уровне верхнего края I шейного позвонка и большого затылочного отверстия черепа. В этой области спинной мозг мягко перестраивается в головной мозг, четкого разделения между ними нет. В этом месте осуществляется перекрест так называемых пирамидных путей: проводников, ответственных за движения конечностей. Нижний край спинного мозга соответствует верхнему краю II поясничного позвонка. Таким образом, длина спинного мозга оказывается меньше, чем длина позвоночного канала. Именно эта особенность расположения спинного мозга позволяет проводить спинномозговую пункцию на уровне III — IV поясничных позвонков (невозможно повредить спинной мозг при люмбальной пункции между остистыми отростками III — IV поясничных позвонков, так как его там попросту нет).
Размеры спинного мозга человека следующие: длина приблизительно 40-45 см, толщина – 1-1,5 см, вес – около 30-35 г.
По длине выделяют несколько отделов спинного мозга:
- шейный;
- грудной;
- поясничный;
- крестцовый;
- копчиковый.
В области шейного и пояснично-крестцового уровней спинной мозг толще, чем в других отделах, потому что в этих местах располагаются скопления нервных клеток, обеспечивающих движения рук и ног.
Последние крестцовые сегменты вместе с копчиковым называются конусом спинного мозга из-за соответствующей геометрической формы. Конус переходит в терминальную (конечную) нить. Нить уже не имеет нервных элементов в своем составе, а только лишь соединительную ткань, и покрыта оболочками спинного мозга. Терминальная нить фиксируется ко II копчиковому позвонку.
Спинной мозг на всем своем протяжении покрыт 3-мя мозговыми оболочками. Первая (внутренняя) оболочка спинного мозга называется мягкой. Она несет в себе артериальные и венозные сосуды, которые обеспечивают кровоснабжение спинного мозга. Следующая оболочка (средняя) – паутинная (арахноидальная). Между внутренней и средней оболочками находится субарахноидальное (подпаутинное) пространство, содержащее спинномозговую жидкость (ликвор). При проведении спинномозговой пункции игла должна попасть именно в это пространство, чтобы можно было взять ликвор на анализ. Наружная оболочка спинного мозга – твердая. Твердая мозговая оболочка продолжается до межпозвоночных отверстий, сопровождая нервные корешки.
Внутри позвоночного канала спинной мозг фиксируется к поверхности позвонков с помощью связок.
Посередине спинного мозга на всем его протяжении находится узенькая трубочка, центральный канал. Она также содержит спинномозговую жидкость.
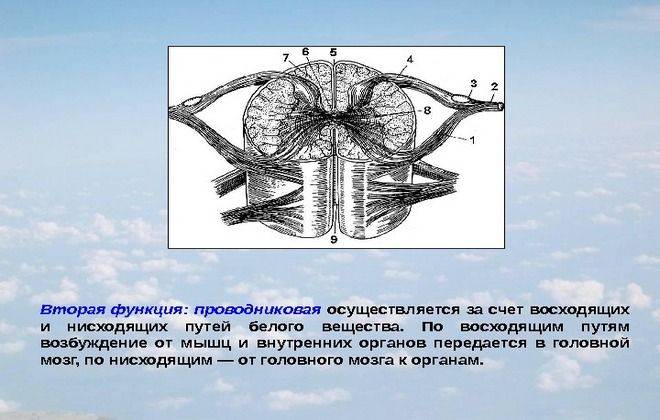
Со всех сторон вглубь спинного мозга вдаются углубления – щели и борозды. Самые крупные из них – передняя и задняя срединные щели, которые разграничивают две половины спинного мозга (левую и правую). В каждой половине имеются дополнительные углубления (борозды). Борозды дробят спинной мозг на канатики. В итоге получается два передних, два задних и два боковых канатика. Подобное анатомическое деление имеет под собой функциональное основание – в разных канатиках проходят нервные волокна, несущие различную информацию (о боли, о прикосновениях, о температурных ощущениях, о движениях и т.д.). В борозды и щели проникают кровеносные сосуды.
Симптоматика
Миелит бывает шейным, грудным, а также поясничным. При развитии болезни нарушается функционирование нервных окончаний, из-за чего впоследствии возникают серьезные проблемы как в чувствительной, так и в двигательной системах.
При миелите первое, с чем сталкивается пациент, – парезы ног, рук и болевые симптомы средней интенсивности. Следом – двигательные и чувствительные расстройства, которые могут наблюдаться в течение нескольких дней. Также нередки проблемы в области малого таза (как правило, речь идёт о сбоях в работе органов).
Характеристика неврологических проявлений различается в зависимости от периода прогрессирования дегенеративного процесса и от местоположения очага воспаления.
Основными симптомами воспаления спинного мозга являются боли и парезы
Если воспаление обнаружено в области поясницы, то развитие заболевания происходит следующим образом: сначала появляются парезы ног, сопровождающиеся атрофией мышц. После этого – нарушаются или разрушаются полностью функции глубоких рефлексов. Затем – возникает недержание мочи и кала, что служит явным признаком неправильной работы органов малого таза.
Говоря о симптоматике болезни, нужно учитывать время её проявления и развития. От начала заболевания до развития ее пика признаки миелита сменяют друг друга. Первичные (начальные) симптомы практически не позволяют правильно поставить диагноз, потому что они не особо сильно отличаются от признаков иных инфекционных болезней. Условно стандартными признаками дегенеративно-дистрофического процесса являются неожиданное начало, слабость, озноб и рост температуры тела до сорока градусов. Пройдя этот этап, миелит начинает показывать себя, и первым, что начинает мучить пациента, будут болевые ощущения в области спины, которые бывают интенсивными. Особенность данного симптома при миелите в отсутствии фокусирования на одном месте. Боль в спине затрагивает и соседние участки тела. Часто болевые ощущения иррадиируют в спину, верхнюю часть ног или иные рядом находящиеся участки тела. Со временем признаки постепенно становятся всё яснее, причем это может занять и пару часов, и несколько дней или даже недель.
Симптомы могут разниться в зависимости от стадии развития патологии
Терапия миелита зависит от степени поражения. Поражение спинного мозга в верхнем шейном отделе считается наиболее опасным по сравнению с другими видами, поскольку существует шанс возможного поражения диафрагмального нерва, что сулит остановкой дыхания.
Нередко поражение обнаруживается и в пояснично-крестцовом отделе. Симптомы в данном случае представляют собой парез ног, постепенную атрофию мышц, а также проблемы в работе органов малого таза.
Важно отметить, что у пациента всегда уменьшается чувствительность вне зависимости от места развития воспаления. Есть негласное правило, по которому происходит нарушение чувствительности: такое случается чуть ниже области поражения. Эти проблемы заключаются не только в том, что у человека пропадает болевая чувствительность, но также и в уменьшенной реакции на температурные изменения и прикосновения, а также могут присутствовать «ложные ощущения» в виде «мурашек»
Лечение
Если причиной стала опухоль, то проводится её хирургическое удаление с дальнейшим использованием лучевой терапии или химиолечения. Если это инфекция, то обязательно назначаются антибиотики. Если это травма, то оказывается первая помощь, а дальнейшее лечение зависит уже от того, насколько сильно пострадал позвоночник.
После полного курса терапии и выписки из стационара проводится реабилитация как в домашних условиях, так и в условиях специализированного учреждения.
Боковой амиотрофический склероз.
Клиника,
лечение, прогноз
БАС — это хроническое прогрессирующее
заболевание нервной системы,
характеризующееся поражением двигательных
нейронов головного и спинного мозга,
дегенерацией корково — спинномозговых
и корково — ядерных волокон. Проявляется
сочетанием центральных и периферических
параличей (парезов) мышц конечностей и
туловища, а также расстройствами
двигательных функций тройничного,
языкоглоточного, блуждающего и
подъязычного нервов.
Этиология заболевания неизвестна.
Предполагается, что вызывается вирусом
и протекает по типу медленной инфекции,
о чем свидетельствуют некоторые
аутоиммунные нарушения (миелинотоксические
AT в крови). Некоторые формы
имеют наследственный характер
(распространены на Марианских островах).
Морфологические изменения локализуются
в боковых канатиках и передних рогах
спинного мозга. Микроскопически в
передних рогах — дегенеративные
изменения в нейронах, их гибель,
пролиферация астроцитарной глии.
Поражаются также обычно ядра 5, 7, 10, 11 и
12 пар черепных нервов. Происходит
демиелинизация пирамидных пучков.
Клиника.
Наблюдаются симптомы поражения
центрального и периферического
двигательных нейронов. Появляются
атрофии и парезы мышц дистальных
сегментов рук, фибрилляции и фасцикуляция
в них. Парезы и атрофии прогрессируют
и захватывают мышцы плечевого пояса,
спины, грудной клетки. Парезы и атрофии
обычно симметричные.
Признаки поражения боковых канатиков:
высокие сухожильные и пе- риостальные
рефлексы, расширение их рефлексогенных
зон. Повышение мышечного тонуса в
паретических зонах. При прогрессировании
— парез нижних конечностей, с высокими
сухожильными и периостальными рефлексами,
высоким мышечным тонусом.
Поражение ядер черепных нервов:
расстройства глотания, фонации,
артикуляции, ограничения движений
языка. Отвисание мягкого неба, исчезновение
глоточного рефлекса, поперхивание при
еде, поражение жевательной и мимической
мускулатуры.
Существует несколько форм: шейно —
грудная, пояснично — крестцовая,
бульварная, церебральная. С соответствующей
симптоматикой.
Диагностика и дифференциальный диагноз
основывается на сочетании симптомов
центрального и периферического пареза
в верхних конечностях, бульварных
симптомах, отсутствии нарушений
чувствительности, координации,
функций тазовых органов, патологических
изменений в цереброспинальной
жидкости, неуклонно прогрессирующем
течении заболевания
Важное значение
имеет электромиография и ЯМРТ
Лечение.
В основном симптоматическое. Витамины
группы В, Е, АТФ, ноотро- пы, церебролизин,
анаболики (ретаболил). Для улучшения
нервномышечной проводимости назначают
дибазол, прозерин и пр.
Прогноз неблагоприятен. Смерть наступает
вследствие паралича дыхательного
центра, интеркуррентных инфекций,
истощения через 2-10лет в зависимости от формы.
3.
Особенности аутосомно-доминантного
наследования
Характерной особенностью ряда доминантных
генов является изменчивость их
проявления (экспрессивность), а также
наличие или отсутствие их действия на
фенотип, то есть изменчивость в степени
выражения (пенетрантность). В случае
непроявления гена, возникают так
называемые проскакивающие поколения.
В следующих поколениях признак вновь
проявляется. Степень проявления
признака может широко варьировать.
Проявление мутантных свойств может
зависеть от возраста. Классическим
примером является наследование хореи
Гентингтона, болезни нервной системы
с медленно развивающимся нарушением
умственных способностей, которая зависит
от действия одного доминантного гена
и проявляется на разных этапах онтогенеза.
Как правило, действие отдельного
доминантного гена не ограничивается
каким — либо одним признаком, оно имеет
комплексный характер. Поэтому в
случае таких поражений говорят о синдроме
действия гена или о синдроме болезни.
БИЛЕТ
22.
Причины
Среди причин на первое место выступают опухоли. Расти они могут и внутри спинномозгового канала, и снаружи. Среди первых чаще всего диагностируются менингиомы, нейрофибромы, гемангиомы, астроцитомы и медуллобластомы.
Что касается опухолей, расположенных снаружи, то чаще всего это остеохондрома, остеосаркома, остеобластома и хондрома.
Кроме первичных опухолей, причиной бывают и метастазы, которые могут возникать через 10 или даже 20 лет после полного удаления первичного новообразования.
Ещё одна причина синдрома переднего рога – рассеянный склероз. При этом нервная ткань полностью или частично теряет свою защитную оболочку.
Также это могут быть воспаления и травматические поражения. Воспаление чаще всего возникает в результате ранения позвоночника, при его остеомиелите или при наличии сепсиса.
Травматическое поражение чаще всего представляет собой огнестрельное ранение. К другим причинам можно отнести:
- Инфекции (полиомиелит).
- Нарушение кровообращения в сосудах, которые питают мозг.
- Дегенеративные заболевания, боковой амиотрофический склероз.
- Метаболические расстройства.
Справочная информация
ДокументыЗаконыИзвещенияУтверждения документовДоговораЗапросы предложенийТехнические заданияПланы развитияДокументоведениеАналитикаМероприятияКонкурсыИтогиАдминистрации городовПриказыКонтрактыВыполнение работПротоколы рассмотрения заявокАукционыПроектыПротоколыБюджетные организацииМуниципалитетыРайоныОбразованияПрограммыОтчетыпо упоминаниямДокументная базаЦенные бумагиПоложенияФинансовые документыПостановленияРубрикатор по темамФинансыгорода Российской Федерациирегионыпо точным датамРегламентыТерминыНаучная терминологияФинансоваяЭкономическаяВремяДаты2015 год2016 годДокументы в финансовой сферев инвестиционной
Анатомические особенности
Довольно толстый жгут, имеющий белый цвет, расположенный в канале позвоночника — это и есть спинной мозг человека. В диаметре он равен величине порядка 1-1,5 см, а длина едва не достигает полуметра (до 45 см). Весит этот орган порядка 38 г.
Узкий позвоночный канал — это не только место расположения важного органа, но также и его защита. Сердцевина органа состоит из вещества серого цвета
Его охватывает субстанция белого тона, она же покрыта защитными и питающими сердцевину оболочками. Таков общий план строения спинного мозга.
Топография
Строение и функции спинного мозга довольно непросты. Ее подробно изучают студенты-нейрохирурги. Специалисты очень скрупулёзно рассматривают и развитие спинного мозга. Обывателей же интересует вопрос о том, что такое его топография и знакомство с ведущей ролью этого органа.
Так, довольно просто описать суть и цели, которым служит данный орган. Шейный отдел спинного мозга на уровне затылка в районе отверстия переходит в мозжечок. Спинной мозг заканчивается на уровне первых 2-х поясничных позвонков. Конус спинного мозга находится там, где расположена пара позвонков в зоне поясницы. Дальше — всем известная «терминальная нить».
Но этот фрагмент считается атрофированным. Его именуют «концевая» область. По всей окружности нити распределены нервные окончания, которые называют «корешки». Концевая нить снабжена веществом, содержащим малую долю ткани нервной системы. А вот внешняя часть даже похожей тканью не оснащена.
Топография органа включает пару утолщений там, где выходят иннервирующие отростки (шейное утолщение спинного мозга и поясничное). Внешняя и задняя поверхности жгута разделены щелками, именуемыми «срединными». Та, что спереди, более глубокая, задняя — сглаженная.
Внешнее строение
Общее строение спинного мозга предполагает его разделение на ряд поверхностей: задняя, передняя и две боковые. Спинномозговой жгут имеет неярко выраженные борозды на поверхности сбоку. Они расположены продольно, а от борозд идут нервы. Их еще именуют «корешки». В зоне поясницы вместе с терминальной нитью они образуют хвост, который принято называть конским. Борозды разделяют половину этого жгута на следующие структуры:
- переднюю;
- боковую;
- заднюю (канатики).
Борозды спинного мозга распространяются по каналу. Корешки распределяются на передние – они образованны эфферентными нейронами, и задние, созданные посредством афферентных нейронов. Их тела сходятся в узелок. Корешки объединяются и образуют нерв. Так, со всех сторон жгута находится свыше 30 окончаний нервов, формирующие ровно столько же пар. Таково внешнее строение спинного мозга.
Белое вещество
Все канатики полностью выполнены из белого вещества спинного мозга. Они состоят из нервных волокон продольного типа. Эти нити сходятся, формируя своеобразные проводники. Соотносясь с функциональным назначением, волокна подразделяют на 3 вида:
- двигательные;
- ассоциативные;
- чувствительные.
Первые представлены короткими пучками и объединяют все части в единую систему. Вторые — называются восходящими. Они подают сигналы центрам. Третьи – нисходящие. Они дают сигналы от центральных структур к участкам рогов.
Серое вещество
Оно структурно напоминает сгруппированные продольные пластины, состоящие из однородных нейронов. В нем находятся не только нейронные тела, но и из нейропиля, клетки глиальные и капилляры. По всему позвоночнику оно образует 2 столбовых типа, слева и справа. Они соединяются серыми спайками.
В передних рогах помещаются нейроны наиболее крупного размера. Они формируют двигательные ядра спинного мозга и нейроны тормозные. Строение серого вещества рогов заднего плана неодинаково. В таковом есть огромное число нейронов вставочного типа.
Боковые рога спинного мозга наполняют центры ВНС, расширения зрачка, базисы иннервации пищеварительной системы и других важных органов человеческого организма. В ядре серого вещества спинного мозга есть канал, который нейрохирурги именуют «центральным». Он наполнен ликвором. У совершеннолетних в некоторых местах он заполнен ликвором, а где-то находится в заросшем состоянии.
Оболочки
Анатомия спинного мозга описывает оболочки спинного мозга:
- сосудистая мягкая;
- твердая;
- бессосудистая или паутинная.
Характеристика 1 оболочки следующая: мягкая, пронизана сосудами, нервами. Ее окутывает бессосудистая часть. Тут есть некоторое пространство, называемое «подпаутинное». В эту нишу оттекает ликвор, образующийся в одной из систем. Последняя оболочка представлена соединительной тканью, она прочна и гибка. Оболочки спинного и головного мозга идентичны и представляют собой единую структуру.
Трудоспособность
Трудоспособность пациента после излечения зависит от расположения очага поражения, течения и степени нарушения заболевания. При остром и подостром периоде пациент временно недееспособен. Качественная реабилитация функций дает возможность возвращения к работе. При остаточных отклонениях после лечения пациентам дают третью группу инвалидности.
Если даже после лечения у пациента остались какие-либо отклонения, ему могут дать инвалидность
При нарушении походки и статики пациенты признаются условно недееспособными, которые с этих пор не могут работать в обычных условиях, и им приписывается вторая группа инвалидности. Если пациенты не могут жить без постоянно постороннего ухода, то им приписывают первую группу инвалидности. Если никаких улучшений нет, то группа инвалидности приобретает статус «бессрочно».
Клиническая картина
Выделяют несколько клинических форм миелита.
Острый очаговый миелит
Начинается относительно остро с недомогания, общей слабости. Затем появляется температура с ознобом. Несильные боли в спине, грудной клетке. Возникают парестезии в ногах, которые постепенно переходят в онемение с быстрым нарастанием утраты движений, вплоть до полного паралича. Так как грудной отдел спинного мозга поражается наиболее часто развивается нижняя параплегия с выпадением чувствительности по проводниковому типу. При остром развитии заболевания паралич первое время носит вялый характер с выпадением сухожильных рефлексов. С течением времени вялый паралич может перейти в спастический. При неостром течении процесса паралич сразу может носить характер спастического. Если процесс локализуется не в грудном отделе спиного мозга, то и картина параличей будет иная. При очаге воспаления в половине сегмента будет наблюдаться паралич Броун-Секара. Также наблюдается расстройство функций органов малого таза в виде задержки мочи и кала, или же наоборот в слабости сфинктеров.
Острый диссеминированный миелит
Заболевание развивается остро, симптомы поражения спинного мозга появляются в первые дни. В данном случае процесс локализуется очагами поражения в разных отделах спинного мозга, наряду с большим очагом поражения на определённом уровне, имеется ещё ряд мелких очагов воспаления в различных сегментах. Очаги воспаления располагаются как в белом, так и в сером веществе спинного мозга. Они и вносят дополнительную симптоматику в клиническую картину заболевания: повышение коленного рефлекса и отсутствие ахиллова при одновременном наличии тех или иных патологических рефлексов. На неравномерность поражения указывает разная интенсивность двигательных, чувствительных и рефлекторных расстройств справа и слева. В таких случаях имеются слабо выраженные расстройства тазовых органов и нерезкие трофические нарушения. Чувствительные расстройства также могут быть резко выражены. Глубокая чувствительность может страдать сильнее, чем поверхностная. Это происходит и по проводниковому, и по корешковому типу.
Подострый некротический миелит
Подострый некротический миелит обычно регистрируется у людей пожилого возраста с хроническим легочным сердцем. Для клинической картины характерно постепенное нарастание симптомов амиотрофической параплегии, отмечаются вариабельные расстройства чувствительности и тазовые нарушения. Поражение нижних отделов спинного мозга и «конского хвоста» имеет тенденцию к распространению вверх и продолжается в течение нескольких лет. В спинно-мозговой жидкости отмечается белково-клеточная диссоциация с умеренным плеоцитозом. Подострый некротический миелит обычно возникает как паранеопластический синдром. Почти в половине случаев не удается установить причину заболевания. Чаше всего воспалительный процесс при миелите локализуется в нижнегрудном отделе спинного мозга.
Оптикомиелит
Основная статья: Оптикомиелит
Помимо типичных клинических симптомов миелита при этой форме заболевания присутствуют выпадение боковых половин полей зрения, скотомы, снижение остроты зрения. Данная форма миелита может привести к слепоте.
Острый вялый миелит
Острый вялый миелит считается чрезвычайно редкой болезнью, напоминающей по симптомам полиомиелит. ОВМ поражает серое вещество спинного мозга, и в некоторых случаях может вызвать пожизненный паралич мышц. В отличие от полиомиелита, вакцины и препаратов для лечения и для профилактики острого вялого миелита не существует. Возбудители заболевания неизвестны. В качестве возможных причин возникновения болезни Центры по контролю и профилактике заболеваний США рассматривают вирусы, токсины и генетические нарушения. Также отмечается, что острый вялый миелит не заразен и не передаётся от человека к человеку. В 2014 году был впервые зафиксирован заметный рост числа заболевших ОВМ. Пики заболеваемости приходились на август—сентябрь. В 2020 году болезнь начала распространяться более высокими темпами. В октябре 2020 года в США было зарегистрировано 127 случаев ОВМ. Заболеванию были подвержены дети до 18 лет, со средним возрастом — 4 года.
Вегетативная система
При повреждении спинномозгового отдела происходят вегетативные нарушения, к ним относятся:
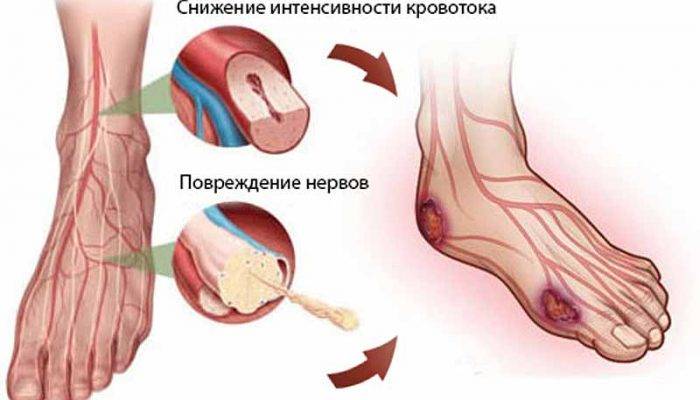
- Повышенная или пониженная температура кожи.
- Повышенное потоотделение.
- Слишком сухая кожа в определенном участке.
- Нарушается трофика ткани (происходит образование язв).
- Происходит задержка кала или диарея.
- Сбой мочеполовой системы, то есть недержание или затрудненное опорожнение мочевого канала.
- Плохая работа кишечника и желудка.
- Полезные ферменты вырабатываются с минимальной интенсивностью.
Данные симптомы говорят о том, что у человека произошел сбой вегетативной системы, а значит, был задет или поражен спинной мозг.
 Поперечный миелит: особенности протекания патологии и ее лечение
Поперечный миелит: особенности протекания патологии и ее лечение

 Спинной мозг строение и функции кратко
Спинной мозг строение и функции кратко


 Ушиб спинного мозга гематомиелия
Ушиб спинного мозга гематомиелия Синдром фиксированного спинного мозга последствия
Синдром фиксированного спинного мозга последствия