Содержание
Причины
Артроз позвоночника чаще встречается у пациентов в преклонном возрасте, которым исполнилось 50 лет. Молодые люди обращаются с такой проблемой редко, если только они не входят в группу риска:
- наличие врожденных патологий опорно-двигательного аппарата (дисплазия, плоскостопие, гипермобильность суставов);
- тяжелые травмы спины;
- спондилолистез и другие болезни позвоночного столба;
- ожирение;
- занятие тяжелыми видами спорта.
У пожилых пациентов артроз возникает из-за изнашивания хрящевой ткани и стирания межпозвонковых дисков в результате возрастных изменений в суставах и замедления обменных процессов.
Причины спондилоартроза:
- тяжелый физический труд с нагрузкой на позвоночный столб;
- генетическая предрасположенность, которая проявляется слабостью мышц;
- частые травмы, осложнение после оперативного вмешательства на позвоночном столбе;
- воспалительные и дистрофические заболевания опорно-двигательного аппарата (остеохондроз, спондилит, некроз костной ткани, остеопороз);
- аутоиммунные заболевания (подагра, хондрокальциноз);
- болезни сосудов и нарушение кровообращения из-за гиподинамии;
- обменные нарушения;
- эндокринные заболевания, в том числе сахарный диабет;
- гормональные нарушения, в частности, дефицит эстрогена у женщин.
Артроз позвоночника чаще всего развивается одновременно с остеоартрозом.
Диагностика
Для диагностики артроза суставов позвоночника применяется рентгеновское исследование и МРТ.
Лечащий врач изучает историю болезни и проводит осмотр, цель которого выявить наличие у пациента боли, ограниченной подвижности или потери подвижности позвонков, нарушения нервной проводимости (снижения рефлексов, потери чувствительности и пр.).
Вместе с этим врач может назначить исследования и анализы, в частности:
- Рентген для выявления повреждение костей, наличия костных шпор, разрушения оболочки дисков. Необходимо отметить, что рентген не позволяет выявлять дегенеративные изменения в оболочке на ранних стадиях.
- Анализы крови для того, чтобы исключить иные заболевания.
- МРТ для выявления повреждения дисков и сужения областей выхода спинных нервов.
Виды артроза позвоночника
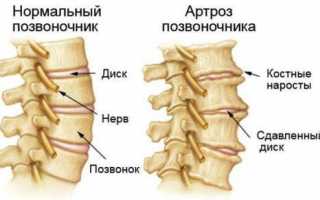
Артроз позвоночника – достаточно распространенное заболевание, которое обычно развивается параллельно с остеохондрозом. В народе это заболевание именуют «отложениями солей», но все намного сложнее. Позвоночник человека состоит из 34 позвонков, соединённых друг с другом суставами в вертикальном положении. При развитии артроза поражается хрящевая поверхность межпозвонковых суставов. При этом происходит истончение, а затем и полное разрушение хрящей и других костных сочленений. Такой процесс вызывает дистрофию позвоночника, приковывая больного к постели. Не редко при артрозе появляется грыжа позвоночника.
Артроз позвоночника в зависимости от причины развития заболевания может быть:
- первичным. К первичным относится артроз позвоночника, который развился вследствие наследственной предрасположенности или врожденных заболеваний опорно-двигательной системы;
- вторичным. Вторичным считается артроз позвоночника, который возник после травматического или любого другого (вирусного, гнойного, аллергического) повреждения сустава.
Кроме того, артроз позвоночника разделяют на виды в зависимости от локализации заболевания.
Артроз шейного отдела позвоночника
Цервикоартроз или унковертебральный артроз позвоночника – заболевание, поражающее сочленения шейных позвонков. Кстати, именно шейный отдел – любимая локализация артроза. Это связано с тем, что данная зона постоянно переносит нефизиологические нагрузки (например, работа, сидя за компьютером). При этом развивается мускулатурный спазм хронического характера. Этот спазм нарушает обменные процессы в хрящах суставов.
Симптомы артроза шейного отдела позвоночника:
- боли в затылочной зоне;
- болевой спазм в задней поверхности шеи;
- боли в плечах;
- щелчок или хруст при повороте или наклоне головы.
Начальная стадия заболевания имеет вполне сносную симптоматику и практически не тревожит пациента. Однако со временем болевой спазм становится интенсивнее. Доходит до того, что больной избегает движений шеей, руками, головой, так как они приносит сильные приступы боли. Кроме того, если не лечить унковертебральный артроз позвоночника, он может перерасти в серьезные неврологические симптомы.
Артроз грудного отдела позвоночника
Артроз грудного отдела позвоночника встречается не так часто. В медицинской практике данное заболевание принято называть спондилоартроз. Характерные симптомы этого недуга:
- болевые ощущения между лопаток, особенно при активных движениях;
- нарушение чувствительности в грудном отделе;
- скованность движений после длительного отдыха.
Если артроз грудного отдела позвоночника не лечить, то в скором времени человека начинает сопровождать постоянная тупая боль. Кроме того, дистрофические изменения в данной зоне могут значительно ограничивать движения, что очень сильно влияет на качество жизни.
Артроз поясничного отдела позвоночника
Артроз данной локализации также часто называют артрозом крестцового отдела позвоночника. Все дело в том, что болевые ощущения наиболее ощутимы именно в крестце. Также боль может распространяться на поясницу, ягодицы, задние поверхности ног выше колена. Сначала болезненные ощущения возникают при поднятии тяжестей или резкой смене положения туловища. Затем спазм перерастает в хронический характер, и пациент ощущает тупую боль постоянно, даже во время отдыха.
Артроз сочленений позвоночника поясничного отдела считается самым неприятным. Ведь, помимо болевого синдрома указанной зоны, болезнь может распространяться ниже, затрудняя движения нижними конечностями.
Симптомы артроза позвоночника поясничного отдела:
- онемение в поясничной зоне;
- тупая боль в месте локализации артроза;
- жжение в пояснице;
- слабость бедренных и ягодичных мышц;
- ограниченная подвижность тазобедренного сустава.
Артроз дугоотросчатых суставов позвоночника
Фасеточный артроз позвоночника или артроз дугоотросчатых суставов поражает суставы между верхними и нижними суставными отростками позвонков. Именно они обеспечивают гибкость данному опорному комплексу, делают возможными сгибание и разгибание спины, наклоны и повороты туловища. Поэтому наличие артроза в данной зоне чревато не только болевым синдромом, но и значительным ухудшением подвижности спины.
Симптомы фасеточного артроза позвоночника практически не отличаются от признаков данного заболевания в другой локации на спине. Среди них:
- тупая или тянущая боль в спине;
- затруднённые движения спиной, в частности, повороты и наклоны;
- ухудшение состояния «на погоду»;
- формирование мышечных контрактур и др.
Терапия
Метод лечения зависит от многих факторов и поэтому здесь очень важно провести полное обследование. Если патология находится на начальной стадии своего развития, то основной выбор – это консервативное лечение
Но если заболевание было обнаружено на поздней стадии, а также при выраженной степени поражения суставов позвонков, что чаще всего бывает при деформирующем артрозе, а также когда нет эффекта от консервативного лечения, могут быть применены и оперативные методики.
Один из таких методов – это разрушение нервов, которое приводит к полному исчезновения болевого синдрома. Называется эта методика радиочастотной денервацией и проводится с минимальной травматизацией. Причём эта техника уже давно и успешно используется не только в зарубежных, но и в российских клиниках. К тому же такое оперативное вмешательство практически не имеет противопоказаний и может быть показано даже тем пациентам, которые имеют высокий оперативный риск.
Лечение артроза межпозвоночных суставов при помощи радиочастотной денервации проходит всего за 20 минут, при этом не требуется даже госпитализации, а полученный в результате процедуры эффект может сохраниться на нескольких лет.
Если на патологию не обращать внимания, то со временем это приведёт к полному разрушению межпозвоночного диска, что в свою очередь осложнится протрузиями и грыжами. А ведь на ранней стадии это заболевание можно практически полностью вылечить, при этом не используя изнуряющие процедуры и тяжёлые операции, которые могут оставить после себя отрицательные последствия.
Методы лечения болезни
Заболевания опорно-двигательного аппарата требуют комплексного подхода. Лечение должно быть направлено на купирование боли, устранение воспалительного очага, восстановление тканей, предупреждая дальнейшее разрушение суставов и сухожилий. Терапия реберно-позвоночных артрозов включает следующие меры:
- Использование лекарственных препаратов.
- Физиопроцедуры.
- Мануальная терапия.
- Массаж.
- Посещение санитарно-курортных учреждений.
- Народная медицина.
Медикаментозное лечение
Чтобы облегчить боль и воспаление в поврежденных областях, пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты. Их действие направлено на снижение болевого синдрома, устранение воспаления и отека тканей. Продолжительность приема таких препаратов зависит от стадии заболевания, клинической картины и не оказывает негативного воздействия на другие органы и системы. Использовать нестероидные противовоспалительные средства можно на любой стадии болезни, но наибольшая эффективность от такой терапии отмечается, когда сустав еще не деформирован.
Хотя видео о лечении остеохондроза, все изложенные принципы актуальны и для темы этой статьи:
Широко применяется в терапевтических целях лекарственные препараты для наружного применения. Они нормализуют кровообращение в тканях, улучшают их питание, устраняют воспаление, отеки, боль. В эту категорию входят мази и гели. Самая оптимальная для эффективного использования гелей, мазей — начальная и средняя стадии патологии. Как только суставы начинают претерпевать дистрофические изменения, результат от такого лечения сводится к нулю.
При сильных мышечных спазмах больному назначаются миорелаксанты для снятия напряжения, расслабления тканей в поврежденных болезнью местах. Для восстановления хрящевых структур используются хондропротекторы. В их составе содержатся хондроитин и глюкозамин, которые по своим свойствам близки к натуральным суставным структурам. Эти лекарства призваны укреплять и защищать больное сочленение, стимулируя его восстановление и регенерацию.
Физиотерапия и ЛФК при реберных артрозах
Физиотерапия и физические упражнения укрепляют мышцы сочленений, увеличивают их выносливость. Они способствуют снижению массы тела, чем сокращают нагрузку на суставы. Посильные занятия спортом, физическая активность благоприятствуют восстановлению хрящевой ткани, что помогает бороться с болезнью. После занятий лечебной физкультурой мышцам необходимо расслабиться, поэтому больному потребуются курсы массажа.
Физиотерапевтические методики при реберно-поперечном артрозе:
- лазерная терапия. Под воздействием лазерного луча, действующего на область локализации воспаления, удается иссечь поврежденные ткани и купировать очаг разрушения сустава. Боль и отек постепенно проходят. Чтобы процесс не возобновился, больному необходимы систематический диагностический контроль, прием хондропротекторов;
- магнитотерапия. Методика аналогична лазерному лечению, за исключением того, что действующим механизмом в ней выступает магнит;
- ультразвук и фонофорез;
- гальванизация;
- иглотерапия. Относится к мануальной терапии. Этого недостаточно для полного исцеления. Используется в комплексе с другими технологиями.
Наибольший терапевтический эффект от таких методик достигается при лечении больного в санитарно-курортных условиях. Так пациент может комплексно подходить к проблеме. Методы мануального лечения, фито- и гирудотерапии пока недостаточно изучены, поэтому не рекомендуются в качестве самостоятельных терапевтических методик.
Радикальные методы лечения
Когда в суставах уже начинаются деформации, консервативная медицина не в состоянии бороться с артрозом. Больному показано оперативное лечение. При несложных случаях деформации, дистрофии из поврежденного сочленения иссекаются фрагменты разрушенного хряща. После операции воспалительный процесс удается купировать.
Если дистрофические изменения слишком выражены, то хирургическое лечение проводится эндопротезированием с заменой деформированного костного соединения на искусственное. После радикального лечения наступает период реабилитации, включающий прием медикаментов, лечебную физкультуру, соблюдение диеты, профилактические мероприятия.
Разделение остеоартроза позвоночника по видам
Поскольку наш позвоночник состоит из трех основных отделов, медики разделили остеоартроз на три вида и дали им определенное название:
- Люмбоартроз или остеоартроз поясничного отдела позвоночника, который включает в себя и остеоартроз позвоночника крестцового отдела. Досаждает ноющими болями в пояснице и крестце, отдающимися в ягодицы и бедра. Появляется после травм или при постоянной нагрузке на соответствующий отдел (долгое нахождение в сидячем положении). Заболевание может проявиться при лишнем весе и сколиозе. Болевой синдром развивается по нарастающей: вначале поясница болит только при двигательной активности, потом боль не отступает и ночью. С развитием недуга пациент чувствует онемение в бедрах и голени. Схема развития поясничного остеоартроза:
- Цервикоартроз (остеоартроз шейного отдела позвоночника) – самый часто встречающийся вид заболевания, поражающий шею. Провоцирующим фактором становится спазм мышц плеча и шеи, к которому приводят сильные нагрузки или, наоборот, мало движения. Вызывает болевой синдром в затылке и шеи, особо ощущается, когда человек поворачивает или наклоняет голову. При развитии болезни пациент видит «мушки» перед глазами, у него может быть головокружение, падение зрения, звон в ушах. Есть риск возникновения неврологических расстройств.
- Дорсартроз затрагивает грудной отдел позвоночника. Боль хорошо ощущается между лопатками. Постепенно появляется скованность, происходит онемение грудного отдела, негативные явления затрагивают внутренние органы.
Независимо от локализации лечение остеоартроза позвоночника ведется комплексно и похожими средствами.
Способы лечения
Лечебный комплекс, применяемый при остеоартрозе отделов позвоночника, состоит из приема медикаментозных средств, проведение физиопроцедур, занятия лечебной гимнастикой и обязательного упорядочения образа жизни
Для пациента важно избавиться от лишних килограммов, сбалансировать питание, отказаться от вредных пристрастий
Лекарственные средства, назначаемые врачом, работают на обезболивание и купирование воспалительных процессов. Используются гормональные препараты (Дипроспан, Ферматрон), миорелаксанты (Баклофен, Мидокалм), обезболивающие (Ибупрофен, Нимесулид, Диклофенак), хондропротекторы (Артрогликан, Хондроитин).
Со стороны ортопедии показано вытяжение позвоночного столба, направленное на снятие зажимов нервов и усиление кровоснабжения. Применяются и специальные лечебные предметы (бандажи, корсеты, воротник Шанца), снимающие излишнюю нагрузку на отдел позвоночника, предупреждая тем самым прогрессирование недуга.
Для замедления и купирования деформации позвонков проводится лечебный массаж. Работая с определенным отделом позвоночника, массажист усиливает кровоток в пораженном участке, нормализуется обмен веществ, мышечные ткани получают достаточно полезных веществ, снимается мышечный спазм.
Физиотерапевтические процедуры проводятся после периода обострения и сочетаются с лечебной гимнастикой. Комплекс упражнений показан здесь:
.
Оба метода лечения позволяют снять болевой синдром, улучшить подвижность сустава, убрать отечность. Кроме того, пациенту показаны процедуры с лечебной грязью, аппликации с парафином, иглоукалывание и гирудотерапия.
Клиническая картина
Основное клиническое проявление артроза дугоотростчатых суставов — боль, усиливающаяся во время движения и стихающая в положении лежа. В отличие от грыжи или остеохондроза, болевой синдром локализован в местах повреждений фасеточных суставов, не распространяется на расположенные по соседству части тела. Боли обычно тупые, ноющие, продолжительные, усиливающиеся при резкой смене погоды, переохлаждении, обострении хронических патологий. Для заболевания характерны и другие выраженные симптомы:
- отечность в месте повреждения, обычно возникающая по утрам и исчезающая в течение дня;
- утренняя скованность движений, сохраняющаяся на протяжении 40-60 минут;
- нарастание интенсивности болевого синдрома при долгом нахождении в одном положении;
- частые подвывихи фасеточных сочленений, восстановление которых сопровождается характерными щелчками.
При отсутствии врачебного вмешательства деструктивно-дегенеративные изменения распространяются на здоровые ткани. Для поздней стадии патологии характерно формирование костных наростов — остеофитов. При шейном артрозе дугоотростчатых суставов они могут нарушать иннервацию, провоцировать развитие корешкового синдрома. Боль уже не локализована в шейных позвонках, а иррадиирует в затылок и шею, предплечье, область ключицы. Компрессия нервных корешков в поясничном отделе позвоночника и стеноз его канала проявляются в повышенной слабости и онемении конечностей. Болезненные ощущения иррадиируют в ягодицы, бедра, голени.
Причины заболевания
Принято считать, что артроз позвоночника проблема людей преклонного возраста. Однако медицинская статистика неумолима. В последнее время спондилоартроз существенно «помолодел» и к доктору обращаются пациенты более молодого поколения. В группу потенциальных больных входят люди, кто:
- имеет врожденные отклонения позвоночного столба;
- имеет лишний вес;
- перенес травмы;
- страдает спондилолистезом и некоторым иными патологиями позвоночника;
- имеет нарушения в межпозвонковых дисках и отклонения в подвижности некоторых позвонков.
Дистрофические нарушения вызывают потерю амортизации межпозвонковых дисков, истончение хрящей, провоцируя острый болевой синдром в спине. Пациент начинает приспосабливаться к этим дискомфортным ощущениям, меняя положение тела, чтобы максимально снизить боль.
В результате меняется походка, что, естественно, приводит к перенапряжению отдельных отделов позвонков и только усугубляет общую картину заболевания.
Возраст также не лучшим образом сказывается на состоянии здоровья. По мере старения организма замедляется обмен веществ, питание хрящей, связок и суставов значительно ухудшается, а синовиальная жидкость постепенно теряет свои функции, усиливая симптомы деструктивного процесса.
Лечение
Лечение артроза поясничного отдела – процесс, состоящий из трех основных частей:
- Устранение провоцирующих факторов.
- Медикаментозное лечение.
- Физиотерапия.
Для предотвращения прогрессирования артроза в области поясницы пациент ограничивает физические нагрузки. Больному рекомендуется больше отдыхать, нормализовать режим работы и сна.
Медикаментозное лечение предусматривает использование препаратов следующих групп:
- Обезболивающие. Для устранения основного симптома патологии применяются нестероидные противовоспалительные препараты (НПВП). Примеры – диклофенак натрия, ибупрофен, индометацин. Лекарства выпускаются в виде мазей и пластырей для местного применения или таблеток для внутреннего приема. Способ использования предварительно оговаривается с лечащим врачом.
- Улучшающие микроциркуляцию. Для стабилизации кровотока назначается Рибоксин, Курантил, Трентал и другие. Нормализация усваивания питательных веществ способствует снижению выраженности патологического процесса.
- Хондропротекторы – группа лекарств, улучшающих состояние хряща в суставе. Примеры – Румалон, Артрон, Артепарон, Мукартин.
- Антиоксиданты. Витамин E и C используются для ускорения процессов восстановления поврежденных тканей.
Физиотерапия при артрозе крестцово-подвздошного сочленения способствует немедикаментозному улучшению самочувствия пациента. Для снижения болевого синдрома используется лечебная физкультура, иглоукалывание.
Эффективные физиотерапевтические процедуры:
- УВЧ. Суть методики заключается в пропускании сквозь ткани электрического тока заданной силы, что улучшает микроциркуляцию и устраняет спазм мышц.
- Магнитотерапия. За счет воздействия соответствующих приборов снижается выраженность воспаления.
- Ультразвуковая терапия. Акустические волны благоприятно влияют на микроциркуляцию, ускоряют процесс выздоровления, снижают дозы употребляемых лекарств.
Подбор терапевтической программы при поясничном артрозе в каждом случае проводится индивидуально, в зависимости от особенностей клинической картины.
Симптоматика
На ранних стадиях заболевание выявить достаточно трудно, так как ощущение тяжести в пояснице и чувство дискомфорта больной списывает на усталость и переутомление от нахождения в одной позе или, наоборот, от сильной физической нагрузки.
Явные признаки заболевания проявляются тогда, когда уже начался воспалительный процесс в хрящевых тканях:
- Боль, усиливающаяся при нагрузках, ноющая в состоянии покоя.
- Слабость и быстрая утомляемость в поясничной области.
- Нарушение суставной подвижности, ограничение в выполнении определенных движений.
- Перенапряжение мышц, ощущение скованности.
При длительном развитии болезни дегенеративный процесс может затрагивать соседствующие области:
- нарушения функционирования органов таза,
- поражение нервных корешков, отвечающих за работу нижних конечностей,
- нарушение процесса питания тканей нижних конечностей,
- мышечная слабость ног.
Проявления
Артроз дугоотросчатых суставов — коварное заболевание. Оно никак не проявляет себя на первых стадиях, и человек даже не подозревает, что он болен и в его спине уже начались дистрофические процессы.
Первые признаки появляются, только когда начинает разрушаться хрящевая ткань. Основное проявление – боль. Она бывает едва заметной при отдыхе и усиливается при попытке пошевелиться или совершить то или иное движение.
Пациент способен чётко сказать, где именно у него болит. Также не отмечается онемения и отдачи боли в другие части тела, например, в ноги, как это бывает при остеохондрозе. Пациент может жаловаться на слабость и быструю утомляемость, также местно наблюдается гипертонус мышц, который становится причиной утренней скованности после сна. Лечение будет полностью зависеть от симптомов артроза.
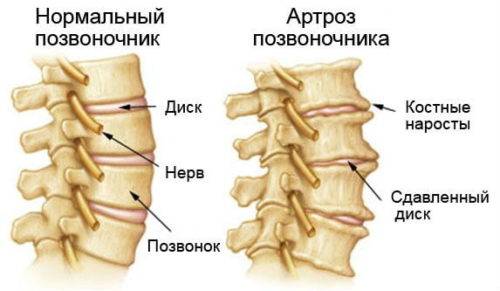
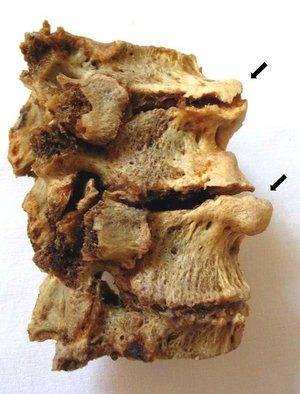 Унковертебральный артроз с5-с7 шейного отдела позвоночника
Унковертебральный артроз с5-с7 шейного отдела позвоночника
 Артроз дугоотросчатых сочленений грудного отдела позвоночника
Артроз дугоотросчатых сочленений грудного отдела позвоночника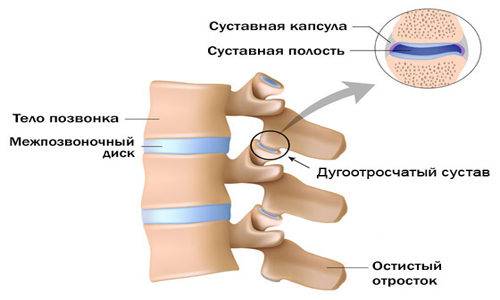
 Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение
Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение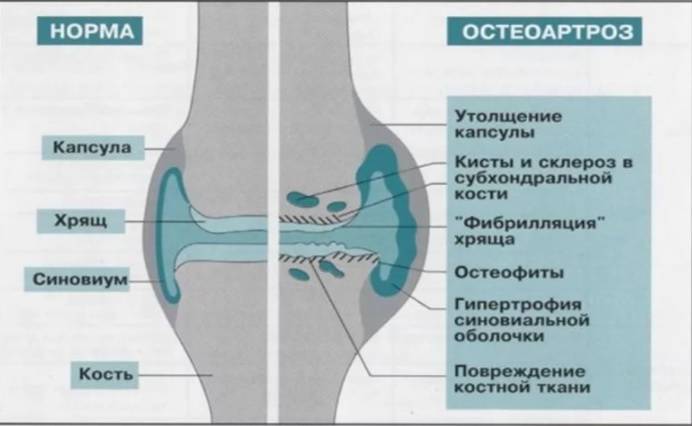



 Артроз коленного сустава 3 степени
Артроз коленного сустава 3 степени Как лечить артроз народными средствами в домашних условиях
Как лечить артроз народными средствами в домашних условиях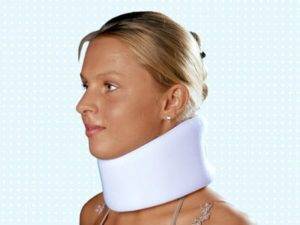 Шейный артроз
Шейный артроз Артроз коленного сустава 2 степени
Артроз коленного сустава 2 степени