Содержание
- 1 Что происходит перед операцией?
- 2 Форма ног и возможные искривления
- 3 Как происходит лечение?
- 4 Наиболее эффективные методы операций по липосакции коленей
- 5 Как делают липосакцию колен?
- 6 Что такое подтяжка коленей
- 7 Какие существуют методы омоложения коленей
- 8 Методы лечения
- 9 Техника проведения круропластики
- 10 Как сделать липосакцию коленей?
- 11 Реабилитация
- 12 Операция липосакции
Что происходит перед операцией?
Перед операцией врач проводит комплексное клиническое обследование. Сначала выясняются все обстоятельства травмы и степень нестабильности колена. Таким образом, специалист получает информацию о степени разрыва. К сожалению, диагноз зачастую ставится спустя несколько лет после травмы, так как пациенты не придают этому особого значения и считают данное повреждение простым растяжением.
При наличии крепких мышц бедра диагноз как правило не ставят в рамках клинического осмотра и не рассматривают вариант проведения операции. Однако со временем пациент чувствует дискомфорт в коленном суставе. Причиной артроза может стать травма, вследствие которой повреждается хрящ. Очень часто проблемы коленного сустава проявляются лишь спустя несколько лет и только тогда пациент замечает некую нестабильность во время подъема по лестнице либо при вращательных движениях, после чего ощущает сильную боль в колене.
Помимо диагностики степени нестабильности коленного сустава, разрыв крестообразной связки определяют при помощи таких специальных методик, как например тест переднего «выдвижного ящика» (ПВЯ), тест Лахмана или тест на выявление латерального соскальзывания (тест Макинтоша).
Тест Лахмана помогает установить стабильность крестообразных связок. Тест проводится по принципу переднего «выдвижного ящика» (ПВЯ), однако подразумевает еще и сгибание колена на 30°. joint-surgeon
Кроме того, состояние крестообразных связок определяет МРТ. Рентген требуется для исключения костных сопутствующих повреждений коленного сустава. Также, поставить диагноз помогает пункция сустава — аспирация синовиальной жидкости из суставной капсулы. Крестообразные связки отличаются хорошим кровоснабжением. Поэтому, их разрыв становится причиной кровоизлияния в сустав. Наличие крови в суставной жидкости указывает на разрыв крестообразной связки.
AПосле диагностики и проверки состояния здоровья пациента, лечащий врач проводит с больным разъяснительную беседу, во время которой подробно рассказывает о ходе хирургического вмешательства, а также о возможных осложнениях. После этого Вас направят на прием к анестезиологу, который еще раз проверит позволяет ли состояние Вашего здоровья вводить анестезирующие препараты. Как правило операция разрыва крестообразных связок проводится на следующий день после разговора с хирургом и анестезиологом.
Форма ног и возможные искривления
У формы ног есть такие особенности: половые, возрастные, национальные, кроме этого, представление о красивых ногах у разных этнических коллективов может существенно различаться. Для России, к примеру, это стройные, прямые ноги.
А. А. Артемьев дал точное определение термина “идеальные ноги”, он сказал, что совершенная форма ног обозначается наличием трех веретенообразных дефектов внутреннего контура, которые ограничиваются промежностью, мягкими тканями в икроножных мышцах и лодыжками, а также сомкнутыми суставами коленей.
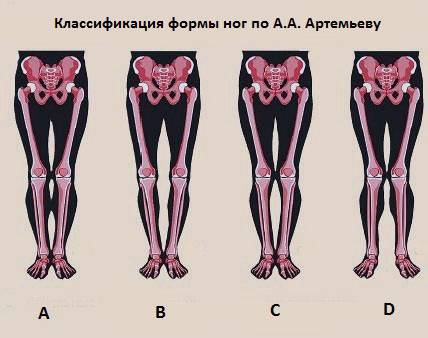
При помощи рентгенологического исследования можно определить механическую ось нижней конечности. Снимок делается в положении стоя, при этом захватывает три сустава тазобедренный, коленный, голеностопный. Линия проведенная через все три сустава поможет определить не только наличие искривления, но и его тип.
На рисунке B показана О-образная деформация нижних конечностей. В данном центр коленного сустава находится кнаружи от механической оси. Внешне это проявляется наличием веретенообразного дефекта внутреннего контура от промежности до сомкнутых лодыжек. Причиной на это служит анатомические особенности строения костей нижней конечности.
На рисунке С показана Х-образная деформация нижних конечностей. В данном случае коленный сустав смещен кнутри от механической оси. При осмотре это проявляется отсутствием смыкания лодыжек, когда бедра сомкнутые. Причина кроется в анатомических особенностях костей нижней конечности.
На рисунке D показана ложная кривизна голеней. Механическая ось в данном случае проходит правильно. Видимая кривизна является результатом недостатка объема внутренней части мышц голени. Обычно это связано с врожденной гипотрофией медиальной головки икроножных мышц. Ложная деформация – особенность анатомического строения нижних конечностей, которая никак не связанная с искривлением костей. Проявляется недостаточностью объема мягких тканей изнутри голеней.
В вариантах B и C исправлением проблемы неровности ног занимаются ортопеды. Суть операции заключается в остеотомии костей голеней с выравниванием механической оси нижних конечностей.
В случае D основная проблема заключается в том, что есть недостаток объема внутренней части голеней. В данном варианте проблема решается с помощью контурной пластики голени. Контурная пластика голени – хирургическая операция, цель которой заключается в увеличении внутреннего объема голени. Это происходит с помощью установки имплантатов, которые состоят из мощной оболочки эллипсовидной формы, которая заполнена когезивным силиконовым гелем.
Как происходит лечение?
Консервативная терапия
Если вальгусную деформацию голени диагностируют своевременно, пока не начались дегенеративно-деструктивные изменения в суставах, искривление нижних конечностей можно исправить. Лечение заключается в использовании лечебной физической культуры, массажных процедур. Помимо этого, обязательным элементом терапии выступает ортопедическая обувь, которую подбирает лечащий доктор. При помощи ее удается снизить нагрузку на стопы и суставную ткань
Кроме того, важно следить и за рационом. В меню основной упор делают на пищу, в составе которой находится большое количество фосфора, кальция и витамина D
К такой пище относят орехи, кисломолочную продукцию, рыбу и яйца.
ЛФК и массаж при вальгусной деформации голени
Что же касается лечебной физической культуры, то медики рекомендуют заниматься велоспортом, посещать плавание, ходить по лестнице. Для избавления от вальгусной деформации голени разработан специальный комплекс упражнений. Маленькому пациенту рекомендуют сидеть по-турецки. Во время этой позы ступни прикасаются друг к другу, а колени разводятся в стороны.
Немаловажным в терапии вальгусной патологии является массаж. С помощью него удается остановить расхождение лодыжек благодаря повышению тонуса мышечной ткани и связок. Это дает возможность укрепить нижние конечности. Курс массажных процедур состоит из 15-ти сеансов, которые посещают раз в 2 дня. Затем делают перерыв на месяц, после чего проводят еще один курс. Массажист начинает процедуру с легкого разминания и растирания нижних конечностей, постепенно увеличивая интенсивность движений
Важно, что при этом пациенты не должны ощущать боли. В процессе массажа в первую очередь задействуют растирание и поглаживание области поясницы и ягодиц, после чего переходят к мышечной ткани нижних конечностей, воздействуя на голени, бедра, голеностоп и колени
Если консервативная терапия не принесла требуемого результата, прибегают к помощи операции, она называется корригирующей остеотомией. В процессе процедуры хирург избавляется от определенной области бедренной кости, после чего требуется срастить оставшиеся части, используя аппарат Илизарова. Если есть необходимость, этот метод позволяет и удлинить нижние конечности. Иногда вальгусной деформации голени сопутствует сильное разрушение сустава колена. В такой ситуации прибегают к помощи реконструктивной хондропластики.
Наиболее эффективные методы операций по липосакции коленей
«Жировые ловушки» в области коленей обычно не бывают большими и могут быть расположены как на внутренней поверхности коленей, так и на наружной и верхней частях, что может даже вызывать искривление ног и их старение.
Эта лёгкая и быстрая операция, проводимая под местной анестезией, по удалению жировых отложений в области коленных суставов, имеет некоторые особенности. Прежде всего стоит учесть, что методы проведения подобной операции сегодня cуществуют разные: классическая липосакция (вакуумная) и лазерная. Помимо этого недавно появился и новый метод — двухволновой лазерный липолиз.
Оптимальным выбором будет лазерный липолиз или комбинированная липосакция (сочетание вакуумной липосакции с лазерной), гарантирующий стойкий результат и эффект лифтинга. Он идеально подойдёт для липосакции таких зон, как колени. У молодых пациенток можно применить классическую вакуумную липосакцию — кожа хорошо сокращается и внутренняя поверхность ног выравнивается. У пациентов более старшего возраста желательна комбинированная лазерная липосакция, так как с возрастом кожа в области передней поверхности колена может хуже сокращаться.
Выраженные «жировые ловушки» внутренней поверхности коленей могут даже зрительно создавать эффект кривых ног по типу Х-образной деформации, и в таких случаях липосакция коленей является телоконтурирующей операцией, приводящей к зрительному выпрямлению ног и омоложению коленей.
Как делают липосакцию колен?
Для коррекции полноты коленей широко используется метод удаления жировых отложений хирургическим путем. Большинство специалистов придерживаются мнения, что липосакция самый эффективный способ избавится от жира в коленях.
Преимущества липосакции колен:
- быстрый результат, так как жир выводится сразу;
- не оставляет рубцов и шрамов;
- отличный эстетический эффект;
- минимальное количество осложнений.
Избавится от жира в коленях физическими упражнениями и диетами сложно. Поэтому те, кто стремится избавиться от жировых отложений, с воодушевлением обращаются к пластическому хирургу за помощью. Но эта процедура имеет противопоказания, и некоторым людям придется разочароваться отказом.
Противопоказания к липосакции колен:
- патологии свертываемости крови;
- тромбофлебит;
- варикозное расширение вен;
- сахарный диабет;
- ожирение;
- ослабленный иммунитет;
- кожные воспаления;
- хронические болезни в период обострения;
- беременность;
- кормление грудью.
Для исключения противопоказаний врач проводит предварительную беседу с пациентом, в ходе которой выявляет наличие отклонений в здоровье. Кроме того, перед операцией необходимо сдать анализы крови и мочи для исследований.
Если все в норме, то обсуждаются детали коррекции и назначается день операции.
Липосакция коленей проводится амбулаторно под местной анестезией. В случае, когда выполняется комбинированная процедура, то есть удаление жира с участков бедер, ягодиц, живота, используется наркоз. Длительность манипуляций на коленях зависит от количества жировых отложений, но не превышает 1 часа.
Действия врача перед процедурой:
- обрабатывает колени антисептиками;
- наносит разметку в области жировых отложений;
- делает разрезы в местах, которые менее заметны;
- настраивает прибор для процедуры.
Удаление жира с колен проводится двумя методами:
- Тумесцентная липосакция. Классический метод предполагает введение под кожу специальных препаратов, которые разрушают жировые клетки. Затем с помощью вакуума жиры удаляются через трубочки, вставленные в разрезы. После откачки жира, врач оценивает результат и корректирует его в случае необходимости.
- Лазерная липосакция коленей. Является альтернативой классической процедуре. Лазерный луч воздействует на ткани более мягко. Жировая ткань подвергается разрушению путем воздействия лазерного излучения. Для этого врач вводит в разрезы инструменты, снабженные лазерным световодом. Далее жир удаляется так же, как и в классическом методе.
После всех манипуляций хирург накладывает швы на разрезы и устанавливает резиновые выпускники. Трубочки убираются через
Реабилитационный период длится приблизительно 1 месяц. Первые несколько дней пациент чувствует боли в коленях и испытывает затруднения в передвижении. Врачи рекомендуют в течение трех дней находиться преимущественно в горизонтальном положении. Для облегчения боли пациенту нужно принимать анальгетики, а для исключения инфекции — антибиотики.
Что такое подтяжка коленей
Проведение лифтинга в рассматриваемой области осуществляется специалистом, который учитывает анатомические особенности коленного сустава и способен провести операцию с минимальным негативным воздействием. Иссечение лишней кожи, которая потеряла природную упругость, при отложениях жира при данной операции дает возможность зрительно удлинить ногу, уменьшает степень складчатости в области колена и придает форме сустава более эстетичный внешний вид.
Воздействие скальпелем хирурга производится на те ткани колена, которые уже перестали быть достаточно эластичными и образуют некрасивые складки, что позволяет сделать операцию наиболее результативной. Эти ткани располагаются преимущественно в нижней части колена, а также сверху сустава, поскольку именно эти области в большей степени подвержены птозу и часто склонны к образованию мест скопления излишних отложений подкожной жировой клетчатки.
Радиочастотный термолифтинг Fractora Forma (подтяжка колене) — тема этого видео:
Подтягивая подкожные ткани и кожу, что дает возможность уменьшить степень проявления птоза в области коленного сустава, устраняя провисания эпидермиса, пластический хирург обеспечивает скорейшее восстановление естественной формы колена. Хирургом осуществляется удаление с помощью хирургического инструмента лишней обвисшей кожи, подкожного жира с колена.
Проведение подтяжки колена может несколько различаться.
- Например, широкое применение нашло использование специальных современных мезонитей, которые отлично воспринимаются организмом, не вызывают отторжения и придают колену более молодой и привлекательный внешний вид.
- Также может быть применено механическое иссекание лишней кожи, некрасиво лежащей в виде складок над коленным суставом.
Используется подтяжка колена при следующих ситуациях:
- потере кожей колена упругости, в результате чего появляются некрасивые складки;
- наличие провисания кожи колена при развитии птоза (воздействия природной гравитации);
- отложения излишнего жира в данной области.
Следует знать, что перед выполнением рассматриваемой пластической операции на колене врачом назначается проведение ряда анализов, которые позволят предупредить вероятный риск для здоровья. К противопоказаниям к выполнению пластической подтяжки колена следует отнести:
- наличие механических повреждений значительных размеров и глубины патологического процесса в коже колена;
- острая стадия воспалительных процессов (простудные заболевания и ОРВИ);
- онкологические процессы.
Перечисленные противопоказания к проведению подтяжки колена можно дополнить наличие аутоиммунных заболеваний (красной системной волчанки, сахарного диабета), беременностью и кормлением новорожденного малыша грудью.
Подтяжка коленей с помощью пластической хирургии является наиболее эффективным способом вернуть им стройность и привлекательный внешний вид. Массажи, применение физиопроцедур (электростимуляция кожи, иглоукалываниие), магнитное воздействие менее результативны при необходимости устранения вялости кожи в этой области, они только повышают эластичность кожных покровов, не воздействуя на форму колена.
Какие существуют методы омоложения коленей
Чтобы коленная область выглядела эстетически привлекательно, специалисты разработали множество методик. У каждой есть свои достоинства и недостатки. Метод хирургического вмешательства был применен раньше всех остальных. С помощью скальпеля, можно быстро достичь эффекта омоложения. Так, быстро удается избавиться от излишек кожного покрова и тканей. Но есть большой риск повредить нервы и крупные сосуды в этой области. Поэтому, более часто используют не такие агрессивные методики с омолаживающим эффектом.
Термаж
Этот метод является альтернативой круговой подтяжке (только без операции). Используют RF-излучение. С его помощью глубокие кожные слои равномерно, будут прогреты до 60 градусов. Так, в тканях начинают активно вырабатываться коллаген и эластин. Кожный покров станет упругим, подтянется. Курс состоит из нескольких сеансов (от 4 до 6). Омолаживающий эффект будет длиться от 6 до 8 месяцев.
Липосакция с использованием лазера
Методику считают щадящей. Чтобы разрушить излишки жира в зоне коленей, под кожу вводят микроиглы. Они генерируют излучение лазера. Под световым воздействием происходит разрушение мембран адипоцитов. Зато происходит стимуляция новых волокон коллагена. Они способствуют подтяжке кожного покрова. В течение 1 сеанса удаляют объем 500мл, не больше. Вот почему процедуру советуют выполнять, если количество излишек ткани с жировой прослойкой небольшое.
Fraxel
С помощью фракционного омоложения коленей можно ликвидировать: морщинки, трещины, гиперпигментацию, дряблость кожного покрова в области сгиба ног. Процедура предполагает использование механизма фракционного фототермолиза. Луч лазера убивает ороговевшие клетки на поверхности дермы, а в средних слоях кожи образует микрозоны (с лечебным эффектом). Там будет образован новый каркас из коллагена. Нужно пройти курс из нескольких процедур (от 3 до5). В результате, микрорельеф кожного покрова станет ровным.
Нитевой лифтинг
При биоармировании, с применением саморассасывающихся нитей с насечками, можно эффективно избавиться от птоза и морщин в коленной зоне. Как только водят нити, создается крепкий каркас. Он подтягивает кожу. Когда они будут рассасываться (это займет где-то 2 месяца), образуется соединительная ткань. Она разрастется, повысит упругость кожного покрова и его плотность. В период реабилитации надо носить компрессионные чулки в течение недели.
Инъекционные методы
Когда осуществляют биоревитализацию препаратами, содержащими гиалуроновую кислоту – это дает возможность насытить влагой сухой кожный покров области коленей, и нормализовать водный баланс. Чтобы дать питание коже, сделать поверхность ровной, убрать морщины, вводят мезококтейли. В их составе есть: витамины, аминокислоты, пептиды, липолитики, минералы. Если асимметрия небольшая, скорректировать ее можно с помощью с помощью контурной пластики плотными филлерами.
2018-09-12
Методы лечения
Легкая степень вальгуса хорошо поддается терапии при условии, что можно устранить причину искривления (например, чрезмерные нагрузки на нижние конечности).
Консервативная терапия
Консервативными способами вальгусную деформацию чаще лечат в возрасте до 5–7 лет.
У взрослых такая терапия эффективна при легком искривлении конечностей (на начальных стадиях):
| Средства и способы лечения | Для чего предназначены и как помогают |
|---|---|
|
Ортопедическое лечение |
Для коррекции искривления используют ортезы (медицинские приспособления для фиксации конечности и снижения нагрузки на нее), специальные шины или накладки, которые одевают на ноги по ночам или в дневное время Дополнительно применяют ортопедические стельки, специальную обувь |
|
Физиотерапевтическое лечение |
Один из наиболее эффективных физиотерапевтических методов лечения – укрепление мышц с помощью электромиостимуляции Под влиянием электрических импульсов в мышцах усиливается кровообращение, ускоряются процессы обмена и восстановления, повышается тонус и сила, необходимая, чтобы фиксировать колено в правильном положении |
|
Массаж |
Массаж нужен, чтобы конечность приняла правильное положение С его помощью расслабляют спазмированные, напряженные группы мышц, приводят в тонус, возвращают силу расслабленным При вальгусной деформации таким образом прорабатывают не только нижние конечности (ягодицы, бедра, голени, ступни), но и спину (3–4 раза в год) |
|
Лечебная физкультура |
С помощью упражнений восстанавливают правильное положение колена, укрепляют мышцы и корректируют угол отведения ног (вальгус коленных суставов устраняют разнообразными приседаниями и выпадами) Программу разрабатывает физиотерапевт, при вальгусе занятия должны быть регулярными (до 2–3 раз в день по 30 минут) Кроме ЛФК при патологии помогают занятия йогой |
Примеры упражнений ЛФК при вальгусной деформации. Нажмите на фото для увеличения
Хирургическое лечение
Оперативное вмешательство рекомендуют при:
- неэффективности курсов консервативной терапии;
- быстром прогрессировании патологии;
- значительной деформации;
А также – пожилым пациентам.
Операция включает:
- Искусственное нарушение целостности костей (большеберцовой, реже вместе с малоберцовой).
- Совмещение отломков (чтобы выровнять конечность).
- Фиксацию аппаратом Илизарова (специальное приспособление для скрепления отломков, сжатия и растяжения костной ткани).
Аппарат Илизарова позволяет контролировать процесс. На 10 или 12 сутки после операции начинают подтягивать винты аппарата, корректируя недостатки и окончательно выравнивая конечность.
Аппарат Илизарова (вживую слева и на рентгене справа). Нажмите на фото для увеличения
Процедуру коррекции производят под масочным или спинальным наркозом через определенные промежутки времени (сроки зависят от тяжести искривления, состояния больного и других факторов).
Функциональная активность нижней конечности восстанавливается в течение 3–12 месяцев после операции.
Техника проведения круропластики
Хирургическое вмешательство проводится малоинвазивным способом, все манипуляции выполняются через небольшой разрез в области естественной подколенной складки, длина разреза 3-4 см. Перед процедурой определяется форма импланта, при этом учитываются анатомические особенности строения голени. Непосредственно перед операцией проводится разметка, с помощью которой обозначается место разреза и установки эндопротеза.
В ходе операции пациент располагается на животе, зона манипуляций обрабатывается антисептиком. Через разрез хирург отделяет мягкие ткани от мышечной фасции, в области икроножной мышцы формируется так называемый имплантационный карман – пространство, куда помещается протез. В зависимости от дефекта и особенностей пациента имплант может быть установлен либо под фасцию икроножной мышцы, либо под мышцу. В заключение разрез ушивается с помощью косметических швов, рана прикрывается стерильной повязкой.
Продолжительность пластики голени составляет 1-2 часа, ее длительность зависит от объема оперативного вмешательства. Для проведения операции используется общий наркоз или спинальная анестезия, позволяющая исключить какие-либо неприятные ощущения ниже пояса. Также возможна комбинация спинальной анестезии с внутривенной седацией, в таком случае пациент будет находиться в медикаментозном сне, что является оптимальным решением для впечатлительных больных.
Помните, успех операции зависит от мастерства врача и оснащенности клиники, поэтому отнеситесь к выбору специалистов серьезно!
Как сделать липосакцию коленей?
подготовительный период
В обязательном порядке пациент сдает анализы: кровь (общий, биохимический, на сахар, на гепатиты, сифилис, ВИЧ), моча (общий), коагулограмма, кардиограмма, флюорография.
- Подготовка. Врач проводит разметку коленей для последующей липосакции. Далее кожа обрабатывается анестетиком с последующим разрезом эпидермиса или введением устройств под кожу в эстетически малозначимых участках.
- Проведение липосакции. Введение специального раствора или воздействие ультразвуком, лазером или холодом на область колена. Удаление жировой эмульсии в случае лазерного или инвазивного ультразвукового воздействия с помощью шприца или канюли.
- Завершение процедуры. Проверка качества манипуляций, которая включает в себя измерение толщины и равномерности обработанных областей. В случае необходимости проводят коррекцию. При хирургическом вмешательстве накладывают швы на разрезы. Устанавливают дренаж при необходимости. Перебинтовывают колени.
Общая длительность процедуры липосакции над коленями, как правило, не более одного часа.
Реабилитация
Отзывы о липосакции коленей свидетельствуют о том, что грамотная реабилитация после операции очень важна, причем даже не смотря на то, что проводить ее можно в любое время года. Клинику пластической хирургии можно покинуть как сразу после процедуры, так и через несколько дней после хирургической коррекции коленей – решение об этом принимает врач после консультации с пациентом.
Первые дни необходим постельный режим, а проявлять активность только можно на третий день. На протяжении первой недели реабилитационного периода пациент может испытывать болевые ощущения, отеки. В течение нескольких дней все неприятные симптомы уходят, но вот на то, чтобы ушел отек, понадобится несколько недель.
После удаления «жировых ловушек» с коленей необходимо носить специальные компрессионные чулки до тех пор, пока снять их не разрешит врач. Как правило, это занимает две недели. Современное компрессионное белье не вызывает никакого дискомфорта, и никто не заметит, что вы в специальных лечебных чулках.
Особых ограничений после липосакции коленей нет, однако в течение месяца рекомендуется соблюдать рекомендации врача:
- Компрессионное белье рекомендуется носить не меньше, чем в течение трех недель.
- Гигиенические процедуры нужно проводить максимально аккуратно: нельзя массировать область коленей.
- Соблюдать предписания пластического хирурга: обрабатывать швы, принимать лекарства при болях.
- В течение месяца вам подойдет только теплый душ. Никаких бань и горячей воды.
- На период реабилитации после пластической операции на коленях рекомендуется избегать пляжей и соляриев.
- Не увлекаться физическими нагрузками.
Если соблюдать рекомендации пластического хирурга, то реабилитация после хирургической коррекции на коленях пройдет максимально быстро и безболезненно.
Операция липосакции
За пару недель до процедуры пациент должен отказаться от приема любых лекарств, особенно гормональных и разжижающих кровь. Алкоголь и никотин также исключаются. На протяжении 8 часов до начала операции запрещено принимать пищу и пить, если будет использоваться общая анестезия.
Накануне операции пациент проходит этап консультации с терапевтом. Специалист выясняет наличие противопоказаний и назначает прохождение анализов крови и мочи, тест на ВИЧ, электрокардиограмму и флюорографию, коагулограмму.
Перед операцией хирург проводит оценку состояния кожного покрова пациента, ведь от способности кожи сокращаться зависит результат. Анестезиолог выявляет непереносимость пациентом веществ в составе анестезии, назначает местный или общий наркоз.
Продолжительность операции составляет от 1 до 2 часов. Липосакцию коленей проводят в соответствии с общей схемой:
- Хирург маркирует область коленей маркером.
- Кожа дезинфицируется, пациенту вводится назначенный тип наркоза.
- При использовании тумесцентного метода вводится липолитическая жидкость, размягчающая адипоциты.
- Выполняются проколы или разрезы по сторонам каждого колена в незаметных местах длиной не более 4 мм.
- Хирург вводит канюлю в разрез и осуществляет веерообразные движения, благодаря чему происходит разрушение жировых клеток. Продукты распада аспирируются посредством вакуумного устройства.
- Наносятся швы, устанавливается дренаж в виде резиновых трубочек для оттока секрета из раны.
После проведения процедуры пациента облачают в специальные компрессионные рейтузы для восстановления мягких тканей, которое он должен носить круглосуточно.
Продолжительность послеоперационного восстановления составляет от 2 до 4 недель. Первые два дня пациенту приходится придерживаться постельного режима. Восстановительный период в течение нескольких суток сопровождается болями, отеками, ощущением дискомфорта. Повышается температура. Пациент принимает препараты против боли и жара, а также антибиотики. Спустя неделю швы снимают.
Существуют ограничения, которых пациент обязан придерживаться на протяжении месяца:
- носить компрессионное белье 3 – 4 недели;
- исключить прием горячих ванн, посещение бассейнов, бань и саун;
- не следует загорать, отказаться от солярия;
- исключить поднятие тяжестей, тяжелые физические нагрузки;
- личную гигиену проводить с особой аккуратностью;
- строго придерживаться всех врачебных рекомендаций.
Хирургическое воздействие всегда обладает определенной долей риска нежелательных последствий. Возможны такие осложнения: серомы и гематомы, некроз кожного покрова, гиперпигментация, инфицирование тканей, потеря чувствительности, неровность кожного покрова, жировая эмболия.
Результат можно будет оценить лишь спустя месяц в лучшем случае, так как иногда на исчезновение всех отеков уходит до полугода. Чтобы результат сохранился навсегда, пациенту требуется скорректировать питание и стать физически активным.

 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава

 Боль под коленной чашечкой спереди
Боль под коленной чашечкой спереди Костяшки пальцев потемнели
Костяшки пальцев потемнели Как обнаружить и вылечить растяжение связок коленного сустава?
Как обнаружить и вылечить растяжение связок коленного сустава? Как укрепить коленные суставы и связки с помощью массажа и упражнений
Как укрепить коленные суставы и связки с помощью массажа и упражнений