Содержание
- 1 Народная медицина в лечении
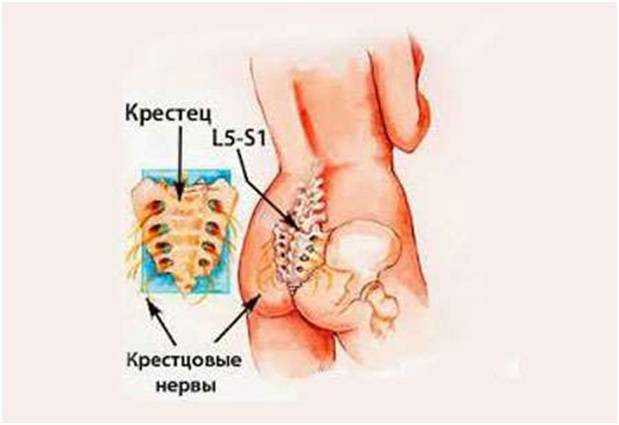
- 2 Симптомы
- 3 Причины болезней позвоночника
- 4 Как забыть о болях в суставах?
- 5 Ванны
- 6 Лечение
- 7 Как проводится лечение остеохондроза крестцового отдела позвоночника
- 8 Причины и признаки поясничного остеохондроза — как проявляет себя заболевание?
- 9 Что нельзя при лечении крестцового остеохондроза
- 10 Чем лечить?
Народная медицина в лечении
Народные лекарственные средства характеризуются эффективностью при их применении на начальных стадиях заболевания. Лечение остеохондроза пояснично-крестцового отдела позвоночника народными методами на третьей и четвертой стадии производится для усиления эффекта воздействия традиционных медикаментозных препаратов. На сегодняшний день существует огромное количество народных препаратов, которые можно использовать для лечения остеохондроза.

Среди самых эффективных из них можно выделить такие рецепты:
Растирка из бузины
Для приготовления лекарственного средства необходимо собрать спелые ягоды и залить спиртом в соотношении 1:4. Лекарство должно настаиваться в стеклянной банке в течение недели. По истечении этого времени настойка достается и процеживается. Лекарственное средство применяется для растирания мест локализации боли при остеохондрозе. Использовать настойку необходимо в вечернее время. Курс лечения составляет 21 день.
Мазь из хмеля
Для приготовления лекарства используются шишки хмеля, которые измельчаются. Три ст. ложки сырья в равных пропорциях смешиваются со сливочным маслом. Мазь наносится на область поясницы каждый вечер. Лечение должно продолжаться до полного исчезновения симптоматики.
Отвар из лопуха
Для приготовления народного лекарства необходимо взять листья растения и измельчить. Столовую ложку полученного сырья заливают стаканом кипятка. После остывания лекарственного средства его нужно процедить. В жидкости смачивается кусок марли и прикладывается к пояснице. Сверху необходимо положить кусок полиэтилена. Для обеспечения высокого эффекта воздействия препарата место повязки укутывают теплой тканью. Повязку накладывают не более, чем на 20 минут. Процедура накладывания компрессов должна проводиться ежедневно. Курс лечения лекарственным средством составляет один месяц.
Лечение в домашних условиях проводить достаточно просто. Народная медицина характеризуется высоким эффектом воздействия. Несмотря на это перед приемом определенных лекарственных средств больному необходимо проконсультироваться у врача.
Профилактические меры
Во избежание появления остеохондроза должна своевременно проводиться его профилактика. Она относится к мерам лечения в домашних условиях. Человек может самостоятельно проводить ряд действий по предотвращению болезни.
- Прежде всего, пациенту необходимо вести подвижный образ жизни. Если его трудовой день устроен таким образом, что он постоянно сидит, тогда можно выполнять на протяжении дня простые физические упражнения.
- Если человеку необходимо добраться в определенную точку, тогда лучше всего пройтись пешком. Это объясняется тем, что прогулки на свежем воздухе являются высокоэффективными профилактическими мерами.
- Весьма полезно заниматься плаванием и йогой.
- Если есть возможность, тогда необходимо записаться на плаванье, которое в несколько раз снижает риск развития заболевания.
В профилактике остеохондроза достаточно важную роль играет правильное питание. Человеку рекомендуется употребление низкокалорийных продуктов. Рацион питания должен быть сбалансированным. Употреблять пищу необходимо не более шести раз в день. Рассмотрим некоторые продукты, необходимые при остеохондрозе:
- рыба;
- минеральная вода;
- фрукты;
- овощи;
- продукты, содержащие кальций, фосфор, йод.
В качестве профилактики остеохондроза также должно производится употребление в пищу блюд, которые приготовлены на основе желатина. Употребление молочных продуктов, в состав которых входят красители и пищевые добавки в минимальном количестве, значительно снижает риск развития остеохондроза. Достаточно эффективными в этом случае являются хрящи животных.
Профилактика остеохондроза является достаточно простой. Она заключается в коррекции рациона питания, насыщением его полезными компонентами и витаминами, ведения активного образа жизни, что под силу любому человеку.
Остеохондроз пояснично-крестцового отдела позвоночника является серьезным заболеванием, так как при отсутствии лечения человек может утратить способность ходить. Заболевание может возникать по различным причинам. Оно имеет достаточно развитую симптоматику. При появлении первых симптомов необходимо сразу же начать лечение, которое направлено на устранение причин
Также очень важно соблюдать меры профилактики при данном заболевании
Симптомы
Если прогрессирует пояснично-крестцовый остеохондроз, главным признаком заболевания становятся болевые ощущения, преобладающие в пояснице при телодвижениях и повышенных физических нагрузках. Пациент ощущает скованность движений, причем такая неприятная симптоматика при отсутствии своевременных терапевтических мероприятий только усиливается, нарастает, лишает сна и покоя. Присутствие дегенеративных процессов в позвоночнике дополняется и другими неприятными переменами в общем самочувствии:
- участившиеся прострелы в пояснице;
- снижение подвижности конечностей;
- мышечная слабость;
- повышенная чувствительность кожных покровов;
- повышенное потоотделение;
- снижение сухожильных рефлексов;
- спазм артерий стоп;
- острое покалывание нижних конечностей;
- холодные ступки;
- острая боль при резких движениях;
- раздражение, жжение предположительного очага патологии;
- повышенная утомляемость;
- ломота во всем теле.
Если систематизировать все симптомы, получается следующая условная классификация характерного недуга позвоночника:
- корешковый синдром: покалывание, онемение и потеря чувствительности предположительного очага патологии;
- ишемический синдром: сдавливание кровеносных сосудов с дальнейшим обострением болей с внутренней стороны бедер, промежности, ягодиц;
- позвоночный синдром: полная или частичная атрофия мышц, разрушение межпозвоночных дисков;
- болевой синдром: имеет разную локализацию, интенсивность и степень выраженности.
Боли
Остеохондроз поясницы начинается с неприятных ощущений, которые атакуют в результате изменения положения тела. Сначала это чувство внутреннего дискомфорта, но в дальнейшем имеет место выраженный болевой синдром, участившиеся прострелы поясничной зоны. Боль ограничивает движение, а в запущенной клинической картине временно парализует, обездвиживает. Симптоматика похожа на защемление нерва, когда нет возможности даже пошевелиться без острой болезненности спины. Если не устранить такое нарушение, обострение будет напоминать о себе вновь и вновь.
Причины болезней позвоночника
Существуют некоторые факторы риска, предрасполагающие к появлению заболеваний опорно-двигательного аппарата, включая повреждения хребта:
Ведение малоподвижного образа жизни. В современности существует специальный термин данному явлению – гиподинамия. В век технического прогресса, когда человек начал передвигаться к месту работы с помощью транспорта, ежедневный расход энергии существенно сократился, что и привело к заметным ухудшениям качества здоровья. Лица с гиподинамией часто сталкиваются с нарушением кровообращения, слабостью, ожирением и мышечной атрофией. Последний пункт напрямую связан с болями в спине при малейшем напряжении, включая ходьбу и сидение.
Чрезмерный физический труд. Если человек работает на вредном производстве и вынужден поднимать большой вес, не имея соответствующей подготовки, со временем он рискует заработать повреждение позвоночника. Это приводит к раннему течению остеохондроза, ишиасу, радикулиту, грыжам. В группе риска строители, грузчики, работники заводов.
Наличие плоскостопия или сколиоза. Если позвоночник искривлен, то нагрузка на мышцы распределяется неправильно, что приводит к серьезным ухудшениям, включая дисбаланс и функциональные нарушения. На фоне плоскостопия наблюдается неверное распределение нагрузки по стопе, что также негативно отражается на состоянии здоровья позвоночника.
Беременность. Во время этого положения происходит быстрая и стрессовая перестройка организма матери. Тяжелому воздействию подвергается сердце, сосуды, внутренние органы, ухудшаются функциональные показатели многих систем организма. Также страдает позвоночник, соединительные ткани, ведь связки и сухожилия сильно размягчаются. Наиболее подвержены риску со стороны нарушений позвонки поясничного отдела. Стремительно растущая масса тела создает дополнительное отягощение, поэтому мышцы спины сильно перегружаются. Сильно выпячивается вперед живот до больших размеров, что изменяет центр тяжести вперед, создавая дополнительную нагрузку на поясницу. В результате возникают сильные боли. По этой причине многие женщины во время гестации испытывали сильный дискомфорт в позвонках. Использование поддерживающих бандажей частично облегчает состояние беременной.
Ранее перенесенные травмы позвоночника. Если у человека были падения, случаи повреждений, то травматизм приводит к ухудшениям состояния спины со временем. Риски возникновения позвоночных грыж после физических повреждений существенно возрастают.
Нет правильного питания, присутствует лишняя масса тела. У лиц с избыточным весом повышен риск проблем с пояснично-крестцовым отделом, так как на него ложится существенная нагрузка. Также у лиц с ожирением отсутствует прочный мышечный каркас, поэтому спина не справляется с хроническими перегрузками, что приводит к поражениям позвонков. Неправильное питание бедно минералами и витаминами, что негативно сказывается на состоянии здоровья организма.
Наличие врожденных патологий. Некоторые внутриутробные деформации способствуют появлению ухудшений со стороны опорно-двигательного аппарата и тел позвонков уже во взрослом возрасте.
Возрастной фактор
Важно учитывать, что по мере старения организма возникают нарушения со стороны опорно-двигательного аппарата, связанные с дегенеративно-дистрофическими процессами в теле.
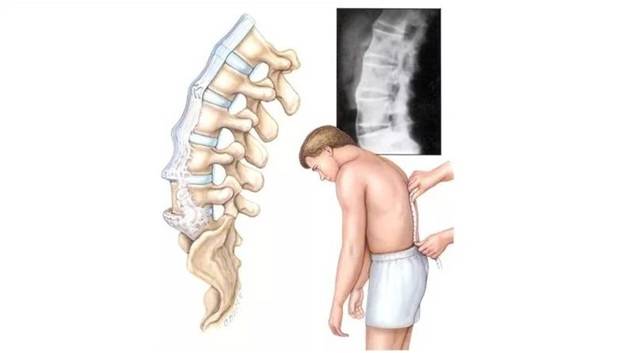
При появлении дискомфорта в позвоночнике важно обратиться вовремя к врачу. На неполадки со здоровьем указывает стойкие поясни чные боли, чувство скованности, прострелы в стопы, онемение конечностей
В ходе диагностики специалист расспрашивает больного и назначает проведение МРТ или рентгена. Результаты такого исследования обеспечивают правильную постановку диагноза в большинстве случаев. Затем назначают соответствующее лечение.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует!
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Ванны
Ванны с натуральными добавками и экстрактами хорошо прогревают и расслабляют. Через распаренную кожу активные вещества быстрее проникают в мышечные ткани.
Общие правила:
- предварительно советуемся с врачом;
- термо — процедуры противопоказаны при сердечно сосудистых, онкологических и дерматологических заболеваниях;
- температура ванны не должна быть выше 40°;
- время процедуры не более 20 минут;
- для заваривания сырья и приготовления отваров используйте эмалированную посуду.
Пихтовая ванна
Натираем на крупной терке одну треть стандартного (100г) куска детского мыла. Нагреваем воду (600 мл) в эмалированной кастрюле, бросаем щепотку (0,75г) салициловой кислоты, доводим до кипения, всыпаем натертое мыло и томим на небольшом огне до полного растворения мыльной стружки. Добавляем пол-литра пихтового масла. Аккуратно размешиваем. Масло легко воспламеняется, будьте осторожны. Накрываем кастрюлю и под крышкой оставляем эмульсию остывать, после чего разливаем в стеклянные банки, плотно закрываем и убираем в защищенное от света место (не в холодильник).
Ванны принимать один раз в неделю, начиная с 15 мл раствора на ванну, каждый раз увеличивая количество на 5 мл.
Можно заменить пихту скипидаром.
Важно! Пихта и скипидар раздражающе действуют на кожу, поэтому, прежде чем погрузиться в ванну, смажьте нежные участки кожи (подмышки, зону паха) вазелином
Ванна с ветками сосны
Свежие ветки сосны запарить в 5 литровой кастрюле кипятком, накрыть крышкой и оставить остывать. Охлажденный отвар процедить и вылить в ванну. Вместо живых веток подойдет хвойный экстракт-порошок оранжевого цвета, который можно купить в аптеке.
Лечение
После того, как будут сняты острые симптомы, необходимо провести полное обследование с помощью методов томографии, и начать комплексное лечение остеохондроза поясничного отдела позвоночника. При неэффективности такого лечения или возникновении серьёзных осложнений применяется хирургическое лечение.
К осложнениям относятся: наличие грыжи, сдавление нервных окончаний и сосудов. Проводиться консервативная терапия по лечению позвоночника в домашних условиях, или в стационаре. Положительное исцеляющее и профилактическое действие оказывает лечение в специализированных санаториях.
Схема лечения остеохондроза поясничного отдела после обострения, или в период ремиссии, представлена следующими составляющими:
- Хондропротекторы — для восстановления и укрепления суставов.
- Препараты группы НПВС (нестероидные противовоспалительные средства) — для снятия боли и воспаления.
- Миорелаксанты — для расслабления мышц.
- Сосудистые препараты, витаминные и минеральные комплексы — для улучшения питания межпозвоночных дисков.
- Физиотерапевтические методы: электрофорез, дарсонвализация, ультразвук, тепловые обёртывания, магнитотерапия — для снятия отёка, воспаления и улучшения кровообращения в зоне поражения.
- Вытяжение позвоночника — для разгрузки.
- Лечебный массаж, мануальная терапия — для коррекции позвоночника.
- Иглорефлексотерапия — для облегчения боли.
- ЛФК (лечебная физкультура) — для укрепления мышечного корсета.
- Вакуумный массаж.
- Санаторно-курортное лечение.
Комплекс лечебной гимнастики помогает поддержать мышцы в тонусе, восстановить кровообращение в тканях поражённой зоны. Ниже представлен комплекс ЛФК, рекомендуемый при поясничном остеохондрозе:
реабилитация (восстановление)
Эти несложные правила помогут предупредить развитие остеохондроза:
- защищайте поясницу от переохлаждения и сквозняков;
- не поднимайте и не переносите чрезмерные тяжести;
- не находитесь в одной позе длительное время, чаще меняйте положение тела;
- для уборки помещения пользуйтесь шваброй, пылесосом;
- не находитесь долгое время в согнутом положении;
- правильно питайтесь и совершайте прогулки на свежем воздухе;
- соблюдайте питьевой режим (не меньше 1,5 литров воды в сутки);
- откажитесь от курения;
- занимайтесь ЛФК.
Хирургические методы
Хирургическое вмешательство — дискэктомия. Операция позволяет сформировать неподвижное сращение позвонков. Специалистами современных клиник проводится замена диска на имплантат. Для снятия боли применяют ещё один метод — лазерную вапоризацию (выпаривание) диска.
Беременность
Боли и дискомфорт в пояснице причиняют неудобства беременной женщине. Практически все лекарственные препараты — применяемые при остеохондрозе, противопоказаны в период вынашивания ребёнка. Медикаменты могут отрицательно влиять не только на развитие плода, но и на течение беременности.
В этом случае используют немедикаментозные методы терапии:
- ношение специального бандажа или корсета;
- ношение специальной обуви;
- занятия лечебной физкультурой (ЛФК);
- использование рецептов народной медицины.
Для предупреждения развития остеохондроза беременная женщина должна соблюдать несколько рекомендаций:
- Во время глажки белья стоять ровно, для этого правильно подобрать высоту гладильной доски.
- Во время уборки помещения или стирки белья не слишком сгибать спину.
- При длительной работе за компьютером делать короткие перерывы.
- Подобрать вместе с врачом несколько полезных упражнений лечебной гимнастики.
Комплекс упражнений для поясничного отдела позвоночника при беременности:
Как проводится лечение остеохондроза крестцового отдела позвоночника
Лечение остеохондроза требует проведение комплексной терапии. Для восстановления двигательной активности и торможения патологического процесса показаны прием лекарственных средств, массаж, ЛФК, физиотерапевтические процедуры, умеренные физические нагрузки.
Для подтверждения предварительного диагноза, установленного во время осмотра больного, назначается МРТ. На основе результатов магниторезонансной томографии подбирается комплексное лечение.
Медикаментозное лечение остеохондроза крестцового отдела
При подтверждении диагноза «остеохондроз крестцового отдела позвоночника» назначается несколько групп лекарственных препаратов. К ним относятся:
- Обезболивающие. Самыми эффективными лекарственными средствами данной группы считаются «Ибупрофен» и «Баралин».
- Спазмолитики. Назначаются для снятия спазмов мышечной ткани. Популярным средством является «Мидокалм».
- Люкокортикостероиды. Чаще всего назначается «Амбене». Препарат купирует воспалительный процесс и оказывает положительное воздействие на нервную систему.
Читать: Баня при остеохондрозе
ВАЖНО: Все лекарственные препараты при остеохондрозе крестцового отдела должны быть назначены врачом. Физиотерапевтические процедуры
Физиотерапевтические процедуры
При остеохондрозе крестцового отдела назначают физиотерапевтические процедуры. С их помощью можно значительно сократить продолжительность лечения и восстановления.
- Массаж. Курс лечение составляет не более 15 сеансов. Их проводят через день с целью нормализации и поддержания двигательной активности.
- Озокеритолечение. Процедура подразумевает применение горного воска. В его состав входят парафин, минералы и смолы. Продолжительность одной процедуры составляет от 40 до 60 минут. Количество сеансов зависит от степени разрушения хрящевой ткани.
- Электрофорез. Один из самых популярных методов физиотерапевтического воздействия. Помогает восстанавливать двигательную активность, купировать отек и воспаление.
ВАЖНО: Методы физиотерапии используются в комплексе с медикаментозным лечением и только под контролем лечащего врача. ЛФК при остеохондрозе крестцового отдела
ЛФК при остеохондрозе крестцового отдела
Лечебная физкультура при остеохондрозе крестцового отдела назначается на начальном этапе развития патологии, а также в период восстановления после завершения курса приема лекарственных средств или хирургического вмешательства.
Комплекс упражнений разрабатывается для каждого пациента в индивидуальном порядке. Учитываются особенности организма, степень развития заболевания, физические возможности. Все упражнения должны выполняться под строгим контролем инструктора.
Причины и признаки поясничного остеохондроза — как проявляет себя заболевание?
Рассматриваемый недуг возникает вследствие неадекватного распределения нагрузки на позвоночник. Это является главной причиной диагностирования поясничного остеохондроза.
Существует масса факторов, которые могут вызвать появление, развитие указанного заболевания
- Пассивный образ жизни. Сюда относят людей, которые ведут преимущественно сидячий образ жизни. В положении сидя мышцы корсета расслабляются, что увеличивает нагрузку на поясничный отдел позвоночника.
- Воспалительные явления, которые локализируются в суставах позвоночника.
- Погрешности в функционировании эндокринной системы, нарушения гормонального баланса.
- Серьезные инфекционные болезни, поражающие кости, суставы (туберкулез, остеомиелит).
- Сбои в работе желудочно-кишечного тракта, сердца.
- Образ жизни, связанный с тяжелой физической работой (грузчики, тяжелоатлеты, строители).
- Неровная осанка, неправильная ходьба.
- Плохая плотность хрящевой ткани (наследственный фактор).
- Врожденные патологии, связанные со структурой позвоночника/скелета. Отклонения в функционировании костно-мышечной системы.
- Ожирение.
- Несбалансированный режим труда и отдыха.
- Возраст. У людей после пересечения 50-летнего рубежа межпозвоночные диски становятся менее эластичными, малоподвижными.
- Отравление химическими веществами.
- Плоскостопие. При правильной структуре стопы в процессе ходьбы происходит амортизация нагрузки. Если имеет место быть плоскостопие, на межпозвоночные диски достается максимум нагрузки, что ведет к их деформации, разрушению.
- Травмирование спины.
Признаки рассматриваемого заболевания делят на три группы
Рефлекторные признаки (болевые ощущения). Имеют несколько проявлений
- Люмбаго. Возникает вследствие резкого движения (прыжок в высоту, бег, кашель). Такая боль носит приступообразный характер (прострел). Во время указанного приступа больной наклоняет туловище вперед, остается в таком положении определенное время: попытки разогнуться вызывают новую волну боли. Возникает люмбаго в результате защемления нервных корешков.
- Люмбалгия. Болевые ощущения, возникающие в районе поясницы, носят нарастающий характер. Изначально больной ощущает определенный дискомфорт, который может перерасти в сильную, регулярную боль. Причиной возникновения люмбалгии может быть сидячий образ жизни, чрезмерные физнагрузки. Люмбалгия может развиться на фоне люмбаго.
- Люмбоишиалгия. Болевые ощущения распространяются по ходу седалищного нерва. Основным местом локализации являются нижние конечности. Такое явление возникает при защемлении нервных корешков спинного мозга. Если в разрушительный процесс вовлечены двигательные волокна, у больного наблюдаются спазмы мышц, мышечная слабость. Игнорирование указанных симптомов может привести к атрофии мышц в будущем.
Корешковый синдром. Характеризуется следующими проявлениями:
- кожа ног периодически утрачивает чувствительность;
- больной жалуется на стреляющую боль в районе поясницы;
- происходят сбои в системе потовыделения.
Корешково-сосудистые признаки. Возникают на фоне сдавливания кровеносных сосудов. Со стороны больного отмечаются следующие жалобы:
- жар/холод в нижних конечностях;
- легкое покалывание/нарастающая боль в области ступней;
- отечность (при пережатии вен).
Отсутствие адекватного лечения может спровоцировать спинальный инсульт, при котором возможен частичный/полный паралич нижних конечностей, а также серьезные сбои в работе тазовых органов.
Поясничный остеохондроз негативно влияет на строение позвонков: со временем возможно их смещение. Указанное нарушение может спровоцировать ряд негативных явлений.
- Сбои в работе внутренних органов, мочеполовой системы.
- Частая утомляемость.
- Слабость.
- Раздражительность.
Что нельзя при лечении крестцового остеохондроза
При остеохондрозе крестцового отдела позвоночника категорически запрещено:
- Поднимать тяжести. Большие нагрузки на позвоночник приводят к распространению патологического процесса. Поднимать или переносить тяжести необходимо без наклона головы и с прямой спиной.
- Совершать движения, приводящие к появлению хруста в суставах. Они облегчают дискомфорт на непродолжительное время, но вместе с этим являются причиной быстрого изнашивания и нарушения целостности суставов.
- Переедать. Основной проблемой при остеохондрозе является лишний вес, от которого необходимо избавиться в первую очередь после диагностирования патологии.
Читать: Какая мазь лучше при остеохондрозе
- Спать на мягких кроватях или диване. Во время сна на неприспособленной для этого мебели мышцы не расслабляются, а непроизвольно напрягаются, что и приводит к возникновению болезненных ощущений.
- Спать на высокой подушке. Использование высокой подушки создает напряжение в мышцах спины, позвоночник в этом случае находится в искривленном состоянии.
- Носить обувь на высоком каблуке. Чем выше каблук, тем больше нагрузка на позвоночник.
- Злоупотреблять спиртными напитками и солеными продуктами. Из рациона необходимо исключить продукты, в состав которых входит большое количество соли. Это различные маринады и соления. Регулярное употребление алкоголя приводит к появлению отеков.
Соблюдение всех рекомендаций врача поможет сократить продолжительность лечения и восстановить двигательную активность.
Остеохондроз крестцового отдела позвоночника значительно ухудшает качество жизни. Именно по этой причине при появлении первых признаков развития заболевания необходимо обратиться к специалисту, который проведет диагностику и установит степень развития болезни.
На основе результатов диагностических мероприятий назначается курс лечения, включающий не только прием лекарственных средств, но и методы физиотерапевтического воздействия, массаж и ЛФК. С целью профилактики необходимо вести здоровый образ жизни и избегать больших физических нагрузок.
ПОДПИСАТЬСЯ НА ОБНОВЛЕНИЯ САЙТА
Чем лечить?
Подобрать правильное лечение при болях в крестце и пояснице может только специалист. Заниматься самолечением недопустимо.
Как быстро снять боль?
Боль в пояснице, крестце снимается однократным приемом нестероидного противовоспалительного препарата (Ибупрофена, Нурофена). Принимается перорально одна таблетка. Можно сделать внутримышечную инъекцию Диклофенака в индивидуальной дозировке. Если эти способы не помогли, разрешен однократный прием одной таблетки Анальгина.
Медикаментозное лечение
При заболеваниях опорно-двигательного аппарата назначается курс НПВС – по 1 таблетке 2-3 р./сутки на 7-14 дней (в течение первых 5 дней можно заменить на инъекции). При остеохондрозе наносятся местно мази-хондропротекторы (Хондроксид 2-3 р./сутки). Они же принимаются в таблетках перорально (Хондроксид 1-2 р./день). Для снятия спазма мышц принимается одна таблетка в сутки Но-шпы или Папаверина. При воспалительных процессах этот курс дополняется антибиотиками общего спектра (Цефтриаксон).
Гинекологические патологии воспалительного характера лечатся антибиотиками (Амоксиклав). Новообразования – гормональными средствами (Марвелон, Прогестерон), хирургически.
Ношение спец. корсетов
Корсеты, ортезы для пояснично-крестцовой области выполняются в виде поясов. Показаны к ношению дважды в день, по полтора часа. Нужны для ограничения подвижности пораженной зоны, снятия нагрузки с межпозвоночных дисков. В результате позвонки не сближаются, не сдавливают нервную ткань, спазм, гипертонус мышц постепенно уменьшаются. Наиболее подходящий по типу, жесткости фиксации ортез назначается врачом.
Физиопроцедуры
Подходящую процедуру выбирает врач. Обычно, показана одна из двух:
- УВЧ;
- Синусоидные токи (СМТ).
Способствуют уменьшению компрессии за счет снятия отека, локального воспаления. Уменьшают боль в крестце, пояснице, нормализуют кровообращение, восстанавливают подвижность.
Операции
Выполняются открытым способом при наличии плохо купируемых болей в крестце и пояснице. При радикулите зажатый нервный корешок высвобождается принудительно. При остеохондрозе устанавливается имплант разрушенного позвоночного диска. В гинекологии хирургическое вмешательство назначают, чаще всего, для удаления новообразования.
ЛФК
Лечение боли в пояснично-крестцовом отделе позвоночника предполагает активное укрепление мускульного каркаса опорно-двигательного аппарата с помощью лечебной гимнастики. Выполняться упражнения должны ежедневно, на протяжении первой недели – не чаще, чем по 10 раз. Но далее наращивать количество повторений на 3 каждые 7-10 дней.
- Исходное положение – лежа лицом вверх на полу, подтяните согнутые ноги к животу. Подтяните колени к подбородку руками так, чтобы спина не теряла контакта с полом;
- Исходное положение – лежа лицом вверх на полу, левое колено согните, правую ногу оставьте прямой. Подтяните левое колено к подбородку с помощью рук. Выпрямите ногу, проделайте все то же самое правой ногой;
- Исходное положение – стоя на полу на коленях. Наклонитесь вперед, шея расслаблена, голова опущена вниз. Плавно поднимите голову, немного закинув назад, и выгибая спину в другую сторону. Живот держите втянутым.
Упражнения уменьшат компрессию, укрепят мышцы. Но индивидуальный комплекс может быть назначен только врачом. Во время обострений лечебную физкультуру выполнять нельзя – нужно сохранять физический покой.


 Методы лечения остеохондроза пояснично-крестцового отдела позвоночника. медикаменты, гимнастика, операция
Методы лечения остеохондроза пояснично-крестцового отдела позвоночника. медикаменты, гимнастика, операция


 Методы лечения, причины и симптомы пояснично-крестцового радикулита
Методы лечения, причины и симптомы пояснично-крестцового радикулита Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?
Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?


 Массаж пояснично-крестцового отдела
Массаж пояснично-крестцового отдела Возможно ли полностью вылечить остеохондроз шейного отдела при помощи комплексного лечения?
Возможно ли полностью вылечить остеохондроз шейного отдела при помощи комплексного лечения? Лечение ушибов позвоночника пояснично крестцового отдела
Лечение ушибов позвоночника пояснично крестцового отдела