Содержание
- 1 Понятие остеохондропатии, ее причины
- 2 Лечение болезни Шинца
- 3 Что такое болезнь Шинца
- 4 Прогноз
- 5 Историческая справка
- 6 Причины
- 7 Причины появления заболевания
- 8 Причины и симптомы
- 9 Что нужно знать об остеохондропатии пяточной кости у детей каждому родителю?
- 10 Профилактика и прогноз
- 11 Диагностика болезни Шинца
- 12 Лечебные мероприятия
Понятие остеохондропатии, ее причины
Остеохондропатия — некроз (омертвение) участка кости вследствие различных причин. Страдает также и прилежащая к кости хрящевая ткань. Болезнь протекает хронически, постепенно вызывая деформацию костей и суставов, с возрастом присоединяется артроз, ограничение подвижности (контрактура). Чаще всего болеют дети и подростки в возрасте 5-14 лет, но остеохондропатия у взрослых также имеет место. В структуре ортопедической заболеваемости она составляет 2,5-3% от общего числа обращений.
Нарушение поступления крови по артериям, идущим к эпифизу кости, приводит к развитию асептического некроза бедра и остеохондропатии
Причиной остеохондропатии является нарушение кровообращения на участке кости вблизи сустава (эпифиза), приводящее к его омертвению и связанным с ним осложнениям — деформации, переломам. К расстройству кровоснабжения могут привести следующие факторы
- Травмы: ушибы, гематомы, повреждения мягких тканей, кости, хряща.
- Гормональные и обменные нарушения, в основном в пубертатный (подростковый) период, недостаток солей фосфора и кальция.
- Недостаток белка в диете (например, у вегетарианцев).
- Усиленный рост кости, когда он опережает развитие сосудов.
- Избыточная функциональная нагрузка на суставы, особенно в детском и подростковом возрасте.
- Малоподвижный образ жизни (гиподинамия), приводящий к застою крови.
- Врожденные аномалии развития костно-суставной системы.
- Избыточный вес, увеличивающий нагрузку на кости и суставы.
- Наследственная предрасположенность (особенность структуры кости).
Лечение болезни Шинца
При болезни Шинца для лечения патологии врачом подбирается подходящий метод, который будет зависеть от самочувствия пациента и степени сложности недуга.
Когда заболевание Шинца обостряется, врач назначает больному полный покой стопе. Воспаленная конечность обязательно должна фиксироваться лонгетой из гипса.
Консервативное лечение
Изначально лечить синдром Шинца начинают консервативными методами, хотя часто они не приносят должного эффекта.
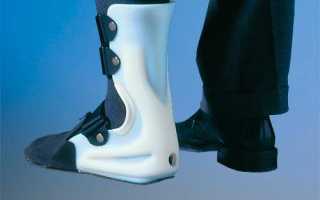
На первоначальном этапе лечения следует разгрузить пяточную кость от длительной нагрузки. Потребуется разгрузочный тутор со стременами. Стопа фиксируется в положении сгибания подошвы. В отдельных ситуациях требуется сгибание сустава колена.
Стоит также уделить внимание выбору обуви. Нельзя ходить в обуви со сплошной подошвой, так как нагрузка на больную ногу будет становиться еще больше и выздоровление затянется
Девушки должны отказаться от ношения обуви на высоком каблуке. Чтобы разгрузить задний отдел стопы и смягчить ударную нагрузку на пяточную кость, следует купить ортопедическую стельку, которая оснащена внутренним и наружным сводом.
Домашнее лечение
Чтобы облегчить состояние больного и устранить боль в пятке при синдроме Шинца в домашних условиях, можно воспользоваться согревающими компрессами, наложенными на пораженный участок, обезболивающими и снимающими воспаление мазями, делать теплые ванночки.
Из мазей, которые снимают боль при синдроме Шинца, используются Троксевазин, Диклак, Фастум, Дип-рилиф.
Чтобы восстановить кровоток принимают Дибащол, Берлитион, Пентоксифиллин.
Рецепты народной медицины
Чтобы приготовить компресс с димексидом необходимо смешать воду с препаратом 1:1. Затем смочить в растворе салфетку и наложить ее на стопу. Сверху фиксируется пленка и укутывается нога шарфом. Держать компресс около 40 минут.
Для теплой ванночки потребуется до 500 граммов морской соли, которую нужно растворить в теплой воде. Стопы следует держать в воде до 20 минут. Потом ополоснуть ноги и хорошо их высушить.
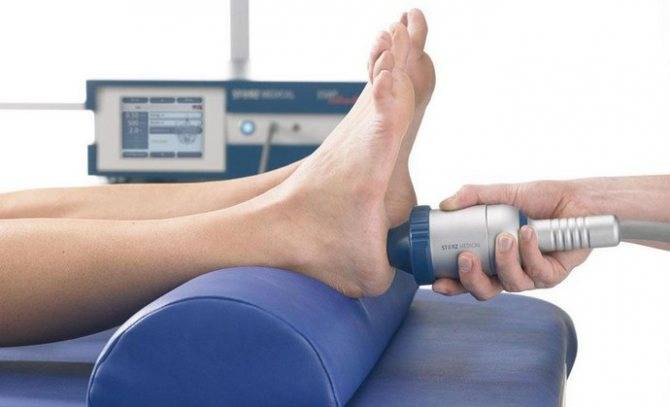
Физиотерапия
Лечебные физиопроцедуры при синдроме Шинца являются важной составляющей терапии данного заболевания. Врач может назначить ультразвук с использованием гидрокортизона, диатермия или же электрофорез с назначением таких лекарственных средств, как пирогенал, бруфен, новокаин, анальгин
Довольно часто при болезни Шинца физиотерапию проводят с использованием витаминов B3 и B12.
Озокеритные аппликации
Чтобы подготовиться к ЛФК, процедурам массажа специалист может назначить аппликации озокеритом при патологии Шинца. Этот продукт горного происхождения. В его составе присутствует углеводород, органические смолы, асфальтены, озокеритная палочка, которая обладает антибиотическим свойством.
Процедура заключается в нагреве озокерита с наложением продукта на поврежденную зону. В результате осуществляется воздействие теплом, способное усилить кровообращение и снизить тонус в мышцах.
ЛФК и массаж
При заболевании остеохондропатия пяточной кости у детей лечение не проходит без лечебной физкультуры и массажа.
Физкультура необходима, чтобы улучшить кровообращение в больной ноге, нормализовать питание тканей стопы. Это поможет унять боль, укрепить мышцы и связки. Комплекс упражнений должен подбираться врачом, в зависимости от индивидуальных особенностей пациента и стадии заболевания.
Массаж также является обязательным. Так как заболевание Шинца – это один из видов остеохондропатии, то назначение массажа только для стопы не окажет должного эффекта, требуется воздействие на весь организм в целом.
Хирургическое вмешательство
Достаточно редко, но случается, что болезнь Шинца не поддается консервативной терапии, потому необходима операция. Хирургическое вмешательство подразумевает отсечение подкожного и большеберцового нерва под местным наркозом. После операции у пациента боли исчезают, а также пропадает чувствительность пятки, но на качество ходьбы это не влияет.
Что такое болезнь Шинца
Болезнь Шинца, или остеохондропатия бугра пятки, представляет собой асептический (неинфекционный) некроз губчатой костной ткани, который отличается хроническим течением и может осложняться микропереломами. Почему появляется такое нарушение, достоверно неизвестно. Предположительной причиной являются локальные расстройства кровообращения, спровоцированные внешними либо внутренними факторами, в число которых входят:
- перенесенные инфекции;
- нарушение метаболизма;
- наследственная предрасположенность;
- интенсивные физические нагрузки и частые травмы ног.
Болезнь Шинца у детей провоцируют регулярные занятия спортом, когда область пятки постоянно подвергается микротравмам. Патология может проходить по мере взросления, однако болевой синдром, как правило, держится достаточно долго и окончательно стихает только после прекращения роста ребенка.
Остеохондропатия пяточной кости диагностируется чаще всего у активных детей и подростков, но иногда наблюдается и у абсолютно неспортивных детей. Взрослые болеют крайне редко.
Кость пятки – это наиболее крупная кость стопы, которая выполняет опорную функцию и принимает активное участие в передвижениях человека. Она входит в состав подтаранного, пяточно-кубовидного и таранно-пяточно-ладьевидного сустава.
Пяточный бугор расположен позади пяточной кости и представляет собой массивное костное образование. Он принимает на себя существенную нагрузку, когда человек находится в вертикальном положении. Бугор пятки служит не только для опоры, но и способствует поддержке свода стопы, поскольку к нему крепится мощная и длинная подошвенная связка.
К заднему сегменту пяточного бугра прикреплено наиболее крупное и прочное сухожилие человека – ахиллово. Именно пяточное сухожилие обеспечивает подошвенное сгибание, когда стопа отводится вниз от голени.
Снизу пяточного бугра, в подошвенной части, находится солидный слой подкожно-жировой клетчатки, защищающей пяточную зону от травм, а также толстый кожный покров. Наследственный фактор определяет небольшое количество или врожденную узость сосудов, которые кровоснабжают пяточную кость. Инфекции, травматические повреждения и обменные нарушения негативно влияют на состояние артерий.
Вследствие повышенных физических нагрузок страдает сосудистый тонус, и пяточный бугор перестает получать достаточно питания. В результате начинаются некротические изменения, и часть костной ткани отмирает.
Прогноз

Прогноз ухудшается в запущенных случаях и при массивном поражении тканей плюсневой кости – наступает инвалидизация пациента.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,286 просмотров всего, 3 просмотров сегодня
Историческая справка
В 1983 году впервые описаны боли, возникающие в задней части пяточного сочленения. Описал недуг хирург Эдвард Альберт, который считается родоначальником термина «ахиллодиния». Но в своем труде он не выдвигал теории о причинах и механизме развития болезни.
Остеохондропатия пяточной кости — проявления
Патрик Хаглунд в 1928 году впервые изложил свое видение, что болевой синдром в дистальной части ахиллова сочленения может быть спровоцирован действием ряда причин. По его теории, понятие «ахиллодиния» является слишком обобщенным и не выделяет истинной перопричины болевого синдрома. Он предположил, что патологию провоцирует:
- Ахиллотендинит (воспалительный процесс в области ахиллова сухожилия);
- Ахиллобурсит (воспаление синовиальной сумки, окружающей сухожилие);
- Патология зоны эпифиза, отвечающей за рост пяточной кости у детей.
П. Хаглунда предположил, что фактором, провоцирующим развитие поверхностного бурсита, являлось ношение неудобной или маленькой обуви, а глубокого –разовая или хроническая травматизация. Глубокий бурсит он предложил лечить оперативным путём.
В работах 1990-1991 годов сохранялась терминологическая путаница: помимо синдрома Хаглунда использовались термины «ахиллодиния», «ахиллобурсит».
В отечественной литературе для описания патологии в области пяточной кости использовались термины: «болезнь Хаглунда» (аномальной кости, расположенной между ладьевидной костью предплюсны и головкой таранной кости) или болезнь «Хаглунда-Шинца» (апофиза пяточной кости).
Причины
Непосредственной причиной возникновения описываемого заболевания является нарушение питания костной ткани – к ней не поступают питательные вещества, из-за чего развивается некроз (омертвение). Выделены многие причины развития остеохондропатии плюсневой кости. В зависимости от них данная патология бывает:
- врожденная;
- приобретенная.
Врожденная форма описываемого заболевания развивается из-за нарушения внутриутробного развития плода. Причем, такие нарушения могут возникнуть как на ранних этапах, во время закладки органов и тканей (в первые три месяца внутриутробного развития), так и на поздних.
Врожденная остеохондропатия может быть связана с:
- передачей ущербного гена из поколения в поколение;
- спонтанной мутацией гена, который отвечает за процесс нормального обеспечения костной ткани плюсневых костей питательными веществами.
Спонтанные мутации, которые ведут к развитию данной патологии, возникают при воздействии агрессивных факторов на генотип человека – совокупность генов, которые определяют особенности его органов и тканей. Такое влияние может быть:
- прицельным, выборочным – страдает только ген, ущербность которого определяет некроз плюсневых костей;
- комплексным – нарушается структура и других генов.
Агрессивные факторы могут быть:
- физические (радиоактивное облучение, травмы);
- химические (промышленные и сельскохозяйственные яды, токсины микроорганизмов, продукты их жизнедеятельности и распада);
- экологические (вдыхание атмосферного воздуха, загрязненного промышленными выбросами и выхлопом автомобильных двигателей)
и другие.
Причины развития приобретенной формы остеохондропатии плюсневой кости до конца не изучены, но выделены некоторые факторы, на фоне которых это заболевание развивается чаще и прогрессирует быстрее. Это:
- нарушение обмена на фоне патологии гормонов щитовидной железы (они отвечают за обменные процессы в организме). Как правило, это гипотиреоз – уменьшение их синтеза, но также остеохондропатия плюсневой кости иногда развивается при гипертиреозе – усилении выработки тиреоидных гормонов;
- заболевания желудочно-кишечного тракта, на фоне которых ухудшается усвоение минеральных веществ из пищи;
- травмы;
- выраженная нагрузка на стопу в целом и плюсневые кости в частности – как правило, спортивная. Часто наблюдается у детей и подростков, родители которых преследуют амбициозные цели, не учитывая уровня природной физической подготовки юного спортсмена;
- сосудистые нарушения, на фоне которых страдает кровоснабжение тканей плюсны.
Причины появления заболевания
Данная аномалия может появиться по таким причинам:
- Использование жесткой обуви с закрытыми пятками.
- Постоянная нагрузка на мышцы ног и активное занятие спортом (бег, футбол и т.д.).
- Постоянное давление, которое может приводить к появлению в бурсе болезненного раздражения.
- Неправильный выбор обуви на высоком каблуке. Женщины до 20-30 лет, предпочитающие выбирать туфли на каблуке более 5 см, имеют высокий риск заболевания. Считается, что давление на ретрокальканеальную бурсу и ахиллово сухожилие усугубляется из-за высокой пятки.
- Высокие арки. Пяточное сухожилие или ахиллово сухожилие является наиболее мощным сухожилием у человека, которое соединяет пяточную кость с мышцами голени. Высокая арка свода стопы появляется, если кость пятки назад наклоняется к ахиллову сухожилию и выходит из положения. Вследствие высокой арки пяточная кость трется фактически о сухожилия, что вызывает раздражение. Через время кость на пятке деформируется и трется о бурсу. Бурса – это мешочек, который наполнен жидкостью, ее задачей является устранение трения между пяточной костью и сухожилием. Если бурса раздражается, то она воспаляется и вызывает сильный болевой синдром.
- Пронация стопы. Ходьба по внешней стороне стопы может вызывать внутреннее вращение пятки. В данном случае бурса образуется под сухожилием, чтобы снизить трение, которое вызывается неправильным поворотом ноги.
- Плотное ахиллово сухожилие. Бурса расположена между пяточной костью и ахилловым сухожилием. Когда ахиллово сухожилие негибкое и очень жесткое, то оно может оказывать давление на бурсу. Регулярное давление тоже может приводить к воспалительному процессу и болевым ощущениям от бурсы.
Причины и симптомы
Остеохондропатия пяточных костей имеет ряд характерных симптомов. Точные причины возникновения болезни до сих пор не выявлены, однако выделяют общий ряд факторов, провоцирующих ее развитие:
- нарушение функционирования эндокринной системы;
- нарушения обменного процесса в организме;
- недостаток кальция;
- травмирование;
- чрезмерная физическая нагрузка.
В группе риска находятся люди, которые ведут активный образ жизни или занимаются спортом, а также имеющие хронические болезни, ведущие к сложностям усвоения кальция и нарушению метаболизма полезных веществ.
Симптоматика остеохондропатии, которая поражает пяточную кость, характерна для девочек. Это объясняют тем, что именно женский пол подвержен сбоям гормонального фона. Основным признаком развития патологии считается ярко выраженная боль, так как самая большая нагрузка приходится на пятку и пальцы. По этой причине болезнь значительно снижает качество жизни. У пациента происходит нарушение походки, и возрастает утомляемость.
Болезненные симптомы усиливаются после ходьбы или физических нагрузок. Если патологический процесс развивается на обеих пятках, после бега или других нагрузок на ноги ребенок не может опираться на них из-за боли и вынужден ходить «на носочках». Это усиливает физическую нагрузку на переднюю часть стопы и вызывает плоскостопие, а в дальнейшем – деформации пальцев.
Дети, страдающие остеохондропатией костей стопы, должны быть ограничены в физических нагрузках. Им также запрещено заниматься различными видами спорта. Но следует учитывать, что отсутствие физических нагрузок, необходимых в детском возрасте, приводит к атрофическим проявлениям в кожных покровах, мышечных тканях и нарушениям чувствительности. Часто при остеохондропатии поражается головка плюсневой кости, что сопровождается поражениями пяточной кости, больные не могут передвигаться из-за выраженной болезненности. Также при этом могут поражаться головки второй и третьей плюсневых костей и большого пальца.
Нарушается походка, так как страдают не только мышечные ткани стопы, но и ее суставы. При отсутствии лечения болезнь прогрессирует, боль постепенно расходится в район голеностопных, икроножных и бедренных мышечных тканей. Симптомы остеохондропатии следующие:
- в зоне поражения образуется припухлость;
- нарушается процесс сгибания и разгибания стопы;
- во время пальпации зоны поражения повышается болезненность;
- повышается температура тела;
- кожный покров краснеет;
- возникает хромота;
- в области ахиллова сухожилия ощущается сильная боль, которая стихает в горизонтальном положении.
Что нужно знать об остеохондропатии пяточной кости у детей каждому родителю?
Скелет относится к опорно-двигательной системе. Он придает телу форму, защищает внутренние органы от внешнего воздействия. Благодаря скелету человек может находиться в определенной позе и передвигаться.
Как и все остальные части человеческого тела, он подвержен многочисленным заболеваниям. Одним из видов болезней костного аппарата являются остеохондропатии.
Классификация
Все многообразие остеохондропатий разделяют на четыре группы:
- В первую группу входят патологии, которые поражают длинные кости, в частности грудинный конец ключицы, фаланги кисти, головки 2 плюсневой кости и т. д.
- Ко второй группе относят остеохондропатии губчатых костей, когда повреждаются тела позвонков, ладьевидная кость стопы и т. д.
- В следующей группе — патологии апофизов (бугра пяточной кости, лонной кости и т. д.).
- Четвертую группу составляют клиновидные остеохондропатии, которые повреждают суставные поверхности головок костей, образующих коленные, локтевые, тазобедренные и другие суставы.
Строение скелета стопы
Причины
Причины, из-за которых начинается остеохондропатия пяточной кости у детей, до конца не выяснены. Болезни больше подвержены девочки, чем мальчики. В настоящий момент считается, что она является следствием местных сосудистых расстройств, которые появляются при наследственной предрасположенности, обменных нарушениях, перенесенных инфекциях и т. д.
Запускается патологический процесс при повышенной механической нагрузке на сам бугор пяточной кости (самая крупная кость стопы, соединенная с таранной и кубовидной), сухожилия стопы или частых травмах ступни.
О болезни сигнализирует боль в пятке
Симптомы и стадии болезни
- Типичным симптомом заболевания является боль в пятке. Она усиливается при движениях. В покое, когда больной лежит, болевые ощущения ослабевают.
- Еще один признак – припухлость в месте поражения.
- Характерно и покраснение кожи.
- Человек испытывает трудности при сгибании и разгибании стопы.
- Невозможно встать полностью на стопу.
- Человек инстинктивно старается ходить, опираясь на передний край стопы.
В своем развитии патология проходит четыре стадии:
- Сначала развивается очаг омертвения из-за недостаточного снабжения кровью. Продолжительность начального этапа болезни достигает нескольких месяцев.
- На второй стадии возникают переломы. Пораженный участок ткани не выдерживает обычной нагрузки и продавливается. Одни костные участки вклиниваются в другие. Длиться этот период может полгода и больше.
- Третья стадия может продолжаться до трех лет. Омертвевшие костные фрагменты рассасываются.
- На заключительном этапе происходит постепенное восстановление формы и структуры кости. Продолжительность — до полутора лет.
Пальпация
Диагностика и лечение
Для постановки диагноза врач проводит опрос самого ребенка и его родителей, а также осматривает больную ступню.
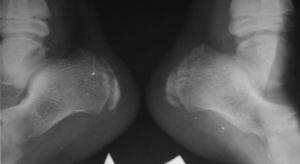
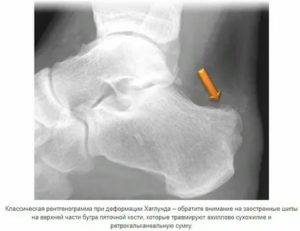
Окончательный диагноз ставится после рентгенологического исследования. Самым информативным является снимок в боковой проекции. Рентген выявляет уплотнение бугра, пятнистость, отделение фрагментов и другие признаки патологии.
Профилактика и прогноз
Даже после эффективного лечения у пациентов часто остается плоскостопие, которое они потом не могут вылечить. Некрозы негативно сказываются на осязательных способностях кожных покровов.
Деформированный пяточный бугор начинает выпирать, это мешает при ходьбе и заставляет покупать новую обувь, выбрать комфортную становится тяжело.
Предотвратить развитие дефекта у людей всех возрастов поможет:
Регулярное посещение и обследование у ортопеда, особенно при ощущении дискомфорта в районе пятки. Прохождение курса профессионального массажа 2 или 3 раза каждый год. Систематические занятия лечебной гимнастикой для ступней
Выбор комфортной обуви, не давящей на ногу и на не слишком высоком каблуке, что особенно важно для юных девушек до 17 лет. Обеспечение поступления в организм нутриентов и кальция в достаточных количествах
Игнорировать боли в ступнях не стоит, запущение болезни грозит осложнениями и деформациями, снижающими удовольствие от жизни на многие годы вперед, обрекающие на постоянное лечение и ношение ортопедических приспособлений.
Оперативное обращение за помощью поможет вовремя начать лечение от пяточной кости и предотвратит атрофию кожи, необратимые изменения в ноге, избавит от долговременных неприятных последствий.
https://youtube.com/watch?v=fNGa2raOQjs
Диагностика болезни Шинца
Окончательный диагноз выставляет врач-ортопед. Он руководствуется анамнезом, информацией, полученной при опросе и осмотре, и рентгенологическими признаками. По результатам визуального осмотра ребенка врач устанавливает возможные причины появления болезни Шинца, определяет время начала ее развития и фиксирует имеющиеся симптомы.
Рентгенография может показать:
- пятна в районе паточной кости и отсутствие однородности затемнения пяточного бугра;
- отсутствие однородности структуры ядра окостенения;
- возможные места разрыхления пяточной кости;
- процесс формирования обновленного губчатого вещества в отдельных участках кости пятки;
- при остром протекании заболевания можно увидеть отделение осколков и образование пространства между костью пятки и апофизом.
Поскольку пяточный бугор часто имеет около четырех эпицентров окостенения, этот факт иногда затрудняет диагностику болезни Шинца. Для формирования правильного диагноза ортопед может назначить сравнительную рентгенодиагностику. Если эта процедура не дает полной картины для вынесения диагноза, пациента отправляют на КТ или МРТ пятки.
Необходимо учесть, что боль в ноге может оказаться не только признаком болезни Шинца, но и симптомом других заболеваний пяточной кости.
Лечебные мероприятия
- электрофорез, с использованием новокаина и анальгина;
- микроволновая терапия;
- озокеритовые аппликации;
- специфические ванны и компрессы.
В качестве медикаментозной терапии применяются препараты в таблетированной форме: витаминный комплекс на основе группы В (особенно В6 и В12).
При сильно выраженном болевом ощущении и при неэффективности основной терапии рекомендована перерезка соответствующего нерва: большеберцовый нерв и другие. Это может улучшить состояние пациента и даже позволит вернуться к умеренной физической нагрузке. Однако, такой процесс может привести к потере чувствительности в области пятки, то есть в зоне иннервирования.
Своевременно проведенные мероприятия способствуют восстановлению пяточной кости. В случае самолечения возможно выпирание бугра пяточной кости, что приведет к значительному дискомфорту во время ношения обуви любого типа (кроме обуви без задников). В этом случае прибегают к оперативному вмешательству и применению специализированной ортопедической обуви и ортезов.
Неплохой эффект приносит специальный лечебный массаж и соответствующая лечебная физкультура.

 Болезнь шинца у детей
Болезнь шинца у детей
 Симптомы и лечение разных типов остеохондропатии
Симптомы и лечение разных типов остеохондропатии
 Болят пятки у ребенка: причины, симптомы, диагноз, лечение и профилактика
Болят пятки у ребенка: причины, симптомы, диагноз, лечение и профилактика

 Реабилитация после перелома пяточной кости
Реабилитация после перелома пяточной кости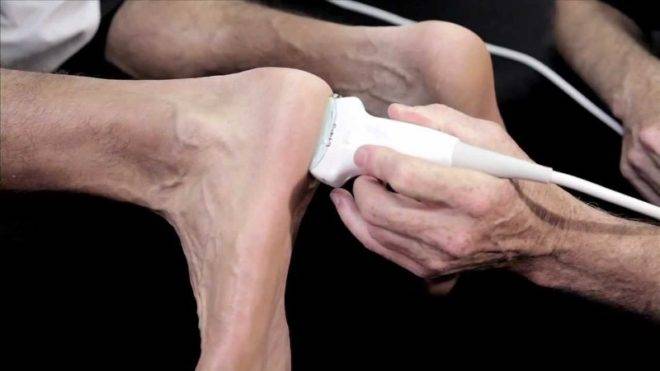 Киста пяточной кости причины, симптомы и лечение
Киста пяточной кости причины, симптомы и лечение Некроз мягких тканей пятки
Некроз мягких тканей пятки Перелом кубовидной кости стопы лечение
Перелом кубовидной кости стопы лечение