Содержание
- 1 Первая медицинская помощь
- 2 Классификация травмы
- 3 А вдруг Трамп все-таки победит?
- 4 Перелом позвоночника
- 5 Реабилитация
- 6 Лечение
- 7 Диагностика
- 8 Причины
- 9 Дифференциальная диагностика
- 10 Лечение
- 11 Диагностика
- 12 Оскольчатые переломы таза и костей нижних конечностей
- 13 Виды переломов
- 14 Открытый перелом
- 15 Закрытый перелом
- 16 Первая помощь
- 17 Диагностика
- 18 Наши врачи
- 19 Лечение
- 20 Услуги ортопедии и травматологии в ЦЭЛТ
- 21 Терапия
- 22 Процесс восстановления
- 23 Заключение
Первая медицинская помощь
При переломе голени важно своевременно и правильно оказать пострадавшему первую медицинскую помощь. Для этого необходимо выполнить следующее:
- Обезболить болевой участок во избежание болевого шока.
- Постараться аккуратно разуть потерпевшего.
- Если возникло кровотечение – необходимо попытаться остановить кровопотерю, обработав антисептиком рану по краям.
- Зафиксировать сломанную конечность с использованием шины или других материалов, которые есть под рукой.
Обезболивание – является основным действием, как при открытом переломе, так и при закрытом поражении кости. В качестве обезболивающего средства применяют нестероидные противовоспалительные препараты (Метамизол натрия, Пенталгин, Нимид или Нимесулид, Седальгин и т. д.), с помощью которых купируют боль. Если пострадавший не в состоянии принять таблетку, тогда рекомендуется ввести анестезирующее лекарство как можно ближе к месту перелому.
Далее снимают обувь с ноги, которая повреждена. Для чего это нужно сделать? Полученная травма голени приводит к быстроразвивающемуся травматическому отеку, который может спровоцировать болевой шок, поэтому обувь необходимо снять.
Кровотечение
Если у человека травмирование ноги привело к кровотечению, необходимо остановить кровь и обработать рану. При открытых переломах голени разрезают ткань, которая мешает оказать полноценный осмотр и обработку раны, затем определяют степень опасности кровотечения.
Обычно, в случае открытого перелома кровь может выливаться струей либо просто вытекать из раны. Если осколочный перелом спровоцировал струйное кровотечение – это опасное состояние, так как травма повредила крупный кровеносный сосуд.
Что делать? Прежде всего, необходимо остановить кровопотерю с наложением тампона из ваты, бинта или стерильной ткани. Этот тампон аккуратно закладывают в рану, плотно утрамбовав его, после чего перевязывают голень не тугой повязкой, которая позволит зафиксировать тампон. Накладывать жгут в данном случае нельзя, так как это спровоцирует стягивание мышц и перемещение отломков кости. Эта мера опасна появлением новый повреждений сосудов. В случае, если кровотечение незначительно, жгут также не накладывают, однако, обрабатывают края раны антисептиком.
Важно!Кровотечение — опасное явление, которое требует незамедлительных действий!
Транспортировка
Последним этапом оказания первой медицинской помощи является транспортировка пострадавшего и транспортная иммобилизация травмированной голени. При этом пациент должен находиться в лежачем положении, затем ему накладывают шину, которая зафиксирует, колено, голень и стопу.
Накладывание шины при травмировании костей голени
Основные правила транспортной иммобилизации заключаются в наложении шины. О том, как правильно нужно накладывать шину при травмировании ноги знают немногие. Но сделать это несложно, главное запомнить, что наложение шины при переломах голени должно зафиксировать и обездвижить текущее положение всех травмированных тканей и костей.
Шина накладывается на поврежденную ногу так, чтобы голеностоп и коленный сустав были обездвижены. Для этого можно использовать готовую шину Крамера, если такая имеется под рукой, или найти два любых длинных предмета (чаще всего это палки, может быть даже зонт).
Такие палки прикладывают к поврежденной ноге, накладывая их в нижней трети голени, чтобы один конец палки был расположен на уровне пятки (снаружи), а второй до середины бедра (внутренняя сторона). После этого палки прибинтовывают к ноге в нескольких местах. После этого больной дожидается приезда специалиста и транспортировки в больницу.
Классификация травмы
Существует градация такого перелома с разделением на три категории: открытый и закрытый со смещением и без смещения, суставной и внесуставной.
Открытый/закрытый
Открытый тип характеризуется повреждением тканей и кожных покровов. В крайних случаях осколок может пробить кожу и выйти наружу. Такой тип самый опасный, потому что в результате него чаще диагностируются тяжелые повреждения нервов и спинного мозга, реабилитация может занять несколько лет, а пациент – стать инвалидом. Однако, по статистике, такой тип повреждения диагностируется у малого числа обратившихся – чтобы кость «прошила» кожные покровы, нужно сильное механическое воздействие, часто – разнонаправленное.
Закрытый тип встречается чаще. В этом случае ткани остаются в сохранности, если повреждения и есть, то они внутренние, непосредственно в месте возникновения осколка кости.
Суставной/внесуставной
Оскольчатый перелом 12 позвонка или других его участков может быть суставным или внесуставным. Разница между ними заключается в задействованности суставов – областей, которые образуются суставными отростками. Травмы различаются по степени негативного воздействия на организм и нарушению двигательной способности.
Со смещением/без смещения
Отличие между двумя этими типами травмы заключается в смещении осколков позвонков в ту или иную сторону. Если оно есть, вероятность травмирования спинного мозга сильно увеличивается. Будет меняться степень болевого синдрома у пациента, а также уровень потери подвижности и другие сопровождающие травму симптомы.
А вдруг Трамп все-таки победит?
Перелом позвоночника
Бывает ли осколочный перелом позвоночника? Разберемся.
Такая травма встречается очень редко (всего в двенадцати процентах случаев) и является одним из наиболее тяжелых переломов. Свое название патология получила по причине того, что от позвонков отламываются осколки кости, которые могут травмировать спинной мозг, нервы или сосуды. Разновидностью данного перелома выступает взрывной тип. Он характеризуется наличием двух и более осколков (чаще это пять и больше).
В рамках терапии проводят консервативное лечение. Пациенту назначаются обезболивающие средства в виде «Кетанова» или «Кеталонга». На поврежденный район позвоночника надевается специальный корсет или бандаж сроком до шести месяцев.

Реабилитация
Сращивание костей после перелома затылочной кости — процесс длительный. От характера травмы зависит, как долго срастается перелом. Тут следует полностью довериться специалисту и строго придерживаться его рекомендаций.
Существуют реабилитационные этапы срастания кости после перелома. В течение первого этапа пациент должен соблюдать постельный режим. Очевидно, что нельзя делать при переломах затылочной кости какие-либо активные движения. Пострадавшему следует как можно больше отдыхать и ограничить подвижность.
По истечении первого этапа только с согласия врача пациенту необходимо пройти физиотерапию, которая поможет восстановить координацию движения.
Также встречаются случаи, когда полное восстановление не обошлось без психотерапевтического обследования. Полученное повреждение может пошатнуть психику человека, и тогда помощь специалиста — единственное, что может вернуть пациенту рассудок.
Необходимо понимать, что все реабилитационные процедуры должны производиться под наблюдением квалифицированных врачей: неврологов, травматологов, отоларингологов, окулистов. Пациент должен быть под их пристальным наблюдением, так как понять, что перелом сросся, смогут только они.
У каждого человека процесс срастания костей после перелома индивидуален. Определить, сколько времени срастается кость после перелома, заранее не представляется возможным. Даже врач не установит, как быстро срастется кость после перелома у того или другого человека. Тем не менее, можно определить приблизительные сроки срастания костей при переломах по таблице.
Данная таблица поможет определить примерно, через какое время срастается кость после перелома. К сожалению, очень многим так и не удается полностью восстановиться после повреждения затылочной кости, им приходится на протяжении всей оставшейся жизни жить с последствиями этой травмы.
Лечение
После того, как были обнаружены симптомы, начинается лечение переломов нижней челюсти. Диагностика лишь уточняет степень сложности повреждений. Что касается методов терапии, то их всего два: шинирование челюсти при переломе и операция. Рассмотрим эти два способа ближе.
Шинирование
Этот метод представляет собой фиксацию сломанной челюсти посредством накладывания шин (специальных пластмассовых или металлических конструкций). Он был изобретен еще специалистами прошлого столетия и используется до сих пор. Хотя, с того времени материалы изготовления шин значительно изменились. Сейчас специалисты работают с ленточными и алюминиевыми шинами.
Тип накладываемой шины зависит от тяжести травмы. На основе диагностики конструкцию устанавливают с одной стороны (если была повреждена одна челюсть) или сразу с двух (когда произошел двойной перелом нижней челюсти). Если с зубами все в порядке, хватит гибкой шины. Но если трещина находится в двух местах, то нужна конструкция устойчивее, то есть металлическая. При ее установке также используют крючки и кольца для фиксации.
Лечение путем операции
Без помощи хирурга не обойтись при сложных множественных переломах со смещением в области угла челюсти. Дополнительной причиной являются шатающиеся зубы или полное их отсутствие, пародонтоз либо иные воспалительные процессы. Остеосинтез поможет и при переломе мыщелкового отростка. Часто такая травма осложняется вывихом суставной головки.
Во время операции хирург использует спицы, стержни, штифты, проволоку. Также существуют быстротвердеющие пластмассы, полиамидная нить, специальный клей. Они помогают правильно иммобилизировать кость.
Мало того, на сегодняшний день чаще всего применяют алюминиевые пластины. Они позволяют сократить срок реабилитации больного.
Виды хирургических манипуляций при переломе челюсти
-
Сращение костей специальной капроновой жилой или проволокой;
-
Использование накостных металлических пластин для закрепления отломков;
-
Применение внеротовых систем для закрепления кости;
-
Пластическая хирургия, в т.ч. с установкой разнообразных протезов.
Основная цель у хирургов – добиться нормального прикуса, т.е. восстановить жевательную функцию, плюс не допустить развитие осложнений. В большинстве случаев весь процесс занимает от 3 до 4 недель.
После этого назначается специальная «жевательная гимнастика» и другие реабилитационные мероприятия.
Диагностика
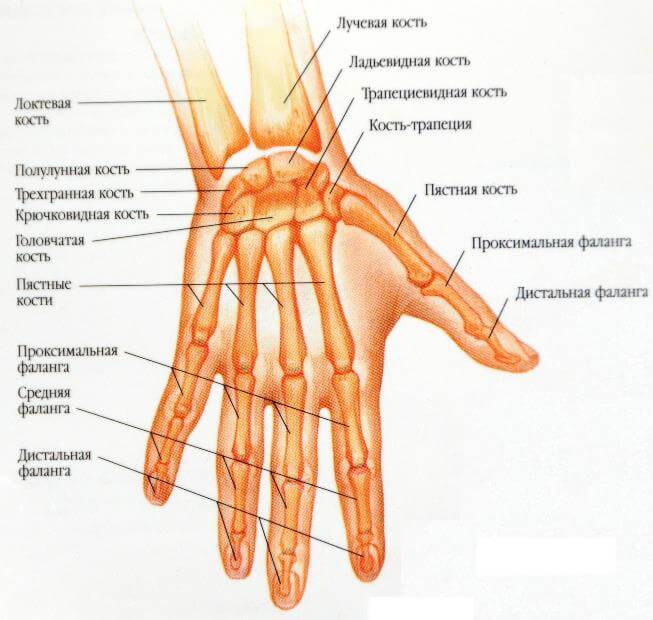
Легче всего поставить диагноз описываемого повреждения при открытой форме перелома. Иногда в ране можно даже посчитать количество образовавшихся отломков. В других случаях сам факт перелома лучевой кости констатируют, но осколки могут выявить только при проведении дополнительных методов исследования.
Для понимания механизма перелома и характера повреждений важно уточнить следующие детали анамнеза (истории) травмы:
при каких обстоятельствах возникла травма;
сколько времени прошло с момента ее возникновения;
ощущал ли пострадавший онемение конечности, «бегание мурашек», покалывание (это важно для понимания, не повреждены ли крупные нервные стволы);
делал ли пациент какие-нибудь движения травмированной конечностью;
были ли ранее в этой же локации повреждения кости.
При физикальном обследовании определяется следующее:
при осмотре – предплечье либо локтевой сустав деформированы, могут быть буквально «вывернуты», пострадавший при этом поддерживает поврежденное предплечье здоровой рукой. При выраженном болевом синдроме и кровотечении кожные покровы и видимые слизистые оболочки бледные. При открытом переломе в ране видны отломки локтевой кости;
при пальпации (прощупывании) – в месте перелома определяются существенная болезненность и отечность мягких тканей
При осторожном надавливании на костные отломки определяется крепитация. Иногда она скорее ощущается пальцами исследующего, чем слышится ухом.
В диагностике оскольчатого перелома локтевой кости используются следующие методы инструментального исследования:
- рентгенография – рентгенологические снимки делают и прямой и боковой (иногда дополнительных косых) проекциях. При этом выявляют перелом, определяют количество костных отломков и оценивают их состояние;
- компьютерная томография (КТ) – компьютерные срезы позволяют не только более детально изучить характеристики кости в месте перелома, но также выявить нарушения со стороны тканей, если перелому предшествовала какая-нибудь системная патология костной ткани, спровоцировавшая ее слабость;
- пункция локтевого сустава – ее проводят при подозрении на гемартроз (скопление крови в полости сочленения, возникшее на фоне перелома).
Лабораторные методы исследования, которые применяются в диагностике оскольчатого перелома локтевой кости, следующие:
- общий анализ крови – может быть привлечен при повреждении крупного сосуда фрагментами кости, чтобы оценить степень кровопотери. В этом случае количество эритроцитов и гемоглобин снижается. При открытом переломе в силу развития воспалительного процесса будет повышено количество лейкоцитов (лейкоцитоз) и СОЭ. Но это неспецифический показатель – он выявляется при любом другом воспалительном поражении;
- микроскопическое исследование – под микроскопом исследуют пунктат, в нем выявляют большое количество эритроцитов, а если присоединилась вторичная инфекция – то также лейкоциты и патогенную микрофлору;
- бактериологическое исследование – его проводят при подозрении на присоединение патогенной инфекции при гемартрозе. При этом делают посев пунктата локтевого сустава на питательные среды, по выросшим колониям определяют возбудителя. С помощью этого метода также выявляют чувствительность инфекционного агента к антибактериальным препаратам.
При появлении клинической симптоматики, которая свидетельствует про поражение кровеносных сосудов и нервных окончаний при их сдавливании, назначают консультации нейрохирурга (либо невропатолога) и сосудистого хирурга, а они, в свою очередь определят целесообразность проведения дополнительных методов исследования. В частности, могут быть назначены:
- электронейрография – при проведении этого диагностического метода с помощью специальной аппаратуры измеряют скорость прохождения нервного импульса по периферическим нервам;
- электромиография – проводят изучение биоэлектрической активности мышц, а также нервно-мышечной передачи. С помощью этого метода изучают жизнеспособность мышечных и нервных структур, которые могли быть повреждены при оскольчатом переломе локтевой кости;
- вызванные потенциалы — во время этого метода изучают биоэлектрическую активность нервной ткани, для чего проводят электрическую стимуляцию нервных веток в области предплечья.
Причины
Непосредственная причина возникновения оскольчатого перелома плечевой кости – сильный удар по ее трубчатой части. Чем ближе к средней части кости он нанесен, тем больше риск возникновения нескольких осколков. Такой вид повреждения при ударе по эпифизам кости (ее концевым отделам) появляется очень редко.
В большинстве случаев механизмы развития оскольчатого перелома плечевой кости следующие:
- сильный, резкий удар по плечу, нанесенный перпендикулярно к его оси;
- интенсивное давление на плечевую кость;
- пулевое ранение – особенно с близкого расстояния или в упор (при отсутствии какого-либо расстояния между дулом оружия и плечом).
Чаще всего такое силовое воздействие наблюдают при следующих обстоятельствах:
- падение с высоты с «приземлением» областью плечевой кости на твердый предмет;
- силовое выяснение отношений;
- занятия силовыми и опасными видами спорта;
- несчастные случаи;
- техногенные катастрофы либо природные катаклизмы, из-за которых человек оказывается буквально погребенным под массивными завалами.
Падение с большой высоты плечом на твердый предмет наблюдается в быту или на производстве:
- из-за нарушения техники безопасности;
- по невнимательности;
- при внезапном ухудшении состояния – обмороке, головокружении.
В случае силового выяснения отношений оскольчатый перелом плечевой кости чаще всего возникает при ударе по ней тяжелым или острым предметом с близкого расстояния.
Чаще всего описываемый тип травмы диагностируется при занятии такими видами спорта, как:
- бокс;
- разные виды борьбы;
- тяжелая атлетика;
- футбол;
- американский футбол;
- регби;
- баскетбол;
- волейбол;
- автоспорт;
- мотоспорт
и некоторые другие.
Обратите внимание
Нередко у спортсменов-любителей оскольчатый перелом плечевой кости наблюдается чаще – предполагается, что они не умеют правильно группироваться при падениях.
Дорожно-транспортное происшествие – наиболее частый несчастный случай, во время которого у человека возникает оскольчатый перелом плечевой кости. Как правило, такое повреждение возникает не изолированно, а в сочетании с нарушением целостности других костных структур – черепа, нижних конечностей, ребер, позвонков и так далее. Данное состояние называется политравмой.
Как и в случае других видов оскольчатых переломов, выявлены факторы, на фоне которых оскольчатый перелом плечевой кости возникает чаще, так как из-за них костная ткань ослабевает и становится более чувствительной к силовому воздействию. Это следующие факторы:
- усиление хрупкости костной ткани из-за вымывания из нее минеральных соединений;
- замещение костной ткани соединительной либо хрящевой (при некоторых видах врожденных патологий);
- гнойно-воспалительное поражение кости;
- общее истощение – после хирургического вмешательства (необязательно на костных структурах), из-за неполноценного питания, недоедания либо голода, после перенесения тяжелых затяжных соматических патологий (острых и хронических) и так далее;
- нарушение структуры костной ткани из-за ранее перенесенного перелома – травматического (после воздействия силового фактора) либо патологического (из-за нарушения структуры костной ткани);
- небольшой временной промежуток после перенесенного перелома, из-за чего костная мозоль еще не отличается прочностью;
- затянувшаяся консолидация (сращение костных отломков).
В последнем случае причинами являются:
- неправильная репозиция (сопоставление) костных отломков;
- нарушение пациентом предписаний врача – в частности, ранние нагрузки травмированной конечности.
Факторами, которые косвенно способствуют ослаблению костной ткани, выступают:
- эндокринные патологии. В частности, это нарушение со стороны гормонов щитовидной железы, которые регулируют обменные процессы в организме – гипотиреоз (их недостаточное количество из-за сниженного синтеза) и гипертиреоз (увеличенное количество тиреоидных гормонов);
- курение. Никотин приводит к сужению сосудов, из-за чего критически ухудшается кровоснабжение тканей – они не получают достаточного количества питательных веществ, поэтому их клетки восстанавливаются плохо.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику проводят между видами переломов бедренной кости.
Лечение
Оказание первой помощи
Первая медицинская помощь предусматривает фиксацию и полное обездвиживание поврежденного места, а также наложение на него фиксирующей повязки или шины. Затем к ушибленному участку необходимо приложить холодное для снижения болевого синдрома и сильного воспаления. При травматическом шоке у пострадавшего стоит обеспечить ему прием обезболивающих препаратов.
Терапия
Консервативный метод лечения в данном случае не подходит. Здесь необходимо только оперативное вмешательство. Во время которого удаляют все нежизнеспособные мягкие ткани, а также небольшие фрагменты обломков кости. Чистые костные части устранению не подлежат. Место ранения промывается специальным антисептическим раствором, после чего кожа и мышцы зашиваются. При тяжелых случаях пациент нуждается в пластике кожного покрова или сухожилий.
Диагностика
Диагноз перелома бедренной кости поставить несложно, но наличие осколков нередко сложно выявить, опираясь только на жалобы пострадавшего и данные физикального обследования (осмотра, пальпации). Поэтому требуется привлечение дополнительных методов диагностики – в частности, инструментальных.
Из анамнестических сведений имеет значение следующая информация:
- что привело к травме;
- сколько времени прошло с момента травматизации;
- осуществлялись ли какие-либо движения пострадавшей конечностью.
Результаты физикального обследования:
- при осмотре – нижняя конечность деформирована, находится в неестественном положении, при измерении отмечается ее укорочение, опора на нее невозможна. Если развился травматический шок, отмечается ухудшение общего состояния пациента. Сперва он агрессивен и возбужден, затем безучастен, вяло реагирует на вопросы врача. Такие общие симптомы наблюдаются в зависимости от того, в какой стадии травматического шока пациент поступил в клинику. При выраженном кровотечении отмечается бледность кожных покровов и видимых слизистых оболочек, язык у такого пациента сухой, обложен белым налетом;
- при пальпации (прощупывании) – выявляются выраженная болезненность в месте перелома, отечность тканей, крепитация. При существенном смещении костных отломков они могут прощупываться под кожей.
Важным является контроль за гемодинамическими показателями:
- артериальное давление будет снижено;
- пульс учащен.
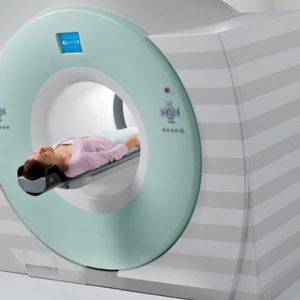
Если пострадавший ранее болел какими-либо патологиями, которые могли привести к слабости костной ткани и поспособствовать перелому бедренной кости, для получения более подробной информации привлекаются:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Но их следует выполнять, если проведение дополнительной диагностики не будет препятствовать оперативности леченого процесса.
При сильных кровотечениях из сосудов, которые были повреждены отломками бедренной кости, делают общий анализ крови в динамике (повторно) – по количеству эритроцитов и гемоглобина делают вывод о степени кровопотери.
Оскольчатые переломы таза и костей нижних конечностей
Оскольчатые переломы таза возникают при интенсивном травмирующем воздействии (автодорожная травма, падение со значительной высоты), часто сочетаются с нарушением непрерывности тазового кольца и являются тяжелым повреждением, сопровождаемым развитием травматического шока. Возможно повреждение заднего и переднего полукольца, боковых масс крестца и вертлужной впадины. Выявляется выраженный болевой синдром. Движения ограничены, опора на ноги невозможна, наблюдается вынужденное положение конечностей, зависящее от вида перелома. Диагноз выставляется на основании данных рентгенографии таза. При смещении осуществляется скелетное вытяжение.
Оскольчатые переломы бедра, как правило, возникают в нижней или средней трети, реже – в области вертела. Оскольчатые шеечные переломы наблюдаются очень редко. Повреждение сопровождается болью, деформацией, отеком и возникновением патологической подвижности. Опора невозможна. При травмах нижней и средней трети часто выявляется крепитация. При внутрисуставных повреждениях определяется гемартроз. Диагноз уточняют на основании данных рентгенографии бедра, при вертельных переломах – рентгенографии тазобедренного сустава, при повреждениях нижней трети – рентгенографии коленного сустава.
Лечение вертельных переломов чаще консервативное, с использованием скелетного вытяжения. При нестабильных повреждениях выполняется остеосинтез вертельных переломов изогнутой пластиной, трехлопастным гвоздем или спонгиозными винтами. Лечение диафизарных оскольчатых переломов может быть консервативным (скелетное вытяжение) либо оперативным. Хирургическое вмешательство показано при невозможности адекватно сопоставить отломки вследствие интерпозиции мягких тканей. В настоящее время даже при неплохих результатах консервативного лечения операции часто проводятся для ранней активизации больных и предотвращения посттравматических контрактур. Выполняется остеосинтез диафизарного перелома бедра пластиной или штифтом. Лечение оскольчатых переломов нижней трети чаще оперативное, показанием является неконгруэнтность суставных поверхностей вследствие ротации мыщелков, интерпозиции мягких тканей или большого количества отломков. Проводится остеосинтез мыщелков бедра болтами, пластиной или винтами.
Оскольчатые переломы голени являются распространенной травмой, образуются вследствие прыжка с высоты или удара по голени. Нередко становятся следствием автодорожных происшествий (бамперный перелом). Повреждения в нижних отделах чаще возникают при подворачивании конечности. При внутрисуставных переломах верхней трети (в т. ч. при переломах мыщелков большеберцовой кости) отмечается боль, гемартроз, значительный отек и деформация коленного сустава. Крепитация может отсутствовать. Диафизарные переломы сопровождаются резкой болью, деформацией, нарушением оси конечности, крепитацией и патологической подвижностью. При переломах в нижней трети (повреждении лодыжек) выявляется деформация и выраженный отек голеностопного сустава; крепитация наблюдается далеко не всегда.
Лечение переломов верхних отделов чаще хирургическое, проводится для восстановления конгруэнтности суставных поверхностей. Выполняется остеосинтез мыщелков большеберцовой кости пластиной или винтами. При диафизарных переломах возможно наложение скелетного вытяжения на 4 недели, в последующем – долечивание в гипсовой повязке. Однако из-за сложности консервативного сопоставления значительного количества отломков и необходимости предотвращения контрактур в наши дни при подобных повреждениях все чаще используются оперативные методики: наложение аппарата Илизарова, остеосинтез костей голени пластиной, винтами либо штифтами. При переломах лодыжек, как правило, придерживаются консервативной тактики. Если фрагменты не удается сопоставить в ходе закрытой репозиции, прибегают к остеосинтезу лодыжек пластиной, винтами или натягивающей петлей. Иногда осуществляют трансартикулярную фиксацию спицами.
Виды переломов
Травматические – появляются по причине повреждения костей, что приводит к изменению формы, целостности и структуры. Тяжелые травмы могут появиться вследствие ДТП, падения, ударов в контактных видах единоборств или в профессиональном спорте.
Патологические – возникают из-за нарушения плотности костей. Часто происходят при таких заболеваниях как и остеомиелит. В группу риска попадают пожилые люди и дети, так как в их организме часто наблюдается недостаток кальция.
Также происходит разделение на полные и неполные переломы. При полных наблюдается смещение костей и проникновение осколков в мягкие ткани, а при неполных частичное разрушение костной ткани из-за ударов (образуются трещины).
Всего существует 6 видов переломов, которые зависят от направления повреждения кости:
- Винтообразные – происходит проворачивание костей.
- Оскольчатые – это травмы, которые сопровождаются дроблением костей и проникновением осколков в мягкие ткани.
- Поперечные – линия перелома примерно перпендикулярна оси трубчатой кости.
- Клиновидные – кости вдавливаются друг в друга при ударе.
- Продольные – линия перелома примерно параллельна оси трубчатой кости.
- Косые – на снимке виден прямой угол между осью кости и линией перелома.
Открытый перелом
Легко определяется , поскольку осколки кости отчетливо видны из-за разрыва мягких тканей. Это самая тяжелая степень, потому что в открытую рану быстро проникают инфекции и болезнетворные бактерии. При несвоевременном обращении к врачу может начаться развитие гангрены. Если не начать лечение, то возможен летальный исход.
Закрытый перелом
Характеризуется нарушением целостности кости без разрыва мягких тканей и проникновения инфекции. Часто наблюдается смещение костей, поэтому для точной диагностики специалисты используют рентгенографию. В эту категорию также входят трещины, которые вызывают острую боль и нарушают подвижность конечности. Если не проводить лечение трещины, то возможна деформация костной ткани.
Первая помощь
При подозрении на перелом нужно обеспечить пострадавшему полный покой, обездвиживание, надежную фиксацию области предполагаемого перелома. Например, руку можно уложить в косынку, примотать бинтами или обрывками одежды к туловищу, плотной доске или куску арматуры. Ногу можно прибинтовать к арматуре, к доске, к здоровой ноге.
Диагностика
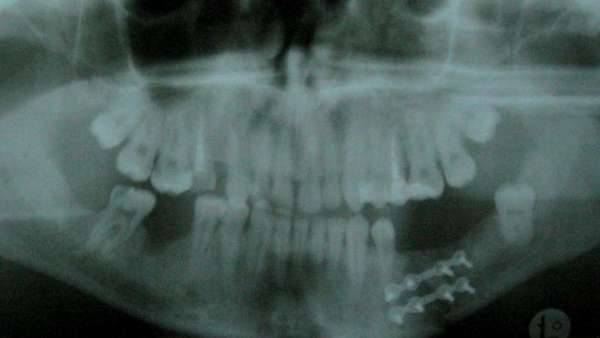
Повреждение костей легко выявляется во время рентгенографии. На рентгеновских снимках хорошо видна трещина или линия перелома. Если возникают сомнения, то проводят – исследование, которое помогает еще более точно и детально оценить состояние костей.
Наши врачи
Третьяков Антон Александрович
Врач травматолог-ортопед
Стаж 7 лет
Записаться на прием
Полтавский Дмитрий Ильич
Врач травматолог-ортопед
Стаж 27 лет
Записаться на прием
Марина Виталий Семенович
Врач травматолог-ортопед, заведующий службой малоинвазивной травматологии и ортопедии
Стаж 35 лет
Записаться на прием
Зубиков Владимир Сергеевич
Врач травматолог-ортопед, доктор медицинских наук, врач высшей категории, профессор
Стаж 43 года
Записаться на прием
Самиленко Игорь Григорьевич
Врач травматолог — ортопед, врач высшей категории
Стаж 23 года
Записаться на прием
Лечение
- При трещинах и обычных переломах без смещения накладывают гипсовую лонгету. Срок ее ношения зависит от того, какая кость пострадала, в среднем – 2 – 4 недели.
- При переломах со смещением может быть проведена закрытая репозиция: под местным или общим наркозом врач сопоставляет отломки и сразу накладывает гипсовую лонгету.
- Иногда может быть проведено скелетное вытяжение: через отломок кости проводят спицу, к которой подвешивают груз.
- При сложных переломах со смещением может быть проведена открытая репозиция и остеосинтез: врач делает разрез, сопоставляет отломки и скрепляет их при помощи различных металлических конструкций.
- Иногда показано наложение аппарата Илизарова или аналогичных аппаратов: через прокол кожи и отломки костей проводят спицы, а затем на них собирают металлический аппарат, который обеспечивает правильную конфигурацию кости.
- Другие виды остеосинтеза.
Услуги ортопедии и травматологии в ЦЭЛТ
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| Рентгенография костей и суставов конечностей | 2 200 |
| Гипсовая повязка | 2 500 |
- Эпикондилит
- Плече-лопаточный периартрит
Терапия
Лечение переломов в данном случае проводится чаще консервативное, с применением скелетного вытяжения. При нестабильном повреждении выполняют остеосинтез изогнутыми пластинами или спонгиозными винтами. Лечение диафизарных переломов может проводиться консервативное (скелетное вытяжение) или оперативное. Хирургическое вмешательство назначают пациентам при невозможности нормально сопоставить отломки из-за интерпозиции мягкой ткани.
Процесс восстановления
Реабилитационный период проводится с целью быстрейшего сращения поврежденной кости и предотвращения осложнений. Методики реабилитации такие:
- Лечебная физкультура;
- Массажи;
- Растирания;
- Физиотерапия (проводится для купирования воспалительных процессов, способствует клеточной регенерации, нормализует метаболизм);
- Лечебная диета (основу рациона питания составляют продукты с высоким содержанием кальция).
Диета включает употребление овощей, хурмы, фруктов, молочных и рыбных продуктов, смородины. Для быстрейшего восстановления назначаются витаминные и минеральные комплексы.
Реабилитация проводится после того, как будет снята гипсовая повязка. ЛФК проводится только под наблюдением врача, который подбирает упражнения и степень нагрузки. Для растирания используются препараты местного спектра действия – мази, гели, крема. Массажи, лечебные ванны проводятся в комплексе. При повреждении коленного сустава назначаются следующие процедуры:
- Интерференционный ток (купирует болевой симптом, рассасывает гематомы);
- Ультрафиолет (уничтожение патогенной микрофлоры);
- Электрофорез (назначается в случае сильных болей);
- УВЧ (нормализация кровотока, восстановление иммунной системы, ускорение клеточной регенерации).
Заключение
Если случился перелом голени, лечение и полное восстановление займет много времени
Но чтобы ускорить выздоровление и вернуть функцию конечности, важно соблюдать все врачебные предписания, исключать все факторы, которые могут навредить здоровью
 Перелом лучевой кости со смещением
Перелом лучевой кости со смещением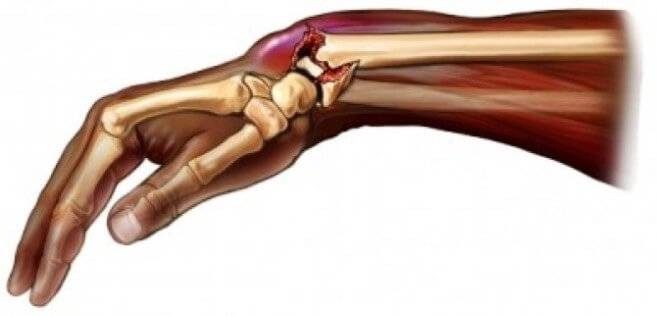 Перелом лучевой кости руки
Перелом лучевой кости руки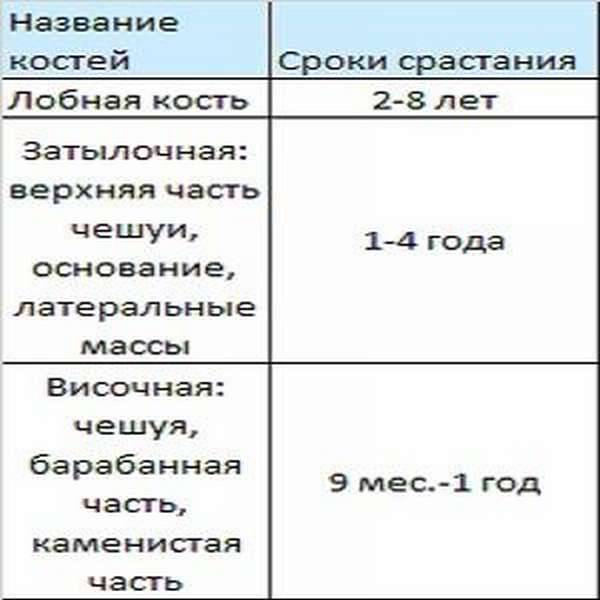
 Перелом головки лучевой кости
Перелом головки лучевой кости


 Гипс при переломе лучевой кости
Гипс при переломе лучевой кости Последствия перелома лучевой кости со смещением и правильная реабилитация
Последствия перелома лучевой кости со смещением и правильная реабилитация Реабилитация после перелома лучевой кости руки в домашних условиях, как разработать
Реабилитация после перелома лучевой кости руки в домашних условиях, как разработать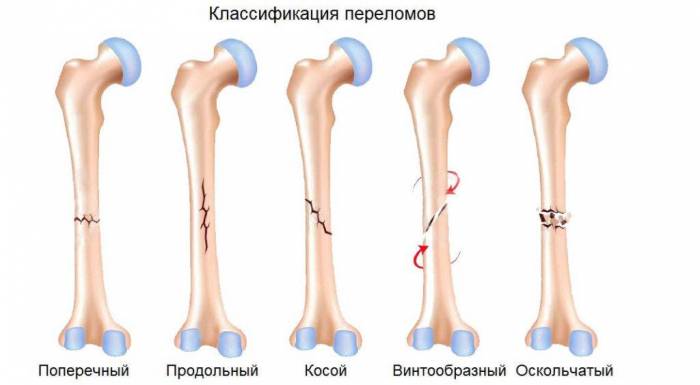 Лечение и восстановление локтя после перелома головки лучевой кости
Лечение и восстановление локтя после перелома головки лучевой кости