Содержание
- 1 Речь врача о гипсе при переломе лучевой кости. ВИДЕО
- 2 Лечебный подход
- 3 Первая помощь
- 4 Арутимол аналоги
- 5 1 Как выглядит перелом на рентгене?
- 6 Арутимол цена
- 7 Сроки восстановления
- 8 Принципы лечения переломов лучевой кости
- 9 Время ношения гипса на руке при переломе лучевой кости
- 10 Как лечить варикозные вены народными средствами?
- 11 Что такое лучевая кость
- 12 Что должен знать пациент?
- 13 Кости предплечья
Речь врача о гипсе при переломе лучевой кости. ВИДЕО
Лечебный подход
Лечение перелома лучезапястного сустава подбирает травматолог. Врачебная тактика полностью обуславливается характером и степенью повреждения органов. При диагностировании сочетанных травм и обострения хронических болезней потребуется консультация специалистов разных профилей.
Промедление при переломах подобного рода способно привести к различным негативным последствиям, вплоть до появления:
- выраженных суставных деформаций;
- хронического болевого синдрома;
- снижения двигательной активности.
При «старых» переломах лучезапястного сустава чаще всего приходится прибегать к хирургическому вмешательству.
Консервативная терапия
Травма лучевой кости без смещения лечится с помощью консервативных мероприятий. Рука фиксируется путем наложения гипса, и при выраженных болях прописываются анальгетики. Если присутствует смещение, то возвращают отломкам естественное анатомическое положение методом репозиции и прочно фиксируют конечность для сращения кости.
Если пострадавший попадает к врачу через несколько недель, как рука была сломана, риск возникновения деформации сустава и развития артроза резко возрастает. Скорость сращения кости по большей мере связана с качеством выполненной иммобилизации. Руку неподвижно фиксируют на 1-1,5 месяца.
В течение всего ношения гипса пострадавшему следует регулярно посещать травматолога, чтобы врач контролировал процесс выздоровления и при надобности изменил стратегию лечения. Также потребуется проведение рентгенографии, что дает возможность вовремя определить вторичное смещение отломков под повязкой и как можно раньше его устранить.
Снимают гипс приблизительно через месяц после травмы. Но пострадавшему придется продолжить лечение. Лицам с травмами лучезапястного сустава требуется обязательное прохождение реабилитации, что поможет восстановить движения в больной руке и предотвратить появление отложенных осложнений, к примеру, необратимых контрактур.
Реабилитация после перелома лучевой кости руки
Хирургическое лечение
В том случае, если уровень повреждения не позволяет прибегнуть к консервативной терапии либо она не принесла планируемого результата, приходится применить хирургические методы. В таком случае выполняется репозиция, которая бывает закрытой или открытой.
При закрытой выполняется сопоставление отломков без совершения разрезов мягких тканей руки. Она малотравматична, характеризуется отсутствием послеоперационных рубцов и быстрым восстановлением.
В качестве консервативной терапии накладывается гипсовая повязка
При невозможности провести закрытую, осуществляется открытая с использованием специально предназначенных винтов либо пластин. Производится аккуратный надрез тканей, обеспечивающий свободный доступ к месту перелома. Отломки фиксируются при использовании специальных приспособлений – титановых пластин, биологически совместимых с тканями.
Они прочно скрепляют отломки, что дает раньше начать заниматься разработкой травмированного сустава, избежав тем самым формирование контрактуры. Этот метод предоставляет возможность уменьшить период ношения гипса либо вообще обойтись без него.
При открытых повреждениях применяются приспособления для внешней фиксации, которые прочно удерживают отломки, предупреждая вторичное смещение. Открытая травма требует хирургического вмешательства не позже 6-8 часов после несчастного случая.
Рана обрабатывается обеззараживающими средствами для предупреждения присоединения инфекции. Фиксирующие аппараты устанавливаются примерно на 1-1,5 месяца, чего вполне хватает для полноценного сращивания кости.
Полное восстановление после перелома запястья занимает до полугода. Во время лечения следует щадить поврежденную руку, максимально снизить физическую активность и выполнять все рекомендации для защиты конечности от повторных травм.
Первая помощь
Арутимол аналоги
На данной странице представлен список всех аналогов Арутимол по составу и показанию к применению. Список дешевых аналогов, а также сможете сравнить цены в аптеках.
- Самый дешевый аналог Арутимол:Тимолол
- Самый популярный аналог Арутимол:Азарга
- Классификация АТХ: Тимолол
| # | Название | Цена в России | Цена в Украине |
|---|---|---|---|
| 1 | Тимолол тимолол Аналог по составу и показанию | 19 руб | 5 грн |
| 2 | Тимолол-МЭЗ тимолол Аналог по составу и показанию | 19 руб | — |
| 3 | Тимолол-Солофарм тимолол Аналог по составу и показанию | 20 руб | — |
| 4 | Офтан Тимолол тимолол Аналог по составу и показанию | 47 руб | 15 грн |
| 5 | Бетаксолол бетаксолол Аналог по показанию и способу применения | 71 руб | — |
При расчетах стоимости дешевых аналогов Арутимол учитывалась минимальная цена, которая была найдена в прайс листах предоставленных аптеками
| # | Название | Цена в России | Цена в Украине |
|---|---|---|---|
| 1 | Азарга бринзоламид, тимолол Аналог по показанию и способу применения | 748 руб | 137 грн |
| 2 | Бетаксолол-Солофарм бетаксолол Аналог по показанию и способу применения | 88 руб | 150 грн |
| 3 | Ксалаком латанопрост, тимолол Аналог по показанию и способу применения | 585 руб | 251 грн |
| 4 | Дуотрав тимолол, травопрост Аналог по показанию и способу применения | 610 руб | 28 грн |
| 5 | Косопт дорзоламид, тимолол Аналог по показанию и способу применения | 707 руб | 199 грн |
Данный список аналогов лекарства основывается на статистике наиболее запрашиваемых лекарственных препаратов
1 Как выглядит перелом на рентгене?
Очертания перелома на рентгенографическом снимке зависят от того, какой конкретно вид перелома произошел. Возьмем несколько примеров.
Если произошел открытый перелом голеностопа или бедра, то на снимке будет виднеться расхождения двух фрагментов кости с проникновением через кожные покровы одного из них.
Другой пример: оскольчатый перелом пальца или кисти руки. В этом случае на снимке будет видно множество мелких костных фрагментов вокруг очага травмы. При этом на фоне осколков могут виднеться затемнения (свидетельствующие об остром воспалительном процессе).
Перелом плеча на рентгеновском снимке
При переломах ноги или предплечья/лучевой кости (независимо от вида травмы) нередко возникают внутренние кровотечения, которые видны на снимке как затемненные пятна. При переломе носа можно увидеть (помимо повреждения костной части) смещение и даже разрыв хрящевой части.
Если сломана челюсть – в месте травмы на снимке будет виднеться продольная или поперечная черная линия (это и есть сам перелом). Если сломана ключица (плечо), то на снимке будет видно разъединение на две части (или более, зависит от тяжести травмы) продолговатой кости.
Если пациент сломал ребра – на снимках будут видны классические переломы реберных костей в одном или нескольких местах (зависит от тяжести травмы). Как правило, переломы ребер на снимках выглядят наиболее понятно (даже для пациента), в отличие от перелома ладьевидной кости или запястья (где много косточек).
1.1 Как выглядит трещина на рентгене?
Самостоятельно пациент трещину на рентгенографическом снимке не заметит (на большинстве костей), если только она не слишком большая. Выглядит она нечетко (из-за сливания с фоном) и в большинстве случаев имеет небольшие размеры (длину и толщину). Если речь идет только о хорошо заметных трещинах: выглядят они как беловатые или, напротив, темноватые линии (полосы) на белом фоне здоровой (неповрежденной) костной ткани.
Понять, что у вас трещина лодыжки или большеберцовой кости – намного легче: такие трещины обычно видно хорошо. Иначе обстоят дела с трещинами в небольших костях (к примеру, мизинца или пяточной кости), где она может быть отображаться короткой беловатой линией.
Перелом лучевой кости на рентгеновском снимке
Например, трещина плохо определяется на ребрах из-за сливания с общим фоном. На пятках они тоже плохо заметны, так как там тоже однотипный фон (много сравнительно мелких косточек). Зато они хорошо видны даже неподготовленному человеку на большеберцовых, лучевых и тазовых костях.
Мелкие трещинки могут быть настолько плохо различимы, что их может не заметить даже врач. Поэтому если при осмотре снимка у пациента не выявлено трещины, но остаются подозрения, желательно обратиться за консультацией к другому специалисту.
1.3 Какие переломы можно увидеть на рентгене?
Если говорить в общих чертах, то рентгенография позволяет обнаружить трещины или переломы в любых костных тканях. Другое дело, что не всегда они хорошо различимы, и для ясности в таких случаях проводится дополнительная компьютерная или магнитно-резонансная томография.
Рентгенография позволяет выявить переломы на следующих костях:
- Нижние и верхние конечности, включая стопы, лодыжки, лучевые кости, пальцы рук и ног.
- Спина: позвоночник, лопатки, ключицы, крестцовый отдел, копчик.
- Тазобедренные кости.
- Грудная клетка: ребра, средостение.
- Череп, включая челюсти, носовые решетчатые кости и даже мелкие косточки ушей (но для этого лучше проводить компьютерную томографию).
Если на рентгенографии видны лишь косвенные признаки повреждения, то показано проведение компьютерной томографии. Если имеется угроза повреждения мягких тканей, сосудов или нервных узлов – дополнительно может проводиться магнитно-резонансная томография (она как раз специализируется на мягких тканях).
Пытаться самостоятельно (без врача) разобрать на снимке характер повреждения – не стоит: без медицинского образования точного состояния кости определить не получится.
Арутимол цена
На нижеприведенных сайтах вы сможете найти цены на Арутимол и узнать о наличии в аптеке поблизости
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6–8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Принципы лечения переломов лучевой кости
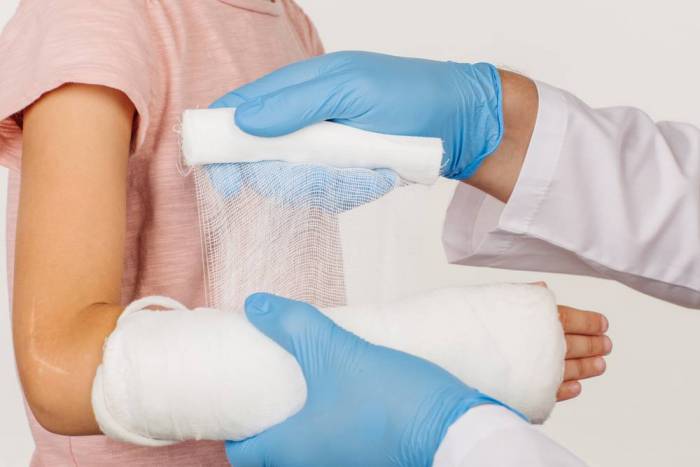
Целью лечения является восстановление анатомической целостности кости и функции поврежденного отдела.
Существует два вида лечения переломов: оперативный и консервативный. К хирургическим вмешательствам стараются прибегать в крайних случаях и при наличии определенных показаний для данного метода лечения.
Переломы лучевой кости классифицируются в зависимости от травматического фактора и индивидуальных особенностей организма пациента.
Ниже рассмотрим некоторые из них.
Перелом без смещения отломков наиболее благоприятен для пациента, не требует хирургического вмешательства и позволяет больному быстро восстановиться. Случается на различной высоте лучевой кости. При изолированном переломе (при целостности локтевой кости) его диагностирование бывает затруднено. Лечение заключается в фиксации места перелома двухлонгетной гипсовой повязкой с последующей заменой ее на циркулярную гипсовую повязку.
Перелом со смещением отломков в определенных случаях требует остеосинтеза (накостного, чрескостного или внутрикостного) пластинами, шурупами, винтами или проволочными швами.
При наличии внесуставных неоскольчатых переломов под местной анестезией проводится ручная репозиция отломков и накладывается двухлонгетная гипсовая повязка. После спадания отека она меняется на циркулярную гипсовую повязку до конца срока иммобилизации.
В некоторых ситуациях переломы лучевой кости сочетаются с вывихом головки локтевой кости. В таком случае помимо репозиции отломков необходимо вправить головку локтевой кости.
Иммобилизация: фиксация гипсовой повязкой от основания пальцев до верхней трети плеча в физиологическом положении.
Переломы лучевой кости в области шейки и головки бывают следующих видов:
- без смещения костных отломков;
- со смещением костных отломков;
- оскольчатый перелом со смещением;
- внутрисуставный перелом.
В первую очередь необходимо диагностировать перелом и узнать, есть ли смещение костных отломков. После этого выстраивается тактика лечения. При отсутствии смещения отломков назначается консервативное лечение, заключающееся в обезболивании и накладывании гипсовой повязки. В случае наличия смещения отломков или раздробления головки кости необходимо оперативное лечение, заключающееся в проведении остеосинтеза.
При раздроблении или оскольчатом переломе головки лучевой кости ее могут удалить. Однако такие меры не практикуются у детей, чтобы не затронуть зону роста кости.
Одним из самых часто встречающихся повреждений предплечья является перелом лучевой кости в типичном месте. Тогда область перелома локализуется в нижней части луча. Данное повреждение получается в результате падения на вытянутую руку при согнутом или разогнутом лучезапястном суставе.
Иммобилизация: от пястно-фалангового сочленения до верхней трети предплечья. Срок: от 1 месяца (перелом без смещения костных отломков) до 1,5—2 месяцев (при смещении отломков).
Лечебная гимнастика: дыхательные упражнения, комплексы гимнастики для свободных от гипсовой повязки суставов с обязательным вовлечением пальцев кисти.
Постиммобилизационный период: упражнения выполняются перед столом с гладкой поверхностью для облегчения скольжения руки. Полезны упражнения в теплой воде, а также бытовые нагрузки, в частности самообслуживание. Необходимо исключить ношение тяжестей и висы. Весьма полезен массаж пораженной конечности.
Очень часто перелом лучевой кости в типичном месте сочетается с отрывом шиловидного отростка. Диагноз ставится по данным опроса, осмотра, пальпации (синдром крепитации отломков), а также итогам рентгенологического исследования.
Смещение шиловидного отростка при переломе может быть не только в тыльную или ладонную область, но и под различными углами. Тактика лечения подбирается строго индивидуально в каждом конкретном случае после проведения рентгенологического исследования, а в некоторых случаях – компьютерной томографии.
Одним из видов лечения данного перелома является ручная репозиция отломков под местной анестезией с последующей гипсовой иммобилизацией конечности. Однако данный подход может вылиться во вторичное смещение костных отломков, что усложнит дальнейшее лечение перелома.
Время ношения гипса на руке при переломе лучевой кости
Пациентов часто интересует вопрос: сколько времени необходимо носить гипс. Данное ограничение движения руки доставляет дискомфорт, неудобство в осуществлении каких-либо действий, вызывает нервное возбуждение.
Когда снимать гипс, решает врач, наблюдая за срастанием кости в период реабилитации. Также учитывается характер травмы (полный или частичный перелом). Чем скорее наступит заживление пораженной кости, тем быстрее будет снята гипсовая повязка. В среднем, период ношения составляет 4-5 недель.
Накладывается гипсовая повязка при переломе вместе с подкладкой из ваты. Желательно сделать подкладку размером с гипсовую повязку. Вначале готовится корсет, при этом раскатывают на ватно-марлевую ленту гипсовый бинт. Делают два первых обматывания бинта, создавая форму, следующие – по спирали. Первый тур гипсовой ленты должен прикрывать следующий. Один на другой накладывают два равномерных слоя, затем проводят моделирование. После чего накладывают 3-4 слоя и снова проводят моделирование. Гипсовыми лангетами укрепляют область плечевой части. Края обрезают таким образом, чтобы человеку было удобно совершать какие-либо движения и свободно управлять здоровой верхней конечностью. В конце ее моделируют в ту часть, где находится ключица, между лопатками, в локтевой части. После того как гипсовая смесь застынет, руку в повязке удерживают бинтом, располагающимся через ладонь.
После длительной иммобилизации при переломе проводят рентгеновское исследование, чтобы определить успешное срастание костей и исключить вторичное смещение в гипсовой циркулярной повязке, а при необходимости принять соответствующие меры с повторным устранением смещения лучевой кости. В случае нарушений проводится оперативное вмешательство.
Как лечить варикозные вены народными средствами?
Что такое лучевая кость
Предплечье (область руки от локтя до начала кисти) состоит из двух схожих по строению костей (на латыни локтевая – ulna, лучевая – radius). Кости предплечья у человека часто становятся буфером при ударе или падении, поэтому вероятность травмы очень высока. Как показывает практика, из-за менее плотной костной ткани, женщины страдают переломами этой зоны чаще, чем мужчины. К группам риска относятся женщины климактерического возраста (от 50 лет) и дети (возраст до 10 лет).
Сопутствующие повреждения при травме лучевой кости:
- вывихи костей, расположенных рядом;
- разрывы связок;
- повреждения локтевой кости.
Где находится лучевая кость
В области предплечья radius – ближайшая «соседка» локтевой кости. Поэтому они взаимосвязаны и зависимы друг от друга. Если ладонь развернута назад при поднятой руке, они обе находятся параллельно, но при развороте ладони в другую сторону кости «перекрещиваются». Луч частично вращается вокруг локтевой, чем обеспечивает поворотную способность (пронацию) и вращательную возможность (супинацию). Кроме того, где находится лучевая кость по положению, можно определить по большому пальцу руки.
Строение лучевой кости
Состоит лучевая из длинного тела (диафиза) и двух концов – дистального и проксимального. Дистальный эпифиз более массивный, на нем расположена суставная поверхность запястья и шиловидный отросток, который соединяется с кистью. Анатомия лучевой кости проксимального конца такова: она состоит из головки и суставной окружности, с помощью которой луч соединяется с костями плеча. Ниже головки расположена шейка лучевой кости, еще ниже – бугристость, к ней прикрепляется двуглавая плечевая мышца. Развитие лучевой происходит за счет возникновения точек окостенения.
Различают три вида граней:
- передняя (край закруглен);
- задняя (край закруглен);
- латеральная (край заостренный, грань направлена к локтевой).
Что должен знать пациент?
Кости предплечья
Кости
предплечья относятся к длинным трубчатым
костям. Их две: локтевая
кость, ulna, лежащая
медиально, и лучевая
radius,
расположенная на латеральной стороне.
Тела обеих костей имеют трехгранную
форму с тремя поверхностями и тремя
краями. Одна поверхность задняя, другая
— передняя и третья у radii
— латеральная, у ulna — медиальная.
Из трех краев один острый. Он отделяет
переднюю поверхность от задней и обращен
в сторону соседней кости, ограничивая
межкостное пространство, отчего его
называют margo interossea. На передней поверхности
тела находится сосудистое отверстие,
foramen nutricium (diaphyseos), ведущее в соименный
канал для сосудов. Кроме этих признаков,
общих для обеих костей, имеется ряд
особенностей для каждой кости в
отдельности.
Локтевая
кость
Локтевая
кость, ulna. Верхний
(проксимальный) утолщенный конец локтевой
кости (эпифиз) разделяется на два
отростка: задний,
более толстый, локтевой отросток,
olecranon, и
передний, небольшой, венечный,
processus coronoideus.
Между этими двумя отростками
находится блоковидная
вырезка, incisura trochlearis,
служащая для сочленения с блоком плечевой
кости. На лучевой стороне венечного
отростка помещается небольшая incisura
radialis —
место сочленения с головкой лучевой
кости, а спереди под венечным отростком
лежитбугристость,
tuberositas ulnae,
место прикрепления сухожилия m. brachialis.
Нижний (дистальныи) конец локтевой кости
несет круглую, с плоской нижней поверхностью
головку, caput ulnae(эпифиз),
от которой с медиальной стороны
отходит шиловидный
отросток, processus styloideus(апофиз).
Головка имеет по своей окружности суставную
поверхность, circumferentia articularis,
место сочленения с соседней лучевой
костью.
Лучевая
кость, radius. В
противоположность локтевой имеет более
утолщенный дистальныи конец, чем
проксимальный. Проксимальный конец
образует округлую головку, caput radii
(эпифиз), с плоским углублением для
сочленения с capitulum
humeri. Треть
или половина окружности головки также
занята суставной
поверхностью, circumferentia articularis,
причленяющейся к incisura
radialis локтевой
кости. Головка луча отделяется от
остальной кости
шейкой, collum radii,
тотчас ниже которой с переднелоктевой
стороны выделяется
бугристость, tuberositas radii (апофиз),
место прикрепления двуглавой мышцы
плеча. Латеральный край дистального
конца (эпифиза) продолжается в шиловидный
отросток, processus styloideus (апофиз).
Находящаяся на дистальном эпифизе суставная
поверхность, facies articularis carpea,
вогнута для сочленения с ладьевидной
и полулунной костями запястья. На
медиальном крае дистального конца луча
имеется небольшая
вырезка, incisura ulnaris,
место сочленения с circumferentia articularis головки
локтевой кости.
Окостенение. Дистальныи
отдел плечевой кости и проксимальные
отделы костей предплечья развиваются
за счет отдельных точек окостенения,
возникающих в шести пунктах: в эпифизах
(capftulum humeri — на 2-м году, caput radii — на 5 —6-м
году, olecranon — на 8 — 11-м году, trochlea — на
9 — 10-м году) и апофизах (epicondylus medialis —
на 6 —8-м году и lateralis — на 12 — 13-м году)
(рис. 44). В trochlea и olecranon точки окостенения
бывают множественными. Поэтому на
рентгенограмме области локтевого
сустава в детском и юношеском возрасте
наблюдается большое число костных
фрагментов, наличие которых усложняет
дифференциальную диагностику между
нормой и патологией. В силу этого знание
особенностей окостенения области
локтевого сустава является обязательным.
К 20 годам наступают синостозы. В случае
неслияния костного ядра olecrani с локтевой
костью может остаться у взрослого непостоянная
кость, os sesamoideum cubiti, или patella cubiti.
 Перелом лучевой кости со смещением
Перелом лучевой кости со смещением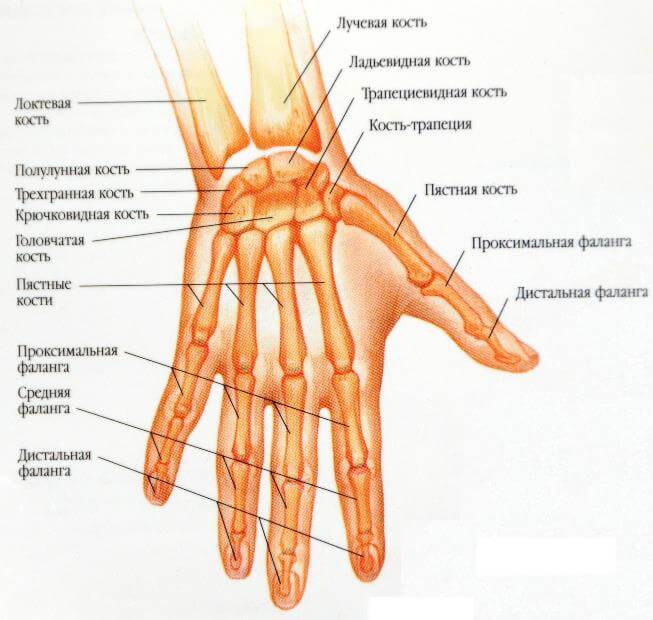 Перелом головки лучевой кости
Перелом головки лучевой кости Чем можно заменить гипс при переломе лодыжки
Чем можно заменить гипс при переломе лодыжки

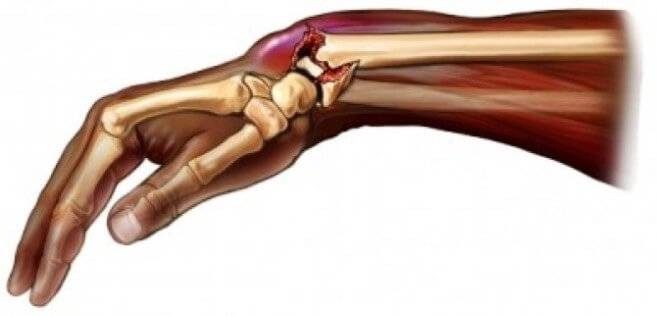 Перелом лучевой кости руки
Перелом лучевой кости руки Оскольчатый перелом лучевой кости
Оскольчатый перелом лучевой кости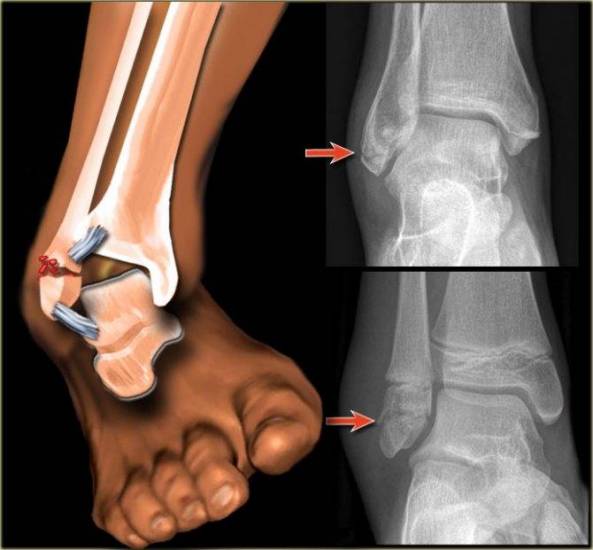 Через сколько можно снять гипс при переломе пальца на ноге
Через сколько можно снять гипс при переломе пальца на ноге Последствия перелома лучевой кости со смещением и правильная реабилитация
Последствия перелома лучевой кости со смещением и правильная реабилитация