Содержание
Лечение пальцев кисти
Лечение разрыва сухожилий разгибателей пальцев руки в 90% случаев происходит консервативно. Если консервативную терапию начать не позднее, чем через 24 часа с момента получения травмы, можно достичь полного восстановления поврежденных волокон.
рекомендуют использовать двойное лечение (
Хирургическое лечение применяют только после отсутствия эффекта от консервативной терапии, в случаях, когда травма застарела, когда необходимо проводить пластику для восстановления целостности сухожилия.
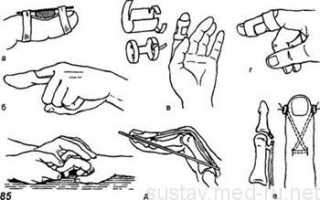
Без операции: использование шины и гипсовой повязки
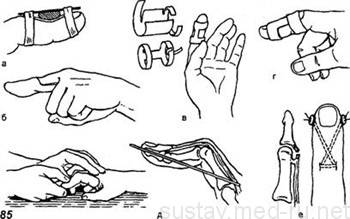
Вариант шины для лечения разрыва разгибателя пальцев
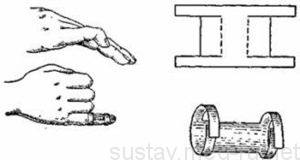
Классическим методом консервативного лечения разрыва сухожилия разгибателя является наложение шины или гипсовой повязки в положении максимального разгибания дистальной фаланги пальца (при разрыве в дистальной фаланге). С этой целью можно применять специальные подкладки под палец или шину Розова.
При раннем начале консервативной терапии срок наложения гипса занимает 21–30 дней. При позднем начале лечения – 45–60 дней.
Разрывы в средней и проксимальной фаланге лечат подобным образом, но иммобилизовать необходимо весь палец. Срок ношения фиксатора тот же.
Шину для фиксации пальца с травмами сухожилий делают следующим образом:
- на нижнюю поверхность пальца подкладывают твердую основу (доску, холодный пластик);
- под конечную фалангу кладут подушечку, или изначально подгоняют форму холодного (низкотемпературного) пластика;
- фиксируют палец при помощи гипса или специального пластыря.
Согласно последним данным, лечение свежих разрывов сухожилий разгибателей не требует применения шин или фиксаций с разгибанием конечной фаланги (исключение только при переразгибании в конечном суставе пальца).
Хирургическое вмешательство: сшивание и фиксирование спицей
Сшивание сухожилий конец в конец
Хирургическое лечение заключается в том, что разрыв сшивают при помощи специальных восьмерочных швов или «конец в конец». Вторым этапом хирургического лечения является применение специальной фиксирующей спицы. Спица проводится от дистальной фаланги до проксимальной. Вынимается через 2–5 недель.
Сшивают сухожилия в случаях неэффективности фиксации, при застарелых травмах, которым более двух месяцев. Для восьмерочных швов делают несколько отверстий в сухожилии. Через них проводят конец другого сухожилия (получается фигура цифры восемь) и сшивают. Когда сухожилие слишком короткое, делают пластику из окружающих тканей или кусочков других сухожилий (аутотрансплантатов). Операция необходима также при отрыве костных фрагментов, при вывихе дистального и среднего сустава пальца.
После выписки из стационара
Выписка из стационара происходит через 1–2 дня. В легких случаях больного могут отпустить домой после наложения фиксирующей шины.
На протяжении всего срока ношения фиксатора или спицы движения в пальце необходимо максимально ограничить. При возникновении болевых ощущений можно пить препараты из группы НПВС: Ибупрофен 200–600 мг в день (1–3 таблетки, максимальная доза 800 мг), Диклофенак 50–75 мг (можно в уколах или таблетках, доза не меняется).
После снятия фиксаторов можно применять разогревающие мази (Бадяга, мазь Живокоста, Капсикам). Согревающие мази улучшают кровоток, ускоряют окончательное восстановление функции поврежденного сухожилия. Наносить ежедневно, держать в течение 20–30 минут, не втирать в кожу.
Самые эффективные средства для улучшения памяти и стимуляции мозга
Отличительные признаки недуга
Отличительными чертами патологии являются следующие признаки:
- Интенсивный болевой синдром.
- Деформация сустава.
- Отечность и изменение оттенка кожи в пораженной области.
- Ухудшение или полная потеря подвижности пальца.
Еще одна распространенная патология, которая приводит к потере подвижности пальцевого сустава, – синдром вибрационной болезни. Ею страдают работники профессий, связанных с вибрацией, например водители, бурильщики, резчики камней и т.д.

Современные молодые люди часто обнаруживают у себя туннельный синдром. Наиболее подвержен этому заболеванию мизинец на правой руке. Объясняется появление патологии неправильным положением кисти руки при работе за компьютером.
Часто причиной того, что не разгибается палец на руке, становится перелом пальца. При некорректном лечении пальцы теряют подвижность. Чаще всего ломается указательный палец на правой руке.
Именно по этой причине иногда у ребенка не разгибается палец на руке.
Выделяется также ряд патологических состояний, при которых теряется возможность разгибать фаланги пальцев. Наиболее частые случаи в медицинской практике описаны далее.
Общее описание
Непосредственная причина — сужение сухожильного влагалища в области кольцевидной связки с ближней стороны основного сустава пальца либо утолщение сухожилий. Этому способствуют:
- генетическая детерминация;
- системные заболевания соединительной ткани;
- патология обмена веществ;
- перенапряжение пальцев рук в условиях трудовой деятельности.
Основные причины травмы
При полном вывихе сустав полностью покидает сочленение, суставные поверхности костей смещаются, и происходит разрыв суставной сумки, при этом повреждаются связки. При подвывихе они частично соприкасается. Вывих мизинца на руке может сочетаться с переломом фаланги, разрывом суставной сумки, отрывом сухожилия с фрагментом пястной кости.
В зависимости от того как уровень пальца поврежден вывихи классифицируют следующим образом:
- Вывих основного сустава. В этом случае суставная поверхность смещена относительно головки пястной кости;
- Вывих среднего сустава. Поверхность фаланги пальца смещается относительно основного сустава;
- Вывих ногтевой фаланги. Смещение происходит относительно среднего сустава.
В зависимости от того куда направлены смещенные суставные поверхности вывихи подразделяют на тыльные, ладонные и боковые.
На вывих мизинца указывают следующие симптомы:
- Сильная боль, в области пальца отдающая на всю кисть;
- Деформация пораженного пальца;
- Нарушение функций сгибания и разгибания пальца;
- Отек и покраснение в области травмированного сустава, при этом сам палец становится бледным и синюшным;
- В некоторых случаях палец немеет.
В быту человек может получить травму, например, открывая дверь, падая на скользкой поверхности или при неаккуратном движении в переполненном транспорте. Данная проблема объясняется тем, что связки и мышцы не предназначены для резких и больших нагрузок.
Другими словами они не способны удержать сустав в нужном месте, под воздействием определенной силы.
Что делать при вывихе? Травмировать палец может каждый человек, поэтому важно знать, как правильно действовать в данной ситуации. При вывихе разрешены следующие самостоятельные действия:
- если на пальце есть украшения, то их можно попробовать аккуратно снять;
- поврежденный палец необходимо, с помощью бинта, надежно зафиксировать к здоровому пальцу;
- к поврежденному участку нужно приложить холод;
- к приезду скорой помощи лучше не принимать обезболивающий препарат, так как он устранит болевой синдром и медикам будет сложнее установить диагноз;
- вызвать бригаду скорой помощи или самостоятельно добраться в больницу.
Важно! Во время оказания первой помощи запрещено самостоятельно дергать палец или пытаться его как-то вправить. Такие действия могут только усугубить состояние пострадавшего
Чтобы лучше понять суть травмы, нужно углубиться в анатомию кисти. Всем известно, что рука состоит из большого, указательного, среднего, безымянного пальца и мизинца.
Строение всех пальцев кроме большого:
- Пароксимальная (основная) фаланга примыкает к кости;
- Ногтевая (дистальная) – находиться на кончиках пальцев;
- Средняя фаланга размещена между основной и ногтевой.
Виды вывиха в зависимости от локализации травмы:
- Пароксимальной фаланги – смещается поверхность основной фаланги и головки пястной кости;
- Средней фаланги – смещена пароксимальная и средняя фаланга относительно друг друга;
- Дистальной фаланги – перестают совпадать друг с другом средняя и ногтевая фаланги.
Кроме того, вывих бывает боковым, тыльным и ладонным. При полном вывихе суставные поверхности полностью смещены, а при подвывихе – не полностью.
Чаще всего повреждается указательный, средний, безымянный палец или мизинец в области средней фаланги. Не такая распространённая травма большого пальца. Эта травма характерна как для спортсменов, так и для обычных людей.
Если не сгибается палец на руке, то причиной может быть травма, причем как свежая, так и полученная некоторое время назад. Боль и скованность в пальцах рук вызывают патологии воспалительного и не воспалительного характера.
Наиболее часто травмируются большие пальцы, причем как на руках, так и на ногах. Травматический вывих может произойти в результате падения, особенно на раскрытую ладонь или непосредственно на область большого пальца, а также в случае прямого резкого удара.
Коррекция синдрома щелкающего пальца
Возможно консервативное и хирургическое лечение болезни Нотта. Если палец полностью потерял подвижность, без операции не обойтись. Но если сгибание и разгибание еще возможно, стоит попробовать консервативные методы коррекции патологического состояния. Вылечить синдром щелкающего пальца на ранней стадии и полностью восстановить функции конечности вполне реально.
Для того чтобы определиться, как лечить стенозирующий лигаментит с наилучшим результатом, очень важно правильно поставить диагноз на раннем этапе развития болезни. Для дифференциации от артрита и других заболеваний со схожими симптомами применяют рентгенографию
В первую очередь больной руке необходим полный покой, чтобы обеспечить возможность тканям восстановить свою физиологическую целостность. На первой стадии развития патологии, если болевой синдром отсутствует, необходимо направить все усилия на укрепление пораженного сухожилия, связок и мышц. С этой целью применяют:
- фиксацию в физиологическом положении;
- лечебный массаж;
- специальную гимнастику и рефлексотерапию.
Лечение в домашних условиях может включать самомассаж и гимнастику.
Как делать самомассаж
Перед сеансом массажа необходимо сделать теплую расслабляющую ванночку для поврежденной руки с морской солью и эфирными маслами. Для этого в 1 л воды растворяют 3 ч.л. морской соли и добавляют по 2–3 капли эфирных масел шалфея и тысячелистника. Массаж проводят следующим образом:
Большим пальцем здоровой руки делают кругообразные поглаживающие движения на внутренней стороне больной ладони, затем растягивают пораженную кисть, разводя пальцы в стороны.
Круговыми движениями большого пальца здоровой руки размять тыльную поверхность поврежденной кисти, уложив ее на пальцы здоровой руки, разогнуть пальцы, размять область запястья
Движения должны быть аккуратными, но ощутимыми.
Максимально отклонить больную кисть назад, разгибая запястный сустав, важно, чтобы процесс не вызывал болевых ощущений.
Внутреннюю сторону ладони размять круговыми движениями большого пальца здоровой руки, начиная от запястья и продвигаясь через подушечку большого пальца к основанию мизинца. Повторить процедуру на тыльной стороне ладони.
Проработать все пястные кости, связки, сухожилия и фаланги пальцев.
Большим и указательным пальцами здоровой руки каждый палец больной кисти обхватить с боков и провести с нажимом от верхушки к основанию, затем повторить движение на лицевой и тыльной поверхностях пальцев.
Раздвинуть пальцы больной руки и проработать промежутки между ними, чередуя поглаживания и надавливания.
Закончить массаж растиранием каждого пальца и кисти целиком.
Лечебная гимнастика
Больной руке также необходима лечебная гимнастика. Чтобы вылечить заболевание, упражнения нужно делать регулярно, повторяя каждое по 20–30 секунд. Гимнастика включает следующие приемы:
- В положении сидя поставить руки локтями на стол и потрясти ладонями.
- На уровне груди прижать ладони друг к другу, локти развести в стороны, образуя предплечьями прямую линию. По очереди надавливать пальцами одной руки на пальцы другой, заставляя их разгибаться.
- В той же позе, не размыкая пальцев, развести и свести запястья несколько раз.
- Потрясти ладонями и повторить второе упражнение с большей силой нажатия.
- В том же положении, не размыкая запястий, разводить и сводить пальцы.
- Снова поставить руки локтями на стол, совершать вращательные движения кистями, поиграть пальчиками на воображаемой дудочке.
Иные методы
Для снятия воспаления принимают нестероидные противовоспалительные препараты, которые можно приобрести без рецепта. Каждые 6 часов можно принимать Ибупрофен в дозе 0,2–0,4 г. Можно использовать и Напроксен. Его принимают по 0,5–0,75 г 2 раза в сутки в острой стадии заболевания и по 0,5 г дважды в день в качестве поддерживающей терапии.
Лечение болезни Нотта может включать применение сухого тепла. Для этого в духовом шкафу или в микроволновой печи разогревают поваренную соль в полотняном мешочке. Руку располагают ладонью вверх и помещают в нее соль. После того как мешочек остынет, руку необходимо завернуть в шерстяную ткань, чтобы не допустить быстрого охлаждения.
Проведение реабилитации
Последний этап лечения, реабилитация после травмы, не менее значим, чем все предыдущие. Именно на данном этапе возможно максимально разработать травмированное сухожилие и добиться полного восстановления функциональности пальца и всей кисти.
Реабилитация – это комплексный лечебный метод, который включает в себя несколько направлений:
- Движения в фиксирующей повязке (пассивные или активные сгибания-разгибания). Эти упражнения, вид которых зависит от типа порванного сухожилия, выполняются на этапе иммобилизации и постепенно подготавливают сухожилие к ее прекращению.
- Повязка из эластичного бинта, снижающая послеоперационный отек.
- восстановление мелкой моторики: упражнения по захвату или перемещению предметов на столе (монеты, камешки, фасолины).
- Использование кистевого эспандера, что помогает восстановить мышечную силу и улучшить кровообращение в кистях.
- Разминание пальцами куска пластилина.
- Массаж.
- Физиотерапевтические процедуры.
Например, вязание, как и специальные упражнения для пальцев, помогает в реабилитации после разрыва сухожилия.
Эти меры реабилитации сначала необходимо осуществлять под контролем врача или инструктора. Затем, при правильном усвоении всех упражнений по разработке пальца, их можно проводить и самостоятельно. Главное, что обеспечит эффективность лечения, – это его быстрое начало, комплексный подход, длительное и неукоснительное выполнение пациентом врачебных назначений.
Осложнения
Деформация пальца
Осложнения возникают по двум причинам: отсутствие терапии и неправильное лечение. В первом случае, спустя более двух месяцев без лечения, возникает застарелая травма сухожилия, которая не лечится консервативно. Из‐за длительности процесса, концы сухожилия покрываются фибрином и склерозируются. Многие спрашивают, поможет ли шина при застарелой травме разгибателя пальца. При таком изменении срастание концов даже при идеальном контакте невозможно, то есть шина не поможет. В таком случае единственным вариантом является хирургическая пластика с высеканием изменённых структур.
При неправильном лечении может наступить деформация пальца (суставная деформация) без возможности восстановления подвижности. Такое часто бывает, когда разрыв происходит совместно с вывихом или повреждением сустава. Если в момент наложения фиксации не вправить вывих или не вылечить повреждения сустава, в нём развиваются дегенеративные изменения, а двигательная функция постепенно пропадает.
Если есть открытые повреждения костной ткани, возникает риск развития остеомиелита или флегмоны. Для профилактики таких заболеваний делают высечение, промывают рану.
Лечение патологии
В зависимости от того, на какой стадии развития находится заболевание, врач решает, чем и как лечить фиброматоз.
Комплекс лечебных мероприятий предусматривает:
Консервативная терапия
При обращении за медицинской помощью важно учитывать, что исключительно медикаментозные препараты не способны оказать серьезного влияния, когда пациенту до конца не разогнуть пальцы. Действие лекарственных средств направлено на снижение симптоматики, в то время как для получения максимального эффекта требуется комплексное лечение
Предупредить атрофию мышц и усилить кровообращение может лечебный массаж и гимнастика, которая в значительной степени повышает подвижность сустава и растяжимость апоневроза. Однако во время этих процедур необходимо внимательно следить за состоянием пациента. Когда во время упражнения ему очень больно, занятие прекращается.
Для улучшения обменных процессов в кистях и усиления нервной проводимости рекомендуются физиотерапевтические мероприятия (электрофорез, грязевые и парафиновые ванны, аппликации с озокеритом и т.д.). Помимо этого, для фиксации пальцев в разогнутом положении используются ортопедические шины.
Хирургическое вмешательство
При необходимости операцию (апоневрэктомию) лучше проводить в самом начале развития патологий, что делает ее менее травматичной, ускоряя процесс реабилитации:
- для того чтобы палец выпрямился, требуется иссечение ладонных фасций и фиброзных тяжей с последующей пластикой;
- при 2 и 3 стадии контрактуры Дюпюитрена выполняется радикальная апоневрэктомия, позволяющая восстановить подвижность пальца;
- при 4 стадии заболевания даже хирургическое вмешательство не гарантирует полного излечения. В этом случае операция значительно облегчает состояние пациента, однако не способна привести к полному разгибанию пальца;
- при небольшом размере рубцовой ткани в ходе операции используется местная анестезия, а реабилитационный период не превышает 10 дней;
- в тяжелых случаях, когда даже после апоневрэктомии воспалительный процесс в пальцах продолжается, и они не разгибаются, требуется повторная операция, а реабилитация затягивается на несколько недель;
- иногда фаланга пальца ампутируется для того, чтобы разросшаяся соединительная ткань не сдавливала нервные окончания и кровеносные сосуды.
Для профилактики развития воспалительных процессов в кисти необходимо избегать травмирования сустава, нормализовать режим отдыха и труда, а также питание
Немаловажное значение имеет своевременная санация хронических очагов инфекции, способных привести к патологиям мышечных и суставных тканей. Соблюдение всех врачебных рекомендаций и забота о собственном здоровье значительно снижает риск развития фиброматоза и других заболеваний суставов
«Не разгибается палец на моей руке!» — с такими жалобами пациенты обращаются к врачу. Состояние неприятно, а иногда болезненно, и может иметь негативные последствия, если не предпринять меры вовремя.
Для выполнения любой простой работы по дому (пришить пуговицу, завязать шнурок), необходимо, чтобы пальцы слушались. Если у человека не разгибаются пальцы, это говорит о том, что у него имеется какое-либо заболевание. Расскажем о самых распространенных болезнях, которые могут стать причиной того, что у человека не гнется палец.
Симптоматика
Клиническая картина при разных патологиях, во время которых пациент не может сгибать/разгибать пальцы, отличается. Например, при контрактуре Дюпюитрена на ладони появляются узелки (5 – 10 мм), которые напоминают мозоли. Именно эти образования нарушают подвижность 1 или 2 пальцев. Как правило, больной не может разгибать безымянный палец и мизинец. На ранней стадии образования никак себя не проявляют, но со временем они превращаются в рубцы, которые увеличиваются, распространяются на новые участки. Они приводят к деформации кисти и ограничению подвижности пальцев.
При болезни Нотта не разгибается палец на руке, во время движения слышится щелчок, у основания пальца формируется округлое образование.
При болезни Нотта слышится щелчок при движении пораженным пальцем, а у его основания появляется округлое образование
Выраженность симптомов зависит от стадии патологии:
- 1 стадия – подвижность пальца слегка ограничивается, слышится щелканье.
- 2 стадия – палец разгибается при усилии пациента.
- 3 стадия – отдельные части кисти не удается разогнуть;
- 4 стадия – наблюдается необратимое ограничение подвижности.
Гигрома проявляется округлым подкожным образованием на кисти, которое напоминает горошину или вишню. Она длительное время не доставляет дискомфорта, но через некоторое время может провялятся дискомфорт и боль. Образование может исчезать и вновь появляться. Это связано с тем, что жидкость из гигромы перетекает в полость сустава.
При тендовагините де Кервена поражается шиловидный отросток лучевой кости и большой палец. Пораженный участок болит, особенно при движении I пальцем. Дискомфорт чаще возникает по ночам, в запущенных случаях болевой синдром становится постоянным. Также наблюдается отек в очаге воспаления.
Для туннельного синдрома характерно онемение, боль, проблемы со сгибанием/разгибанием. Больной не может удержать в руках ручку, иголку и другие мелкие предметы.
При полиартрите пальцы не разгибаются до конца, возникает боль, онемение, отек, покраснение. Также формируются узелки на пораженном участке.
После перелома или пореза руки существует риск повреждения сухожилия разгибателя. Обратиться к врачу следует, если после травмы согнулся палец на руке, а разогнуть его не удается. Патология часто сопровождается болью и онемением. В большинстве случаев повреждается большой палец, чуть реже – указательный, средний, безымянный палец или мизинец.
Боль в кисти руки при сгибании
Осложнения
Если не лечить ушиб – возможны последствия:
- выбитый сустав без фиксации не примет первоначального положения;
- необработанные ссадины могут быть инфицированы;
- развитие посттравматических изменений артритного характера;
- от удара разрушиться хрящевое покрытие, произойдет дегенеративное изменение сустава;
- развитие синовиита, при котором сустав утолщается, что ограничит его подвижность.
Чтобы не допустить травматическую ситуацию, достаточно соблюдать правила техники безопасности. Если травма произошла – не заниматься самолечением. Только доктор может правильно поставить диагноз и назначить нужное лечение.
Даже незначительное повреждение пальца может повлиять на подвижность всей конечности. Необходимость с самого начала разрабатывать травмированную область объясняется ее активным использованием в повседневной жизни.
Если после перелома пальцы не разгибаются, прежде всего, пациенту следует обратиться к специалисту для проведения дополнительного диагностического исследования. Таким образом, возможно не только определить, в чем заключается проблематичность восстановительного периода, но также и контролировать процесс срастания кости с нарушенной целостностью.
Современная медицина выделяет несколько возможных факторов, способных привести к дисфункции поврежденной области. В первую очередь спровоцировать подобную проблему, что не гнется палец после перелома, может продолжительное положение конечности в неподвижном состоянии.
httpv://www.youtube.com/watch?v=embed/bdwk4H9V_KI
Необходимо отметить, что более сложными считаются переломы со смещением. В таких случаях лечение требует намного больше времени и применения хирургического вмешательства, из-за чего приступить к реабилитационным процедурам больному приходится позже.
Больше время может понадобиться, если после перелома не гнется палец на руке, через механизм полученного повреждения. В случае падения тяжелого предмета или сильного прямого удара травмироваться могут не только кости фаланг, но также соседние кровеносные сосуды и ткани.
Таким образом, во время назначения лечения врачу-травматологу стоит уделить внимание не только схеме восстановления нарушенной целостности и функциональности пальца, но также предупреждению развития последствий, возможности попадания инфекций в организм человека или нарушений кровеносной деятельности. Заподозрить вышеуказанные осложнения довольно легко даже невооруженным глазом, поскольку у пациента могут наблюдаться следующие симптоматические проявления сопутствующих проблем со здоровьем:. Заподозрить вышеуказанные осложнения довольно легко даже невооруженным глазом, поскольку у пациента могут наблюдаться следующие симптоматические проявления сопутствующих проблем со здоровьем:
Заподозрить вышеуказанные осложнения довольно легко даже невооруженным глазом, поскольку у пациента могут наблюдаться следующие симптоматические проявления сопутствующих проблем со здоровьем:
- существенная отечность;
- синюшный цвет области повреждения;
- ощущение онемения;
- ограниченность пациента в движениях.
Перед тем, как согнуть пальцы после перелома, необходимо удостовериться в том, что кости фаланг смогли срастись правильно после полученной травмы. Только после этого можно приступать к активной разработке функциональности поврежденной конечности.
httpv://www.youtube.com/watch?v=embed/k8C_BaNU8jU
Следует подчеркнуть, что назначаемые лечебные и восстановительные процедуры должен назначать квалифицированный врач в зависимости от индивидуальных особенностей организма.
 Болит большой палец на ноге возле ногтя: возможные причины, методы лечения
Болит большой палец на ноге возле ногтя: возможные причины, методы лечения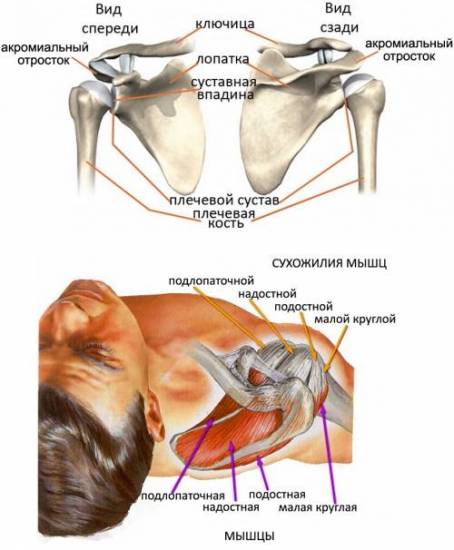 Ротаторная манжета плечевого сустава: определение, строение, виды, выполняемые функции, анатомия, физиология, возможные заболевания и методы лечения
Ротаторная манжета плечевого сустава: определение, строение, виды, выполняемые функции, анатомия, физиология, возможные заболевания и методы лечения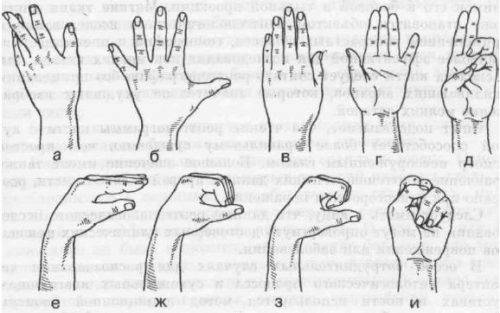

 Болит кость на ноге: возможные причины, диагностика и методы лечения
Болит кость на ноге: возможные причины, диагностика и методы лечения Гигрома кисти руки: фото, методы лечения, отзывы
Гигрома кисти руки: фото, методы лечения, отзывы Как проявляется остеохондроз копчика? методы лечения заболевания
Как проявляется остеохондроз копчика? методы лечения заболевания Заболевания плечевого сустава. виды патологического процесса, симптоматика и современные методы лечения
Заболевания плечевого сустава. виды патологического процесса, симптоматика и современные методы лечения