Содержание
- 1 Польза и вред
- 2 Действие лазера на суставы
- 3 Чем опасен артроз коленного сустава
- 4 Операция при гонартрозе
- 5 Механизм действия лазера при артрозе
- 6 Кому запрещено лечение лазером
- 7 Виды фиксирующих повязок
- 8 Кому показана процедура?
- 9 Возможные осложнения
- 10 Употребление сахара при заболевании панкреатит
- 11 Лечение патологий суставов и позвоночника лазером
- 12 Лечебный эффект от лазеротерапии
- 13 Противопоказания
- 14 Состав перги
- 15 Основные направления
- 16 Растворы Димексида и медицинской желчи
- 17 Что лечит лазер?
Польза и вред
Лазер для лечения суставов приносит неоспоримую пользу, улучшая состояние пораженных тканей и стимулируя их регенерацию. Лазерная физиотерапия назначается при артрите, артрозе, остеохондрозе, периартрозе, а также в качестве вспомогательной терапии при повреждении плечевого, локтевого, коленного и тазобедренного сустава.
Но такой метод терапии может нанести больному вред. Если у человека диагностирована онкология, сеансы прогревания усиливают рост, размножение и метастазирование раковых клеток, поэтому при таком заболевании лазеролечение не назначается.
Все воспалительные и гнойные осложнения будут протекать активнее под воздействием лазерных лучей, поэтому пока состояние полностью не нормализуется, назначать этот метод противопоказано.
Артрозом называется заболевание, представляющее собой заболевание суставов, которое происходит в результате деструкции хрящевых тканей.
Изменения в коленом суставе при артрозе
При артрозе коленного сустава наблюдается деградация тканей колена, а именно хряща. Для эффективного лечения артроза, необходимо сначала определить причины его появления.
Процесс избавления организма от недуга занимает длительное время, а результат зависит от различных деталей. Сюда можно отнести разновидность артрозов, предпосылки, способные спровоцировать болезнь, уровень заболевания.
Лечение протекает комплексным методом и одновременно состоит из медикаментозного подхода, а также немедикаментозного. В исключительных ситуациях может понадобиться хирургическое вмешательство.
К причинам, вызывающим артроз в коленном суставе, в первую очередь относят механическое влияние. Известно, что сустав колена отвечает за основную нагрузку в процессе движения, и вообще на него возлагается вся тяжесть тела.
В момент движения и при тяжести тела суставный хрящ сдавливается, при этом прежняя жидкость тканей сустава выступает наружу, а когда тело приходит в спокойное состояние, новая синовиальная наполняющая жидкость впитывается в сам хрящ.
В наше время ученые точно еще не доказали подлинное появление артроза коленного сустава. Считается, что причиной возникновения могут быть генетические особенности организма.
В основном артроз встречается у женщин, которые восприимчивы к проблемам с костьми и суставами. У людей старшего поколения артроз чаще всего появляется, если имеются проблемы с избыточным весом.
Всего различают два вида артроза: первичный и вторичный. Первый появляется в связи с регенерацией клеток в хрящевой ткани. Возникает это в результате плохого кровоснабжения коленного сустава, также из-за больших физических нагрузок, у людей, которые ведут активный образ жизни.
Ко второму виду приписывают артроз, когда коленный сустав уже пострадал от болезни. Под воздействие вторичного артроза попадают люди, занимающиеся спортом, профессия которых зависит от физической работы, или ранее у которых были травмы колена.
Ревматоидный артрит способствует появлению артроза, возникает в связи с деструктивными нарушениями в скелете, с изменением структуры тканей в хрящах и суставах, что считается обычным явлением процесса старения организма человека.
В период болезни происходит угнетение аутоиммунной работы суставов, учитывая то, что главной задачей выздоровления остается механическое возобновление суставов.
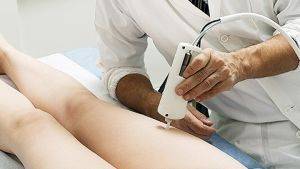
Действие лазера на суставы
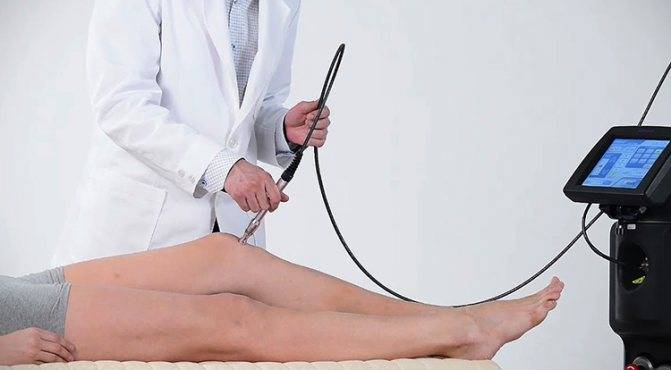
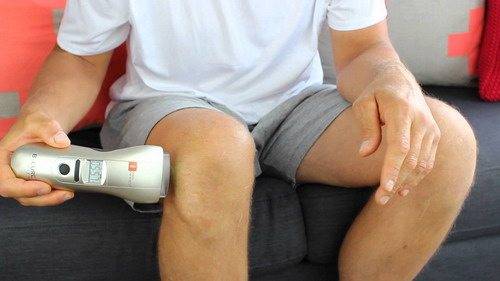
Лазеротерапия — разновидность физиотерапии, которая основана на применении усиленного светового потока, обладающего определенными характеристиками. Лазерный луч способен проникать глубоко в ткани, обеспечивая необходимое терапевтическое воздействие.
Лечение лазером осуществляется несколькими методиками
Как лазер действует на суставы при лечении? Механизм воздействия довольно прост и заключается в одновременной направленности световых пучков на такие области:
- непосредственно на поврежденный участок;
- акупунктурные точки — биологические активные участки. Воздействие на них помогает нормализовать функционирование отдельных органов, систем либо всего организма;
- дерматомы — участки кожного покрова, иннервируемые различными спинномозговыми нервами.
Воздействие световым лучом на эти зоны меняет их электропроводимость, приводя их в возбужденное состояние, улучшает реагирование организма на медикаментозные средства.
Эти процессы уменьшают период воспаления и способствуют восстановлению. Благоприятное воздействие лазера обеспечивает уменьшение боли и воспаления в суставных тканях, улучшение функциональности сустава, регенерацию хрящевой ткани.
Также метод позволяет предотвратить развитие дистрофических изменений и инвалидизации больного.
Терапевтический эффект зависит от длины волны, времени воздействия и плотности светового пучка. Также действенность зависит от разновидности применяемой терапии:
- Контактная — при процедуре аппарат легко касается кожного покрова.
- Контактно-компрессионная — во время сеанса для получения лечебного эффекта к пораженной области прикладывается лазерный проводник.
- Дистанционная либо бесконтактная — излучатель воздействует на небольшом расстоянии от тела человека.
Также нередко назначается сочетание лазеротерапии и магнитотерапии. Терапевтический эффект является максимальным, при этом противопоказания сводятся к минимуму.
Для этих целей существуют даже специальные лазеро-магнитные приборы для лечения суставов, в конструкции которых заложено одновременное воздействие магнитным полем и лазерным лучом.
Чем опасен артроз коленного сустава

Помочь тогда сможет лишь операция по эндопротезированию, что не всегда возможно в связи с дороговизной и массой противопоказаний к ней. Поэтому важнее всего при артрозе колена поддерживающее лечение, позволяющее остановить процесс разрушения хряща.
Медикаментозная терапия при любом виде артроза имеет множество побочных эффектов и противопоказаний.
Особенно это относится к нестероидным противовоспалительным препаратам (НПВП), используемых при любых суставных болях (ибупрофен, диклофенак, нимесулид и др.) При многих заболеваниях использование НПВП вообще противопоказано (патологии почек, печени, желудка). Метод лазеротерапии при артрозе коленного сустава имеет максимум положительных результатов и минимум противопоказаний.
Операция при гонартрозе
Прибегают к операции в крайних случаях, когда другие способы не дали результата либо в запущенном случае, когда пациент поздно обратился к врачу и уже нет смысла терять время на прием медикаментов.
В настоящее время широко используется артроскопия — это менее травматичная процедура, позволяющая устранить разрушенные части сустава и вернуть больному возможность нормально передвигаться. Рекомендуется она на ранних стадиях, когда деформация не столь выражена. Радикально справиться с проблемой она не в состоянии. Ее задача — продлить жизнеспособность колена, особенно, у молодых пациентов.
Механизм действия лазера при артрозе
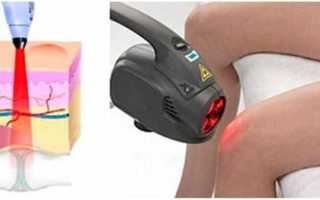
Биомолекулы клеток организма, поглощая энергию лазерного излучения, начинают активную деятельность. Как только их электроны приходят в исходное положение, испускаются кванты, которые возбуждают соседние молекулы. Все это обеспечивает проникающую силу лучей.
Биомолекулы в активном состоянии увеличивают свою реакционную способность, что побуждает их ускорять внутриклеточный метаболизм. Оболочка микроорганизмов дестабилизируется и разрушается, что вызывает их гибель и приводит к выздоровлению.
Лечение лазером приводит к изменениям и со стороны системы крови: тепловое воздействие ускоряет микроциркуляцию, а соединительная ткань и миоциты формируют новые капилляры, питающие хрящ сустава.
Ультрафиолетовый или инфракрасный луч, который используется для лечения гонартроза, проникая в ткани, стимулирует репаративные процессы в пораженных тканях хрящей. Так происходит быстрое выздоровление пациента. Механизм действия лазерного излучения при артрозе заключается в следующем:
- Благодаря его действию, происходит стимуляция активности клеток хрящевой ткани на пораженном участке и восстанавливается их способность к естественному размножению.
- Новообразованные клетки тканей сустава формируют слой, который создает живую защиту поверх пораженного. Так происходит процесс блокирования развития артроза.
- Таким способом происходит регенерация тканей вокруг больного сустава.
Кому запрещено лечение лазером
3 метода лазерной терапии
Для предотвращения повторного развития дегенерации коленного сустава рекомендуется провести дополнительно 4 курса лечения в течение года.
Медицинские работники придерживаются определенного алгоритма в проведении лазеротерапии на коленном суставе при гонартрозе:
- Первые 10 процедур больной должен проходить ежедневно. В течение 10 дней на патологический участок воздействует лазерный луч с частотой 50 Гц.
- Дальнейшие процедуры проводят в течение 14 дней, посещая врача через день. На этих процедурах лечение гонартроза производят лучом с частотой 80 Гц.
- Третий этап рекомендуется проходить только больным с тяжелым запущенным заболеванием. Такой курс имеет продолжительность 10 дней, а частота воздействующего на колено луча лазера равна 600 Гц.
При гонартрозе рекомендуется совмещать различные методы физиотерапии с лечением медикаментами.
В ситуациях, когда несколько разных процедур назначено на один и тот же день, необходимо делать перерыв между сеансами минимум на 30 мин.
Лечение лазером может использоваться при выявлении следующих патологий опорно-двигательного аппарата:
- Артрит. Лазеротерапия будет эффективна для разных форм заболевания (ревматоидного, подагрического, посттравматического и др.).
- Артроз. Лазеролечение может назначаться, как при первичном, так и при вторичном артрозе разной степени запущенности и этиологии.
Запрещено практиковать лазеролечение при таких заболеваниях:
- декомпенсированный тип сахарного диабета;
- наличие больших родимых пятен в необходимой зоне для воздействия луча;
- серьезные нарушения в щитовидной железе;
- онкологические патологии;
- болезни кровеносной системы;
- склонность человека к кровотечениям;
- острая стенокардия и прочие болезни сердца.
Дополнительные противопоказания, при которых нежелательно проводить лазеротерапию:
- период беременности;
- анемия;
- болезни ЦНС, при которых человек не может спокойно выдержать ход сеанса;
- индивидуальная непереносимость воздействия лучей;
- обострение тяжелых хронических заболеваний.
После прохождения полного курса лазеротерапии можно добиться следующих результатов терапии:
- Устранение болезненности.
- Снятие воспалительного процесса.
- Улучшение циркуляции крови.
- Восстановление суставного сочленения на клеточном уровне.
- Устранение мышечного спазма.
- Купирование дегенеративных процессов, которые разрушают ткани сустава.
Чтобы повысить шансы и исключить повторную деградацию коленного сустава, врачи советуют повторить курс минимум четыре раза на протяжении года. Если вы подсчитаете, то увидите, что лазеротерапия во время артроза может насчитывать сто процедур. Рекомендации по методике лечения:
- Первые 10 визитов больной должен совершать каждый день. В этот период он будет получать воздействие луча, настроенного на частоту 50 Гц.
- На втором этапе частота проведения сеансов сводится к визитам через день на протяжении двух недель. На этот раз сустав будет получать воздействие лазера, аппарат которого настроен на частоту 80 Гц.
- Третий этап назначается для больных в сложных случаях (при запущенной стадии болезни). Этот курс тоже будет длиться десять дней, а частота лазера составит 600 Гц.
Противопоказания для лечения лазером могут быть абсолютными и относительными.
Терапия недопустима при системных заболеваниях крови, а также при частых кровотечениях.
Относительными противопоказаниями принято считать такие нарушения организма, которые не влияют на его общее состояние.
К ним относятся острые патологические состояния, новообразования, первый триместр беременности, тиреотоксикоз, разные виды анемии.
При наличии хотя бы одного из перечисленных заболеваний, разрешение на проведение процедуры должен давать исключительно лечащий врач. Он должен руководствоваться оценкой эффективности результата и риском для здоровья пациента.
Но между каждой процедурой должно проходить не меньше получаса.
Лазеротерапия очень хорошо сочетается с магнитотерапией. Совмещая обе процедуры, можно добиться большей эффективности.
Также вместе с инфракрасным лазером используют фотофорез, электрофорез, ультразвук, гелий-неоновый лазер, различные техники массажа и локальные ванны.
Однако теплолечение, общие ванны и воздействие другими видами лазера нельзя использовать вместе с инфракрасным светом.
Виды фиксирующих повязок
В зависимости от характера повреждения коленного сочленения хирургическое лечение предполагает разные способы и объемы вмешательства.
- Хирургия мягких тканей (киста Беккера).
- Хирургия околосуставных элементов (мениск, связки). Это очень обширная группа операций, включающая удаление, восстановление, протезирование мениска и пластику связок.
- Хирургия костной ткани (репозиция отломков). Проводится для сопоставления отломков при внутрисуставных переломах с помощью остеосинтеза, представляющего собой соединение осколков крепежными средствами: скобами, спицами, шурупами.
- Резекция. Предполагает полное удаление сочленения при обширной гнойной инфекции или переломах с раздроблением, когда нет возможности провести репозицию отломков.
- Артропластика коленного сустава. Этот вид хирургического вмешательства затрагивает гиалиновый хрящ, покрывающий образующие сустав головки костей. Артропластика обеспечивает восстановление хряща коленного сустава с помощью искусственных материалов. На пораженные участки наносятся специальные пасты и смеси, плотность и характеристики которых аналогичны гиалиновым хрящам.
- Замена коленного сустава. Во время этой операции все сочленение или его части заменяются эндопротезом. Для изготовления протезов используют различные материалы, размер подбирается индивидуально. Эндопротезирование с успехом решает вопрос, как восстановить утраченные функции колена.
Эластичный бандаж. Это эластичная повязка без дополнительных поддерживающих элементов и ребер жесткости. Она обеспечивает слабую или среднюю степень фиксации и выполняет защитные и профилактические функции. Эластичный бандаж используют при занятиях спортом, хронических воспалительных и дегенеративных заболеваниях сустава.
Разновидности эластичных бандажей
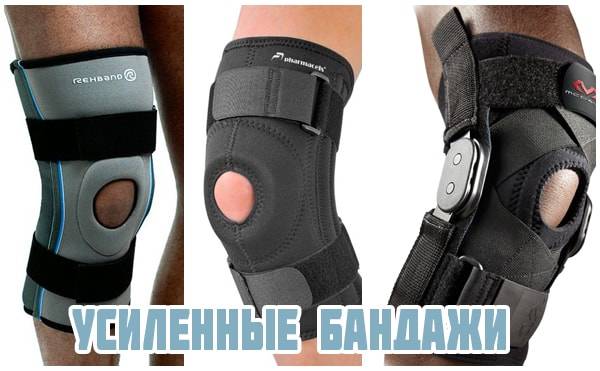
Усиленный бандаж. У него уже есть ребра жесткости, увеличивающие фиксацию. Некоторые модели для усиленной фиксации оснащены ремешками и плотными вставками. Они частично ограничивают движения в колене и позволяют стабилизировать переразгибание коленного сустава. Усиленный бандаж используют для фиксирования сустава во время реабилитационного периода, при растяжении связок, повреждениях мениска.
Более жесткий вариант фиксации колена
Одной из современных разновидностью ортеза служит брейс на коленный сустав, который не только фиксирует сочленение, но и оказывает корригирующее и разгружающее воздействие. Брейс представляет собой разъемный корсет, который изготавливается из вспененной резины (неопрена), усиливается шарнирами и ребрами жесткости из пластика, карбона и сплавов. Конструкция имеет 3-и степени жесткости и позволяет задавать с помощью регулировок доступный диапазон движений.
Туторы и брейсы для фиксации
Показания для использования фиксирующих повязок:
- Дегенеративо-деструктивные заболевания. Использование эластичных бандажей при артрозах за счет их компрессионного действия, обеспечивающего легкий массаж и улучшающего кровообращение, позволяет снизить отечность и болевой синдром.
- Реабилитационный период. Двигательная активность сочленения после травм или операций всегда ограничивается. Туторы и ортезы служат прекрасной альтернативой гипсу, избавляют от тяжелого веса и неудобств, а при необходимости позволяют использовать мази или гель. Также фиксаторы незаменимы при растяжении связок, поскольку берут на себя их стабилизирующие функции.
- Профилактическая фиксация сустава. Фиксаторы используются при высоких нагрузках для увеличения стабильности сочленения и защиты от возможных травм спортсменами и при тяжелой физической работе.
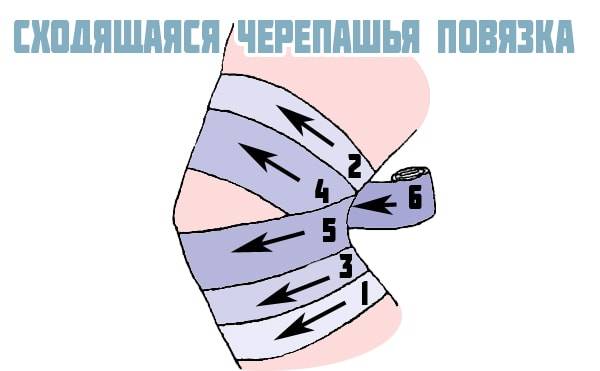
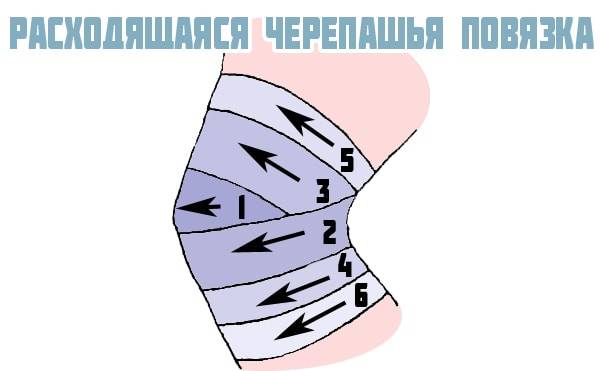
Для удержания медикаментозных средств или слабой фиксации сочленения накладывается марлевая черепашья повязка на коленный сустав. При ее наложении движения в суставе возможны, но производятся с усилием. Наиболее часто ее используют при оказании первой помощи после различных травмах колена.
Вариант наложения сходящейся повязки
Другой способ наложения
Кому показана процедура?
Эффективно лечение лазером артрита, первичного и вторичного артроза коленного, плечевого и других суставов, а также травм связочного аппарата и суставов.
Кроме болезней суставов данная терапия помогает избавиться от других патологий:
- заболеваний эпидермиса;
- проблем с венами и капиллярами;
- нарушений работы желудочно-кишечного тракта;
- поражений сердечнососудистой системы;
- проблем с мочеполовыми функциями (в том числе при бесплодии и низком либидо);
- болезней дыхательной системы;
- стоматологических патологий.
Нередко лазеротерапию назначают в период восстановления после хирургического вмешательства. Ее воздействие приходится на послеоперационные раны и помогает быстрее восстановиться организму.
Возможные осложнения
Осложнений после лазерной терапии для лечения суставов не наблюдается. Исключение – индивидуальная непереносимость лекарственных препаратов или данного метода.
Воздействие на биологически активные зоны суставов магнито-инфракрасным лазерным излучением дает возможность значительно улучшить результаты консервативного лечения или послеоперационной реабилитации. Методика практически никогда не провоцирует появление неприятных последствий для организма, позволяет быстро снять боль и обеспечивает стойкий результат без развития осложнений.
Советуем почитать: пункция костного мозга
Употребление сахара при заболевании панкреатит
Лечение патологий суставов и позвоночника лазером
Лечению лазером поддаются многие заболевания опорно-двигательного аппарата, связанные с воспалением, естественным или принудительным истончением хрящевых тканей.
Болезни
- артрит различного происхождения, в том числе ревматоидный, посттравматический и подагрический;
- первичный и вторичный артроз, в том числе деформирующий I, II, III степеней;
- остеохондроз, сопровождающийся поражением периферической нервной системы и изменением структуры позвоночного столба;
- остеопороз, выражающийся нарушением целостности периферических и центральных элементов скелета.
При всех перечисленных патологиях терапия проводится контактным, то есть при наличии соприкосновения излучателя с кожей, или бесконтактным методом.
- В первом случае воздействие на ткани осуществляется в том числе и с применением ручной регуляции глубины проникновения лазерного пучка в пораженные ткани путем нажатия излучателем на определенные участки тела.
- Второй, бесконтактный метод, более совершенен в техническом плане — глубина проникновения лазерного пучка, равно как и площадь воздействия, задаются автоматически, а излучатель не соприкасается с телом больного.
Для усиления поглощения лазерного луча в лазеротерапии применяются окрашивающие растворы — бриллиантовый зеленый или метиленовый синий. Их наносят на кожный покров в месте воздействия лазера.
Схемы лечения
- при наличии патологий опорно-двигательного аппарата предпочтительнее использование инфракрасного спектра с длиной волны до 0,9 мкм;
- воздействовать на суставы и позвоночник можно непрерывно или импульсно в зависимости от состояния больного;
- при наличии выраженного болевого синдрома рекомендуется использовать лазерное излучение высокой частоты — от 10 до 50 Гц, а при ослаблении симптоматики рекомендуется снизить частоту до 5-10 Гц;
- время воздействия на определенную точку тела не должно превышать 5 минут, при необходимости воздействия на несколько точек время сеанса не должно превышать получаса;
- площадь точечного облучения лазером не должна превышать 1 см, а при необходимости воздействия на обширные участки максимально разрешена зона облучения, равная 400 см2.
Вылечить заболевания опорно-двигательного аппарата лазером невозможно при разовом использовании процедуры.
Лечебный эффект от лазеротерапии
Лечение суставов лазером, противопоказания к которому включают в себя все виды болезней крови, при правильном проведении способно оказать следующие терапевтические эффекты:
- Улучшение процессов обмена веществ в клетках тканей в несколько раз.
- Ускорение протекания химических реакций (лазер действует, как проводник, при использовании других методов терапии).
- Эффективное снижение болезненности и отека пораженного сустава.
- Устранение острого воспалительного процесса при прогрессировании патологий.
- Выработка организмом антител для подавления аллергических реакций, воспалительных очагов.
- Ускорение процесса восстановления тканей после их поражения.
- Улучшение общего кровоснабжения.
- Воздействие на образование новых сосудов.
- Выраженный иммуномодулирующий эффект на организм в целом.
- Ускорение процесса восстановления и регенерации тканей.
Лазер для лечения суставов дома или в условиях госпиталя способен оказать следующие дополнительные терапевтические эффекты:
- Улучшение активности клеточных структур.
- Стабилизация процесса продуцирования белка.
- Ускорение кровотока.
- Снятие спазма в сосудах и напряжения в мышечных волокнах.
- Улучшение общих функций в опорно-двигательном аппарате.
- Уменьшение вязкости крови (антитромболитический эффект).
- Снижение уровня холестерина в крови.
- Рассасывание солевых отложений.
- Снижение негативного влияния от принимаемых препаратов.
- Повышенная потребность в глюкозе.
Противопоказания
Лазеротерапия отличается от других методов лечения тем, что имеет минимальное количество абсолютных противопоказаний.
К таким противопоказаниями к лечению лазером относят случаи:
- Индивидуальной непереносимости;
- Заболеваний крови (анемии, нарушения свертываемости);
- Беременности в первом триместре;
- Заболеваний щитовидной железы;
- Отрытой формы туберкулеза.
Большинство других патологий являются относительными противопоказаниями для лазерной терапии. Такими противопоказаниями могут являться нарушения типа:
- Сердечно-сосудистых;
- Почек и печени (в т.ч. и тяжелых);
- Расстройств мозгового кровообращения;
- Туберкулеза в хронической стадии;
- Онкопатологий.
Относительные противопоказания обычно временные. Впоследствии врач может посчитать их допустимыми для лазеротерапии.
Состав перги
Перга содержит аминокислоты, витамины и ферменты, обладающие биологической ценностью для пчёл.
Пчела, собирающая пыльцу. На увеличенном изображении хорошо виден комок обножки на задней ноге пчелы
Часть обножки используется сразу молодыми пчёлами, которые продуцируют личиночный корм. Другую часть пчёлы-сборщицы складывают в ячейки, расположенные сверху и сбоку расплода. Как правило, пчёлы заполняют обножкой ячейки на 0,4—0,8 глубины. После этого пчёлы начинают консервировать пыльцу; получается конечный продукт этого процесса — перга. В результате создаётся существенный резерв ценного белкового корма, крайне необходимого пчёлам в весенний период.
Перга, в отличие от пыльцы, стерильна, поэтому она лучше усваивается и переваривается личинками пчёл. Её питательная ценность в 3 раза выше пыльцы и в 9 раз выше любого другого заменителя пыльцы. По своим антибиотическим свойствам перга в 3 раза превосходит пыльцу.
В перге значительно больше витаминов, чем в цветочной пыльце. Так, витамина С в «пчелином хлебе» 140—205 мг%, B1 — 0,4-1,5 мг%, B2 — 0,54-1,9 мг%, B6 — 0,5-0,9 мг%, P — 60 мг%, А — 50 мг%, Е — 170 мг%, Д — 0,2-0,6 мг%. Минеральные соли в перге составляют 4-7 мг%, органические кислоты — 1-5 мг%, ферменты и гормоны определяются в очень малых количествах.
Вкус перги заметно отличается в зависимости от свежести и вида пыльцы, но часто напоминает поливитамины. В ячейках перга часто сложена слоями (разноцветными на вид), в зависимости от того, с каких растений в этот момент её собирали пчёлы.
Основные направления
На сегодняшний день лазеротерапия может иметь два направления:
- Локально повышать температуру тканей в области обработки лазером, таким образом, улучшая кровоснабжение и обменные процессы.
- Лечить лазерным лучом клетки, действуя на молекулярном уровне. Такое направление называют фотобиологическим методом.
Оба механизма данной физиотерапии положительно влияют на организм. Воспалительные процессы утихают, клетки насыщаются кислородом, ткани восстанавливаются.
Вязкость крови становится меньше, снижается вероятность формирования тромбов в сосудах, понижается уровень холестерина в крови, устраняются сосудистые спазмы.
Лечение лазером практически всегда назначается, как дополнительная панацея для суставов.
Если вам понадобилась замена коленного сустава, то эта статья будет вам как нельзя кстати. В материале о методиках хирургии и восстановления после операции.
Растворы Димексида и медицинской желчи
Являются разновидностью местной терапии и обладают большей эффективностью по сравнению с мазями. Популярен раствор Димексида и медицинская желчь.
Димексид обладает анестезирующим и противовоспалительным действием, разрешен к использованию для детей в терапии заболеваний опорно-двигательного аппарата. Диметилсульфоксид — действующий компонент, имеет достаточно высокую проницаемость в слои кожи, поэтому обладает хорошим противовоспалительным эффектом.
Медицинская консервированная желчь — натуральное средство, выпускается в виде эмульсии. Основной компонент — выделяемая печенью желчь крупного рогатого скота. Действие препарата направлено на устранение воспаления и уменьшение боли. Можно применять длительным курсом — до 4 недель, переносится хорошо, возможно использование в период беременности.
Бишофит — это природный минерал, содержащий хлоридно-магниевый комплекс, йод, железо. Выпускается в виде раствора в бутылочках. Стоит недорого. Используется в качестве компресса на ночь, количество процедур 10-15, через день. Умеренно снимает воспаление, снижает болевые ощущения. Хорошо переносится, случаи развития аллергической реакции не известны.
 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава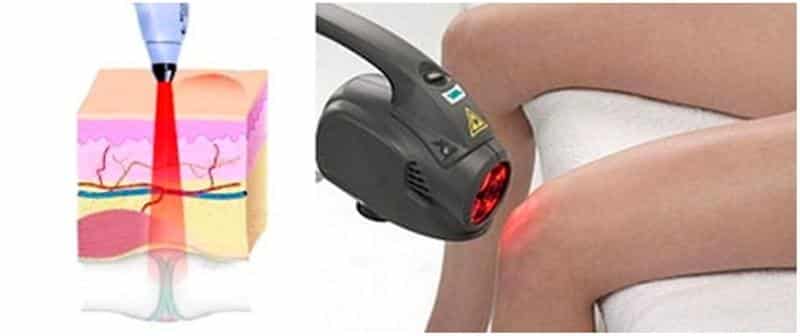
 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава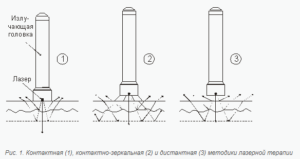



 Противопоказания лечение суставов лазером
Противопоказания лечение суставов лазером Лечение суставов стволовыми клетками: внедрение в современную терапию инновационных технологий
Лечение суставов стволовыми клетками: внедрение в современную терапию инновационных технологий Разрыв мениска коленного сустава лечение народными средствами в домашних условиях
Разрыв мениска коленного сустава лечение народными средствами в домашних условиях Что такое синовит и как его эффективно лечить
Что такое синовит и как его эффективно лечить