Содержание
- 1 Распространенность болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз)
- 2 Лечение артроза височно-нижнечелюстного сустава
- 3 Диагностика
- 4 Посттравматический (травматический) артрит: лечение
- 5 Симптомы артрита височно-нижнечелюстного сустава
- 6 Симптомы
- 7 Осложнения и последствия
- 8 Основные методы терапии
Распространенность болезни (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз)
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Статистические отданные подтверждают, что третья часть населения мучается от болезней костно-суставной системы, в связи с чем, актуальность неувязки увеличивается из года в год. Главные предпосылки роста заболеваемости последующие:
- Неверное питание
- Неподвижный образ жизни
- Нехорошая экологическая обстановка
- Нежелание посещать доктора при первых признаках болезни
В реальнее время наиболее чем у половины людей, старших 50 лет, встречается отданное болезнь, а при достижении 70-летнего возраста этот показатель заболеваемости возрастает до 90 %, что делает актуальность неувязки довольно значимой.
Что становится предпосылкой заболевания?
Артроз (артроз, деформирующий артроз) — дегенеративно-дистрофическое заболевание суставов, причиной которого является поражение хрящевой ткани суставных поверхностей) ВНЧС часто возникает на фоне остальных болезней или провоцируется наружными факторами. Первопричинами поражения верхнечелюстного сустава стают:
- приобретенная форма заболевания;
- неверный прикус;
- отсутствие моляров в нижней челюсти (одна из двух противопоставленных костных структур, расположенная возле ротового отверстия);
- скрежет зубами в ночное время;
- патологическое уменьшение жестких тканей зубов;
- неверное пломбирование и протезирование;
- ранее перенесенные травмы челюсти;
- операции;
- наследственность;
- заболевания сосудов;
- инфекционные болезни;
- сбои в эндокринной системе;
- эндокриопатия;
- период менопаузы;
- понижение половых гормонов у дам;
- возрастные конфигурации.
В совокупы, предпосылки ухудшают артроз челюстно-лицевого сустава.
Предпосылки и симптомы
Для того чтоб суметь предупредить возникновение и развитие болезни не излишним знать не лишь предпосылки его появления, но и причины риска возникновения артроза челюстного сустава, которые могут быть последующими:
- Превышение предела 50-летнего возраста, период менопаузы у дам, во время которого происходит понижение продукции половых гормонов, отвечающих за метаболические процессы костно-хрящевой ткани
- Операции, проведенные на височно-челюстных суставах
- Травмы
- Нездоровые, у которых отмечены нарушения челюстно-лицевых пропорций
- Нездоровые с нарушенным прикусом
- Частичное или полное отсутствие зубов
- Воспалительные процессы сустава долгого нрава
- Генетическая (наследственная) отягощенность – риск появления болезни усиливается в варианте, когда у какого-нибудь из кровных родственников уже есть артроз височно-нижнечелюстного сустава
- Остеоартроз других суставов в анамнезе
Главные клинические симптомы болезни:
- Болевой синдром при физической перегрузке сустава
- Чувство боли при пережевывании еды с одной из сторон ротовой полости
- Хруст и щелканье сустава во время движения
- Возникновение асимметрии, которую несложно увидеть при кропотливом осмотре лица
- Скованность сустава опосля долгого бездействия (традиционно опосля ночного сна)
- Есть возможность понижения слуха
- Уменьшение амплитуды движений, проявляющееся в ограниченности открытия рта
- При пальпации сустава выявляются щелканье и хруст, а также боль при совершении движений
- При прощупывании жевательных мускул (или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению) отмечаются их болезненность и уплотнение, а также распространение боли в область челюсти, глаз, ушей
Инструментальные способы диагностики артроза челюстного сустава:
- Рентгенография
- Контрастная рентгенография – в сустав вводится особенный рентген-контрастный состав
- Компьютерная томография
medicmagazin.ru
https://youtube.com/watch?v=mCtPjMZsrUA
Лечение артроза височно-нижнечелюстного сустава
Нередко пациент обращается к врачу на стадии, когда болит челюстной сустав уже очень сильно и тогда лечение необходимо срочное. Лечение артроза челюстного сустава и всех его симптомов должно быть комплексным и многосторонним для наискорейшего выздоровления и повышения качества жизни пациента
Особое внимание стоит обратить на снижение нагрузки на сустав, нормализацию режима питания, сна и бодрствования, исключение стрессов, нервного перенапряжения
Медикаментозная терапия
Основные фармацевтические препараты, используемые при артрозе челюстно-лицевого сустава, могут назначаться только врачом.
Основные группы используемых лекарственных средств:
Нестероидные противовоспалительные средства. Такие как ибупрофен, эторикоксиб, кеторол, диклофенак и другие
Обратите внимание своего лечащего врача на возможные заболевания вашего желудочно-кишечного тракта при назначении этой группы лекарственных препаратов. При необходимости принимаются препараты, снижающие кислотность, например: Омепразол, Лансопразол;
Витаминотерапия : чаще используются комплексы витаминов С (аскорбиновая кислота) и D (холекальциферол), а также препараты кальция, например: Кальций-Д3-Никомед Форте, Кальцемин и другие;
Лекарства защищающие и обновляющие хрящевую ткань, такие как: хондроитин сульфат, гиалуроновая кислота;
Возможна гормональная коррекция у женщин после менопаузы под обязательным контролем врача-эндокринолога и гинеколога;
При выраженной и затяжной боли в челюстном суставе могут использоваться внутрисуставные инъекции гормональными препаратами длительного действия, например, Дипроспаном
Этот вид лечения целесообразен не чаще одного раза в 4-6 месяцев.
Методы физиотерапевтического лечения артроза ВЧНС
- Электрофорез с йодидом калия и новокаином;
- Массаж;
- Лечебная физкультура, специальные гимнастические упражнения, например, по Рубинову;
- Магнитотерапия;
- Ультрафиолетовое облучение;
- Лазеротерапия;
- Гальванические токи;
- Ультразвуковая терапия;
- Парафинотерапия;
- Микроволновая терапия;
- Инфракрасное облучение;
- Озокеритотерапия.
Возможности ортодонтов и челюстно-лицевых хирургов
Возможностями ортодонтов можно добиться восстановления нормального прикуса, постановки брекетов, протезирования, шлифовки зубов при несоответствии жевательных поверхностей. Тем самым, убирая причины артроза.
При далеко зашедших стадиях, разрушении суставных поверхностей, рекомендованы хирургические вмешательства, такие как:
- Удаление внутрисуставного диска;
- Пересадка суставной головки нижней челюсти;
- Удаление головки нижнечелюстной кости;
- Протезирование сустава.
Принципы рациональной диетотерапии
Вся пища должна быть механически обработана (пюре, перетертый вид) и прожевываться при помощи минимальных движений в височно-нижнечелюстном суставе.
Исключаются из рациона: копчености, крепкий чай, алкоголь, острые закуски, шоколад, мясо, жевательная резинка и все, что связано с длительным процессом пережевывания.
Рекомендуются: молочные продукты, яйца, фрукты, овощи, каши, супы.
Диагностика
В принципе, поставить диагноз «челюстной артрит» можно и по выраженной симптоматике. Однако целью врача является установление причин его развития, только тогда лечение челюстного сустава будет успешным. Поэтому может понадобиться целый медицинский консилиум, куда могут входить:
- ортопед в тандеме с травматологом. Их осмотр в приоритете, поскольку нужно исключить перелом челюсти, повреждения хрящей или связок;
- стоматолог: его задача – убедиться, что челюстной артрит не является осложнением больного зуба;
- отоларинголог проверяет состояние ЛОР-органов для исключения из списка возможных причин заболеваний носа, горла, ушей и сопутствующих носу пазух;
- инфекционист понадобится, если в организме будет выявлены воспалительные процессы вирусной или бактериальной природы. При туберкулезе нужна консультация фтизиатра, а при кожных высыпаниях и неблагоприятных результатах анализов пациент будет направлен к дерматовенерологу;
- ревматолог будет назначать лечение, если челюсть поражена ревматоидным артритом.
Если в ходе обследования возникнут подозрения на проблемы с тройничным нервом, обязательным станет визит к неврологу.
Одним из первых аппаратных исследований станет рентгенография. Эта методика обладает довольно низкой точностью, но она недорога и позволяет установить, имеет ли место перелом. Чтобы выявить наличие/отсутствие микротрещин, назначается томография, компьютерная или магнитно-резонансная.
Посттравматический (травматический) артрит: лечение
Лечить сустав необходимо непосредственно после ушиба, вывиха или растяжения связок. В таком случае эффективность терапии будет максимальной.
Наилучшего лечебного эффекта можно достичь, если обратиться за лечением в первые 2-3 недели после травмирования.
Если длительное время не лечить травмированный сустав, то нарушается кровоток. В результате недостатка питательных веществ разрушается хрящевая ткань и атрофируются мышцы. Без медикаментозного лечения происходят деструктивные необратимые процессы, которые можно исправить только оперативным путем.
Медикаменты
Медикаментозная терапия эффективна, когда отсутствуют разрушения сустава и околосуставных тканей. Применяются такие препараты:
- НПВС. Они оказывают противовоспалительное и обезболивающее действие. Эффективен Диклофенак и Индометацин в таблетках. Среди местных средств можно выбрать Вольтарен или Лошадиный гель.
- Обезболивающие стероидные средства. Их нужно использовать, если болевой синдром сильный. Подойдет Кеналог и Дипроспан.
- Хондропротекторы. Они эффективны на более поздних стадиях развития артрита, поскольку способствуют наращиванию хрящевой ткани. Подойдет Дона и Терафлекс.
- Витаминные комплексы. Это Остео-Вит или Остеомид.
Операция
Если консервативное лечение оказалось малоэффективным, тогда заболевание лечится только при помощи операции.
Существуют такие виды хирургического вмешательства:
- эндопротезирование – замена разрушенного сустава протезом;
- остеотомия – устранение деформации с помощью искусственного перелома с применением в качестве крепления гвоздей, штифтов, спиц и других приспособлений (манипуляция осуществляется через разрез кожи или прокол);
- остеосинтез – это введение фиксатора-имплантата в зону перелома;
- артродез – полное обездвиживание сустава;
- артроскопия – малоинвазивная методика для диагностики и лечения болезней суставных сочленений.
Операция проводится под общим наркозом.
Диета
Диетическое питание способствует скорому выздоровлению. Из рациона нужно исключить такие продукты:
- яйца;
- красное мясо;
- рыбу жирных сортов;
- острые и приправленные блюда;
- жирную еду;
- копчености.
Стоит отдавать предпочтение продуктам, богатым кальцием. Это нежирный творог и сметана. Также в рацион стоит включить сухофрукты, бананы, овощи и мясо птицы. В сутки нужно выпивать не менее 2 л воды.
Народные средства
С воспалением могут справиться такие средства:
- компресс на основе мумие и меда;
- теплый капустный лист, намазанный медом;
- мазь на основе прополиса и растительного масла (ингредиенты брать в равных пропорциях);
- смесь редьки, репы и хрена;
- компресс с водкой, скипидаром (по 100 мл) и 3 ст. л. растительного масла.
Данные средства также помогают уменьшить боль. Но перед применением следует проконсультироваться с врачом для выбора оптимального времени воздействия народных снадобий.
Гимнастика
Лечебная физкультура крайне важна для восстановления подвижности сустава. Уже через неделю после травмы (если у человека не перелом) назначается гимнастика.
ЛФК является профилактикой анкилоза и других осложнений.
Занятия нужно начинать с разминки. Для разогрева суставного сочленения можно использовать разогревающие мази и гели.
Сначала сустав подвергается малым нагрузкам, постепенно переходя к выполнению более сложных упражнений. Разработкой комплекса гимнастики занимается физиотерапевт.
Осложнения
Наиболее тяжелые последствия возникают, если вовремя не начать лечение посттравматического артрита. Осложнения такие:
- нарушение подвижности, которое часто считается следствием травмы, а не артрита;
- хромота;
- деформация суставного сочленения;
- подвывихи;
- контрактуры;
- периартрит (воспаление околосуставных тканей);
- деформирующий артроз;
- бурсит.
На поздних этапах восстановить двигательную активность и избавиться от осложнений тяжело.
Самым опасным последствием посттравматического артрита является гнойная инфекция и сепсис.
Профилактика
Чтобы после травмы не появился травматический артрит, необходимо сразу посетить травматолога (даже если отсутствует боль в суставе). Воспалительный процесс незаметен в первое время, но врач назначит противовоспалительное лечение.
Прогноз на выздоровление благоприятный, но нужно быть готовым к тому, что лечение продолжительное. Скорость восстановления сустава зависит от степени тяжести поражения.
Оксана Белокур, врач,специально для Ortopediya.pro
Симптомы артрита височно-нижнечелюстного сустава

Пальпирование челюстного сустава вызывает у пациента болезненные ощущения. Если в суставной полости скапливается серозный экссудат, то больной ощущает некое распирание в челюсти, не удаётся плотно сомкнуть верхний и нижний зубной ряд.
Воспаление челюстного сустава, осложнённое гнойной инфекцией, вызывает сильную лихорадку. Такой артрит челюсти протекает с образованием суставного инфильтрата плотной консистенции. Отмечается сильное покраснение кожи и её повышенная чувствительность. Человек испытывает сильную местную боль, у него кружится голова. У некоторых снижается слух из-за того, что значительно сузился наружный слуховой проход. Не исключены абсцессы, которые могут вскрываться в околоушной области или в наружном слуховом проходе.
При хронической форме артрита челюстного сустава симптомы, как правило, выражены не настолько ярко. Основные жалобы, которые предъявляют больные, это плохая подвижность сустава, скованность, чувство жжения в языке, гул и шипение в ушах. Рот безболезненно может открываться с амплитудой до 3 см. Незначительное движение челюсти сопровождается хрустом и щёлканьем в суставе. Деформационные изменения, затрагивающие суставную головку и кортикальную пластинку впадины зачастую оборачиваются подвывихом и вывихом нижней челюсти.
Артрит ВНЧС ревматического генеза осложняется множеством артралгий. Возможен полиартрит. При обследовании у больного могут обнаружить приобретённые сердечные пороки. Лабораторная диагностика выявляет положительную сиаловую и дефениламиновую ревматическую пробу.
Специфические артриты ВНЧС имеют хронический вялотекущий характер. Так, туберкулёзный артрит ВНЧС вызывает разветвлённые свищевые ходы, возможно присоединение вторичной бактериальной инфекции.
Гонорейный артрит ВНЧС протекает остро, сопровождается болью и наличием инфильтратов в суставной полости. Температура тела повышается до субфебрильной отметки. Больного мучает сильная интоксикация.
Течение сифилитического артрита челюсти характеризуется образованием гуммы в околосуставной ткани. Формируется контрактура нижней челюсти.
Для хронического актиномикотического челюстного артрита присущи частые обострения, ведущие к постепенному ограничению движения жевательных мышечных волокон.
Симптомы
Дифференциальная диагностика базируется на изучении локализации боли, в сочетании с анализом остальных – сопутствующих симптомов.
Основные проявления
Боль нередко сочетается с такими негативными проявлениями:
- Отек. Чаще всего носит локальный характер на небольшом участке, нередко возникают патологические изменения тканей. Если отечность сохраняется в течение значительного времени, это свидетельствует о поражении кости или же о травме.
- Покраснение кожи. Имеет ограниченный, очаговый характер. Такое проявление возникает при остром тромбофлебите вен бедра. Также симптом может свидетельствовать о воспалительных процессах в тканях мягкого типа. Если покраснение имеет распространенный характер, это может свидетельствовать о фасцините или же рожистом воспалении.
- Температура. Проявляется при многих внутренних заболеваниях, а также при воспалительных процессах в период развития последствий после травмы.
- Плотное образование. Чаще всего это свидетельствует о наличии опухолевых образований, также считается одним из проявлений кисты Бейкера.
Острый и сильный дискомфорт
Острые боли свидетельствуют о появлении серьезной причины, которая требует оперативного лечения:
- Серьезные воспалительные процессы. Сочетаются с острым проявлением синдрома, формируется отек, покраснение, при движении создается серьезный дискомфорт, проявляется повышение температуры. Негативные ощущения нарастают и в течение нескольких дней достигают критического уровня.
- Травмы, боль пульсирующая, нарастает, может отдавать в другую конечность.
- Грыжа межпозвоночного характера, ее увеличение или же нестабильность становится причиной обострения синдрома, боль приступообразная.
- Тромбофлебит. Воспаление подкожной вены, формирование тромбов и существенного негативного проявления при движениях.
Осложнения и последствия
Первая и вторая степень патологии при правильном лечении не дают осложнений, остальные две, если отягощены инфекцией или неспецифической реактивностью организма, в состоянии пускать инфекционно-воспалительный процесс с картиной деструкции. Нагноение и анкилоз – самые распространенные осложнения артрита, которые ведут к инвалидности.
Последствия неутешительные: нарушается моторика челюсти, пациент не может кушать и разговаривать. После перенесенной гнойной инфекции нарушается слух и речь, часто бывают мигрени. Если вовремя обращаться к артрологу или травматологу, следовать прописанной лекарственной терапии, можно перешагнуть через указанные осложнения с неблагоприятными последствиями.
Основные методы терапии
В лечении артроза височно-нижнечелюстного сустава практикуется комплексный подход с обязательным учетом выраженности симптоматики. Пациенту рекомендовано снизить нагрузку на больное сочленение. Для этого необходимо меньше говорить, исключить из рациона питания твердую пищу, требующую долго пережевывания. Следует отдавать предпочтение супам-пюре, кашам, изделиям из рубленого мяса или рыбы. Врачи рекомендуют пить много жидкости для ускорения обмена веществ и регенерации мышц, связок, сухожилий мягких тканей.

Медикаментозное лечение
Препаратов для восстановления разрушенных хрящевых тканей пока не синтезировано. Прием препаратов показан для устранения болей и предупреждения дальнейшего распространения рецидивирующей патологии. Улучшить самочувствие пациента помогает использование нестероидных противовоспалительных средств (НПВС) в таблетках, капсулах, драже. Наибольшей терапевтической эффективностью отличаются Диклофенак, Мелоксикам, Кеторолак, Нимесулид, Ибупрофен. Они не только устраняют боль, но и купируют воспаление, оказывают антиэкссудативное и жаропонижающее действие. НПВС не назначаются пациентам с язвами и гиперацидными гастритами, так как их прием усиливает выработку едкого желудочного сока. Для профилактики повреждения слизистой ЖКТ одновременно назначаются ингибиторы протонной помпы с омепразолом, пантопразолом, эзомепразолом.
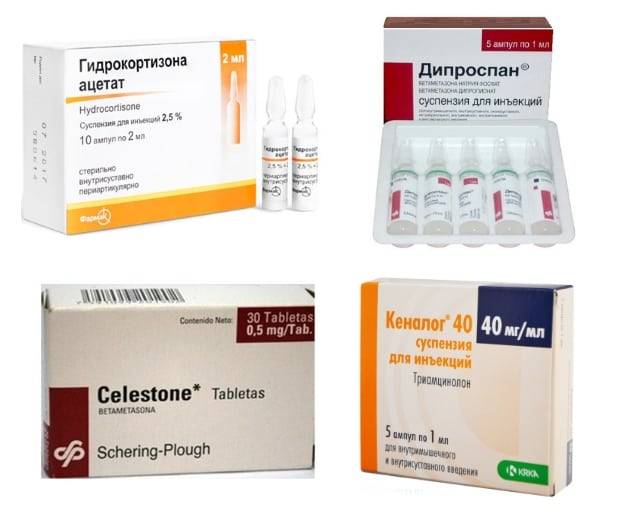
Устранить сильные боли, особенно сопровождающиеся воспалительным процессом, помогут глюкокортикостероиды:
- Триамцинолон;
- Кеналог;
- Гидрокортизон;
- Преднизолон;
- Дипроспан;
- Дексаметазон.
Они могут быть применены тремя способами — пероральным приемом, введением инъекционных растворов непосредственно в суставную полость или в процессе физиопроцедуры ионофореза. Принцип действия последнего заключается в миграции заряженных ионов под влиянием постоянного тока малой величины. Гормональные препараты не используются для лечения артроза ВНЧС длительное время, так как они снижают плотность костных тканей.
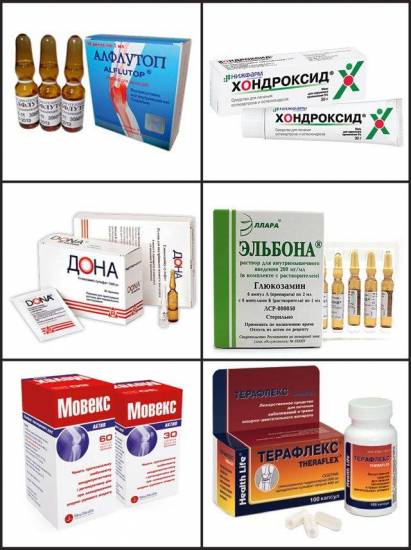
Остановить распространение патологических изменений тканей позволяет прием хондропротекторов:
- Структума;
- Терафлекса;
- Артро-Актива;
- Доны;
- комплексов хондроитина и глюкозамина.
В терапевтическую схему могут быть включены миорелаксанты (препараты, устраняющие повышенный мышечный тонус): Мидокалм, Баклосан, Сирдалуд, особенно при ограничении открытия рта. Локализация патологии часто становится причиной депрессивного состояния или психоэмоциональной нестабильности пациентов, особенно женского пола. Поэтому лечебная схема дополняется трициклическими антидепрессантами, транквилизаторами, седативными средствами. Опиоидные анальгетики (Морфин, Трамал, Трамадол) назначаются редко, только при жалобах пациента на сильнейшую боль. Так как для них характерно быстрое формирование зависимости, то курс лечение длится не более 5-7 дней.
Немедикаментозное лечение
В лечении артроза ВНЧС обязательно применяются физиопроцедуры. Они способствуют улучшению кровоснабжения пораженного сустава питательными веществами и кислородом, ускорению процессов метаболизма и регенерации тканей. Чаще всего пациентам рекомендованы 5-10 сеансов электрофореза, УВЧ-терапии, лазеротерапии, магнитотерапии, фонофореза. Стоматолог выписывает направление для посещения врача ЛФК, под контролем которого пациент выполняет мандибулярные упражнения. Они предназначены для устранения тугоподвижности нижней челюсти и ослабления болей. Нередко такая лечебная гимнастика становится самым эффективным способом лечения. Какие методы еще используются в терапии:
- ортопедическое лечение для распределения нагрузки на все суставы и их структуры. Практикуется ношение капп, брекетов, протезов, пращевидной повязки, пришлифовывание зубов;
- хирургическое вмешательство. При проведении операции может быть удален сустав, устранена или пересажена головка нижней челюсти, установлен имплантат.
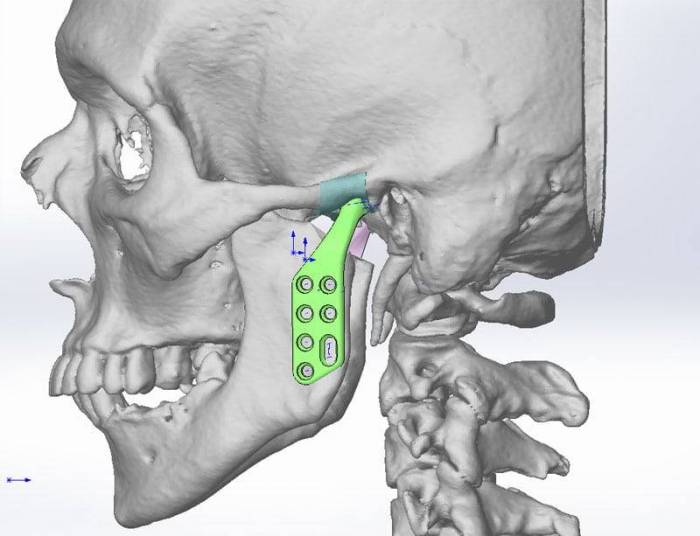
Терапия народными средствами станет причиной обращения за медицинской помощью на той стадии болезни, когда решить проблему способна только хирургическая операция. Компрессы, настои, мед и прополис не в силах предотвратить разрушение гиалиновых хрящей. Чем раньше начато лечение, тем больше шансов у человека на полное выздоровление.
 Артроз челюстного сустава - сдерживая боль
Артроз челюстного сустава - сдерживая боль Лечение боли в челюстном суставе боль в челюстном суставе
Лечение боли в челюстном суставе боль в челюстном суставе
 Строение и функции внчс
Строение и функции внчс

 Артрит челюстного сустава (внчс): причины, симптомы и особенности лечения
Артрит челюстного сустава (внчс): причины, симптомы и особенности лечения Что такое анкилоз тазобедренного сустава и как его лечить
Что такое анкилоз тазобедренного сустава и как его лечить Костяшки пальцев потемнели
Костяшки пальцев потемнели