Содержание
- 1 Лечебная физкультура
- 2 Классификация деформаций и их степени
- 3 Методы лечения данной патологии
- 4 Лечение
- 5 Клиническая картина
- 6 Лечение смещения позвонка
- 7 Степени заболевания
- 8 Каковы причины, вызывающие искривление в шейном отделе?
- 9 Симптомы и степени
- 10 Факторы риска и причины
- 11 Разновидности
- 12 Как проявляется?
Лечебная физкультура
Одним из самых эффективных способов борьбы с искривлением является гимнастика для позвоночника. Назначает комплекс врач, исходя из полученных в ходе обследования данных. Правильно подобранные упражнения позволят прекратить процесс деформации, усилить гибкость мышечных волокон, улучшить общее самочувствие. Основными принципами тренировок будут:
- При тяжелых искривлениях все действия проводятся строго под контролем лечащего врача.
- Все подходы должны быть плавными, без резких движений, с контролем дыхания.
- В процессе выполнения нельзя делать действие через силу, особенно если появилось чувство боли.
- Исправление сколиоза требует выполнения упражнений не только для укрепления мышечного каркаса спины, но и задействования мускулатуры плеч, пояса, нижних конечностей.
- Техника выполнения тренировок предполагает соблюдение правильного дыхания, это залог хорошего результата.
Такая терапия включает в себя большое количество упражнений, с которыми даже у человека с минимальной физической подготовкой не возникает сложностей
Важно исключить из жизни спортивные занятия, способные усугубить состояние позвонков. К ним относится быстрый бег, прыжки, кувырки, вис на турнике, вращение торсом
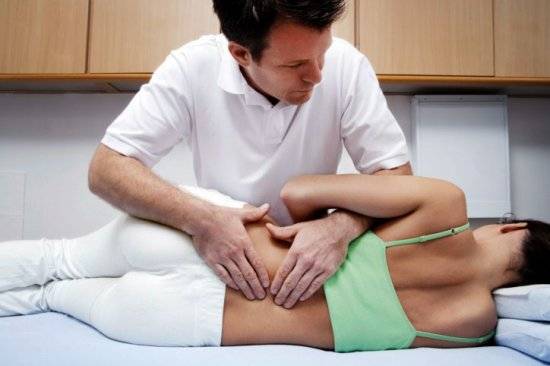
Упражнения ЛФК для позвоночника
Количество упражнений подбирается индивидуально, в зависимости от состояния больного. Нагрузка увеличивается постепенно, чтобы не перенапрячь суставы и мышечный каркас. Если упражнения выполнять регулярно, то результат себя не заставит ждать. Самыми эффективными считают следующие подходы:
- Делать плавные наклоны, вниз стараясь дотянуться ладонями до пола. При этом обязательно нужно пружинить, чтобы снизить нагрузку на позвоночник.
- Лечь на спину, приподнять ноги от пола и делать ими пересекающиеся движения. Упражнение называется «ножницы», потому что действие напоминает работу этого инструмента.
- Встать на четвереньки, и постараться поднять спину вверх, выгибая ее максимально. После небольшой задержки вернуться в исходное положение.
Гимнастика сама по себе не является эффективным лекарством и используется только в комплексе с другими методиками воздействия. Продолжительность занятий в среднем составляет 2-3 месяца, так как исправление происходит обычно медленно, даже если организм еще молодой. Каждое занятие лечебной физкультурой проводится с планом тренировки, чтобы организм получил максимальный эффект. Выглядит он следующим образом:
- Разминка. Она позволяет эффективно подготовить опорно-двигательный аппарат к выполнению нагрузок. Она стимулирует кровообращение в мышечных тканях, наладить ритм дыхания.
- Основной комплекс. Позволяет скорректировать патологию, простимулирует активность мышечной системы, а укрепит внутренние системы организма.
- Заключение. Начинать комплекс необходимо плавно и также его заканчивать, постепенно снижая нагрузку. Делается это для снятия напряжения и нормализации ритма дыхания.
ЛФК при сколиозе является ведущим методом терапии, так как к нему прибегают вертебрологи и ортопеды по всему миру. Именно такое воздействие позволяет исправить патологические изменения в позвоночнике на начальных стадиях. Лечебная физкультура для каждого вида сколиоза (левосторонний, правосторонний, комбинированный) имеет свои особенности, поэтому комплекс терапии подбирается индивидуально.
Лечебная физкультура при сколиозе
Классификация деформаций и их степени
Специалисты выделяют 3 основных вида искривления позвоночника:
- Сколиоз (или сколиотическая болезнь) – это искривление позвоночника от своей оси в правую или в левую сторону, т. е. боковое.
- Лордоз – это искривление, при котором позвоночник прогибается вперёд.
- Кифоз – это заболевание, при котором позвоночник прогибается назад, образуя горб.
Кифоз делится на подвиды: дугообразный кифоз, при котором искривление дисков носит округлый характер, угловатый кифоз, при котором у одного или нескольких дисков выступают углы. В редких случаях в виде осложнения может встречаться смешанная форма ряда искривлений.
Степень тяжести заболевания определяется величиной угла дуги искривления:
- Степень первая. При первой, самой легкой степени искривления, патология незаметна обычному глазу. Так как угол составляет всего 10 градусов, у пациента может наблюдаться лишь незначительная сутулость. Жалобы отсутствуют.
- Степень вторая. При второй степени уже присутствует разворот позвонков, они фиксируются в неправильном положении и плечевой пояс становится неравным. Данная степень определяется величиной угла дуги от 11 до 25 градусов.
- Степень третья. При третьей степени брюшной пресс начинает сильно ослабевать, у больного начинает наблюдаться горб. Величина угла дуги определяется от 26 до 50 градуса.
- Степень четвёртая. Четвёртая степень начинается от 50 градусов. При последней степени наблюдаются проблемы не только с опорно-двигательной функцией позвоночника, но и с работой сердечно-сосудистой системы, желудочно-кишечного тракта, дыхательной системы. Внутренние органы сдавлены, движения минимальны.
Чтобы не допустить развития болезни до четвёртой стадии, человеку необходимо уже при первых признаках болезни обращаться к специалисту. Если при первых степенях (по усмотрению врача) может быть достаточно массажей и ЛФК, то при последних, обычно, помогает только хирургическое вмешательство.
Методы лечения данной патологии
Консервативные методы лечения
На начальных этапах пользуются консервативными методами лечения на амбулаторном уровне. Цель этого лечения заключается в торможении и прекращении прогрессирования сколиоза, улучшении статики, устранении нарушений, вызванных искривлением.
Для начала рекомендуют соблюдение правил гигиены поз. Спать нужно на спине с использованием жесткого матраса или щита. Обязательным является соответствие высоты стола и стула росту ребенка.
Физкультура и гимнастика — верный путь к оздоровлению
Огромное значение имеет закаливание ребенка, занятие лечебной гимнастикой и физкультурой (сочетание плавания и упражнений ЛФК). С целью укрепления мышечного каркаса рекомендовано проведение массажа и электростимуляции спинных мышц в области выпуклой стороны кривизны.
Пристальное внимание следует уделить питанию ребенка: в рационе белки должны быть в объеме до 100 гр. в сутки, обязательно употребление в пищу продуктов с высоким содержанием кальция и фосфора
Для коррекции искривления используют специальные корсеты. Но они имеют один недостаток – приводят к гиподинамии мышц и их слабости, что не весьма хорошо при этой патологии.
Хирургические методы в лечении сколиоза
Если консервативное лечение не привело к стабилизации искривления и процесс прогрессирует, то проводится оперативное лечение. Так как шейный сколиоз формирует косметические дефекты шеи и головы, быстро прогрессирует и плохо лечится консервативно,то к хирургическому лечению следует прибегнуть, как можно раньше.
Виды оперативного вмешательства:
- Операции по ограничению асимметричного роста тел позвонков представлены эпифизеодезом (резекцией части межпозвонкового диска и пластинок в области выпуклой стороны кривизны).
- Операция по стабилизации искривления позвоночника — спондилодез костными трансплантатами.
- Операции по коррекции и стабилизации искривления.
- Косметические операции, направленные на устранение дефектов, обусловленных данной патологией.
Соблюдение гигиены поз, занятия спортом, правильное питание и постоянный контроль осанки помогут избежать развития сколиоза!
Лечение
Лечение смещения шейных позвонков направлено не только на купирование симптомов, но и на восстановление целостности позвоночного столба. При сопутствующем подвывихе позвонка со смещением используют вытяжение или вправление выпавшей структуры с дальнейшей фиксацией. Фиксация происходит при помощи филадельфийского ворота или шины Шанца.
Филадельфийский ворот обладает высокой жесткостью, поэтому ортопеды часто назначают эту конструкцию. Ворот потребуется носить от 5 до 12 недель. Ортопедическое лечение дополняется другими методами терапии.
Как лечить препаратами в домашних условиях
Вылечить с помощью медикаментов смещение позвонков шейного отдела невозможно. Если выбирается консервативное лечение при первой или второй степени смещения, то оно обязательно должно комбинироваться с ЛФК, физиотерапией. Медикаментозное лечение только устранит симптоматику, но не сможет вернуть позвонок на место.
Для снятия клинических проявлений или симптомов врачи назначают:
- НПВС (нестероидные противовоспалительные средства). Чаще всего это Целекоксиб, Диклофенак, Идометацин, Нимесил. Препараты принимают в стандартных дозировках, 1 -2 раза в день, не более 14 дней. Это таблетированные средства или порошки, которые помогают снять болезненность и воспалительный синдром. Для купирования локальных болей назначаются препараты с противовоспалительным компонентом в гелях, например, Диклак гель, Вольтарен эмульгель. Их необходимо наносить на шею два раза в день.
- Новокаиновые паравертебральные блокады. Они выполняются исключительно вертебрологом или другим лечащим врачом. Это инъекции с 0,25% новокаином, которые выполняются для снятия болей в месте смещения позвонков. Игла от шприца при этом действует на нервные сплетения и не задевает спинной мозг.
Возможен дополнительный прием хондропротекторов (Терафлекс, Терафлекс Адванс).
Устранять проявления сопутствующих патологий нет смысла. Нарушения слуха, тошнота, рвота, перебои работы щитовидной железы – это все симптомы, а лечения требует основная проблема – смещение шейных позвонков. Как только все позвонки займут свои анатомические позиции, симптомы исчезнут самостоятельно.
ЛФК
Комплекс ЛФК состоит из 5 – 6 упражнений, которые позволяют разгрузить шейный отдел позвоночника, укрепить его связочный аппарат. Упражнения нужно выполнять в медленном темпе и без дополнительных нагрузок. ЛФК назначается после курса консервативного лечения или спустя 2 – 3 недели после операции. Длительность физкультуры постепенно увеличивается от 5 минут в день до 20. Начальные упражнения заключаются в поворотах головы из стороны в сторону, затем через три дня можно подключать легкие и малоамплитудные наклоны головы (вверх и вниз).
Из видео вы узнаете комплекс упражнений для укрепления шейного отдела позвоночника.
Гимнастика для шеи
Физиотерапевтические методы
К популярным физиотерапевтическим методам относятся такие процедуры:
- иглоукалывание (аккупунктура);
- кинезитерапия.
Эти два метода являются основными в лечении смещения шейных позвонков. Остальные способы (парафиновые ванны, электрофорез, бальнеотерапия) редко применяются на практике.
Иглоукалывание помогает снять болезненность, отечность в местах спондилолистеза. Оно активирует механизмы защиты организма и способствует укреплению связочного аппарата позвоночника. Иглоукалывание улучшает кровообращение, поэтому эффективно даже после оперативных вмешательств.
Кинезитерапия – это упражнения на вытяжение позвоночника. Они выполняются без дополнительной нагрузки, только во время работы с собственным весом. Комплекс разрабатывается реабилитологом и способствует естественному укреплению мышечного каркаса, связок позвоночника. Рекомендуемая длительность кинезитерапии составляет не менее трех месяцев.
Массаж
Массаж необходимо проводить в качестве дополнения к консервативному лечению, а также во время реабилитации после оперативного вмешательства. Массаж улучшает кровообращение. Но с его помощью нельзя вправить позвонок, как рекламируют мануальные терапевты. Лечебный массаж длится в течение 30 минут, он состоит из движений давящего характера. Эффективно при смещении шейных позвонков проводить самомассаж воротниковой зоны ежедневно в течение 5 минут.
Операция
Следующим этапом операции является спондилодез. Хирург искусственно создает крепеж для шейного отдела позвоночника, соединяет соседние позвонки между собой и укладывает трансплантаты вдоль позвонка. Происходит транспедикулярная (через ножки позвонков) фиксация металлическими конструкциями. Длительность операции – 5 – 6 часов.
Клиническая картина
Симптоматика смещения шейного позвонка зависит от ряда факторов: направление сдвига, степень смещения, причина патологического состояния, а также от порядкового номера позвонка и количества смещенных объектов.
Если выпадает более двух позвонков в одном направлении, то смещение называют лестничным. Разнонаправленное смещение позвонков называют комбинированным. Симптомы и методы лечения смещения шейных позвонков зависят от степени смещения. Выделяют 5 степеней. При первой степени смещения происходит миграция позвонка на 25%, при второй – на 50%, при третьей – на 75%, а при четвертой позвонок выпадает из столба полностью.
Поэтому первые две стадии могут не беспокоить человека, а неврологическая симптоматика – боли, ограниченность в движениях и ощущениях, появляется на третьей стадии. Кроме того, пациента могут беспокоить:
- бессонница, мигрени и боли половины головы;
- снижение остроты зрения;
- потеря слуха;
- хрипота голоса;
- косоглазие;
- заложенность носа;
- дисфункция щитовидной железы, зоб.
Особенности клиники в зависимости от локализации
Симптомы смещения шейных позвонков зависят от места смещения, поэтому следует для каждого типа патологического процесса обозначить ряд характерных признаков:
- Смещение первого шейного позвонка (атлант, С1) сопровождается симптомами: головные боли, потеря сознания, хроническая усталость, расстройства памяти.
- Аксис (С2): гипертония или гипотония, тошнота, рвота, нарушение когнитивных способностей мозга.
- Позвонок (С3): ларингиты, першение в горле, нарушение слуха, болезненность кожи лица.
- Позвонок (С4): приливы жара, нарушение слуха, икота, рвота, покалывание в мышцах спины, расстройства нюха.
- Позвонок (С5): шейный радикулит, искривление осанки, хрипота в голосе, нарушения чувствительности верхних конечностей и лопатки.
- Позвонок (С6): ригидность затылочных мышц, болезненность в плечах, изменения сердечного ритма.
- Позвонок (С7): нарушения функции щитовидки, артриты суставов верхних конечностей, ограничение в подвижности верхних конечностей.
Симптомы смещения шейных позвонков со временем прогрессируют. Смещение не вправляется самостоятельно.
Особенности симптоматики у детей
Симптомы смещения шейных позвонков у детей не проявляются резко. Яркая клиническая картина появляется в случае острой травмы. В остальных ситуациях все признаки патологии – косвенные. Например, во время движения головой ребенок будет плакать, возможно рефлекторное запрокидывание головки назад, если ребенок старше трех месяцев. Младенец будет отказываться от еды, рефлексы станут вялыми или потеряют симметричность. Нарушится симметричность рук. Эти симптомы можно будет выявить при профилактическом осмотре педиатром раз в три месяца.
Ребенок дошкольного или школьного возраста будет жаловаться на трудности в учебе, у него будет нарушенная осанка, возможно появление складки на шее, укорочение шеи. Ребенок может потерять сознание на уроке или на улице.
Лечение смещения позвонка
Процесс лечения смещенных позвонков разделяется на: консервативный и хирургический. Второй вариант используется только в крайних случаях, когда ранее оказанное лечение не дало желаемого результата. Шансы вылечить смещение достаточно велики, если обратиться к врачу на раннем этапе болезни.
Классические векторы лечения:
- Медикаментозная терапия;
- ЛФК;
- Физиотерапия;
- Иглоукалывание;
- Массаж.
Увидеть заметный результат получится в том случае, если подход к лечению будет комплексный. Народные методы лечения применять можно, но только под контролем врача. Перед любым использованием рецепта нетрадиционной медицины стоит получить консультацию невролога, ведь главное не помешать процессу выздоровления.
Консервативный путь лечения
Чтобы помочь организму побороть последствия смещения, врачи назначают следующий спектр препаратов:
- Противовоспалительные нестероидные лекарственные средства (Ибупром, Мелоксикам, Нимесулид, Вольтарен, Ибупрофен).
- Миорелаксанты призваны снижать мышечный тонус, уменьшать проявление судорог (Дротаверин, Силдалуд, Мидокалм, Толперизон).
- Нейропротекторы назначаются для защиты головного мозга, от повреждения нейронов (Сермион, Сомазин).
- Витамины группы В используются для питания нейронов (Нейробион, Мильгамма).
Дозировку и курсы лечения назначает врач, заниматься самолечением в этом случае запрещено.
Из немедикаментозных способов консервативного лечения хороший эффект заметен после мануальных практик, физиотерапии, иглоукалывания.
Метод рефлексотерапии или иглоукалывания при правильном проведении выполняет следующие функции:
- Убирает мышечный спазм;
- Устраняет зажимы в тканях;
- Уменьшает болезненность;
- Усиливает приток крови к головному мозгу;
- Повышает слуховую и зрительную активность.
Перед выполнением процедур стоит обязательно убедиться в квалификации рефлексотерапевта. Для этого достаточно попросить диплом.
Не стоит испытывать на себе массаж без рекомендации врача при наличии следующих патологий:
- Врожденные аномалии позвоночника;
- Заболевания желудочно-кишечного тракта в острой форме;
- Новообразования;
- Воспалительные болезни позвоночного столба;
- Недавние травмы спины.
Из спектра физиотерапии для лечения смещений подойдут:
- Ультразвук;
- Диадинамики;
- Электрофорез;
- Грязевые ванны или аппликации с лекарственными составами.
Выбор процедуры должен проводить врач, с учетом сложности протекания болезни, возраста пациента и его индивидуальных особенностей.
ЛФК при смещении позвонков
Брать на вооружение метод ЛФК стоит сразу после вправления позвонка и наложения шины. На первичном этапе упражнения стоит делать непродолжительное время, чтобы мышцы получали нагрузку постепенно. Для начала подойдут упражнения для рук, плеч и ног. Достаточно выполнять наклоны туловища вперед назад, повороты кистей рук, ходьбу на носочках. Делать упражнения при смещении шейных позвонков сразу в области шеи нельзя.
Когда доктор разрешит давать нагрузку, то можно проводить небольшие наклоны головой вперед-назад, при этом рукой делать сопротивление в область лба. По такому же принципу выполнять упражнение, но с сопротивлением со стороны затылочной части.
Спектр упражнений указывает либо вертебролог, либо физиотерапевт. Зачастую курс ЛФК после смещения позвонков длится около года.
Оперативный путь лечения
Прибегать к хирургическому лечению можно только в том случае, если консервативное лечение бессильно. Чаще такой исход ситуации бывают при врожденных смещениях, травмах, падениях с высоты, переломов, вывихах.
Операция производится за счет установки специальных пластин или штифтов, которые будут фиксировать позвонок в правильном положении. Также хирурги удаляют рубцовую ткань. На реабилитацию после операции потребуется минимум 6 месяцев.
Степени заболевания
От степени тяжести течения патологии зависит не только характер и выраженность симптоматики, но и используемые методы лечения. Она соответствует определенной стадии сколиоза, выявляемой с помощью рентгенографии.
I степень
На начальной стадии угол искривления позвоночника в боковой плоскости не более 10 градусов. Клинически патология проявляется сутуловатостью, асимметрией талии. При внешнем осмотре врач обнаруживает, что плечи пациенты находятся на разной высоте. При движении и в состоянии покоя больной непроизвольно опускает голову для компенсации возникающих нагрузок. На рентгеновских снимках заметно незначительное скручивание позвонков.
II степень
Для патологии 2 степени тяжести характерно искривление позвоночника под углом от 11 до 25 градусов. Даже при изменении положения тела его кривизна остается неизменной. На стороне искривления хорошо заметно опущение тазовых костей, асимметричность треугольника талии и контуров шеи. В области грудного отдела обнаруживается выпячивание, а поясничного — формирование плотного и округлого мышечного валика. На рентгенограмме визуализируется разворот позвонков.
III степень
На этом этапе угол искривления соответствует 26-50 градусам. Помимо типичных признаков 2 степени, отмечаются выпирание передних реберных дуг и образование четко очерченного реберного горба. Также наблюдается ослабление мышц живота, контрактуры (ограничение пассивных движений), западение ребер. Скручивание позвонков на рентгенографических снимках выражено резко.
IV степень
При заболевании 4 степени тяжести позвоночный столб искривлен под углом более 50 градусов. Выраженность всех перечисленных клинических проявлений существенно повышена. Реберные горб становится более крупным, в зоне вогнутости сильнее западают ребра. Отмечается значительное компенсаторное растяжение скелетной мускулатуры позвоночника.
Каковы причины, вызывающие искривление в шейном отделе?
В этиологии патологии позвоночного столба выделяют ряд теорий с учетом основных причин, приводящих к искривлению.
- Теория мышечно-связочной недостаточности обосновывает возникновение заболевания тем, что при быстром росте ребенка рост мышечного каркаса не успевает за увеличением костей, что приводит к развитию слабости мышц и связочного аппарата.
- Теория дисфункции эндокринных желез объясняет частое возникновение кривизны позвоночника у детей во время полового развития, когда происходит гормональная перестройка организма, что приводит к размягчению скелета и его повышенной податливости при нагрузках.
- Диспластическая теория основана на том, что диспластические процессы являются основой изменений в костной ткани.
- Неврогенная же связывает возникновение сколиоза с патологией со стороны нервной системы (частое искривление позвоночника при сирингомиелии).
Классификация
В зависимости от происхождения выделяют следующие формы сколиоза (классификация Мошковича):
- диспластический
- идиопатический
- врожденный
- неврогенный
- статический.
Учитывая форму бокового искривления, сколиоз шейного отдела может быть представлен:
- С-образным — 1 дуга искривления
- S-образным — с 2 дугами деформации
- Z- образным — с 3 дугами искривления.
На основании рентгенологических признаков выделяют 4 степени сколиоза:
- I степень — угол от 1° до 10°
- II степень — угол 11° — 25°
- III степень сколиоза — угол искривления 26° — 40°
- IV степень сколиоза — искривление более 40°
Симптомы и степени
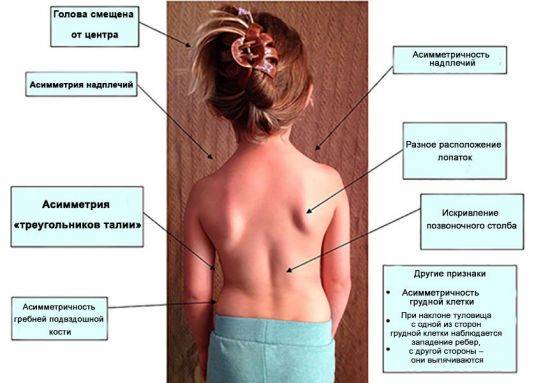
На ранних стадиях заболевание может никак не проявляться и зачастую имеет лишь визуальные признаки:
- когда ребенок стоит, одно плечо расположено ниже другого;
- лопатки отстоят от позвоночника на разном расстоянии;
- при наклоне головы виден боковой изгиб в области шейного отдела;
- ребенок часто сутулится, иногда жалуется на дискомфорт в спине.
Клиническая картина шейного сколиоза может включать следующие симптомы:
- болевой синдром в шее, который нередко распространяется на лицо, затылочную и шейно-воротниковую зону. Болевые ощущения иногда возникают за грудиной и напоминают сердечные боли. Нитроглицерин при этом не действует, однако боль проходит после приема таблетки Баралгина, Аскофена или Цитрамона;
- при поднятии тяжести или другой физической нагрузке в верхней части туловища появляется дискомфорт;
- при поворотах и наклонах головы чувствуется скованность и тугоподвижность;
- из-за ухудшения кровоснабжения головного мозга снижается острота зрения и слуха, возникает тошнота, головные боли и головокружения;
- при защемлении позвоночной артерии патологически измененными костными структурами снижается чувствительность кожи, слабеют мышцы шейно-плечевого пояса и верхних конечностей;
- некоторые пациенты жалуются на онемение языка и изменение вкуса;
- на поздних стадиях наблюдается выраженная асимметрия плеч и лопаток, искажение формы грудной клетки и черепа.
Как правило, заболевание прогрессирует на протяжении всего периода роста, патологический процесс останавливается только после завершения полового созревания. В связи с этим степень деформации бывает различной. Чтобы ее определить, делают рентген в трех проекциях – вертикальной, горизонтальной и боковой. По снимкам выявляется одна из четырех возможных степеней сколиоза.
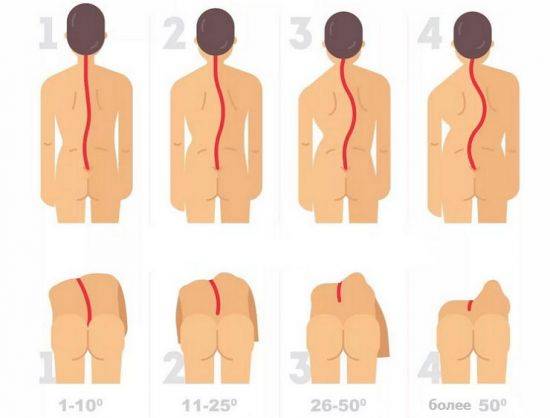
1 степень характеризуется углом отклонения не более 10°. На рентгеновских снимках есть признаки торсии – разворота позвонков относительно вертикальной оси, незначительной деформации их отдельных частей и сдвига относительно друг друга.
2 степень сколиоза характеризуется углом отклонения более 11°, но менее 25°. Наблюдается кривизна позвоночника – реберный горб, – не исчезающая при наклоне туловища вперед. Тазовые кости несимметричны, половина таза на стороне искривления опущена, поясничные мышцы напряжены.
Угол кривизны при сколиозе 3 степени составляет от 26 до 50°. Кроме признаков, типичных для первых двух степеней, появляются и другие. Ребра начинают выступать спереди, реберный горб на спине увеличивается, мышцы брюшного пресса становятся вялыми. Отмечаются контрактуры мышц и западение ребер.
Если угол кривизны больше 50°, диагностируется 4 степень сколиоза. Деформация выражена резко, все вышеперечисленные симптомы усиливаются. Туловище сильно отклоняется в сторону патологического изгиба, останавливается рост, смещаются внутренние органы, нарушается их работа. Из-за сдавления спинного мозга возникают парезы и параличи мышц конечностей. Интенсивный болевой синдром в спине беспокоит постоянно.
S-образный сколиоз
Факторы риска и причины
Факторы риска возникновения и прогрессирования шейного сколиоза подразделяются на следующие группы:
| По половым признакам | По возрасту | По медицинским показателям | Профессиональные риски |
| Небольшая степень кривизны наблюдается в десятилетнем возрасте примерно одинаково, как у мальчиков, так и у девочек. Дальше она у девочек прогрессирует в 10 раз чаще, чем у мальчиков. У женщин на частоту появления сколиоза влияет менструация, которая продляет рост костей, и тем самым увеличивает риск их деформации. | В подростковом возрасте первая степень искривления наблюдается у 2-4%. Но она прогрессирует до второй и выше степени только у 0,5% этих детей. | К группе риска относятся люди, страдающие артритами, мышечной дистрофией, полиомиелитом, церебральным параличом. Пересадка органов в детском возрасте тоже является повышенным риском. | Для молодых спортсменов возможность заболеть составляет 2-24%. Среди них лидируют фигуристы, танцоры, теннисисты, лыжники, метатели копья, гимнасты и пловцы. |
Вместе с тем, провоцирующими факторами для сколиоза являются:
- недостаток движения и слабость мышц.
- неправильная осанка.
- дефицит кальция в организме.
- избыточный вес.
- травмы, ожоги.
- генетические заболевания.
Медики выдвигают несколько теорий возникновения высокого (шейного) сколиоза:
- Дисфункция эндокринных желез. При гормональной перестройке в подростковом периоде сбой в его фоне влияет на прочность позвонков.
- Дисбаланс в развитии мышечного и костного аппарата, когда при быстрой динамике роста ребенка мышцы не способны полноценно удерживать позвоночник.
- Диспластическая теория связывает изменения в костях с недостаточным их питанием и кровоснабжением в детском и подростковом возрасте.
- Неврогенные факторы – влияние патологий нервной системы на деформацию позвоночника.
Видео: «Анатомия позвоночника»
Последствия
Последствия развития высокого сколиоза различны при его разных степенях:
- Незначительное искривление, заметное лишь на рентгеновском снимке, может не мешать нормальной жизни.
- При второй степени уже заметна несимметричность надплечий. Здесь нужна терапия, так как без ее помощи патология быстро прогрессирует.
- При третьей степени заболевания деформация хорошо заметна, в этом случае зачастую требуется ношение фиксирующего корсета или оперативное вмешательство.
- При самой тяжелой степени патологии консервативные методы лечения бессильны, в процесс вовлечены многие органы и системы организма.
Разновидности
Сколиоз представляет собой заболевание, которое классифицируют на нескольких разновидностей
В первую очередь берут во внимание природу появления патологии. Если это начало процесса наблюдается еще во внутриутробном развитии, то говорят о врожденном типе
Повлиять на это может медикаментозная терапия беременной или перенесенные ею вирусные заболевания. При искривлении позвоночника под действием ряда негативных факторов извне, ставят приобретенный сколиоз. Он, в свою очередь, делится на следующие виды:
- Нейромышечный. Он еще носит название паралитический, так как появляется после полиомиелита в анамнезе. Чем опасен такой вид сколиоза? Он быстро прогрессирует, и искривление имеет выраженный характер. В области грудной клетки появляется горб, возникает сильная слабость мышц и чрезмерная подвижность позвонков.
- Рахитический. Появляется на фоне острого дефицита витамина Д, поэтому диагностируется преимущественно в детском возрасте. Его легко можно предупредить, включив в рацион продукты, богатые этим компонентом. Это гораздо проще, чем потом пытаться устранить последствия патологического процесса.
- Первичный. Появляется преимущественно у школьников, которые предпочитают носить ранцы на одном плече. Усугублять это может неправильное положение спины во время занятий. Как и в предыдущем случае предотвратить патологический процесс гораздо проще, чем потом лечить.
- Идиопатический. О нем говорят в том случае, если точная причина появления искривления не выявлена. Развивается такой тип преимущественно в период активного роста костной ткани, за которой не успевает мышечный корсет.
- Статический. Проявляется такое заболевание в области поясницы. Провоцирует появление такой разновидности нарушение нормального функционирования опорно-двигательного аппарата. И сначала проводится коррекция этой проблемы, после чего устраняется сколиоз.
- Функциональный. Появляется в результате негативного воздействия на спину целого ряда факторов. Это могут быть воспалительные процессы внутренних органов, простуда, неравномерное распределение нагрузки на позвоночник.
- Торакогенный. Развивается при получении сильной травмы спины или деформации грудной клетки.
Встречаются и более редкие разновидности патологии, появляющиеся в результате срастания позвонков или детского паралича. Каждый из них представляет определенную опасность для организма, так как приводит к неприятным последствиям.
Искривление позвоночника (сколиоз) у детей
Как проявляется?
Шейный отдел – наиболее хрупкий, позвонки в нем самые маленькие. Они постоянно должны выдерживать серьезную массу, ведь человеческая голова весит до восьми килограмм. Мышечное напряжение, травмы, остеохондрозы могут привести к тому, что позвонки изменят свое положение.
Отдельная ситуация – смещение у новорожденных. В этом случае позвонки смещаются по причине неправильных действий акушера, сильных схваток и неправильного положения плода.
Другая проблема – защемление нервов. Нервные корешки в данной области иннервируют в первую очередь верхние конечности. Из-за этого и наблюдаются такие симптомы, как парестезия рук и плечевого пояса.
Болевые ощущения в самой шейной области связаны не только с ущемлением нервов. Из-за сменившегося положения частей позвоночника начинаются мышечные спазмы. В результате повреждения нервов они могут стать еще сильнее. Так организм защищает нервные ткани, за счет спазмов не давая и дальше повреждать их костями. Такая физиологическая реакция приносит человеку дискомфорт и боль.
Эффективнее всего будет вводить лечебные препараты при помощи физиотерапевтических процедур. При этом мы также минимизируем большинство побочных эффектов нестероидных противовоспалительных.
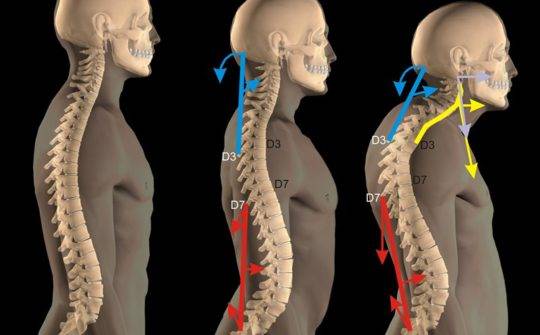

 Искривление позвоночника у взрослых
Искривление позвоночника у взрослых



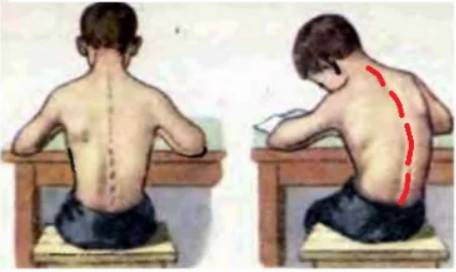 Сколиоз
Сколиоз Искривление позвоночника: лечение
Искривление позвоночника: лечение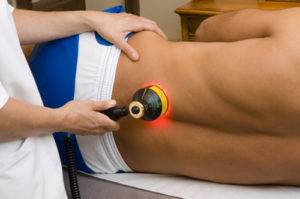 Диагноз сколиоз: что делать?
Диагноз сколиоз: что делать?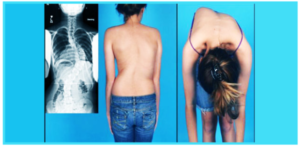 Как исправить сколиоз у подростка
Как исправить сколиоз у подростка