Содержание
- 1 Развитие заболевания и его основные причины
- 2 Лечение правостороннего гемипареза
- 3 Как лечить гемипарез?
- 4 Подострый или медленно развивающийся гемипарез
- 5 Причины возникновения
- 6 После инсульта парализована левая сторона. Прогноз.
- 7 Чем такое парез и как его лечить? Говорит эксперт
- 8 Отличия последствий апоплексии в правом полушарии
- 9 Причины развития и классификация
- 10 Симптомы
- 11 Лечение
- 12 Диагностика
- 13 Результаты, отзывы и рекомендации врачей о правильном питании при коксартрозе тазобедренного сустава ^
- 14 Полезное видео
- 15 Описание заболевания
Развитие заболевания и его основные причины
Лечение правостороннего гемипареза
Лечить правосторонний гемипарез следует начиная с ликвидации причины его развития. Снятие либо ослабление парезов возможно лишь с применением системной терапии основной болезни. Восстановить правильное функционирование пораженных конечностей возможно. Правосторонний может быть врожденным, заболеванием однако в околородовом периоде дают себя знать лишь тяжелые случаи. Чаще же всего, необходимо вести постоянное наблюдение за развитием ребенка, которое позволит оценить наличествующие отклонения и осуществить своевременную и правильную их коррекцию.
Чтобы предупредить тяжелые расстройства психики, речи и движений, и повысить вероятность положительного прогноза лечебные действия следует начать незамедлительно. После постановки диагноза сразу назначают курс медикаментозного лечения, который должен сопровождаться комплексом назначенных физических упражнений. При этом качают пресс, прыгают на одной ноге, совершенствуют мелкую моторику. Однако и после выхода из больницы физические упражнений должны продолжаться дома. Обязательно постоянное и регулярное выполнение всех предписаний врача.
Адекватное лечение и упорство почти всегда помогают полностью избавиться от подобной патологии. Зачастую уже в начальной школе малыш выглядит практически здоровым, а совершенно болезнь его покидает уже к подростковому возрасту.
Левосторонний гемипарез является одним из типов детского церебрального паралича. При таком тяжелом недуге наблюдается частичный паралич или же нарушение функционирования правой или левой части тела. Недуг развивается в результате определенных нарушений в мотонейронах, которые располагаются в подкорке мозга.
Существует четыре вида гемипареза: верхний, нижний, а также правосторонний, левосторонний. Тип ДЦП, что характеризуется развитием патологий одноименных конечностей, получил название спастический гемипарез.
При развитии левостороннего гемипареза параличом поражается левая часть тела. У детей наблюдается нарушение функционирования конечностей левой части туловища (ноги и руки). Мышцы руки, отвечающие за функцию сгибания, находятся в тонусе, а тонус нижних конечностей наблюдается у разгибательных мышц. При такой симптоматике у детей наблюдается «поза просящего».
Как лечить гемипарез?
Лечение гемипареза в первую очередь заключается в выявлении, а также своевременном устранении причины, которая вызвала недуг. Так как основная причина развития патологии кроется в поражении нервных клеток, все силы направляют на то, чтобы восстановить поврежденные области.
Сразу после определения диагноза врач назначает терапию медикаментами, выполнение лечебной физкультуры, которая в свою очередь поможет разработать двигательную функцию пораженных конечностей. При повреждении мозговых зон повышается тонус мышц. Чтобы снизить его, назначают прием препаратов, которые способствуют постепенному снижению тонуса. Такие препараты имеют название «миорелаксанты». Лекарства назначают на длительный срок, так как добиться восстановления поврежденной области за короткое время невозможно, но с их помощью можно достичь скорейшей реабилитации.
В том случае, если в течение 12 месяцев от начала лечения не видны положительные изменения в пораженных областях, терапию продолжают. В это же время лечат иные расстройства, которые могут иметь место: нарушенное зрение, нарушение речи, эпилепсию и т д.
Не только медикаменты эффективны в лечении левостороннего гемипареза у детей. Врачи рекомендуют посещать сеансы массажа и физкультуры. ЛФК при гемипарезе можно проводить дома или же посещая реабилитационные центры. Лечебная физкультура поможет достичь улучшения состояния человека, но только при систематическом своем выполнении.
Подострый или медленно развивающийся гемипарез
Наиболее часто такие нарушения обусловлены церебральным уровнем поражения.
Причинами слабости такого типа являются следующие:
Инсульты
Сосудистые процессы, такие как инсульт в развитии. Наиболее часто имеется постепенное прогрессирование. Эту причину можно подозревать исходя из возраста пациента, постепенного прогрессирования, наличия факторов риска, шума над артериями вследствие стеноза, предшествующих сосудистых эпизодов.
Опухоли головного мозга и другие объёмные процессы
Внутричерепные объемные процессы, такие как опухоли или абсцессы (чаще всего наблюдается прогрессирование в течение нескольких недель или месяцев) обычно сопровождаются эпилептическими приступами. При менигиомах может быть многолетний эпилептический анамнез; в итоге объёмный процесс приводят к повышению внутричерепного давления, головной боли, нарастающим психическим нарушениям. Хроническая субдуральная гематома (главным образом травматическая, иногда подтверждается легкой травмой в анамнезе) всегда сопровождается головной болью, психическими расстройствами; возможны относительно негрубые неврологические симптомы. Имеют место патологические изменения в спинномозговой жидкости. Подозрение на абсцесс появляется при наличии источника инфекции, воспалительных изменений в крови, таких как ускорение СОЭ, быстрого прогрессирования. Из-за кровоизлияния в опухоль могут внезапно появляться симптомы, быстро нарастающие до гемисиндрома, но не похожие на инсульт. Это особенно характерно для метастазов.
Энцефалиты
В редких случаях острый геморрагический герпетический энцефалит может вызывать относительно быстро нарастающий (подострый) гемисиндром (с тяжелыми церебральными нарушениями, эпилептическими приступами, изменениями спинномозговой жидкости), вскоре приводящий к коматозному состоянию.
Рассеянный склероз
Гемипарез может развиваться в течение 1-2 дней и быть очень тяжелым. Такая картина развивается иногда у молодых пациентов и сопровождается зрительными симптомами, такими как ретробульбарный неврит и эпизоды двоения. Этим симптомам сопутствуют нарушения мочеиспускания; часто бледность диска зрительного нерва, патологические изменения зрительных вызванных потенциалов, нистагм, пирамидные знаки; ремиттирующее течение. В спинномозговой жидкости увеличение количества плазматических клеток и IgG. Такая редкая форма демиелинизации, как концентрический склероз Бало, может вызывать подострый гемисиндром.
[], [], [], [], [], [], [], [], []
Атрофические корковые процессы
Локальная односторонняя или асимметричная корковая атрофия прецентральной области: нарушение двигательных функций может быть медленно нарастающим, иногда нужны годы для развития гемипареза (паралич Миллса). Атрофический процесс подтверждается при компьютерной томографии. Нозологическая самостоятельность синдрома Миллса в последние годы подвергается сомнению.
[], [], [], [], [], [], [], [], []
Причины возникновения
Эффективное лечение невозможно без знания причин возникновения патологии. Спровоцировать появление неврологического синдрома могут следующие факторы:
- Инсульт. Кровоизлияние в мозг является одной из наиболее распространенных причин гемипареза.
- Объемное новообразование. Обычно развивается на фоне острого нарушения мозгового кровообращения. Если в небольшое образование попала кровь при инсульте, опухоль начинает стремительно увеличиваться в объеме. Новообразование будет поражать здоровые клетки головного мозга.
- Черепно-мозговые травмы (сотрясения, ушибы, переломы). Приводят к тому, что часть клеток головного мозга перестает быть жизнеспособной.
- Энцефалит. Воспаление головного мозга может иметь инфекционную, токсическую, аллергическую природу.
- Злоупотребление алкогольными напитками. Передозировка спиртным приводит к токсическому отравлению нервной системы и накоплению продуктов обмена.
- Эпилепсия. Приступ возникает вследствие перевозбуждения определенных участков головы. Если спазмы остались, это может привести к серьезным нарушениям мозга.
- Мигрень. Характеризуется болями в правой или левой части головы. Как правило, заболевание носит наследственный характер.
- Сахарный диабет. Нарушения, вызванные этим заболеванием, могут стать причиной судорог.
- Рассеянный склероз. Это аутоиммунный процесс, при котором организм борется сам с собой. Иммунная система повреждает оболочки нервов.
- Детский церебральный паралич (ДЦП).
Отдельно стоит выделить инсульт, как провоцирующий фактор гемипареза. Специалисты именуют это заболевание острым нарушением мозгового кровообращения. При инсульте происходит отмирание клеток, которое возникает в результате тромбоза или кровоизлияния. Степень тяжести гемипареза напрямую зависит от трех основных факторов:
- Место расположения нарушений.
- Размера поврежденной мозговой ткани.
- Своевременность оказания медицинской помощи.
В результате инсульта нервная система частично нарушается. Ее работа связана со всем организмом, в том числе мышцами, суставами и внутренними органами.

Инсульт характеризуется речевыми и языковыми отклонениями. Речь становится невнятной, больной даже перестает понимать речь других. Пациенты с трудом пишут и читают. Они забывают слова и речевые обороты.
Гемипарез может иметь врожденный и приобретенный характер. Теперь выясним причины, по которым заболевание диагностируется у детей при рождении:
- внутриутробное нарушение развития головного и спинного мозга;
- кислородное голодание (гипоксия);
- травмы головы и позвоночного столба;
- недоношенность;
- инфаркт новорожденных;
- гематома в головном мозге;
- защемление нервных окончаний.
Отдельно стоит сказать о психогенном гемипарезе. Заболевание до конца не изучено. Больной не способен напрячь мышцы туловища и пошевелить руками или ногами. При этом мышечный тонус остается неизменным. Признаки атрофии отсутствуют. Очередной приступ могут вызвать стрессовые ситуации и эмоциональные переживания. После нормализации нервно-психического состояния клинические симптомы могут внезапно исчезнуть.
После инсульта парализована левая сторона. Прогноз.
Составить прогноз для больного, который перенес инсульт, очень сложно, так как зависит от стадии развития заболевания, от масштабности пораженного участка, отношения к здоровью самого пациента и его семьи
Для благоприятного прогноза лечение инсультного больного важно начинать в кротчайшие сроки, применяя медикаментозное лечение и реабилитационные мероприятия
Восстановление левой стороны после инсульта в стационаре включает:
- Коррекцию двигательных нарушений. Врач–реабилитолог в зависимости от общего состояния пациента и степени тяжести заболевания подбирает индивидуальный курс упражнений.
- Предотвращение контрактуры.
- Применение базисной терапии.
- В зависимости от вида заболевания назначается специфическое лечение.
- Возобновление речи благодаря занятиям с логопедом.

Даже излечившись от инсульта, такой человек нуждается в продолжении лечения.
Лечение левостороннего инсульта в домашних условиях имеет свои особенности и предусматривает:
- Соблюдение постельного режима. Причем из-за поражения левого глаза кровать больного и предметы в комнате должны находиться с правой стороны.
- Применение дыхательных упражнений.
- Регулярные занятия лечебной физической культурой, которые со временем увеличиваются по продолжительности и физической нагрузке.
- Чередования положения с вертикального на горизонтальное. Делать можно благодаря поручням и ремням, которыми должна быть оснащена кровать больного.
- Применение действий, которые помогают разрабатывать парализованную конечность.
- Постоянно общаться с послеинсультным больным. Задаваемые вопросы должны быть: простыми, лаконичными, понятными.
- Массажировать поврежденную часть тела. Это будет способствовать нормализации кровотока, устранению болевых ощущений и восстановлению тонуса мышц, ликвидации спазмов конечности и предотвращению пролежней.
Чем такое парез и как его лечить? Говорит эксперт
Если говорить простым языком, то парез – это тот же паралич, только выраженный в более мягкой форме. Для него характерно снижение тонуса конкретной мышцы или группы мышц.
Он скорее является симптомом, сопровождающим более сложные состояния и патологии, такие как нарушение мозгового кровообращения, новообразования в коре головного мозга или инсульт.
Поэтому я всегда начинаю лечение пациента с определения точной причины недуга.
Причины формирования пареза
Как я уже говорил ранее, парез не является самостоятельным заболеванием, он может сопровождать следующие патологии и состояния организма:
- новообразования в головном или спинном мозге
- инсульт и прочие формы кровоизлияния в головной и спинной мозг
- черепно-мозговая травма
- травма позвоночника
- воспалительный процесс в головном мозге – энцефалит
- воспалительный процесс в спинном мозге – миелит
- патологии, вызывающие разрушение белка, отвечающего за передачу нервных импульсов по волокнам нервных тканей
- иммуновоспалительные заболевания
- патологии, сформированные на фоне нарушений обменных процессов в мышечных тканях – миопатия
- патологическая утомляемость мышц тела – миастения
- эпилепсия
- интоксикация опасными промышленными веществами, алкоголем, передозировка психотропных препаратов.
Только правильное определение причины пареза может гарантировать эффективный результат лечения.
Симптомы пареза
Для пареза характерны следующие проявления:
- нарушение координации и походки
- при подъеме ноги стопа теряет устойчивость и свисает
- если парез поразил мышцы шеи и плечевого пояса, пациенту сложно держать голову
- тремор и слабость в руках
- тремор и слабость в мышцах ног
- затруднения при передвижении ног
- сложности при смене положения тела.
Разновидности пареза
В зависимости от потери мышечного тонуса, выявленного при внешнем осмотре и проверке рефлексов, выделяют следующие формы пареза:
- полная сохранность тонуса мышц и их силы
- незначительный спад мышечного тонуса и потеря силы
- значительный спад тонуса мышц и потеря их силы
- неспособность мышцы или группы мышц оказывать сопротивление силы тяжести
- непродуктивное сокращение отдельных пучков мышечных волокон без задействования всей мышцы
- отсутствие тонуса и силы у пораженной мышцы.
В зависимости от степени поражения конечностей специалисты классифицируют парез на:
- монопарез – потеря мышечной силы в одной конечности
- парапарез – поражение мышц либо в руках, либо в ногах
- тетрапарез – ослабление мышечного тонуса и потеря силы в мышцах рук и ног одновременно
- гемипарез – патология поражает мышцы конечностей с одной стороны тела.
В зависимости от причины формирования пареза выделяют две формы патологии:
Периферический – результат поражения черепно-мозговых нервов и нервных окончаний, соединяющих головной мозг с мышцами и передающих сигналы. Для него характерно понижение тонуса паретичных мышц.
Центральный – результат разрушения нервных волокон, передающих сигналы от коры головного мозга в спинной. Для этой формы патологии характерно повышение тонуса паретичных мышц.
Диагностика организма для выявления пареза
Для более точного определения диагноза пациенту назначаются следующие виды лабораторных и аппаратных исследований:
- осмотр пациента неврологом для определения состояния мышечной структуры и рефлексов
- общий анализ крови на выявление воспалительных процессов
- биохимия крови
- анализ крови на токсикологию
- пробы с прозерином для определения мышечной слабости
- электронейромиография
- электроэнцефалограмма
- КТ и МРТ
- магнитно-резонансная ангиография сосудов головного мозга
- консультация нейрохирурга.
Для составления полного анамнеза заболевания невролог проводит детальный опрос с целью выяснить наличие у пациента родственников с подобным заболеванием, влияние его профессии и окружающей обстановки на состояние организма.
Остеопатия – эффективный метод лечения пареза
Техники остеопатического воздействия эффективны и безопасны, поэтому они являются отличной альтернативой для лечения пареза у взрослых и детей.
Занимаясь лечением пациентов с данной патологией, я каждый раз убеждаюсь, что только правильно определенная причина развития пареза обеспечит высокий результат терапии. Однако не всегда медицинские аппараты могут установить первопричину формирования слабости мышц.
Тогда как остеопатия обладает необходимыми приемами для выявления даже самых незначительных отклонений в работе организма.
Также с помощью мануального воздействия на организм можно восстановить питание и тонус мышц. В комплексе с гимнастикой и полноценным рациональным питанием можно добиться эффективных результатов от остеопатического лечения.
Отличия последствий апоплексии в правом полушарии
Причины развития и классификация
Гемипарез – не отдельное заболевание, а симптом иного первичного патологического процесса. Данное состояние характеризуется частичным параличом, ослаблением силы мышечных тканей с одной стороны туловища. Вторая половина тела – здоровая.
Левосторонний парез возникает в том случае, если поражены верхние мотонейроны, их аксоны. В большинстве случаев нарушается работа и двигательных нейронов. Часто диагностируют церебральное, а не спинальное поражение. Иными словами, первичным патологическим процессом выступает нарушение деятельности центральной нервной системы, головного мозга.
Для определения степени тяжести патологических изменений требуется изучение симптомов, характерных для очагового поражения коры головного мозга. Это – нарушенная речь, трудности с передвижением, нарушение координации и восприятия. Кроме того, часто возникает эпилептический синдром, теряется чувствительность кожного покрова, происходит развитие когнитивных расстройств.
При некоторых отдельных поражениях головного мозга сочетаются ипсилатеральные нарушения работы нервов, которые расположены в головном отделе, с контралатеральным парезом. При сопутствующих аномалиях в строении головы происходит более стремительное развитие патологии. В таком случае наблюдается возникновение постиктального гемипареза.
Основные причины развития левостороннего (а также правостороннего) пареза у взрослого человека и у ребенка – врожденные или приобретенные болезни. К ним относят:
- формирование в стволе головного мозга опухолевидного новообразования;
- наличие внутримозговых или эпидуральных повреждений;
- субдуральная гигрома травматического происхождения;
- инсульт или инфаркт в анамнезе;
- развитие острой ишемии;
- наличие внутримозгового кровоизлияния, обусловленного тромбозом сонной артерии;
- наличие паренхиматозного кровоизлияния;
- развитие болезни Фара, которая протекает с формированием камнеподобных отложений в области головного мозга;
- развитие рассеянного склероза;
- частые истерические припадки (как у женщин, так и у мужчин);
- наличие гемиплегической мигрени спонтанного или генетически обусловленного характера;
- развитие синдрома Броун-Сикара, характеризующегося формированием спинномозговой опухоли, локализующейся в шейной зоне;
- наличие сифилитической гуммы – мягкого опухолевидного образования в тканях.
При появлении левостороннего гемипареза в детском возрасте чаще причиной выступает врожденная аномалия головного мозга, которая возникла еще во внутриутробный период. К источникам состояния относят и осложнения, возникшие во время родоразрешения, например, компрессию волокон нервов.
Выявить первые клинические проявления левостороннего гемипареза у ребенка можно уже через 2-3 месяца после появления на свет. Определиться окончательно с диагнозом можно по истечении 1 — 1,5 лет, когда ребенок делает первые движения. В тяжелом случае на фоне гемипареза у человека нарушается умственная способность, речь. Кроме того, поражение левого полушария головного мозга вызывает психическое расстройство. Это можно объяснить локализацией в данном отделении максимального количества нервных центров, ответственных за психическую функцию.
Классификация
Существует несколько разновидностей гемипареза, которые имеют свои причины развития. Один из таковых – спастический, который встречается в большинстве случаев и характеризуется поражением центральных двигательных нейронов. Среди причин возникновения:
- развитие транзиторной ишемической атаки;
- инсульт в анамнезе;
- наличие опухолевидного образования, абсцесса в головном мозге;
- воспалительный процесс, имеющий инфекционную или неинфекционную этиологию;
- развитие рассеянного склероза;
- травма мозга в анамнезе.
Вторая форма гемипареза – вялая, обусловленная поражением периферических двигательных нейронов. Среди причин возникновения:
- токсическое отравление головного мозга;
- прием некоторых препаратов (в таком случае гемипарез – это побочное действие терапии);
- аутоиммунная нейропатия;
- миастения;
- воспалительная миопатия.
Третья форма гемипареза – сосуществующая, сочетающая в себе спастический и вялый парез. Среди причин возникновения:
- склероз боковой амиотрофической формы;
- поперечный воспалительный процесс, иное патологическое состояние в спинном мозге.
Определить форму патологии сможет только врач на основании проведенных диагностических мероприятий.
Симптомы
Определить наличие болезни можно по следующим сопутствующим симптомам:
- расстройствам памяти;
- снижению умственной работоспособности;
- нарушению целенаправленности движений;
- проблемам с распознаванием предметов и явлений (агнозия);
- речевым расстройствам;
- снижению чувствительности пораженного участка тела;
- стойкой головной боли;
- эпилептическим приступам;
- лихорадке;
- общему ухудшению самочувствия;
- слабости и повышенной утомляемости;
- артралгии.
Если поражение затрагивает задний отдел головного мозга или другие его участки, то гемипарез будет поражать преимущественно конечности и лицевые мышцы. Выраженность всех вышеперечисленных симптомов будет зависеть от возраста больного. Но для лечения важна не только степень интенсивности клинических проявлений, но также причины заболевания.
Симптомы врожденного гемипареза
Врожденный гемипарез обычно проявляется в период, когда ребенок начинает учиться самостоятельно ходить. Вместе с ним более заметными становятся речевые и интеллектуальные расстройства.
Ранними признаками гемипареза у детей являются:
- ассиметричные движения в конечностях;
- ограничение активных движений на стороне поражения;
- ассиметричный рефлекс Моро;
- распластанность бедренных мышц с незначительной, но заметной ротацией кнаружи;
- при принятии вертикального положения ребенок не опирается на больную ножку, а в положении лежа на животе – хуже вытягивает пораженную руку, и не опирается на нее.
У детей с врожденным гемипарезом наблюдаются и многочисленные неврологические расстройства. В частности, происходит нарушение стереогноза, и развивается так называемый синдром игнорирования пораженной конечности. Это только усугубляет и без того сложную ситуацию.
Развитие эпилепсии, к сожалению, является частым сопутствующим симптомом гемипареза. Она значительно отягощает течение болезни и ухудшает прогнозы. Она может манифестировать в любом возрасте, и с учетом этого фактора варьируются также типы приступов:
- в раннем детском возрасте преобладают генерализованные тонико-клонические и парциальные припадки с вторичной генерализацией;
- в позднем возрасте на первый план выступают парциальные эпилептические приступы;
- у 80% пациентов с врожденными гемипарезами, осложненными эпилепсией, определяются простые или сложные фокальные эпиприступы, которые иногда могут иметь вторичную генерализацию.
У подавляющего количества пациентов с врожденным гемипарезом наблюдаются редкие приступы эпилепсии. Обычно их частота составляет раз в 3, 6 или 12 месяцев.
Гемипарез негативно влияет на познавательные способности головного мозга, и не только. Так, при поражении правого полушария головного мозга (при левостороннем гемипарезе) отмечается недоразвитие зрительно-пространственного анализа и синтеза, а также перцептивных обобщений.
При поражении левого полушария головного мозга, являющегося причиной правостороннего гемипареза, преобладают расстройства вербальных функций. У детей с подобным отклонением наблюдается скудность словарного запаса, снижение уровня словесных обобщений и характера суждений.
Расстройства речи фиксируются у 20-40% больных с врожденным гемипарезом. Особенно ярко такой дефект проявляется у детей. Чаще всего такие нарушения выражаются задержкой развития речи, дисфагией или дизартрией. Они наблюдаются как при правостороннем, так и при левостороннем гемипарезе.
При рассматриваемой патологии могут иметь место также зрительные отклонения. Так, частота нарушений со стороны функционирования зрительного анализатора составляет 30%. У 17-27% больных диагностируется гомонимная гемианопсия. В 8,6% случаев фиксируется частичная атрофия зрительных нервов, а у 10,5% пациентов выявляют страбизм.
Лечение
Терапия при гемипарезе зависит от множества факторов. И, прежде всего, она будет назначаться с учетом стороны поражения и этиологии болезни. В лечении данного заболевания применяются не только медикаментозные препараты: проводятся также общеукрепляющие мероприятия, оказывающие благотворное воздействие на функционирование пораженных мышц и нервов.
Терапия гемипареза назначается для каждого пациента индивидуально, и также зависит от степени тяжести болезни.
Комплекс мероприятий, применяющихся в данном случае, включает в себя:
- посещение бассейна;
- сеансы массажа;
- лечебную физкультуру;
- закаливание;
- прием медикаментозных препаратов;
- и прочие элементы терапии, определяющиеся строго индивидуально.
В большинстве случаев эффективными оказываются немедикаментозные консервативные методы лечения гемипареза. Препараты рекомендуется применять только при тяжелом течении болезни.
Фармакотерапия
При лечении гемипареза медикаментами, прежде всего, назначают миорелаксанты. Вместе с этим, в течение всего терапевтического курса больным рекомендуется принимать витаминные комплексы, содержащие токоферол и витамины группы В.
Если имеет место левосторонний гемипарез, больным могут назначаться лекарства:
- Баклосан. Это таблетированный миорелаксант центрального действия, который содержит активное вещество баклофен. Назначается при парезах у взрослых и детей с 3 лет. Дозировка, кратность приема и длительность курса терапии определяется индивидуально. Аналог – Баклофен.
- Мидокалм. Миорелаксант центрального действия, активным веществом которого является толперизона гидрохлорид. Назначается взрослым пациентам и детям старше 3 лет. Начальная дозировка для больных старше 14 лет – по 50 мг 2-3 раза в сутки. Доза повышается постепенно, и в итоге, достигает 150 мг в сутки.
- Седуксен. Раствор для внутримышечного и внутривенного введения. Содержит активное вещество диазепам. Препарат от носится к группе транквилизаторов. Применяется преимущественно при парезах, сопровождающихся эпилептическими эпизодами. Аналог – Сибазон.
- Церебролизин. Ноотропное средство, которое назначается при парезах, вызванных перенесенным пациентом ишемическим инсультом. Препарат противопоказан в том случае, если гемипарез сопровождается эпилептическими эпизодами.
Все вышеперечисленные медикаменты могут вызывать серьезные побочные эффекты. Об их возникновении необходимо немедленно сообщить лечащему врачу, и ни в коем случае не предпринимать ничего самостоятельно.
Диагностика
Гемиплегию выявляют при клиническом обследовании у медицинского работника, например, физиотерапевта или врача. Радиологические исследования, такие как компьютерная томография или магнитно-резонансная томография головного мозга, следует использовать для подтверждения травм головного и спинного мозга, но сами по себе их нельзя использовать для выявления двигательных нарушений. Лица, у которых развиваются судороги, могут пройти тесты, чтобы определить, где находится очаг избыточной электрической активности.
Пациенты с гемиплегией обычно демонстрируют характерную походку. Нога на пораженной стороне выпрямляется и вращается внутрь, а затем поворачивается по широкой боковой дуге, а не поднимается, чтобы переместить ее вперед. Верхняя конечность с той же стороны также приведена к плечу, согнута в локте и пронирована в запястье, при этом большой палец прижат к ладони и пальцы согнуты вокруг нее.
Инструменты оценки
Физиотерапевты и другие специалисты в области здравоохранения могут использовать различные стандартизированные шкалы для оценки состояния гемиплегии пациента. Использование стандартизированных оценочных шкал может помочь физиотерапевтам и другим специалистам в области здравоохранения в течение их лечебного учреждения:
- Расставляйте приоритеты лечебных вмешательств на основе конкретных идентифицируемых моторных и сенсорных дефицитов
- Ставьте соответствующие краткосрочные и долгосрочные цели лечения на основе результатов шкал, их профессионального опыта и желаний пациента.
- Оценить потенциальное бремя ухода и отслеживать любые изменения на основании улучшения или снижения баллов
Некоторые из наиболее часто используемых шкал для оценки гемиплегии:
Fugl-Meyer Оценка функции сенсомоторной (FMA)
FMA часто используется в качестве меры функционального или физического нарушения после нарушения мозгового кровообращения (CVA). Он измеряет сенсорные и моторные нарушения верхних и нижних конечностей, равновесие в нескольких положениях, диапазон движений и боль. Этот тест является надежным и действенным методом измерения постинсультных нарушений, связанных с восстановлением после инсульта . Более низкий балл по каждому компоненту теста указывает на более высокий уровень поражения и более низкий функциональный уровень в этой области. Максимальный балл по каждому компоненту составляет 66 для верхних конечностей, 34 для нижних конечностей и 14 для равновесия . Администрирование FMA должно осуществляться после изучения учебного руководства.
Оценка инсульта Чедока-Макмастера (CMSA)
Этот тест представляет собой надежную меру двух отдельных компонентов, оценивающих как двигательные нарушения, так и инвалидность . Компонент инвалидности оценивает любые изменения физических функций, включая общую двигательную функцию и способность ходить. Инвентаризация инвалидности может иметь максимальное количество баллов 100, 70 из которых определяется индексом общей моторики и 30 — индексом ходьбы. Каждое задание в этом инвентаре имеет максимальный балл семь, за исключением двухминутного теста ходьбы, который является из двух. Компонент обесценения теста оценивает верхние и нижние конечности, контроль осанки и боль. Инвентаризация нарушений сосредоточена на семи этапах восстановления после инсульта, от вялого паралича до нормального двигательного функционирования. Рекомендуется провести обучающий семинар, если мера используется для сбора данных.
Инсульт реабилитации Оценка движения (STREAM)
STREAM состоит из 30 тестовых заданий, включающих движения верхних и нижних конечностей, а также базовые задания на мобильность. Это клиническая мера произвольных движений и общей подвижности (перекатывание, соединение, положение сидя, стоя, стоя, шаг, ходьба и лестница) после инсульта. Часть оценки, связанная с произвольным движением, измеряется с использованием порядковой 3-балльной шкалы (неспособность выполнять, частичная работа и полная производительность), а часть оценки мобильности использует порядковую шкалу с 4 баллами (неспособность, частичная, полная с помощью , полная без помощи). Максимальный балл, который можно получить в STREAM, составляет 70 (20 баллов за каждую конечность и 30 баллов за мобильность). Чем выше оценка, тем лучше движение и мобильность доступно для оцениваемого человека.
Результаты, отзывы и рекомендации врачей о правильном питании при коксартрозе тазобедренного сустава ^
Полезное видео
Предлагаем Вам ознакомиться с интересным видео по данной тематике:
Описание заболевания
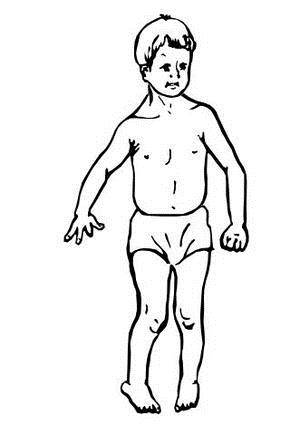
От паралича состояние пареза отличается тем, что организм не теряет мышечный функционал полностью. В этой статье мы поговорим о гемипарезе левой стороны тела.
Болезнь, чаще всего, возникает либо у пожилых людей вследствие перенесенных тяжелых заболеваний, либо у маленьких детей в результате перинатальных патологий (ДЦП).
Гемипарез является последствием повреждения нейронов головного или спинного мозга.
Левосторонний гемипарез может различаться:
-
По локализации:
- Центральный;
- Периферический.
-
По быстроте протекания:
- Острый;
- Медленно развивающийся.
-
По степени тяжести:
- Легкий;
- Умеренный;
- Глубокий.
Справка: Симптомы левостороннего гемипареза могут отличаться, все зависит от степени поражения ЦНС, причины патологии, возраста пациента. Когда болезнь захватывает мозг и лицевой нерв, пациенты начинают испытывать проблемы с мимикой.
Кроме того, можно выделить такую симптоматику как:
- Повышенный мышечный тонус;
- Длительная мигрень;
- Повышенная температура;
- Отсутствие аппетита и утомляемость;
- Ломота в костях;
- Снижение веса;
- Сопротивление мышц при попытке согнуть конечность;
- Мышцы поражены неравномерно;
- Усиление сухожильных рефлексов;
- Рефлекс Россолимо, рефлекс Бабинского;
- Эмоциональные скачки, расстройства личности.

 Левосторонний гемипарез: почему возникает, как проявляется и как лечить?
Левосторонний гемипарез: почему возникает, как проявляется и как лечить? Фильмы похожие на трусы сгибают колени, или синие руки
Фильмы похожие на трусы сгибают колени, или синие руки Центральный паралич [спастический]
Центральный паралич [спастический]

 Парапарез
Парапарез Судорожный синдром: причины, особенности, лечение
Судорожный синдром: причины, особенности, лечение