Содержание
Классификация
Боли в пояснице классифицируются по механизму возникновения и могут быть ноцицептивными, невропатическими и психогенными. Ноцицептивный тип появляется при раздражении болевых рецепторов – ноцицепторов и обусловлен повреждением тканей вследствие механической травмы или локального воспаления (растяжения, ушибы).
Невропатические боли сопровождают защемление нервных корешков межпозвоночной грыжей. Они отличаются иррадиацией (отдачей) в нижние конечности и сочетаются с онемением и некоторой скованностью движений. Самостоятельно такая боль не проходит и носит, как правило, хронический характер.
Психогенный тип – редкое явление, причиной которого может быть психотравмирующая ситуация или нарушение функционирования нервной системы.
Данная классификация является условной, поскольку чаще всего болезненность вызывают все три типа в той или иной степени. Для определения болезненности врачи используют несколько терминов: люмбаго, люмбалгия и люмбоишиалгия.
Люмбаго представляет собой внезапный болевой приступ, начало которого пациенты описывают как «разрыв», «толчок» и сравнивают его с ударом молнии или электрического тока. Люмбалгия начинается постепенно и характеризуется ноющими болями преимущественно в нижней части поясницы, в конце позвоночника.
При люмбалгии спина болит не постоянно, болевые ощущения возникают после долгого пребывания в неподвижной позе или наклонов туловища. Пациентам трудно сгибаться и выполнять даже такие простые действия, как умывание, чистка зубов или глажка белья. Они ищут наиболее выгодную позу, чтобы уменьшить напряжение поясничной мышцы и облегчить свое состояние.
Люмбоишиалгия – это болевой синдром, охватывающий область поясницы, ягодицы и задненаружную часть одной или обеих ног. Он усиливается при любых движениях, включая кашель или чихание.
Возможные патологии
Наиболее часто поясница болит из-за мышечного перенапряжения, особенно при слишком интенсивных тренировках или выполнении непривычной физической работы. В этом случае провокатором боли выступает разрыв соединительных волокон в местах прикрепления мышц.
Среди патологий, вызывающих данный симптом, следует отметить такие:
- межпозвоночная грыжа. Основные признаки – резкая боль, которая появляется неожиданно, ощущение скованности, одеревенелости в спине, слабость в нижних конечностях;
- компрессионный перелом позвоночника. Возникает при травмах, остеопорозе и опухоли;
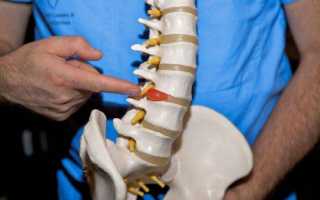
- синдром конского хвоста. Этот симптомокомплекс обусловлен сдавливанием массивного нервного пучка, расположенного между первым поясничным позвонком и копчиком. Проявляется сильной болью справа или слева сзади, на уровне талии и ниже. Болевой синдром иррадиирует в одну или обе конечности и паховую зону. Прогресс болезни приводит к нарушению тактильной чувствительности и выраженной слабости в ногах. При отсутствии лечения развиваются тяжелые осложнения вплоть до инвалидности;
- острая аневризма брюшной аорты. Боль и тяжесть в пояснице нередко является единственным признаком данного состояния. Чаще всего диагностируется у пожилых людей, страдающих атеросклерозом и жалующихся на ночные боли колющего характера;
- инфекционные поражения. Тянущие и тупые боли в нижних отделах спины провоцируют хронические бактериальные инфекции кожи, урогенитальной и дыхательной системы, нарушение работы иммунной системы, прием гормональных препаратов. Помимо боли, ощущается дискомфорт в абдоминальной и паховой областях, за грудиной и др.;
- новообразования. Болезненность беспокоит и днем, и ночью, постепенно усиливается. Как правило, наблюдается резкое похудание без очевидных причин. Опухоли диагностируются чаще всего у людей старше 50 лет, имеющих онкологические заболевания в анамнезе.
При патологиях органов ЖКТ может возникать опоясывающая боль. Ощущение, что тянет поясницу, нередко сопровождает гинекологические болезни. Врожденные скелетные дефекты и нарушение обмена веществ тоже могут быть причиной болевых ощущений внизу спины.
Внимание: если резко заболела поясница, и боль носит мучительный, нестерпимый характер, можно предположить обострение мочекаменной болезни, когда образовавшийся камень продвигается по мочевыводящим путям.
Причины появления острой боли
Прежде, чем определяться, что делать, когда сильно болит поясница, любой серьезный врач сперва установит причину появившейся боли. Причины могут быть разные, но большинство из них так или иначе связаны с позвоночником.
Одна из самых простых и безобидных причин боли – остро протекающее растяжение мышц. В этом случае источником боли являются спазмированные длинные мышцы. При этой проблеме боль редко «отдает» в другие части тела, но достаточно сильно ограничивает подвижность человека. Эта причина является очень распространенной, часто с ней сталкиваются спортсмены и люди, работа которых связана с различными физическими нагрузками.
Травмы позвоночника могут быть причиной болей в пояснице
Другим часто встречающимся, но гораздо более серьезным по последствиям источником боли является перелом позвоночника, особенно если речь идет о компрессионных переломах позвонков. Чаще всего такое случается при неудачных падениях и прочих травмах спины. Но если человек болен гиперпаратиреозом, остеопорозом, болезнью Педжета или есть опухоли в позвоночной области, то перелом может произойти и незаметно для больного, как говорится «на ровном месте». Причем человек даже не поймет, когда этот перелом произошел.
Не менее неприятная ситуация, при возникновении которой появляется острая боль в пояснице – это смещение межпозвоночных дисков в поясничном отделе позвоночника. Симптомами такой проблемы являются сильные острые боли в пояснице, которые сильно ограничивают подвижность. Чаще всего боль возникает из-за компрессии нервных корешков. Признаками такой компрессии являются:
- расстройства чувствительности;
- исчезновение или значительное снижение ахиллова рефлекса;
- отсутствие или снижение интенсивности коленного рефлекса;
- односторонние корешковые боли.
Одной из неприятных тенденций это проблемы является то, что такое смещение может вызывать патологию находящихся ниже позвонков. В результате появляются боли ниже поясницы, могут нарушиться функции прямой кишки и мочевого пузыря. Локализация боли выше поясницы тоже возможна в некоторых случаях.
Острая боль в спине может появиться и в результате фасеточного синдрома. В этом случае причиной боли служит компрессия корешка на выходе из позвоночного канала, сам же межпозвоночный диск остается неповрежденным. Этот синдром обычно возникает в результате увеличения верхней и нижней фасеток межпозвоночного сустава, в результате чего сужается межпозвоночное отверстие.
Эпидуральный абсцесс является одним из тяжелых заболеваний, провоцирующих сильные боли в пояснице. Эта болезнь требует срочной диагностики и немедленного лечения, причем рекомендуются любые высокоэффективные меры, вплоть до хирургического вмешательства, главное – быстро устранить сдавливание спинного мозга.
Заболевания тазобедренного сустава также нередко становятся причиной острых болей в пояснице. Для них характерны боли, отдающие в нижнюю часть поясницы, в ноги до уровня колен.
Боль в спине и пояснице, возникающая у людей моложе 50 лет
- Остеомиелит позвоночника.
- Спондилолистез.
- Фиброзит.
- Сакроилеит.
Остеомиелитпозвоночникаинфекциейсахарным диабетомстафилококк
Бактерииартританарушения суставовПути проникновения возбудителя остеомиелита:
- Через кровоток.
- Через очаг воспаления.
- Через проникающую травму (например, после перелома костей или же после проведенных операций на костной ткани, вследствие травматичной техники операции и нарушения принципов асептики).
СпондилолистезомОсновные жалобы:ФиброзитСимптомы фиброзита:СакроилеитСимптомы:
- Боль в спине и пояснице.
- Лихорадка.
- Резкое похудение.
- Нарушение пищеварения, в частности диарея.
Рентгенография
Данная методика относится к одной из наиболее распространённых. Ее используют в качестве первичного этапа для оценки состояния позвоночника. Это объясняется наличием аппаратов в большинстве лечебных учреждений, относительно низкой стоимостью, а также обучением специалистов расшифровке полученных снимков. Сканирование позволяет получить снимок только в одной проекции, она может быть прямой, боковой или косой. Это объясняет недостаточную точность при наличии патологических состояний на начальном этапе.
Рентгенография показано выявить травматическое повреждение, смещение позвонков, остеофиты, а также косвенные признаки воспалительных процессов и опухолевого роста. При необходимости выполняют функциональную рентгенографию во время сгибания, поворота или наклона. Методика не является высокоинформативной, с ее помощью удаётся выявить лишь выраженные изменения.
Данная диагностика позвоночника не занимает длительного времени. Поэтому противопоказания к применению основаны на воздействии лучевой нагрузки, что может быть опасно во время беременности. Отсрочить ее выполнение также нужно при жизнеугрожающем состоянии до момента его стабилизации.
Наибольшей точностью обладают контрастные рентгенологические методики, среди которых выделяют:
- Пневмомиелографию. После того как будет выполнена спинномозговая пункция в область позвоночного канала производят введение воздуха объемом от 20 до 40 мл.
- Ангиографию. Контрастное вещество в данном случае вводится в сонные или позвоночные артерии, одновременно делая серию снимков с полученным окрашиванием.
- Дискографию. Введение препарата осуществляется в область конкретного диска, являющегося возможным источников патологических симптомов.
- Миелографию. Менее распространённое исследование, основанное на введении в область субарахноидального канала окрашивающего вещества. Это необходимо для того, чтобы наиболее чётко выделить позвоночник. Процедура является достаточно болезненной, что требует проведения местной анестезии. Пациента, находящегося в лежачем положении, поворачивают в вертикальной плоскости для перемещения окрашивающего вещества. Патологический очаг можно узнать на основании полученной разницы в давлении.
Грыжа Шморля в грудном отделе позвоночника
Классификация
Боли в спине могут быть:
- Миофасциальными.
- Ноцицептивными.
- Нейропатическими.
- Психогенными.
Миофасциальные боли наблюдаются при формировании т. н. триггерных точек в мышцах спины. Триггерными точками называют узлы, похожие на горошины и образующиеся при постоянной напряженности мышц (когда они просто не могут расслабиться). При этом когда один сегмент мышечного волокна сжат, другие – растянуты. Это влияет на подвижность мышечного волокна: она ограничивается. Само волокно укорачивается, становится более тугим.
Триггерные точки возникают из-за перенапряжения мышц. Причем перенапряжение может происходить не только из-за излишней физической активности, но и длительного нахождения в одной позе (например, сидения за компьютером). Также триггерные точки часто возникают при остеохондрозе.
Еще один фактор, который способствует образованию триггерных точек — излишняя стимуляция саркомеров (базовых сократительных единиц, представляющих собой комплекс белков). Если происходит излишняя стимуляция саркомеров, они постоянно находятся в сокращенном состоянии.
Наличие триггерных точек не дает мышце полноценно расслабиться. Она начинает быстро уставать даже при незначительных нагрузках, перенапрягается при движении и очень медленно восстанавливается. Ее ограниченность движений влияет на всю фасциальную цепь. Другие мышцы и даже некоторые суставы тоже становятся менее подвижными.
Страдает и кровоток в тканях, окружающих триггерную точку. Из-за этого в данной области наблюдается кислородное голодание. Продукты распада накапливаются, раздражают триггерную точку, из-за этого развиваются боли. Размер мышцы при этом не имеет значения, все зависит от степени раздраженности точки. Даже самая небольшая мышца при наличии в ней триггерных точек может доставить массу неприятных ощущений.
Характерной особенностью миофасциальных болей является их отраженность. Это значит, что боли отражаются в другие части тела. Они могут возникнуть в очень отдаленных от триггерных точек участках. Так, например, боли ниже лопаток или в пояснице способны развиться из-за наличия узлов в брюшных мышцах. Также поясница может болеть из-за триггерных точек в икроножной области или в ягодицах.
Миофасциальные боли обычно длительные и тупые. Иногда они возникают только при движении, иногда в покое. По силе они могут быть разными: от небольших неприятных ощущений до нестерпимой боли.
Ноцицептивная боль – ответ организма на непосредственное раздражение болевых рецепторов (ноцицепторов). В случае со спиной это рецепторы, расположенные в околопозвоночных связках, мышцах, сухожилиях, а также в суставных капсулах межпозвонковых суставов и наружной трети фиброзного кольца межпозвоночного диска. Пациент может испытывать боли при рефлекторном мышечном спазме, дистрофических или патологических процессах в дугоотросчатых суставах. При движении боли усиливаются.
Нейропатические боли развиваются при патологических процессах в нервной системе: повреждении нервов или корешков периферической нервной системы, нарушении работы центральной нервной системы. Такие боли могут наблюдаться при остеопорозе, спондилолистезе, грыжах, переломах позвоночника. Они усиливаются при наклонах, движении, натуживании, кашле, чихании, и в большинстве случаев отдают в конечность. Иногда бывают тупыми и ноющими, но чаще они острые, простреливающие.
Психогенные боли возникают из-за спазма мышц, вызванного эмоциональным перенапряжением, хроническим стрессом или тревожным расстройством.
В ряде случаев разновидности могут сочетаться между собой. Например, миофасциальные ощущения соседствовать с ноцицептивными.
Также боли в спине подразделяются на 3 вида:
- Острые (длительность менее 6 недель).
- Подострые (6-12 недель).
- Хронические (более 3 месяцев).
Острая/подострая боль обычно развивается из-за повреждения тканей (глубоких, поверхностных) вследствие порезов, ран, воспалений. Таким образом организм предупреждает нас о том, что что-то не в порядке. Боль проходит после полного заживления тканей.
Хроническая боль возникает вследствие заболеваний органов и систем или эмоциональных расстройств. При ее наличии необходимо тщательное медицинское обследование.
По расположению боль может быть:
- Локальной.
- Отраженной.
- Иррадиирующей.
Локальная боль развивается непосредственно в месте развития патологического процесса. Отраженная – при наличии триггерных точек. Иррадиирующая – при поражении внутренних органов, распространяется по ходу нервных волокон.
Причины возникновения боли в пояснице
Работа мужчин часто связана с перегрузками на позвоночник, поэтому острые боли в пояснице часто связаны со следующими проблемами:
- растяжением мышц. Болевой синдром в пояснице обусловлен спазмом длинных мышц спины. Боли локализованы в области поясницы, подвижность пациента ограничена. Основное лечение – покой в течение 3-5 дней. Если за это время спина не восстановилась, нужно обратиться к врачу;
- переломами позвоночника или позвонков, в том числе компрессионными. Компрессионные поясничные переломы, не осложненные повреждением спинного мозга, – явление распространенное, особенно у мужчин старше 40 лет. В момент перелома может никаких неприятных ощущений и не возникнуть. Впоследствии наблюдаются резкие, острые боли, усиливающиеся при движении корпуса, иногда даже при глубоком дыхании или кашле. В некоторых случаях боли отдают вниз, как при симптомах «острого живота». Вероятность перелома высока, если у мужчины остеопороз;
- смещением межпозвоночных дисков. Смещение в поясничном отделе характеризуется болевым синдромом, отдающим в ноги. Может возникнуть хромота. В отличие от других болей, этот вид не поддается лечению обезболивающими препаратами;
- коксартрозом тазобедренного сустава. Для патологии характерны резкие боли в нижней части поясницы, захватывающие область ягодицы, хруст в пораженном суставе. Часто они отдают в ноги от бедра до колена. В запущенных случаях делать даже простые шаги очень трудно.
Острые боли в пояснице у мужчин возникают и как следствие других заболеваний:
- Вызванные различными инфекциями – бруцеллез, туберкулез, эпидуральный абсцесс.
- Инсультные состояния в случаях нарушения спинномозгового кровообращения.
- Болезни ЖКТ – острый аппендицит в атипичной форме, непроходимость кишечника.
Заболевания органов малого таза – почечные колики, инфекционные венерические заболевания (гонорея, хламидиоз, уреаплазмоз) также вызывают отраженные боли в пояснице. Основная локализация болей – слева от позвоночника. Если ноющая боль возникает справа и отдает в поясницу – это говорит о приступе мочекаменной болезни. При холецистите боли носят опоясывающий характер.
Особые случаи внезапной боли справа:
- прободение язвы;
- приступ аппендицита;
- парапроктит;
- кишечная непроходимость.
Перемежающиеся боли
Проблемы в данном случае касаются не напрямую спины. Заболевшие органы лежат намного глубже, чем область локализации боли. Так себя проявляют следующие заболевания:
- Хронический простатит.
- Заболевания почек – болевые ощущения возникают на стыках ребер и позвоночника.
- Опухоли желудка и двенадцатиперстной кишки, поджелудочной железы или пептической язвы.
- Язвенный колит и опухоль толстой кишки отдают болью в низ спины.
Хронические боли
Если боли в пояснице хронического характера – значит, уже начали развиваться болезни. Наиболее распространенные причины хронических болей в пояснице у мужчин:
- деформирующий спондилез. Для него характерно значительное разрастание костной ткани, дистрофические изменения в позвонках поясничного отдела и общее обызвествление связочного аппарата позвоночника. Это приводит к нарушению подвижности, а затем и к воспалительным процессам в травмированных тканях. Характерны тянущие боли слева;
- остеохондроз. Заболевание костных и хрящевых тканей;
- анкилозирующий спондилоартроз. Значительное ограничение подвижности пациента после периода покоя, скованность в утренние часы, объем движений грудной клетки при дыхании снижается. В запущенной форме — тяжелые искривления в области грудного отдела;
- онкологические болезни в метастазной стадии – метастатические карциномы ЖКТ, почек, предстательной или щитовидной железы, лимфома, остеомиелит, опухоли спинного мозга – менинигома, липома, нейрофиброма. Для них характерны тупые боли слева в совокупности с неврологической симптоматикой;
- для мужчин с простатитом характерны тупые боли в области слева от позвоночника. Тянущие боли слева внизу говорят о воспалениях мочевого пузыря, особенно в совокупности с болезненным мочеиспусканием.
Магнитно-резонансная томография
Исследование заключается в воздействии электромагнитного излучения на костную ткань, мышцы, сосуды и нервы. Получаемое изображение является трехмерным. Ее используют для выявления неврологических, онкологических, а также дегенеративных заболеваний позвоночного столба. В отличие от компьютерной томографии методика не несёт лучевой нагрузки на организм, что позволяет расширить список показаний для ее назначения. Высокая стоимость ограничивает использование в клинической практике.
К основным противопоказаниям, ограничивающим использование методики, относят:
- сердечную недостаточность в стадии декомпенсации;
- наличие в организме кардиостимуляторов, дефибрилляторов или инсулиновых помп различного поколения;
- установленные гемостатические клипсы;
- металлоконструкции, установленные в область позвоночника;
- беременность в течение первого триместра.
Пациенту необходимо предварительно уведомить врача о наличии у него установленных зубных протезов с металлическими составляющими, стимуляторов работы нервной системы, а также татуировок с красителями, содержащими металл.
Почему боли в спине возникают – диагностика
При возникновении боли в позвоночнике, нужно обратиться к участковому врачу. Терапевт соберет анамнез, проведет первичный осмотр. Затем направит на диагностические процедуры.
Какие анализы нужно сдать:
- Общий и биохимический анализ крови, анализ мочи. Эти назначения являются стандартным протоколом и необходимы для того, чтобы оценить, как функционируют жизненноважные органы. Анализы показывают состояние почек, печени, желчного пузыря, поджелудочной железы, системы гемостаза. Также можно определить наличие скрытого воспалительного процесса.
- Рентген конкретного отдела позвоночника. С помощью метода рентгенографии можно обнаружить остеохондроз, признаки грыжи и грубые изменения в костной структуре. Это быстрый и недорогой метод диагностики.
- МРТ. Один из наиболее точных методов оценки работы внутренних органов. На МРТ отправляют, чтобы увидеть грыжу, новообразование или протрузию. Минусы МРТ – дороговизна процедуры.
Если в ходе диагностики не обнаружили проблемы с позвоночником, то отправляют на диагностику к специалистам узкого профиля – кардиологу, ревматологу, гастроэнтерологу, пульмонологу, неврологу.
Боли в спине. Причины, диагностика, лечение
Профессор О.В. Воробьева
ММА имени И.М. Сеченова г. Москва.
В развитых странах такой вид заболевания, как боли в спине представляет огромную проблему. Достаточно сказать, что денежные затраты на лечение болей в спине в три раза превышают затраты на лечение онкологических больных . Приблизительно треть населения (28,4%) в возрасте 20-69 лет страдает периодическими болями в спине и 84% переживает относительно длительный эпизод боли в спине хотя бы раз в течение жизни . У большинства людей эпизоды боли в спине имеют относительно доброкачественный характер. Подавляющее большинство болевых эпизодов проходят в течение 1-2 недель, но у 66-75% пациентов после купирования острого болевого эпизода еще приблизительно в течение месяца сохраняются незначительные боли . В то же время боль в спине может быть единственным симптомом дебюта серьезного заболевания. Так, среди пациентов, испытывающих боль в спине, в течение первого месяца диагносцируются клинически значимая грыжа межпозвонкового диска у 4-5%, спинальный стеноз — у 4-5% и заболевания висцеральных органов (почки, гинекологические проблемы) — у 1%, еще реже онкологические и инфекционные заболевания .
 Болезни спины и позвоночника симптомы и лечение
Болезни спины и позвоночника симптомы и лечение Что такое спондилоартроз шейного отдела позвоночника, симптомы и лечение болезни
Что такое спондилоартроз шейного отдела позвоночника, симптомы и лечение болезни Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины
Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины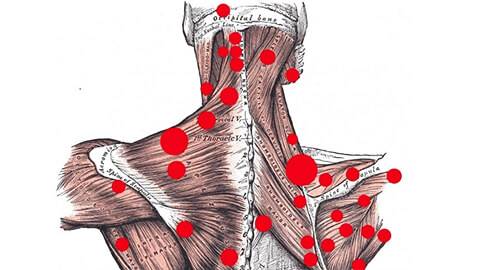

 Симптомы болезни - боли в верхней части спины
Симптомы болезни - боли в верхней части спины Современное лечение кифоза позвоночника и профилактика болезни
Современное лечение кифоза позвоночника и профилактика болезни Скованность суставов: симптомы какой болезни, причины, лечение
Скованность суставов: симптомы какой болезни, причины, лечение Лечение спины и позвоночника в домашних условиях
Лечение спины и позвоночника в домашних условиях