Содержание
Симптомы
Клиническая картина ДДЗП многогранна. Это обусловлено множеством структур, вовлеченных в патологический процесс и взаимосвязью позвоночника с функциональной активностью других органов и участков тела. Чтобы разобраться в симптоматике, необходимо понимать происхождение каждого признака и возможные пути развития ситуации.
Болевой синдром
Основной жалобой, которую предъявляют пациенты с дегенеративно-дистрофическими заболеваниями, становится боль. Но она появляется далеко не на ранних этапах развития болезни. В основе болевого синдрома могут лежать компрессионные, воспалительные или сосудистые факторы. В зависимости от этого, будут и определенные характеристики симптома:
- Слабая, сильная или умеренная.
- Ноющая, стреляющая, колющая или пульсирующая.
- Длительная или кратковременная.
- Постоянная или периодическая.
Расположение патологического процесса определяет преимущественную локализацию боли. Как уже было сказано, чаще встречается поражение шейного или поясничного отдела, поэтому пациенты будут ее ощущать не только в позвоночнике, но и в области головы, надплечья, верхних и нижних конечностей, живота. Причем усиливаться симптомы будут при активных движениях (поворотах, наклонах), поднятии тяжестей, в положении сидя или стоя.
При патологии шейного отдела часто развивается так называемая цервикальная дискалгия, которая проявляется выраженными «прострелами», отдающими в затылок. Голова может принимать вынужденное положение, наклоняясь в сторону измененного диска, сглаживается шейный лордоз, может ощущаться хруст при движениях. Кроме того, нередко отмечают появление синдрома лестничной мышцы и плечелопаточного периартрита, когда боли ощущаются в плечевой области (брахиалгия).
Поражение поясничного отдела позвоночника сопровождается появлением люмбаго или люмбоишиалгии. В первом случае отмечается острая локальная боль, а во втором – иррадиация по ходу седалищного нерва в нижнюю конечность. Это сопровождается статодинамическими нарушениями в позвоночнике, уменьшению физиологических изгибов. Во всех случаях при пальпации определяют болезненность паравертебральных точек.
Вертебральный синдром
В результате сдавления нервных корешков формируется так называемая компрессионная радикулопатия, в которой принимает участие сосудистый и воспалительный компонент. Это приводит к появлению симптомов, связанных с нарушением иннервации соответствующих зон:
- Повышение или выпадение сухожильных рефлексов.
- Парезы и параличи.
- Ощущение покалывания, жжения, онемения кожи.
- Снижение различных видов чувствительности.
- Сухость и шелушение кожи.
- Зябкость конечностей.
В структуру вертебрального синдрома входят и мышечно-тонические нарушения. Они являются вторичными по отношению к корешковым и развиваются рефлекторно в ответ на болевые стимулы. В результате спазмируются мышцы, расположенные не только в зоне шейного или поясничного отдела, но и на определенном (иногда достаточно значительном) расстоянии от них. Такое явление уже само по себе становится частой причиной миофасциальной боли в различных отделах скелета, которая отличается распространенностью, длительностью и глубиной. Повышение тонуса околопозвоночных мышц становится заметным при пальпации, когда они ощущаются в виде плотных валиков.
Нарушение работы внутренних органов
При дегенеративной патологии страдает и функция внутренних органов, поскольку поражаются вегетативные волокна нервного корешка. При патологии шейного отдела позвоночника такое воздействие может отразиться на функции щитовидной железы. Кроме того, очень часто пациентов беспокоят головные боли, имеющие различный механизм развития: сосудистый, мышечный, ликворогипертензионный. Дегенеративно-дистрофические заболевания поясничного отдела зачастую становятся причиной расстройств тазовых органов – недержания мочи, непроизвольной дефекации и половой дисфункции.
Бывает и так, что симптомы со стороны позвоночника могут имитировать заболевания внутренних органов. Это обусловлено отраженным характером боли, которая появляется в различных частях тела. Так, остеохондроз, например, имеет несколько «масок»:
- Цефалгическая.
- Кардиальная.
- Абдоминальная.
Но длительное течение дегенеративно-дистрофических процессов способно провоцировать не только обострение хронических заболеваний внутренних органов, но даже инициировать их развитие за счет нейротрофических и сосудистых нарушений.
Виды диагностики
Для правильной диагностики дегенеративно-дистрофического заболевания позвоночника необходимо составить полную клиническую картину: выявить местные симптомы, понять место локации процесса, получить данные рентгенодиагностики и лабораторных исследований.
При первичном врачебном осмотре с большой вероятностью ставить диагноз ДДЗП можно при следующих симптомах:
- Острые боли в шее с распространением в голову, в области спины, в конечностях, в грудной клетке. Особенно боль возникает при физической нагрузке, неловких движениях, переохлаждении.
- Острые боли в поясничном отделе и нижних конечностях, плохо разгибается большой палец стопы, низкая чувствительность в голенях и стопах.
- Боль в шее, надплечье, руке, слабость в мышцах рук, снижение их чувствительности.
- Двусторонняя боль в позвоночнике, которая обостряется при разгибании и повороте корпуса, и уменьшается в покое.
- Постоянная ноющая боль в спине, руках и ногах, грудной клетке.
- Боль в одной или обеих ногах во время ходьбы выше или ниже колена либо распространенная по всей конечности. Боль уменьшается при наклоне вперед.
- Боли в спине или шее не наблюдается, зато есть стабильный корешковый синдром (болевые ощущения в руке или ноге, снижение чувствительности конечностей, слабость и гипотрофия мышц, снижение рефлексов). Боль появляется или при вертикальной нагрузке на позвоночник или при наклоне в больную сторону.
До 95% случаев боль в спине и конечностях вызвана физической нагрузкой на фоне дегенеративного поражения позвоночника. Поэтому при диагностике в первую очередь необходимо исключить более серьезные причины боли, которые требуют быстрого вмешательства (травмы позвоночника, опухоли позвоночника и спинного мозга, воспаление, заболевания костного мозга и др).
Чтобы уточнить локализацию дегенеративного процесса и узнать насколько серьезно пострадали межпозвоночные диски и позвонки, применяют инструментальную диагностику. Самые информативные методы – рентген, компьютерная томография и магнитно-резонансная томография. Электронейромиография помогает понять, где и каким образом поражен нерв.
Также необходимо провести анализ крови пациента, чтобы выявить возможные инфекции в организме и эндокринные нарушения.
https://youtube.com/watch?v=LTmL91H39P4
О секвестрированной грыже позвоночника читайте здесь.
Комплекс лечебных упражнений
Основной тренировке обязательно предшествует разминка. Ее интенсивность зависит от стадии течения поясничного остеохондроза, выраженности симптоматики. Врачи ЛФК рекомендуют уделять разминке не менее 10 минут. Нужно пройтись по комнате, делая широкие шаги, немного выше, чем обычно, приподнимая колени. Полезны вращения руками, повороты в стороны с низкой амплитудой, неглубокие наклоны.
Все движения следует во время разминки и основной тренировки должны быть плавными, медленными. Лучше сделать 2-3 похода в правильном темпе, чем быстро и интенсивно выполнить всю программу за короткий срок. К тому же резкие наклоны и повороты опасны, могут спровоцировать ущемление спинномозговых корешков, появление острой боли и последующее воспаление.
Острый период
Во время рецидивов упражнения следует выполнять только в положении лежа, а амплитуда движений должна быть низкой. Например, при сгибании колена не нужно стараться максимально близко подтянуть ногу к корпусу. Следует только слегка приближать ее, напрягая мышцы.
Какие упражнения рекомендованы пациентам в остром периоде:
- сгибать и разгибать стопы поочередно, а потом вместе;
- отводить стопы в стороны с последующим сведением;
- согнуть колени, вытягивать по очереди сначала одну, затем вторую ногу, скользя стопой по поверхности;
- поочередно поднимать руки, сжатые в кулаки;
- согнуть одну ногу, а другую отвести в сторону, скользя ею по поверхности. Повторить упражнение, согнув другое колено;
- согнуть руки, ладони положить на плечи, совершать локтями круговые движения в одну, затем в другую сторону;
- согнуть ноги, отводить немного в сторону сначала одно, затем другое колено;
- ладони положить на затылок или выпрямить над головой, пытаться потянуться, оказывая сопротивление пятками.
Подострый период
В подостром периоде самочувствие пациента несколько улучшается, болезненные ощущения возникают только при совершении интенсивного наклона или поворота корпуса. Поэтому лечебный комплекс пополняется более динамичными упражнениями:
- согнуть колени, подняв одну ногу вверх на несколько сантиметров, а затем опустить, не задерживаясь в этом положении. Повторить упражнение с другой ногой;
- опереться локтями на поверхность коврика, прогнуться, немного запрокидывая голову. Вернуться в исходную позицию, отдохнуть 2-3 минуты, стараясь максимально расслабить мышцы;
- согнуть ноги, упереться стопами в пол и немного приподнять поясницу. При выполнении движение нагрузка должна распределяться между ногами и грудным отделом позвоночника;
- согнуть ноги, приподнять голову, как бы пытаясь встать. Движение должно осуществляться за счет напряжения мышц ягодиц, брюшного пресса. Если не возникает дискомфортных ощущений, то следует приподнимать и таз;
- расслабиться, поочередно медленно сгибать ноги и подтягивать их к ягодицам, скользя пяткой по коврику.
В подостром периоде следует ориентироваться на возникающие ощущения. При появлении боли тренировку не нужно прекращать. Следует исключить только упражнения, доставляющие сильный дискомфорт.
Ремиссия
На этапе ремиссии болезненные ощущения возникают редко, исчезают после непродолжительного отдыха. Именно в этот период следует уделять больше времени лечебной физкультуре и гимнастике. Основные задачи ежедневных тренировок при ремиссии — профилактика обострений и частичное восстановление поврежденных поясничным остеохондрозом тканей. Какие упражнения наиболее терапевтически эффективны:
- лечь на бок, поочередно сгибать колени и стараться подтянуть их к животу. Повторить упражнение, перевернувшись на другой бок;
- встать на четвереньки, представить находящуюся впереди низкую перекладину. Нагнувшись, постараться проползти под ней, прогибая спину и опуская голову;
- сесть на низкий табурет, руки опустить или положить на колени. Отводить немного корпус назад. При выполнении упражнения основная нагрузка должна ложиться на мышцы брюшного пресса, а не поясницы;
- встать на четвереньки, плавно выгибать, а затем прогибать спину;
- встать прямо, руки упереть в бока, медленно наклоняться вперед, стараясь прикоснуться пальцами рук к стопам;
- сесть на согнутые ноги, руки поднять. Перемещать корпус сначала в одну, затем в другую сторону, стараясь коснуться ягодицами пола;
- лечь на живот, приподнимать сначала руки, затем ноги. Из этого положения сесть на колени, скользя ладонями по полу, потянуться;
- встать на четвереньки, приподнимать одновременно левую ногу и правую руку, выполнить упражнения в противоположную сторону.
Медикаментозное лечение
Для лечения поясницы в домашних условиях применяют:
- хондропротекторы;
- сосудорасширяющие;
- седативные средства;
- витаминные комплексы;
- нестероидные противовоспалительные средства;
- миорелаксанты.
Хондропротекторы
Активными веществами лекарств являются хондроитин и глюкозами. Препарат положительно влияет на состояние хрящевых тканей и позвоночных дисков. Хондропротекторы выпускают в форме таблеток, мазей и растворов для уколов.
Недостатком хондропротектора является необходимость длительного курса. Патологию лечат несколько месяцев. Инъекции обладают лучшей эффективностью, но их нельзя долго применять.
Список препаратов:
- «Хондроитин глюкозамин»;
- «Афлутоп»;
- «Артрон»;
- «Хондроксид»;
- «Терафлекс»;
- «Мукосат»;
- «Хондрекс».
Побочные эффекты хондропротекторов:
- сыпь;
- жжение;
- тошнота;
- дерматит;
- расстройство желудочно-кишечного тракта.
Сосудорасширяющие препараты
Спазмы в мышцах
Применение сосудорасширяющих средств направлено на нормализацию притока крови к позвоночнику, которое затрудняется при наличии патологий. Поясничный остеохондроз вызывает недостаток кислорода в мышечных тканях, которые перенапрягаются и сдавливают сосуды, что нарушает метаболизм.
Список сосудорасширяющих:
- «Трентал»;
- «Берлитион»;
- «Актовегин»;
- «Эуфиллин».
Нестероидные противовоспалительные препараты
НПВС — это лекарства с обезболивающим и противовоспалительным эффектом. Лечить патологии позвоночника нестероидными препаратами эффективно, благодаря их быстродействию.
Препараты, выпускающиеся на основе таких средств:
- «Диклофенак»;
- «Немисулид;
- «Кетапрофен;
- «Индометацин;
- «Ибупрофен.
Для лечения поясницы в условиях дома применяют «Фастум гель». Препарат быстро купирует боль и устраняет очаги заболевания, а также стимулирует восстановление тканей.
Седативные средства и миорелаксанты
Препараты с седативным эффектом воздействуют на нервную систему. Это снимает нервное напряжение и стрессы. Их выпускают в форме таблеток и растворов для инъекций. Эффективным средством является «Гидазепам».
Миорелаксанты призваны снять мышечное перенапряжение и спазмы. В результате их действия устраняется защемление корешкового нерва и передавливание кровеносных сосудов, налаживается питание тканей и устраняется боль.
Расслабление мышечного корсета нормализует подвижность пациента. Начинается процесс восстановления. Выпускаются в таблетированном виде.
Список препаратов для расслабления мышц:
- «Баклофен»;
- «Мидокалм»;
- «Тизанид».
Витаминные и минеральные комплексы
Не отказывайтесь от витаминов
Одной из причин остеохондроза является нехватка в организме витаминов, а также железа, цинка и калия. Для их восполнения назначают специальные комплексы, в составе которых находятся необходимые вещества. Для лечения патологий позвоночника применяют витамины групп А, В, Е и D.
Комплексы оказывают следующее воздействие:
- укрепление костей;
- восстановление баланса кальция и цинка;
- улучшение чувствительности нервных окончаний;
- нормализация обмена веществ
- стимулирование притока крови в пораженный отдел.
Методы лечения
Начальные стадии дегенеративных изменений позвоночника можно успешно лечить безоперационными методами. После прохождения подобранного врачом курса процедур частично или полностью исчезает боль, восстанавливается пораженный участок позвоночника, улучшается кровоток, искусственно нормализуются процессы в межпозвоночном диске.
Работа хирурга в лечении ДДЗП требуется в крайнем случае, когда заболевание начинает пагубно сказываться на работе внутренних органов человека. Но даже тогда лучше попробовать все консервативные методы лечения, прежде чем ложиться на операционный стол, поскольку операции на позвоночнике очень рискованны даже в наше время.
Первоочередная задача лечения – снять воспаление и боль. Для этого пациента переводят на постельный режим и назначают анальгетики, противовоспалительные препараты, хондропротекторы (при поражении суставов) или миорелаксанты (при спазмах мышц). От применения препаратов наблюдается положительный эффект, но врач должен четко соизмерять пользу для лечения позвоночника с побочными эффектами (в первую очередь они сказываются на работе ЖКТ).
После того как боль пройдет или уменьшится, необходимо восстанавливать работу мышц и связок. Для этого используются физиотерапия, массаж и лечебная гимнастика. Массаж при больном позвоночнике следует доверять только квалицированному специалисту, а комплекс ЛФК подбирается врачом индивидуально.
Медицинская практика показывает, что подобное лечение в течение двух-трех лет (курсы раз в полгода) существенно улучшает состояние пораженного участка позвоночника и повышает его амортизационные функции.
О дорсалгии грудного отдела позвоночника читайте здесь.
Схема лечения
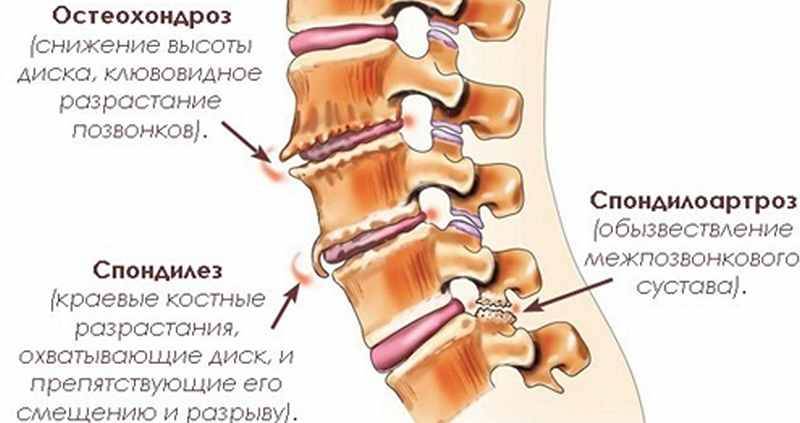
Дорсопатия пояснично-крестцового отдела: причины заболевания
Каковы причины появления дорсопатии?
Давайте разберемся с этим вопросом.
Чаще всего причиной патологии является наличие хронических заболеваний позвоночника.
Кроме этого, выделяют еще ряд предпосылок:
- Длительные нагрузки, в основном – статические и ассиметричные;
- Нерациональные занятия в тренажерном зале, без инструктора;
- Избыточный вес;
- Употребление алкоголя;
- Нерегулярное и несбалансированное питание;
- Гиподинамия;
- Наследственная предрасположенность.
Все перечисленные выше причины приводят к искривлению позвоночного столба, нарушению подвижности. В дополнение к этому, формируется процесс воспаления нервных окончаний.
Важно!Дорсопатия может стать причиной инвалидности. Обычно заболевание проявляется к 40 — 45 годам
Возможно появления симптоматики и в молодом возрасте
Обычно заболевание проявляется к 40 — 45 годам. Возможно появления симптоматики и в молодом возрасте.
Симптоматика
На начальной стадии остеохондроза болезненные ощущения могут отсутствовать, однако они проявляются при сжатии позвоночной артерии. Признаки данного синдрома следующие:
- вертиго (кружится голова), особенно утром;
- головная боль, которая начинается с затылка;
- расстройства слуха, зрения;
- тошнота.
Из-за того, что нарушается мозговое кровообращение, возникает гипертония.
Вследствие спазма мускулатуры и сжатия нервов происходит раздражение нервных корешков. По этой причине нарушается кровообращение в связках, развивается воспалительный процесс и ДДИ. При этом болевой синдром довольно сильный, из-за чего усиливается мышечный спазм. Невралгия затылочного нерва быстро возникает и проходит. При этом тошнота отсутствует.
Из-за сжатия позвоночных нервов возникает шейная мигрень. Боль появляется с одной стороны (темень или висок). Мигрень часто сопровождается тошнотой, приступами рвоты, после которой не наступает облегчение.
Справка. При дегенеративных нарушениях нередко сочетается головная и сердечная боль. Определить этот синдром можно по таким симптомам: учащенное сердцебиение, панический страх, озноб, боль в сердце и голове.
По мере развития патологии болезненные ощущения иррадиируют в плечо, верхнюю часть спины, руку или грудь.
На поверхности напряженных мышц появляются триггеры (уплотнения). Тогда боль сопровождается ограничением подвижности шеи.
При защемлении и сжатии нервных тканей появляется ощущение онемения, покалывания или «ползанья мурашек». Руки больного холодеют, кожа приобретает синюшный оттенок. При сужении позвоночного канала шеи нарушается функциональность органов таза.
Нарушения двигательной активности могут быть умеренные или выраженные:
- ограничение подвижности шеи;
- уменьшение объема, перерождение мышц;
- патологическая подвижность позвонков;
- патологическое искривление ШОП (лордоз или кифоз).
Искривление позвоночного столба происходит по той причине, что ослабленные мышцы и связки не способны удерживать позвонки, которые соскальзывают.
Подготовительный этап
Поскольку МРТ позвоночника является простой процедурой, то серьезная или специфическая подготовка перед ее проведением не требуется. Нет необходимости в приеме специальных препаратов или соблюдении диеты, а само мероприятие может проводиться абсолютно в любое время суток. Но все же есть определенная инструкция, которую необходимо соблюдать при выполнении магнитно-резонансной томографии.
Таблица. Подготовка к МРТ пояснично-крестцового отдела.
| Шаги, фото | Описание действий |
|---|---|
 Шаг первый |
Если вы страдаете от клаустрофобии, то обязательно проинформируйте об этом врача. Во время процедуры вам придется провести некоторое время в специальном аппарате, который по своей форме напоминает туннель. При наличии клаустрофобии появится сильное беспокойство. |
 Шаг второй |
Некоторые виды металлических имплантатов могут негативно сказаться на результатах исследования, поэтому перед началом процедуры обязательно сообщите своему врачу об их наличии. |
 Шаг третий |
Перед процедурой сообщите врачу о наличии каких-либо проблем со здоровьем, ведь некоторые из них могут быть противопоказанием. В первую очередь, речь идет от таких состояниях, как сахарный диабет, аллергия на гадонилий или почечная недостаточность. |
 Шаг четвертый |
Не прекращайте прием лекарственных препаратов перед сканированием. Необходимо сохранить привычный режим. |
 Шаг пятый |
Соблюдайте все рекомендации врача. Как правило, по завершению МРТ пациент может вернуться к своей прежней жизни, но при наличии некоторых медицинских проблем может потребоваться сменить режим сна, рацион или лекарства. |
Подготовка к МРТ
Симптомы
Клиническая картина ДДЗП многогранна. Это обусловлено множеством структур, вовлеченных в патологический процесс и взаимосвязью позвоночника с функциональной активностью других органов и участков тела. Чтобы разобраться в симптоматике, необходимо понимать происхождение каждого признака и возможные пути развития ситуации.
Болевой синдром
Основной жалобой, которую предъявляют пациенты с дегенеративно-дистрофическими заболеваниями, становится боль. Но она появляется далеко не на ранних этапах развития болезни. В основе болевого синдрома могут лежать компрессионные, воспалительные или сосудистые факторы. В зависимости от этого, будут и определенные характеристики симптома:
- Слабая, сильная или умеренная.
- Ноющая, стреляющая, колющая или пульсирующая.
- Длительная или кратковременная.
- Постоянная или периодическая.
Расположение патологического процесса определяет преимущественную локализацию боли. Как уже было сказано, чаще встречается поражение шейного или поясничного отдела, поэтому пациенты будут ее ощущать не только в позвоночнике, но и в области головы, надплечья, верхних и нижних конечностей, живота. Причем усиливаться симптомы будут при активных движениях (поворотах, наклонах), поднятии тяжестей, в положении сидя или стоя.
При патологии шейного отдела часто развивается так называемая цервикальная дискалгия, которая проявляется выраженными «прострелами», отдающими в затылок. Голова может принимать вынужденное положение, наклоняясь в сторону измененного диска, сглаживается шейный лордоз, может ощущаться хруст при движениях. Кроме того, нередко отмечают появление синдрома лестничной мышцы и плечелопаточного периартрита, когда боли ощущаются в плечевой области (брахиалгия).
Поражение поясничного отдела позвоночника сопровождается появлением люмбаго или люмбоишиалгии. В первом случае отмечается острая локальная боль, а во втором – иррадиация по ходу седалищного нерва в нижнюю конечность. Это сопровождается статодинамическими нарушениями в позвоночнике, уменьшению физиологических изгибов. Во всех случаях при пальпации определяют болезненность паравертебральных точек.
Вертебральный синдром
В результате сдавления нервных корешков формируется так называемая компрессионная радикулопатия, в которой принимает участие сосудистый и воспалительный компонент. Это приводит к появлению симптомов, связанных с нарушением иннервации соответствующих зон:
- Повышение или выпадение сухожильных рефлексов.
- Парезы и параличи.
- Ощущение покалывания, жжения, онемения кожи.
- Снижение различных видов чувствительности.
- Сухость и шелушение кожи.
- Зябкость конечностей.
В структуру вертебрального синдрома входят и мышечно-тонические нарушения. Они являются вторичными по отношению к корешковым и развиваются рефлекторно в ответ на болевые стимулы. В результате спазмируются мышцы, расположенные не только в зоне шейного или поясничного отдела, но и на определенном (иногда достаточно значительном) расстоянии от них. Такое явление уже само по себе становится частой причиной миофасциальной боли в различных отделах скелета, которая отличается распространенностью, длительностью и глубиной. Повышение тонуса околопозвоночных мышц становится заметным при пальпации, когда они ощущаются в виде плотных валиков.
Нарушение работы внутренних органов
При дегенеративной патологии страдает и функция внутренних органов, поскольку поражаются вегетативные волокна нервного корешка. При патологии шейного отдела позвоночника такое воздействие может отразиться на функции щитовидной железы. Кроме того, очень часто пациентов беспокоят головные боли, имеющие различный механизм развития: сосудистый, мышечный, ликворогипертензионный. Дегенеративно-дистрофические заболевания поясничного отдела зачастую становятся причиной расстройств тазовых органов – недержания мочи, непроизвольной дефекации и половой дисфункции.
Бывает и так, что симптомы со стороны позвоночника могут имитировать заболевания внутренних органов. Это обусловлено отраженным характером боли, которая появляется в различных частях тела. Так, остеохондроз, например, имеет несколько «масок»:
- Цефалгическая.
- Кардиальная.
- Абдоминальная.
Но длительное течение дегенеративно-дистрофических процессов способно провоцировать не только обострение хронических заболеваний внутренних органов, но даже инициировать их развитие за счет нейротрофических и сосудистых нарушений.
 Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе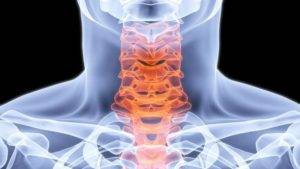 Дегенеративно-дистрофические изменения в поясночно-крестцовом и шейном отделе позвоночника
Дегенеративно-дистрофические изменения в поясночно-крестцовом и шейном отделе позвоночника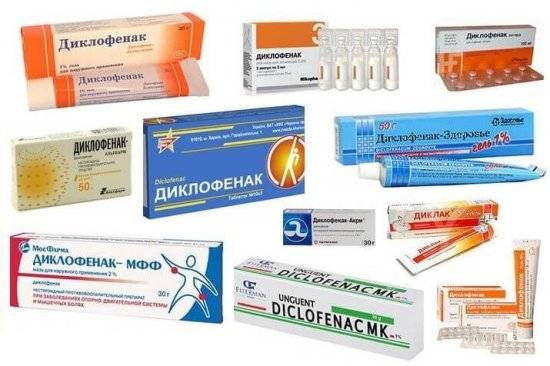 Что такое дегенеративно-дистрофические изменения позвоночника
Что такое дегенеративно-дистрофические изменения позвоночника




 Дегенеративно-дистрофические изменения шейного отдела
Дегенеративно-дистрофические изменения шейного отдела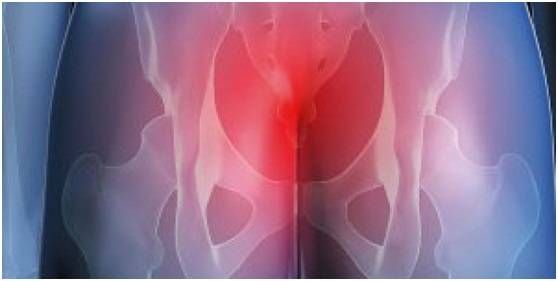 Боль в крестцовом отделе позвоночника причины у мужчин
Боль в крестцовом отделе позвоночника причины у мужчин Что такое дегенеративные изменения менисков, почему они появляются и чем опасны?
Что такое дегенеративные изменения менисков, почему они появляются и чем опасны? Что такое спондилоартроз пояснично-крестцового отдела позвоночника
Что такое спондилоартроз пояснично-крестцового отдела позвоночника