Содержание
Профилактика
Если причина болезни не связана с образом жизни больного, то нормализация питания всё равно нужна.
На вопрос, лечится ли подагрический артрит полностью, точно ответить сложно. Как показывает практика, регулярное соблюдение диеты в сочетании с медикаментозной схемой лечения способствует постепенному растворению уратных образований и их полному исчезновению.
На ранних стадиях от последствий повышения мочевой кислоты легко избавиться без помощи лекарств, достаточно пересмотреть питание. Для этого потребуется приложить немало усилий. Малейшая погрешность в рационе способна спровоцировать приступ.
Ещё врачи рекомендуют людям (больным подагрой и здоровым):
- пить не менее 2 л жидкости в сутки;
- больше двигаться;
- употреблять щелочную минеральную воду Боржоми;
- в день съедать один цитрусовый фрукт (мандаринку, апельсин, пару долек лимона);
- попрощаться с вредными привычками (особенно алкоголем);
- ограничить количество употребляемого мяса и рыбы в рационе;
- вести ЗОЖ (здоровый образ жизни).
Если игнорировать профилактические рекомендации врачей, то подагрический артрит будет прогрессировать. Чтобы избавиться от заболевания полностью нужно выяснить истинную причину нарушения пуринового обмена и избавиться от неё.
Подагрический артрит— это хроническое заболевание, которое проявляется мучительными симптомами. Раннее обращение к врачу намного улучшает прогноз и приводит к длительной ремиссии. Первичную подагру вылечить нельзя, но это не приговор. При соблюдении всех рекомендаций (пожизненной коррекции диетой и медикаментозными средствами) прогноз благоприятный. Чтобы избавиться от вторичной подагры нужно выяснить и устранить провоцирующий фактор. В таком случае полное излечение возможно.В своём видео Е. Малышева расскажет о механизме развития подагры и особенностях её лечения.
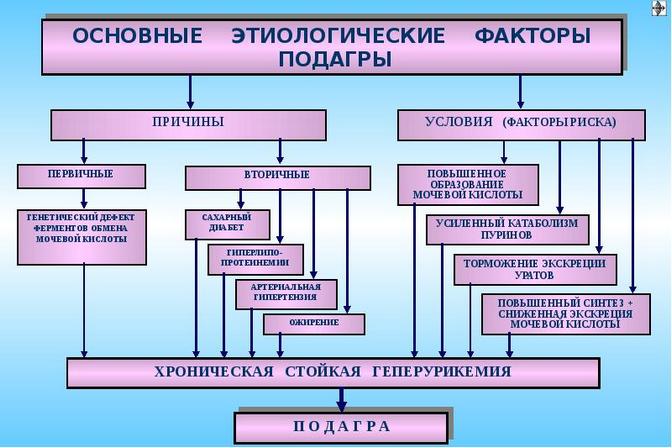
ПРИЧИНЫ
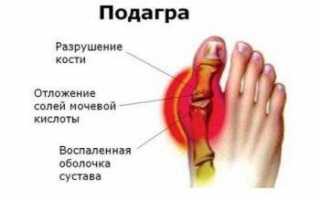
Основная причина, по которой подагра развивается, — это гиперурикемия. Такое состояние возникает при постоянной повышенной концентрации продукта азотистого обмена – мочевой кислоты.
Факторы, провоцирующие возникновение заболевания:
- Несбалансированное питание.
- Наследственность.
- Вредные привычки.
- Нарушение нормального функционирования почек.
- Малоподвижный образ жизни.
- Наличие хронических заболеваний, влияющих на обмен веществ (сахарный диабет, гипертония, заболевания крови, сердечно-сосудистой системы и почек).
- Побочное воздействие лекарственных средств (после лечения онкологических заболеваний, при частом употреблении мочегонных и других препаратов).
- Аутоиммунные заболевания.
Факторы, провоцирующие приступ острого артрита:
- резкое нарушение диеты (например, застолье);
- голодание;
- стресс;
- травмы, кровотечения, хирургические вмешательства;
- инфекции;
- применение лекарственных средств;
- тяжелые физические нагрузки и даже длительная ходьба.
Формы болезни
Различают несколько форм или стадий подагры:
- повышение уровня мочевой кислоты;
- подагрический артрит;
- ремиссионная подагра;
- тофусная подагра.
В 1-ю стадию отмечается увеличение МК в крови – гипеурикемия, приступов нет. Могут развиться признаки МКБ. Могут быть небольшие боли в суставах, длительность которых не превышает 3-4 часа. Если в это время правильно провести лечение, то возможно остановить дальнейшее развитие патологического процесса.
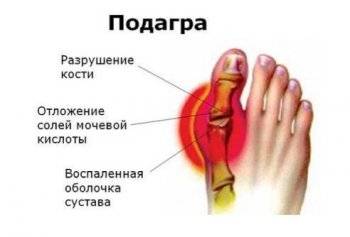
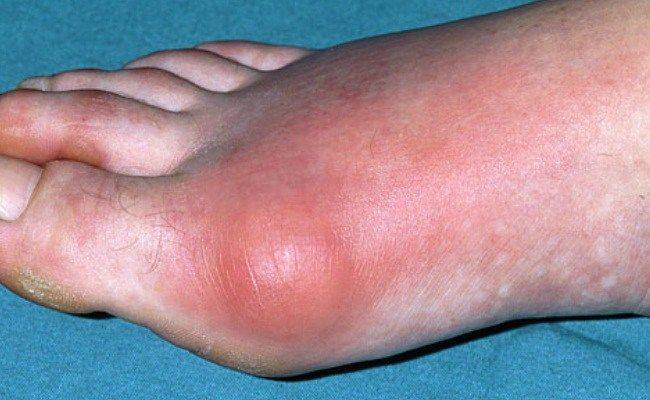
При подагрическом артрите соли МК скапливаются в синовиальной жидкости суставов. Чаще это наблюдается в I плюснефаланговых суставах. Помимо суставов стопы могут страдать коленные, голеностопные суставы, сочленения запястий, пальцев рук. Продолжительность приступа 1-2 суток.
Если не лечить заболевание, то увеличивается частота приступов подагры, уменьшается интервал между ними. Так возникает ремиссионная подагра. Приступы становится продолжительными и ярко выраженными. Может поражаться сразу несколько суставов. Обострения чаще возникают ночью, для них характерно внезапное начало и окончание.
Тофус – узелок, образованный кристалликами МК. Располагаются тофусы подкожно, они подвижны. На тофусом кожа гиперемирована. Болевые приступы длятся почти постоянно, с небольшими перерывами по 1-2 суток. Тофус-подагра – запущенная форма заболевания.
Боль во время приступа носит выраженный характер. Она сравнима с зубной болью или потугами при родах.
Нарастание симптомов приступа подагры
В приступный период нужно выполнять следующие рекомендации:
- соблюдать постельный режим;
- употреблять много воды, это необходимо для выведения солей МК из организма;
- использовать НПВС для снятия болей;
- приложить холод на болезненную область;
- не допускать контакт с одеждой, обувью;
- соблюдать специальную диету.
Правила питания в период обострения:
- ограничить мясо, бобовые, соль;
- исключить кофе, крепкий чай, алкоголь, острые приправы;
- употреблять большое количество овощей, фруктов, богатых клетчаткой;
- принимать растительные жиры;
- неограниченно есть каши, молочные продукты.
Медикаменты
При выраженных болях принимают НПВС в виде таблеток, уколов и мазей (анальгин, ибупрофен, найз, кеторол, напроксен, диклофенак). Ни в коем случае при подагре нельзя принимать аспирин (дейсвующее вещество ацетилсалициловая кислота) и другие препараты на его основе, так как он затрудняет выведение мочевой кислоты из организма.
Для снятия воспаления и боли применяют гормональные препараты на основе глюкокортикоидов (кортизон, преднизолон, триамциналон, бетаметаазон).
Подагрический отек пальца
Способствует уменьшению уровня мочевой кислоты препараты Аллопуринол, Фебуксостат, Колхицин (принимают внутрь в виде таблеток), Пеглотиказа (для внутривенного введения). Их назначают курсами при возникновении приступов.
При подагрическом артрите на область измененных суставов накладывают аппликации с димексидом в разведении с водой в соотношении ¼. Этот препарат способствует уменьшению отека, болей, других признаков воспаления.
Народные средства
В домашних условиях для снятия приступа подагры можно воспользоваться народными рецептами. Больному суставу придают возвышенное положение, для этого можно подложить под него небольшую подушечку.
На область воспаленных суставов прикладывают лист белокочанной капусты, лопуха. Помогут снять боль аппликации с белой глиной, медовые лепешки, компрессы из настойки сирени.
Противовоспалительное действие оказывают ванночки из отвара цветков ромашки (100г сырья на. 10 л воды), шалфея.
Внутрь принимают отвар из еловых шишек, лаврового листа, шиповника, мяты, тысячелистника, череды.
Очищает суставы отварной лис. Сначала зерна промывают, затем замачивают на ночь, потом отваривают на воде без добавления соли и масла. Принимают внутрь.
Гомеопатия
При остром приступе подагры поможет препарат ACONITE 30, ARNIKA 30, BELLADONNA 30. При хроническом течении болезни назначают AMMON. PHOS. 30. Эти препараты имеют вспомогательное значение, перед их применением необходимо проконсультироваться со специалистом.
Подагра – хроническое заболевание, поэтому для его правильного лечения необходимо соблюдать врачебные рекомендации не только во время приступа, но и в период ремиссии.
Народные средства
Существует много методов лечения подагры при помощи народной медицины, но лучше перед их использованием проконсультироваться с врачом.
- Средство №1. Пораженные подагрой конечности отлично успокаивают ванночки из ромашки аптечной. Не путать с нивяником обыкновенным и трехреберником непахучим, они не принесут столь необходимого облегчения. Ромашку аптечную надо заварить в кипятке и настоять 20-30 минут, после чего сделать ванночку. Отвар должен быть такой температуры, чтобы он не обжигал, продолжительность принятия ванночки — до тех пор, пока вода не остынет. Длительность лечения составляет 5 дней.
- Средство №2. Взять большой таз и наполнить его зернами пшеницы или любых других злаков. Перед этим встать больными ногами под контрастный душ, который должен длиться не менее 15 минут, если суставы болят на руках, то руки нужно массажировать с мылом под проточной водой. После контрастного душа больные конечности надо опустить в таз и пальцами мять зерна. Длительность лечения составляет 10 дней, периодичность — 2 раза в год.
- Средство №3. Отварной рис с небольшим добавлением соли (подсаливать после варки, а не в процессе) благоприятно влияет на разболевшиеся ткани суставов. Рисовая диета способствует снижению веса и нормализации работы почек и печени. Продолжительность рисовой диеты составляет не более 3 дней. На завтрак отварной рис и стакан молока. На обед рис с овощами и два стакана компота. На ужин рис с изюмом и любыми фруктами с фруктовым компотом, чай и кофе лучше исключить из рациона, а вот минеральную воду без газа необходимо пить в большом количестве — не менее 2 л за сутки.
- Средство №4. Собрать спелые еловые шишки. Сбор следует проводить зимой с декабря и заканчивать мартом, шишки в этот период вызревшие, в них содержится много полезных веществ, они нынешнего года, семена в них не потеряли свою всхожесть и питательные вещества, которые способны успокоить больной сустав. Собранные шишки должны быть нераскрывшиеся, их нужно залить горячей, но не кипящей водой и настоять 12 часов, после чего принимать 3 раза в день по половине стакана до еды.
Что нельзя кушать при подагре: список
Подагра — это не простое заболевание, которое требует ответственного отношения и соблюдения принципов правильного питания. Именно поэтому следует знать, какие продукты кушать можно, а какие из них запрещены
Запрещенные продукты при подагре:
| Продуктовая группа | группы |
| Хлебобулочные изделия | Сдобная выпечка |
| Мясо и птица | Копченые, сырокопченые и вареные колбасы, сардельки, сосиски, мясо молодых животных, жирное свиное мясо, субпродукты (легкие, печенка, почки), консервы |
| Морепродукты, рыба | Жирная, соленая, копченая или жареная рыба (сардина, шпроты, треска), икра |
| Молочные продукты | Соленые и острые сорта сыра |
| Крупы | Чечевица, фасоль, соя, бобы |
| Овощи | Грибы, щавель |
| Фрукты, ягоды | Виноград, инжир, малина |
| Блюда | Мясной, рыбный или грибной бульон, щавелевый суп, а также блюда с добавлением бобовых и шпината, соусы на основе вышеуказанных бульонов, майонез |
| Сладости | Торты с кремом, пирожные |
| Жиры | Маргарин, сало |
| Напитки | Любой алкоголь, особенно пиво и вино, кофе, какао, крепкий чай (несмотря на то что представленные напитки содержат пурины, они не расщепляются на мочевую кислоту, однако, они обладают сильным мочегонным эффектом, который способствует обезвоживанию) |
| Пряности | Перец, горчица, хрен, острые специи |
Те продукты, которые содержит представленный список, нельзя есть при подагре на ногах ни в коем случае. Эта таблица должна всегда находиться под рукой во время приготовления блюд.
Что можно есть при подагре: список
Предыдущая таблица содержала сведения о том, какие продукты питания употреблять не следует, и почему они негативно действуют на организм. Теперь необходимо разобраться в том, что можно есть при подагре.
Разрешенные продукты:
Группа продуктов
Перечень продуктов
Особенности употребления
Хлебобулочные
Черный или белый хлеб, несдобная выпечка
Мясо и птица
Кролик, индейка, курица
Любое мясо употребляется 2—3 раза в неделю и не более 170 г
Рыба и морепродукты
Морские головоногие, ракообразные, креветки, нежирная рыба (семга, форель), кальмары
Эти продукты питания при подагре являются очень полезными
Диета предусматривает отварную рыбу, а бульон желательно сливать
Молоко, яйца
Нежирное молоко, кефир, несоленый сыр, йогурты, сметана, яйца (этот продукт является разрешенным, но кушать его можно только 1 раз в день 1 штуку в любом виде), творог
Цельное молоко нужно употреблять с осторожностью. Во время приготовления блюд на основе молока лучше его немного разбавить
Сливочное масло тоже не желательно кушать в чистом виде. Лучше добавлять его в приготовленные блюда
Крупы
Все, кроме бобовых
Бобы входят в список продуктов, которые кушать нельзя, так как они содержат мочевую кислоту, причем в большом количестве
Овощи
Укроп, кукуруза, свекла, лук, чеснок, картофель, морковь, белокочанная капуста, огурцы, кабачки, баклажаны, помидоры, тыква (способствует улучшению обмена веществ)
Чеснок при подагре полезен, так как помогает устранять воспалительный процесс. Овощи активно используются во время разгрузочных дней. Картофель и огурцы обладают большим количеством калия, поэтому усиливают выведение мочевой кислоты из организма
Ягоды, фрукты
Апельсины, мандарины, зеленые яблоки, финики, хурма, сухофрукты (кроме изюма), клубника, лимоны, абрикосы, груши
Не следует кушать одни только фрукты и в большом количестве. Питание должно быть полноценным и разнообразным
Блюда
Каши из круп на молоке, вегетарианский борщ, картофельные супы с добавление круп, салаты из свежих и квашеных овощей, винегрет, овощная икра, овощной, молочный или сметанный соус
Молоко в этом случае следует развести
Сладости
Зефир, мармелад, варенье, пастила, не шоколадные конфеты, мороженое
Жиры
Любое растительное масло
Животные жиры необходимо исключать полностью, так как они слишком тяжелы для организма
Напитки
Зеленый чай, чай из фруктов и ягод, чай с молоком и лимоном, сок (любой, даже томатный), травяные отвары, морс, компоты из фруктов и ягод, свежий огуречный сок, щелочная минеральная вода при подагре тоже очень полезна, отвар шиповника, цикорий
Специи
Ванилин, корица, лавровый лист, лимонная кислота
При подагре на ногах можно есть семечки и все виды орехов:
- грецкие,
- кедровые,
- фундук,
- миндаль,
- фисташки.
Арахис употреблять не следует, так как он богат пуринами. Многие пациенты не знают, можно ли пить квас при подагре. Ответ прост: можно и нужно. Диета предусматривает употребление практически всех овощей и фруктов за редким исключением. Например, вишню при подагре есть можно. В день можно съесть примерно 20 плодов. Полезны вишневые компоты, соки и морсы. Брусника при подагре особенно полезна. Морс из нее способствует выведению излишков пуринов.
Профилактика
Для профилактики подагры нужно следить за своим рационом и устраивать раз в неделю разгрузочные дни с пониженным содержанием пуриносодержащих продуктов. Отказ от алкоголя, введение в свою жизнь активных хобби благоприятно скажутся на общем самочувствии и помогут в борьбе с проявлениями подагры.
Подагра – не приговор, но довольно неприятное хроническое заболевание. Следите за своим здоровье, чтобы не пропустить первые признаки подагры стопы, и помните, чем она опасна. Если вы столкнулись с подагрой, не опускайте руки, живите полной жизнью, не забывая о профилактике и не допуская осложнений.
Watch this video on YouTube
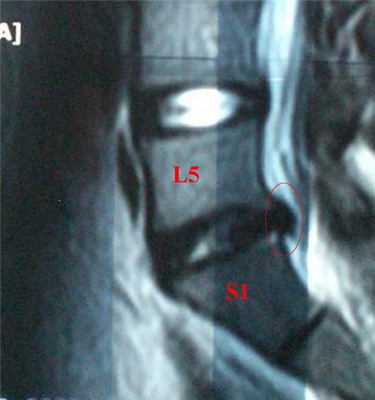
Межпозвоночная грыжа диска L5-S1
Прогрессирующая грыжа межпозвоночного диска L5 S1 – это разрушение фиброзного кольца и выход пульпы в межпозвоночное пространство. L5 – это пятый позвонок поясничного отдела, S1 – это первый позвонок крестцового сегмента позвоночника. Таким образом, грыжа L5 S1 находится в пояснично-крестцовом отделе позвоночника, в месте, где приходится наибольшая нагрузка на спину. Такая локализация выпячивания встречается часто, но уступает поражению диска L4 L5 и относится к опасным заболеваниям, требующим немедленного лечения. Поясничный отдел позвоночника принимает на себя наибольшую нагрузку, и диски L4 L5 наиболее подвижны и с большой амплитудой движений.
Диски на уровне 5 поясничного и 1 крестцового позвонка практически никогда не остаются без движений, потому «изнашиваются» и очень часто дают сбой. Есть несколько видов межпозвонковой грыжи на уровне L5 S1, зависимо от причины и течения патологического процесса.
Причины грыжи
В медицинской практике нередко встречается поражение дисков пояснично-крестцового отдела, что связано с несколькими негативными факторами:
- Физиологическая нагрузка: естественная функция дисков L4 L5 S1 может стать истиной причиной грыжи. что часто происходит у людей с повышенной физической нагрузкой. Чем больше движения происходит в пояснично-крестцовом отделе, тем выше риска разрыва фиброзного кольца диска и выхода пульпозного ядра наружу;
- Анатомические особенности позвоночника отдельного человека: чем больше угол между позвонками L5 S1, тем больше вероятность появления патологии. Это относится и к маленькому углу между позвонками, тогда диск будет иметь патологическую форму;
- Врожденные аномалии соединительной ткани: нарушение прочности сухожилий, связок, мышц;
- Лишний вес увеличивает нагрузку на позвонки L4 L5 S1, которые быстрее изнашиваются и теряют свою функцию.
Важно! Одной причины для появления межпозвоночной патологии недостаточно. Диагностировать грыжу удается у людей с несколькими факторами риска, к примеру, высокие физические нагрузки и травма или врожденные заболевания и большой вес
Симптоматическая картина
Симптомы поражения межпозвоночного диска связаны со сдавливанием мягких тканей и нервных окончаний. В первую очередь поражаются спинномозговые нервы, происходит компрессия структур и нарушение целостности, что особенно выражено, когда присутствует секвестрированная грыжа диска L5 S1. Начинается раздражение тканей, что связано с нарушением анатомической целостности, возникает отек, воспалительный местный процесс, и это только усугубляет заболевание.
Грыжа диска L5 S1 имеет специфические симптомы нарушений, проявляющиеся следующими состояниями:
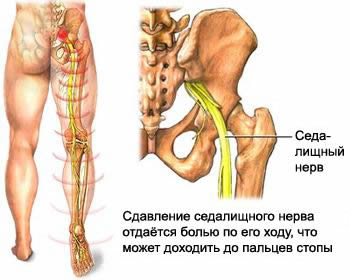
- Неврологические симптомы: нарушение чувствительности в месте поражения, онемение, боль по ходу седалищного нерва, жжение в области голени;
- Мышечные симптомы: пораженные ткани уплотняются, и на одной стороне спине появляется отек, что обусловлено частым сокращением мышц и воспалением нервных корешков;
- Болевой синдром: боль при грыже постоянно сопровождает заболевание, меняя характер и локализацию. На начальном этапе заболевания боль появляется в поясничном отделе выраженного характера. По мере нарастания патологических процессов происходит иррадиация на нижние конечности и другие отделы позвоночника. Любое движение вызывает усиление болезненных ощущений, и чаще это происходит на правой стороне позвоночника.
Важно! Выраженность боли и других симптомов зависит от распространения патологии и размеров грыжи. Небольшое выпячивание характеризуется исключительно болевым синдромом, большой дефект присоединяет неврологическую симптоматику
Виды грыж
Часто грыжа диска L5 S1 возникает, когда разрывается задняя или заднебоковая часть фиброзного кольца, но есть другие виды грыж, зависимо от локализации:
- Медиальная (медианная) грыжа диска L5 S1: распространение патологического процесса внутрь просвета канала спинного мозга. Такая патология ускоряет сдавливание корешков, что сопровождается неврологической симптоматикой, и нарушением чувствительности обеих ног;
- Секвестрированная задняя или медиальная грыжа характеризует степень поражения диска. Это крайняя стадия деструкции межпозвоночного диска, когда вытекает ядро в канал позвоночного столба;
- Парамедиальная правосторонняя грыжа диска L5 S1 локализируется не в центральной части, а по переднебоковой стенке. Раздражение нервных корешков происходит с одной стороны, что провоцирует неврологические и болевые симптомы;
- Фораминальная: локализируется в месте выхода из позвоночного канала нервных окончаний, проявляется нарушением одного нерва.
Часто встречается задняя межпозвонковая грыжа на уровне L4 L5, реже это поражение диска L5 S1. Медиальная грыжа всегда вызывает выраженные симптомы боли в нижних конечностях, особенно при движении.
Методы лечения без операции
Лечение грыжи L4 L5 и L5 S1 проводится консервативно или хирургически, зависимо от выраженности патологического процесса. Секвестрированная патологии практически всегда поддается радикальному удалению, так как есть риск отхождения секвестров, что может закончиться параличом.
Задняя медиальная межпозвонковая грыжа поддерживается длительно: применяется физиотерапия, медикаментозное лечение, мануальная терапия:
- Иммобилизация позвоночника специальным корсетом;
- Прием внутрь или введение внутримышечно противовоспалительных препаратов: Мовалис, Диклофенак;
- Лечение препаратами, способствующими регенерации хрящевой ткани: Коллаген комплекс, Алфлутоп;
- Обезболивающее лечение: проведение блокады на уровне позвонков L4 L5 или L5 S1, прием анальгетических препаратов;
- Спазмолитическое лечение препаратами Мидокалм, Спазмалгон;
- Физиотерапевтическое лечение: электрофорез, лазерное лечение, иглорефлексотерапия, массаж в области позвонков L4 L5 и L5 S1.
Хирургическое лечение проводится в крайнем случаи, когда есть выраженные неврологические нарушения, повреждение всех спинномозговых корешков, паралич, безрезультатное консервативное лечение на протяжении полугода.
Помогла ли вам статья?
Медикаменты при подагре
Если у вас диагностирована подагра, помня о том, что это коварная болезнь, нужно проводить грамотное лечение. При фармацевтическом методе борьбы с недугом есть три основных правила:
- лекарства не принимают в течение приступа, острая фаза должна миновать перед тем, как начинать прием таблеток;
- так как медикаменты направлены на снижение и поддержание в стабильном состоянии уровня мочевой кислоты, курсы приема длятся годами с перерывами не более чем на месяц по схеме, расписанной специалистом;
- конкретные лекарства назначаются в зависимости от того, расстройство пуринического обмена какого типа диагностировано у конкретного пациента.
Основных типов болезни выделяют три: почечный, обменный (метаболический) и смешанный.
Так как диагноз ставится в основном во время обострения, стоит учитывать последовательность этапов терапии:
- Вывод пациента из острой фазы болезни и обезболивание.
- Длительная стабилизация уровня мочевины в организме.
Разберем оба этапа лечения подагры, учитывая, что это за болезнь, сверив симптомы и получив индивидуальный план лечения.
Подагрическая атака снимается при помощи:
- постельного режима;
- воздействия холода на больные суставы;
- инъекций или приема таблеток с препаратами диклофенака и аналогов;
- в экстренных случаях – введением внутрь сустава глюкокортикостероидов.
Поддерживающая терапия с расчетом на стойкую ремиссию осуществляется несколькими типами препаратов, каждый из которых имеет свои особенности влияния на организм. Представим их в таблице.
|
Тип препаратов |
Особенности воздействия |
|
витамин С; витамины группы Р |
ускорение выведения уратов |
|
НПВС |
снятие воспаления, побочные эффекты со стороны ЖКТ |
|
урикодепрессанты |
снижение уровня мочевины |
|
урикозурические средства |
ускорение выведения мочевины |
|
кортикостероиды |
имеют побочные эффекты в виде ослабления иммунной системы и истончения костей при длительных курсах приема |
Благотворно влиять на купирование воспалений может физиотерапия. Она назначается только по прошествии острой фазы. Самые популярные и действенные процедуры связаны с воздействием на пораженные суставы парафина, лечебных грязей, магнитов, электричества и ультравысоких частот.
Крайней мерой является оперативное вмешательство, которое не избавляет от причин недуга. Оперативным путем пациента могут избавить от тофусов, если их не удалось победить лекарствами, а размеры отложений на суставах являются угрожающими.
Как возникает подагра у женщин и мужчин
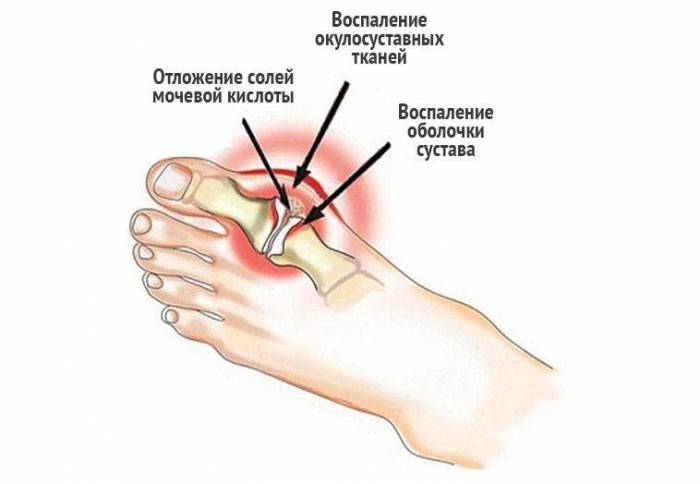
Подагра возникает из-за повышения в крови мочевой кислоты, которая откладывается в суставах, органах и системах организма. Со временем накопление мочевой кислоты приводит к частичному либо полному разрушению суставов.
Мочевая кислота может накапливаться в организме из-за двух основных факторов:
- Вследствие генетических нарушений либо гормональных факторов, которые усугубляет злоупотребление спиртными напитками и неверный рацион питания.
- Из-за нарушения в обмене веществ либо, как следствие некорректного приема лекарственных препаратов.
Факторами риска возникновения подагры выступают:
- Возраст. Чаще подагра возникает у мужчин среднего возраста вследствие ожирения, повышенного кровяного давления, злоупотребления алкоголем, низкого уровня холестерина. У пожилых людей (у мужчин и женщин в равной степени) возникновение подагры обычно связано с проблемами почек и частым использованием диуретиков.
- Пол. У сильной половины человечества, мужчин, подагра диагностируется чаще, чем у женщин. Подагра у женщин может возникнуть после наступления менопаузы, но и в этом случае процент заболеваемости меньше, чем у мужской части населения.
- Генетическая предрасположенность. Наследственный фактор наблюдается примерно у 20% больных. Эта же причина может вызывать подагру у детей.
- Ожирение. Между массой тела и скоплением лишней мочевой кислоты существует четкая связь. Люди, страдающие лишним весом в течение всей жизни, имеют большой риск заболеть подагрой к зрелому возрасту.
- Лекарственные препараты. Мочегонные препараты (тиазидные диуретики), принимаемые бесконтрольно, часто становятся причиной развития подагры. К лекарствам, провоцирующим развитие подагры, относят: аспирин, пиразинамид, никотиновую кислоту.
- Алкоголь. Риск развития подагры при алкогольных злоупотреблениях повышается в разы, т.к. этанол усиливает выделение организмом мочевой кислоты, а также влияет на способность почек выводить ее из организма. Особенно тесно связано ос возникновением заболевания употребление пива.
Больных подагрой становится с каждым годом все больше, т.к. за последнее время люди стали чаще употреблять в пищу продукты, богатые пуринами (жирную рыбу, мясо) и большее количество алкоголя.
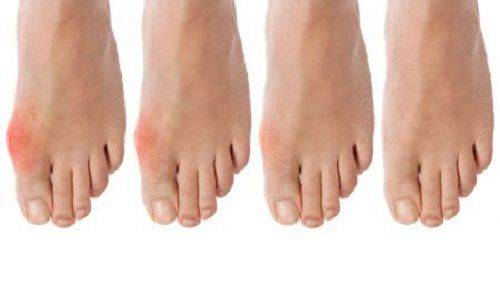
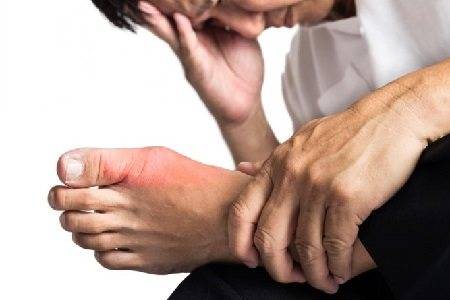
На фото проявление подагры на ступне у мужчины.
 Болезнь подагра и ее последствия
Болезнь подагра и ее последствия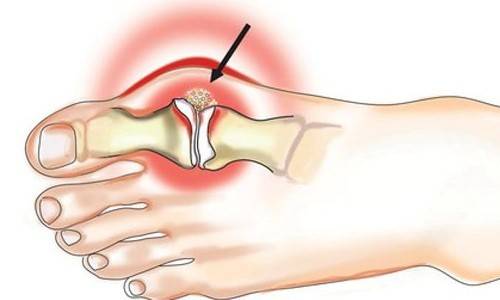
 Подагра болезнь королей почему
Подагра болезнь королей почему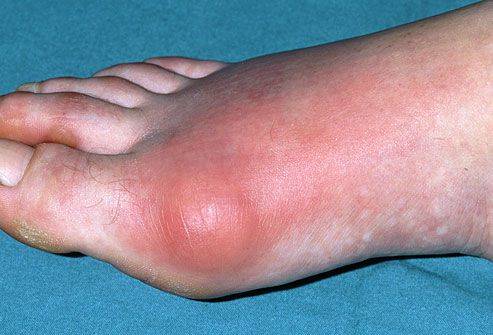
 Последствия сколиоза: что будет если не лечить болезнь?
Последствия сколиоза: что будет если не лечить болезнь?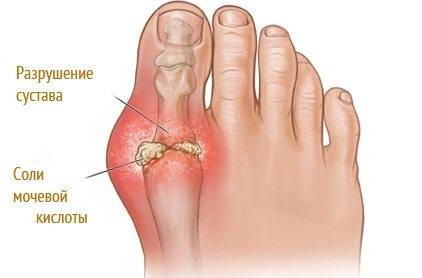


 Что такое подагра и как ее лечить на ногах
Что такое подагра и как ее лечить на ногах Подагра
Подагра Подагра ног
Подагра ног Подагра: признаки и комплексное лечение
Подагра: признаки и комплексное лечение