Содержание
- 1 2 Рентгенологические признаки артрита на разных стадиях
- 2 Артрит коленного сустава: лечение ( народные средства), причины, симптомы, диагностика и степени заболевания
- 3 Что показывает рентген при подагре
- 4 Особенности назначения и прохождения обследования
- 5 Какие диагнозы ставят по рентгену коленного сустава?
- 6 Особенности назначения и прохождения обследования
- 7 Что происходит в больном суставе
- 8 Причины и механизм развития заболевания
- 9 Частота проведения рентгенологического обследования при переломах
- 10 Эрозии костей при патологии
- 11 Артрит коленного сустава
- 12 Противопоказания к процедуре
- 13 Травматические повреждения суставов на рентгене. Ложные суставы
- 14 Образ жизни и диета
- 15 Когда нужно делать рентген?
2 Рентгенологические признаки артрита на разных стадиях
Каждой стадии артрита свойственны свои симптомы, особенности и прогноз. Актуально это и для рентгенологических признаков: у каждой стадии они разные. Впрочем, если отбросить мелкие нюансы, в целом рентгенологические признаки первой и второй стадий очень похожи.
Различия по признакам вкратце:
- 1 стадия: отличительных черт практически никогда не наблюдается;
- 2 стадия: наблюдается минимальное количество признаков;
- 3 стадия: отмечается большее количество отличительных черт, никаких затруднений в постановке диагноза нет;
- 4 стадия: аналогично третьей, но только в этом случае рентгенологические признаки выражены еще больше, ошибиться с диагнозом невозможно.
2.1 Первая стадия
Особых черт заболевания на рентгенографии при первой стадии артроза не выявляется. Более того, болезнь у большинства пациентов не проявляет себя даже в виде симптомов. Примерно в 80-90% случаев на этой стадии болезнь просто упускают из вида.
- Единичные эрозии на суставной поверхности.
- Едва заметное снижение минеральной плотности тканей.
- В отдельных случаях возможно наличие маленьких трещинок на хрящевой поверхности.
2.2 Вторая стадия
Здесь уже все несколько понятнее. Отчетливо видны изменения по данным рентгенографии, хотя и изменения эти небольшие. Лишь у небольшого количества пациентов никаких суставных изменений не наблюдается вовсе.
- отчетливо видны единичные эрозии на хрящевой поверхности (впоследствии они будут многочисленными);
- заметно существенное снижение минеральной плотности ткани;
- нередко наблюдается отечность в суставной полости.
2.3 Третья стадия
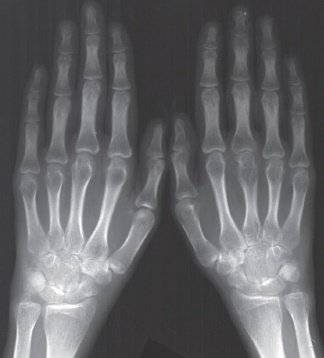
Третья степень артрита характеризуется развитием типичной клинической и рентгенологической картины. Все относящиеся к первым двум степеням артроза изменения наблюдаются и на третьей, но с гораздо большей выраженностью.
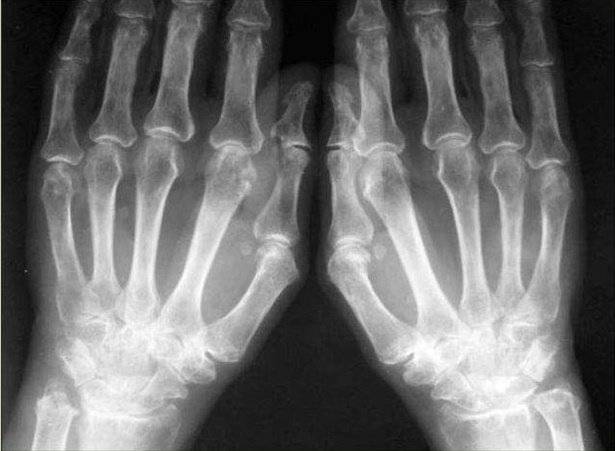
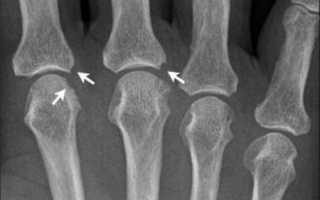
Патологические изменения при артрите суставов пальцев рук
- Прогрессирование остеопороза с увеличением в размерах суставной щели.
- Появление огромного количества эрозий на хрящевой поверхности.
- Заметны множественные подвывихи пораженных суставов (рентгенография лучше всего фиксирует их на мелких хрящах).
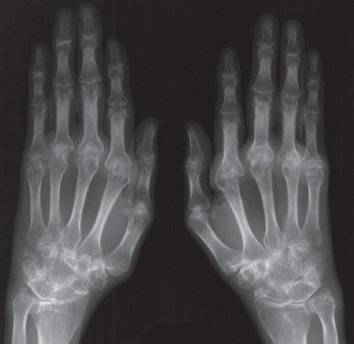
2.5 Четвертая стадия
Четвертая степень заболевания характеризуется появление необратимых изменений в пораженном суставе, которые отчетливо видны по данным рентгенографии. Изменения эти столь выражены, что их можно заменить даже без КТ или рентгена: просто используя УЗИ.
- наличие множественных эрозивных образований, кистозных элементов;
- фиксируется атрофия мышечной ткани вокруг пораженного хряща;
- существенно усиливаются проявления остеопороза;
- просвет в хрящевой щели едва различим даже по данным компьютерной томографии;
- помимо подвывихов в пораженном суставе часто фиксируются вывихи;
- отчетливо наблюдается деформация ткани, изъяны на хрящевой поверхности;
- у большинства пациентов можно заметить отложения солей кальция (из-за кальцификации отдельных элементов мягких тканей, которые локализуются вокруг пораженного сустава).
Это заключительный этап: четвертая стадия характеризуется инвалидностью. Лечить ее нечем, консервативные методы часто неэффективны даже в качестве симптоматической терапии. Единственный выход – оперативное вмешательство, сопряженное с отдельными рисками.
Источник статьи: http://osankino.ru/diagnostika/artrit-na-rentgene-vidno-li.html
Артрит коленного сустава: лечение ( народные средства), причины, симптомы, диагностика и степени заболевания
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия
Первая стадия
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Вторая стадия
Вторая стадия
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Третья стадия
Третья стадия
Происходит деформация кистей в виде «плавника моржа» (подвывихи пястно-фаланговых сочленений) или «шеи лебедя» (формирование стойких сгибательных контрактур пястно-фаланговых сочленений и переразгибание межфаланговых суставов), невозможность отведения большого пальца кисти. Больной не может выполнить простейшие манипулятивные действия руками, в том числе испытывает затруднения в удерживании чашки, ложки и так далее.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Четвёртая стадия
Четвёртая стадия
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Провоцирующими факторами, способствующими проникновению инфекции в сустав и развитию артрита, становятся:
- иммунодефицитные состояния;
- перенесенные оперативные вмешательства, особенно – по поводу трансплантации органов, а также непосредственно на области сустава;
- злокачественные новообразования;
- ослабленность организма в результате проведенной химиотерапии;
- соматические заболевания (красная волчанка, лейкозы).
Виды и формы
Выделяют для каждой стадии ревматоидного артрита степени активности процесса. Нулевая активность бывает при ремиссии. При этом отсутствуют боли, припухлость, усталость.
Активный процесс характеризуется тремя степенями. Первая отличается минимальной активностью. Боли небольшие и непродолжительные. Вторую характеризуют болевые ощущения во время движения и в покое, присутствует субфебрилитет, лейкоцитоз в крови. У третьей степени высокая активность – присутствуют сильные боли, припухлость, гиперемия, повышенная температура тела до 38 градусов, СОЭ высокое, лейкоцитоз и другие признаки воспаления.
Что показывает рентген при подагре
На рентгеновских снимках хорошо видны проявления такого артрита. На рентгенограммах специалист распознает места, где присутствует скопление кристаллов солей. Поэтому при появлении симптомов данного заболевания врач в первую очередь отправляет больного на прохождение такого обследования. Оно дает понять, действительно ли присутствуют признаки подагры, а не другой суставной патологии.
Основная суть диагностической процедуры заключается в поглощении тканями пораженной зоны лучей. В дальнейшем эта область проецируется на пленке или мониторе компьютера. Полученная информация обрабатывается врачом. На основе сделанных выводов он может судить о текущем состоянии пациента и подобрать для него оптимальное лечение.
Рентгеновские снимки помогают выяснить степень разрушения костных структур при подагре.
Рентгенологические признаки подагры

Рентгеновские снимки помогают точно определить вид заболевания, этот тип диагностирования является одним из самых точных
Определить артрит на ранних стадиях развития помогает характерная для болезни отечность мягких тканей. Не исключается развитие воспаления костного вещества. Из-за активного течения заболевания случается деструкция костей. Разрушительные процессы могут происходить и внутри сустава, и за его пределами.
Рентгеновские проявления суставного заболевания в первую очередь наблюдаются по краям костных структур. Они приобретают вид своеобразной раковины или скорлупы. Существует целая классификация стадий по признакам подагры, которые можно увидеть на рентгене:
- Первая стадия. В пораженном месте формируются кисты и скопления уратов. Наблюдается уплотнение мягких тканей.
- Вторая стадия. В области сустава образуются характерные для патологии крупные по размеру кисты. Также начинаются эрозивные процессы на поверхности сочленения.
- Третья стадия. Ткани подвергаются сильной эрозии. Она может занимать около трети всего сустава. В результате этого происходит частичное разрушение кости и отложение в пустых полостях кристаллов солей.
Рентгенологические изменения обычно наблюдают при течении 1-й и 2-й стадии подагрического артрита. Они образуются на протяжении 9 лет. Примерно через 10-15 лет в области сустава происходят необратимые разрушения. Если пациент своевременно начнет правильно лечить свое заболевание, то ему удастся избежать негативных последствий и серьезных осложнений, которые даже могут привести к инвалидности.
Своевременное распознавание патологического процесса в суставе помогает в короткие сроки одержать победу над болезнью и предупредить ее переход в хроническую форму.
Узнав свой диагноз, категорически запрещается пытаться справиться с ним при помощи методов нетрадиционной медицины. При подагре требуется грамотно подобранное медикаментозное лечение.
Особенности назначения и прохождения обследования
Рентген коленного сустава показывает структуру костей и наличие в них деформаций. Это самый распространенный метод диагностики, который врач использует в первую очередь. Если нужно дополнительно посмотреть состояние мягких тканей, лучше провести МРТ — дорогостоящую, но более информативную процедуру.
Направление на рентген врач дает при наличии четких клинических показаний, когда больной перенес травму колена, испытывает боль, видна отечность и покраснение в области сустава, сочленение утратило свою подвижность или деформировано. Прямыми показаниями к назначению рентгенографии являются:
- переломы костей в области коленного сустава;
- повреждения надколенника или мениска;
- вывих или подвывих;
- растяжение связок;
- трещины в костной ткани;
- наличие остеофитов;
- артрит или артроз;
Рентгенография коленного сустава выявляет патологические изменения сустава:
- Показывает поражение суставного хряща по утолщению или утончению замыкательных суставных пластинок. Это бывает в случае артрита или артроза сустава.
- Выявляет травматические повреждения сустава в виде вывиха, перелома или деформации. В случае травмы рентгенографию делают также для контроля лечения.
- Снимки делают в случае врождённых изменений суставов.
- Рентген выявляет опухоли.
Рентген коленного сустава в двух проекциях
Снимок делают в 1 или 2 проекциях. При подозрении на перелом делают боковую рентгенографию или назначают прицельный снимок в положении максимально согнутого коленного сустава. Хотя существуют и более точные методы диагностики, но большую часть патологий видно на обычном рентгеновском снимке.
При исследовании заболеваний или повреждений суставов без рентгеновского снимка не обойтись. Этот метод используется при первичной диагностике и наблюдении динамических изменений в результате лечения.
Рентген коленного сустава следует сделать в таких случаях:
- его покраснение и припухлость с повышенной температурой;
- деформация сустава;
- смещение костей;
- для выяснения причины болей в суставе.
Рентгеновский снимок выявляет изменения в костях, а также обнаруживает жидкость в суставе. Чем раньше выявлена патология сустава, тем больше возможностей избавиться от заболевания.
Как и любой другой вид исследования, рентгенография имеет свои противопоказания
Хотя лучевая нагрузка при снимке минимальна, процедура противопоказана при некоторых состояниях или заболеваниях:
- беременность;
- металлические протезы и болты в колене;
- сильное ожирение искажает снимок;
- шизофрения;
- тяжёлое состояние пациента.
Женщинам рекомендовано воздержаться от зачатия на протяжении 1 месяца после проведённой рентгенодиагностики. Мужчины должны предохраняться 3 месяца. Если по показаниям приходится часто делать рентген, минимизировать облучение можно употреблением зелёного чая, натуральных соков с мякотью и молока.
На каждом письменном заключении врача имеется отметка о полученной лучевой нагрузке, которая зависит от аппарата. Чем технологичней аппарат, тем меньше облучение.
Какие диагнозы ставят по рентгену коленного сустава?
С помощью рентгена коленного сустава можно установить болезнь не только самого сустава, но и образующих его костей: бедренной и большеберцовой. Также в кадр обычно попадает участок малоберцовой кости и надколенник. Какова бы ни была причина направления на рентген, врач внимательно изучает все, что видно на рентгене, причем обязательно в двух проекциях.
Что же можно разглядеть на снимке при распространенных травмах и заболеваниях колена?
- Повреждение костей: перелом, вдавление, трещина. На фото изображена рентгенограмма коленного сустава, хорошо заметна линия перелома в кости. Если бы она проходила через сустав, то перелом был бы чрезсуставным.Трещины и небольшие вдавления довольно сложны в диагностике, особенно свежие. Спустя несколько дней они выглядят на рентгене гораздо отчетливее.
- Вывихи. Меняется расположение костей относительно друг друга, из-за чего суставные поверхности становятся неконгруэнтными (не соответствуют друг другу).
- Растяжение или разрыв связок. На рентгене будет увеличена щель между костями, которые образуют коленный сустав.
- Повреждение сухожилия надколенника. Определяют по его смещению. Изредка можно видеть и само сухожилие, особенно если оно склерозировано или позволяет жесткость снимка.
- Артроз. Крайняя степень артроза – анкилоз. На фото справа рентген колена, сустав поражен артрозом. Сужается толщина хряща, по краям кость разрастается, уплотняется в виде тонкой полоски участок кости на границе с хрящом.
- Артрит. Часто для диагноза достаточно осмотра и УЗИ, но иногда используют и рентген. Из-за выпота в суставе расширяется суставная щель.
- Опухоли костей, хрящевой ткани или прилежащих мягких тканей. Можно разглядеть как местные, так и метастатические. К примеру, синовиома – опухоль, которая локализуется в суставах, сухожильных влагалищах. Она бывает доброкачественная и злокачественная. Обе могут располагаться в области коленного сустава, но у злокачественной синовиомы это излюбленная локализация.
- Кисты в костной ткани, остеофиты. Кисты выглядят на рентгене, как просветления круглой или почти круглой формы. Остеофиты – результат разрастания кости по бокам от сустава, они меняют форму пораженной кости.
- Остеопороз. Изменяется структура кости, что может заметить только врач. Кость становится более прозрачной для рентгена из-за потери кальция. Края кости становятся более плотными и потому на рентгене они яркие, подчеркнутые.
-
Остеомиелит образующих сустав костей. Заболевание дает следующую рентген-картину:
- небольшие участки остеопороза
- очаги разрушения кости
- наслоения вокруг пораженного участка
- могут быть секвестры (непостоянный признак)
- Инородные тела. Для поиска инородных тел сейчас рентген обычно не используют. Видны будут только рентгенконтрастные, плотные инородные тела.
-
Остеохондропатия коленного сустава (болезнь Кенига), бугристости большеберцовой кости (болезнь Остуда-Шлаттера).
- При болезни Кенига прилежащая к суставу часть кости некротизируется и отделяется от остальной кости. Образуется суставная мышь. На самом деле, суставные мыши бывают разные и причины у них тоже разные. Поэтому для диагноза одного рентгенологического заключения мало. Его дополняют осмотр и другие методы исследования, набор которых во многом зависит от опыта врача и действующих протоколов диагностики и лечения, которым врач обязан следовать и которые постоянно меняются).
- Что же касается болезни Остуда-Шлаттера, контуры большеберцовой бугристости выглядят неровными, размытыми, а спустя время она вообще фрагментируется.
Особенности назначения и прохождения обследования
Несмотря на то что рентген несложная и недорогая процедура, проводить ее только лишь по возникшему желанию пациента не только не следует, но и во многих лечебных заведениях попросту сделать будет непросто. Потребуется направление лечащего врача, который четко уверен, что данное исследование показано и необходимо больному.
Получив направление на рентген, и узнав где можно его сделать, пациенту стоит поинтересоваться насчет опыта врача-рентгенолога хотя бы в регистратуре. Так, как качество снимка, а также адекватность поставленного диагноза напрямую связана не только с особенностями аппаратуры, но и с квалификацией специалиста. В каждом отдельном случае рентгенолог, опираясь на симптомы или подозрения лечащего врача, выбирает наиболее подходящий способ укладки и проекцию, которая, по его мнению, обеспечит оптимальный вариант получения снимка.
Гонартроз (разновидность артроза), выполненный в 2-х проекциях, что позволяет увидеть полную картину заболевания
Как правило, зачастую делают снимок в 2-х проекциях – прямой и боковой, но иногда в особо сложных ситуациях приходится применить несколько возможных вариантов или выбрать наиболее подходящий. Для качественного обследования проблемного участка могут отличаться и сами рентгеновские методы. Так, при особо сложных или сочетанных травмах или патологиях врач принимает решение, какой вид рентгена – двухмерный или трехмерный (3D) станет оптимальным.
На сегодняшний день есть два способа обследования, применяемых для рентгенограммы – аналоговое и цифровое. Последний постепенно вытесняет первый, так как более точен и безопасен для здоровья организма, хотя структуру кости при нем проследить сложнее. Новая аппаратура удобна в работе и занимает малое количество времени.
На подготовку, снятие снимка и его обработку затрачивается не более 5 минут, а изображение, выведенное на монитор удобно для изучения.
Что происходит в больном суставе
Суставы подвергаются большим нагрузкам. Для защиты от трения суставные головки выстланы хрящом — плотной, скользкой тканью. С возрастом хрящ истончается, окружающие сустав ткани грубеют, появляются костные выросты, ограничивается подвижность, нарастет боль – развивается артроз. При артрите на первый план выходит воспаление, а итог один – разрушение сустава. В этом случае, как думают некоторые, остается два варианта: конец активной жизни или эндопротезирование — операция по замене сустава на искусственный.
Однако и операция не гарантирует улучшение. Даже успешное вмешательство — это долгий восстановительный период и риск осложнений. Кроме того, часть пациентов с искусственными суставами продолжают испытывать боль и ограничение в движениях . А через некоторое время приходится снова проводить сложную операцию по замене изношенного эндопротеза. Вот почему стоит стараться всеми силами сохранить «родной» сустав.
Причины и механизм развития заболевания
На вопрос, почему развивается плечелопаточный периартрит однозначного ответа нет. В научной среде имеются две точки зрения:
- Согласно первой сухожилия мышц и связки долгое время подвергаются микротравматизации (например, при однообразной работе). Это нарушает питание тканей сустава, приводит нарушению обмена веществ и вызывает дистрофические изменения.
- Вторая точка зрения говорит о недостаточной нервной связи (иннервации) мягких структур плечелопаточного сустава из-за поражения периферических нервов (например, при остеохондрозе).
Большинство врачей принимают обе теории. Если эти теории «соединить», то получается, что под влиянием обеих причин в изменившихся условиях клетки накапливают продукты обмена, что вызывает воспаление. Неудачное движение или резкий рывок, которые считаются причинами плечелопаточного периартрита, по сути лишь выявляют его скрытое наличие.
Частота проведения рентгенологического обследования при переломах
Эрозии костей при патологии
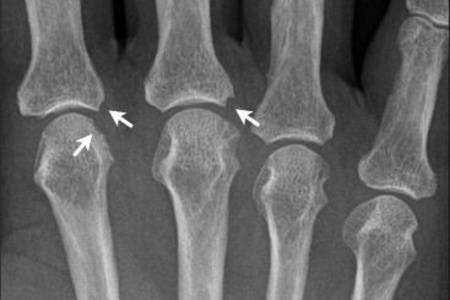
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Артрит коленного сустава
Что такое артрит коленного сустава?
В редких случаях назначаются дополнительные диагностические исследования:
биопсия синовиальной оболочки и хряща;
тесты реакции Райта и пробы Бюрне;
компьютерная томография — визуализация секвестрированной костной ткани. Секвестр — омертвевший участок костной ткани;
ультразвуковое и радионуклидное исследования.
Патологические отклонения со временем охватывают все больше органов:
кровеносную и лимфатическую системы (лимфаденит);
различные внутренние органы.
Последствия гонита могут отразиться на функционировании многих органов:
глаза — кератит, кератоконьюнктивит, увеит;
легкие — альвеолит, пневмонит, интерстициальный фиброз;
сердце — перикардит, ревматизм, миокардит;
желудочно-кишечный тракт — энтероколит;
почки — гломерулонефрит, амилоидоз.
Единой классификации артритов коленного сустава по причинам возникновения нет:
реактивный после перенесенной кишечной или урогенитальной инфекций;
Противопоказания к процедуре
Во время исследования колена всегда нужно верно располагать ногу пациента. Для получения качественного снимка сустава рентген выполняют в боковой и прямой проекции. Только так можно:
- выявить симптомы повреждения;
- обнаружить последствия деструктивных процессов;
- определить тактику последующей терапии.
Каждый конкретный участок ноги характеризуется своими особенностями функционирования. С учетом этого и происходит рентгенограмма.
Существует два метода выполнения снимков: аналоговый и цифровой. Первый постепенно вытесняется вторым. Современные поликлиники все чаще делают ставку на цифровой способ диагностики патологий нижних конечностей.
Рентгеновский снимок уже через пару секунд появляется на мониторе. Сама подготовка больного места, выполнение снимка и процесс его обработки занимает максимум 5 минут.
Если у пациента перелом голеностопного или коленного сустава, то для него идеально подойдет аналоговый способ исследования.
Рентгеновский снимок коленного сустава запрещено делать беременным женщинам. Процедура негативно скажется на состоянии здоровья будущего ребенка. Кроме этого, следует делать рентген только в случае крайней необходимости:
- в период грудного вскармливания;
- при тяжелых состояниях организма;
- при обширных ранах, кровотечениях.
Рентгеновское исследование детям производят при реальном отсутствии альтернативных способов диагностики. Излучение может пагубно сказаться на здоровье и стать причиной соматических нарушений.
Перед рентгенографией больной оголяет колено (при необходимости бинтовая или гипсовая повязка оставляются) и занимает необходимое для выполнения снимка положение. Врач предупреждает пациента о том, что во время рентгена нельзя двигаться, так как из-за движения снимок будет размытым и неинформативным. При необходимости для обеспечения неподвижности при сильных болях перед исследованием выполняется инъекция обезболивающего препарата.
После проведения снимков рентгенолог описывает их и выдает рентгенограммы и заключение с предварительным диагнозом пациенту. В дальнейшем расшифровка результатов должна выполняться лечащим врачом.
Травматические повреждения суставов на рентгене. Ложные суставы
Рентгенодиагностика переломов суставов
например, при обменных нарушениях в пожилом возрастенапример, перелом Монтеджи – перелом локтевой кости с вывихом локтевого суставаПо рентгеновскому снимку описываются следующие характеристики переломов суставов:
- локализация перелома;
- ход линии перелома;
- количество отломков;
- смещение отломков;
- соответствие суставных поверхностей костей;
- целостность связок, хрящей и других составных частей сустава.
Рентгенологические признаки внутрисуставных переломов. Суставная мышь
локтевой, коленный, тазобедренныйСуставная мышь может образоваться у следующих групп людей:
- пожилые люди, страдающие артритами и артрозами;
- спортсмены, суставы которых постоянно испытывают повышенную нагрузку;
- люди, занимающиеся тяжелым физическим трудом;
- дети и подростки (в случае повторных травм сустава).
преимущественно КТ
Диагностика разрыва связок. Разрыв связок коленного сустава
Существуют следующие степени разрыва связок:
- «Растяжение» связок. При данном виде повреждения происходит разрыв отдельных волокон связки. На самом деле, связки не способны к удлинению, однако в результате повреждения происходит ее незначительное увеличение, что обуславливает такое название.
- Частичный разрыв связки. При данном повреждении функция сустава сохраняется, однако сопровождается болевыми ощущениями. Вокруг области повреждения обнаруживается воспалительный отек.
- Полный разрыв связки. Функция сустава полностью нарушается, так как любое движение связано с сильной болью. Мягкие ткани вокруг сустава отечны, на коже появляются синие пятна от кровоизлияний. Иногда кости занимают неестественное положение, а также в суставе становятся возможны неестественные движения. Это наблюдается в случае сочетания разрыва связки с вывихом или переломом.
Вывихи и подвывихи суставов. Рентгенологическая картина
Выделяют следующие виды вывихов:
- неполный вывих;
- полный вывих;
- вывих, сочетанный с переломом;
- привычный вывих;
- патологический вывих (в результате воспалительного или опухолевого процесса).
уменьшение плотности костной тканиподвывихе
Ложный сустав. Рентгенологические признаки
Существуют следующие разновидности ложных суставов:
- Фиброзный ложный сустав. Характеризуется соединением костных отломков тяжами грубой соединительной ткани, наличием незначительной подвижности костных отломков друг относительно друга. Такие ложные суставы образуются в случае, если отломки не были сопоставлены и зафиксированы в правильном положении после перелома.
- Истинный ложный сустав (неоартроз). Костные отломки пришлифовываются друг к другу, покрываются хрящом. Между отломками образуется полость, заполненная жидкостью, а вокруг них формируется капсула, подобная капсуле сустава.
- Ложный сустав с потерей костного вещества. Это патологическое образование характеризуется прогрессивной потерей костного вещества и расширением линии перелома. Отломки соединяются непрочной соединительной тканью.
На рентгеновском снимке можно обнаружить следующие признаки ложного сустава:
- сохранение просветления в линии перелома более 1 месяца после повреждения;
- оформление рентген-плотной кортикальной пластинки по краю отломков;
- остеопороз или склероз в костных отломках;
- искривление оси конечности;
- костные разрастания в области линии перелома;
- возможность смещения отломков.
Образ жизни и диета
Когда нужно делать рентген?
Необходимость проведения диагностического обследования не вызывает сомнений у пациентов. Однако возникает ряд вопросов, когда врачом рекомендуется определенная методика. Чаще всего назначается проведение рентгена, УЗИ или МРТ. По какому принципу осуществляется выбор и можно ли заменить один вид обследования другим, если у пациента возникли вопросы о целесообразности проведения УЗИ или рентгена?
Следует помнить, что каждая методика направлена на выявление определенных патологий и изменений в суставе. Так, рентгенография коленного сустава идеально показывает все изменения в костных тканях, когда УЗИ не отражает таких патологий. В свое время, если нужно обследовать мягкие ткани, лучше делать УЗИ.
В идеале, лучше сочетать два вида обследования: УЗИ и рентген. Так как эти методы дополняют друг друга. Если на УЗИ обнаруживаются дегенерационные изменения, для подтверждения диагноза обязательно назначают рентген.
Предпочтение УЗИ отдается, когда нужно делать обследование беременной женщине или ребенку. Однако даже в этих случаях взвешивают, сколько доза, полученная при облучении, будет опаснее, чем неадекватная диагностика определенных патологий при проведении УЗИ. Чтобы уменьшить негативное влияние рентгеновских лучей, таким категориям пациентов необходимо предохраняться при помощи специальных пластин.
Если говорить о магнитно-резонансном исследовании, то здесь ключевую роль играет стоимость. Не каждый пациент может позволить себе проведение дорогостоящего обследования. К тому же оборудованием для проведения МРТ оснащены не все клиники. А вот рентгенаппараты можно встретить в любой больнице. И если стоит вопрос об оперативной диагностике, что необходимо делать после переломов, других сложных травм, пациенту в обязательном порядке делают рентген.
 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава
 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава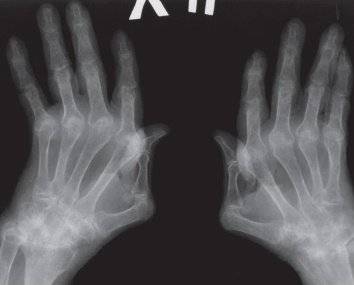
 Рентген суставов. рентгенологическая картина в норме и при различных заболеваниях суставов
Рентген суставов. рентгенологическая картина в норме и при различных заболеваниях суставов

 Снимок голени до перелома и после него
Снимок голени до перелома и после него Болит колено что лучше сделать мрт или узи
Болит колено что лучше сделать мрт или узи Костяшки пальцев потемнели
Костяшки пальцев потемнели