Содержание
Основные методы лечения
Лечением сосудов головы и шеи обычно занимаются тогда, когда есть симптомы других заболеваний: гипертония, атеросклероз. Здоровый образ жизни позволяет снизить риски, связанные с этими дисфункциями. Физические нагрузки на 25% понижают вероятность инсультов, а правильное питание и отказ от курения – еще на 25%. Восстанавливать здоровье нужно с малого: больше ходить, правильно питаться, ограничить алкоголь и отказаться от курения.
Основной путь профилактики в медицине – медикаментозный. При выявлении повышенного артериального давления назначают антигипертензивные препараты. Даже если имеются жалобы на шейный отдел, то используются таблетки для улучшения кровоснабжения или миорелаксанты для уменьшения спазма.
Лечение сосудов головы и шеи народными средствами полагается на употребление чеснока для очистки, горчичных компрессов. На сосудистый спазм, опосредованный мышечными дисбалансами и стрессовыми ситуациями, воздействия не происходит.
В домашних условиях для снятия последствий стресса подходит диафрагмальное дыхание – с расширением ребер в стороны на вдохе. При этом плечи не должны подниматься. Подобное дыхание разгружает мышцы и фасции шеи, расслабляет сосуды. Для коррекции мышечного дисбаланса лучше обращаться к остеопатам, но избегать манипуляций на позвонках.
Общая информация
Патология названа в честь венгерского ученого А. Киммерли, детально описавшего ее в 1930 году. После многолетних наблюдений медик отметил взаимосвязь расстройства мозгового кровообращения с аномальными отклонениями в анатомическом строении первого шейного позвонка, именуемого атлантом. Медицинская ассоциация определила аномалию в группу краниовертебральных мальформаций – врожденных недостатков в строении соединений черепа с элементами позвоночного столба. Установить точные причины, способные дать толчок к развитию аномальных отклонений не удалось. Подтвержденными фактами врожденной мальформации считаются: генетическая предрасположенность, пороки развития плода на фоне плохой экологической обстановки и вредных привычек матери.
Окунувшись глубже в анатомические подробности, поймем, что это за недостаток. Структурная единица позвоночного столба, образованная задней и передней аркой, имеет вид кольца, по бокам которого отходят поперечные отростки. По продольному направлению шейного отдела проходят позвоночные артерии. В череп сосуды попадают, входя в затылочное отверстие. При выходе из шейного канала кровеносная трубка огибает позвонок и располагается в костной борозде. В нормальном состоянии артерия свободно передвигается в этом пространстве при поворотах головы.

Отклонения от нормы обуславливаются наличием дополнительной костной дужки в позвоночном элементе (1 шейном позвонке). Сформировавшись над костной бороздой, своеобразный мостик сдавливает позвоночную артерию, кровоснабжающую головной мозг.
Симптоматика
Данную патологию невозможно не заметить. Есть разные виды и формы, которые выражаются в различном количестве позвонков (иногда их не хватает), их тотальном или неполном сращивании. В любом случае визуально сразу бросается в глаза.
- Шейный отдел значительно короче, чем при норме.
- Со спины видно, что граница роста волос располагается практически на спине, по плечевой линии.
- Форма черепа неправильная.
- Голосовая щель значительно сужена.
- Верх позвоночника имеет существенные или полные ограничения подвижности.
- Ребенок не может осуществить поворот и наклон головы, не делает головой никаких движений.
Это лишь первые признаки, а в дальнейшем, из-за сужения позвоночного канала продолжающихся дегенеративно-дистрофических активных процессов в позвонках будут прогрессировать неврологические нарушения, что выразится параличом, парезами и утратой чувствительности.
Кроме основной симптоматики, у пациентов, страдающих конкресценцией позвонков шейной зоны, наблюдаются сопутствующие врожденные дефекты.
- Склиотические деформации.
- Искривление шеи.
- Искривление лопаток (одна значительно ниже другой).
- Лопаточная линия расположена выше нормы.
- Нарушение развития верхних конечностей.
- Нарушено движение в руках и ногах.
- Снижена чувствительность кожи.
- Недоразвитый первый палец на обеих или одной руке.
- Измененные формы и очертаний стоп.
В отдельных случаях могут обнаружиться также пороки органов, расположенных внутри тела, которые являются более серьезной патологией, чем шейная аномалия, напрямую влияющей не только на качество, но и на продолжительность жизни пациента.
Важно! Треть больных конкресценцией детей имеют тяжелейшие дефекты сердца и сосудов, мочеполовой и центральной нервной систем. Часто у них наблюдаются непроизвольные содружественные движения ног и рук, сродни глубокому тику, которые с возрастом усугубляются
Если у ребенка обнаружены сросшиеся позвонки, это означает, что полное выздоровление и абсолютно здоровая жизнь, несмотря на самые современные техники лечения, для него невозможна.
Причины врожденных аномалий позвоночника
Этиология врожденных патологий позвоночника до конца не изучена, и во многих случаях точную причину патологии при рождении установить невозможно.
Но установлено, что чаще всего деформации и заболевания позвоночника возникают при:
- Генетических наследственных предпосылок, различных мутаций генов.
- Нарушениях внутриутробного развития плода по различным – экзогенным или эндогенным — причинам.
- Нарушениях в питании будущей матери, недостатке витаминов и микроэлементов, а также нарушениях обмена веществ организма беременной.
- Гормональных нарушениях в организме будущей мамы.
- Тяжелом токсикозе, нефропатии, гестозе беременных.
Методика лечения и прогноз
Лечение назначает врач в зависимости от диагноза!
Лечение заболеваний шеи обязательно комплексное и, как правило, длительное. Методика лечения включает в себя не только прием препаратов, но и различные физиопроцедуры, массаж, лечебную гимнастику.
При лечении болезней шеи важно изменить образ жизни и избавиться от причин, приведших к нарушениям. Лечение заболеваний шейного отдела позвоночника включает в себя:
Лечение заболеваний шейного отдела позвоночника включает в себя:
- Противовоспалительные препараты. При заболеваниях шейного отдела в тканях происходит воспалительный процесс, который часто и приводит к сильным болям. Чтобы его остановить, назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Индометацин). Они останавливают воспалительный процесс, но имеют ряд побочных эффектов и противопоказаний.
- Миорелаксанты. Это препараты, которые снижают тонус мышц, спазм, напряжение. Эти препараты имеют множество противопоказаний. К миорелаксантам относят Тубокурарин, Атракурий, Векуроний. Их не рекомендуется принимать при заболеваниях почек, атеросклерозе, эпилепсии, язве.
- Хондропротекторы. Эти препараты защищают суставные хрящи от разрушения. Они препятствуют разрушений тканей хряща и оказывают противовоспалительное действие. К хондропротекторам относятся Мукартрин, Инолтра, Румалон.
- Помимо медикаментозной терапии назначают массаж, гидромассаж, мануальную терапию, иглоукалывание, прогревание и обертывание. Лечение проводится курсами.
Больше информации о шейном остеохондрозе можно узнать из видео:
Прогноз зависит от поставленного диагноза, стадии заболевания, лечения и многих других факторов. Большинство заболеваний шейного отдела позвоночника поддаются лечению. Если речь не идет о злокачественном новообразовании, то прогноз чаще всего благоприятный. При адекватном и своевременном лечении болезнь купируется и либо развивается медленно, либо вообще не прогрессирует.
Однако некоторые заболевания (такие, как запущенный остеохондроз) в зрелом и пожилом возрасте могут привести к массе осложнений и инвалидности.
Осложнения и профилактика
Запущенная боль в шеи может вызвать опасные осложнения!
Заболевания шейного отдела позвоночника могут привести к серьезным и необратимым последствиям. Болезни шеи сами по себе сопровождаются болезненными мучительными симптомами, но и могут осложняться другими заболеваниями, инфекциями и т.д.
Наиболее коварным считается остеохондроз шейного отдела позвоночника, поскольку на его фоне может развиться любое другое заболевание этой группы.
Наиболее распространенными осложнениями являются:
- Сдавливание позвоночных артерий. Это одно из самых опасных последствий заболеваний шейного отдела позвоночника. Артерии, которые проходят вдоль позвоночника, питают мозг, от них зависит 30% питания мозговых тканей. Если происходит сдавливание позвоночных артерий, возникают нарушения координации, слуха, зрения, памяти.
- Грыжа межпозвоночного диска. Это одна из финальных стадий остеохондроза. Грыжа может никак не проявляться, если она не давит на нерв. Если же грыжа дает о себе знать, появляются сильные боли и онемение. При отсутствии эффекта от консервативной терапии назначается операция. Эта крайняя мера рекомендуется только в том случае, если болезнь быстро прогрессирует, больной теряет контроль над работой кишечника и мочевого пузыря.
- Грыжи Шморля. Грыжей Шморля называется состояние, когда межпозвонковый диск продавливается в тело позвонка. Если грыжа Шморля возникает в шейном отделе позвоночника, появляются сильные головные боли, тошнота, рвота. Это опасное состояние, которое является предвестником компрессионного перелома позвоночника.
В качестве профилактики рекомендуется правильное питание, своевременное лечение инфекций, достаточная двигательная активность, но без непосильных нагрузок. Людям с сидячей работой рекомендуется посещать бассейн, делать гимнастику, больше гулять пешком. Людям в возрасте необходимо регулярно посещать врача для профилактического осмотра.
При появлении первых же признаков болезни шеи необходимо обращаться к врачу. Чем раньше начать лечение, тем выше будет его эффективность.
Аномалия Киммерле
Перегородка бывает двух видов:
- медиальной, соединяющей суставный отросток с задней дугой;
- латеральной, соединяющей реберно-поперечный отросток с суставным.
Костная перегородка образует аномальный канал вокруг артерии, что может ограничивать ее перемещение при наклонах, поворотах шеи и приводить к синдрому позвоночной артерии, нарушениям мозгового обращения и даже к ишемическому инсульту (при постоянной компрессии сосуда).
Симптомы аномалии Киммерле
- Головокружения, головная боль.
- Галлюцинногенные шумы в ушах (гудение, звон, шорох, треск и т. д.)
- Темнота в глазах, плавающие «мушки», точки и другие «объекты».
- Приступы слабости, внезапная потеря сознания.
- Вегетососудистая дистония:
- скачки давления;
- бессонница;
- тревожное состояние.
- На поздних этапах:
Лечение аномалии Киммерле
Аномалия неизлечима, так как связана с конструктивными особенностями атланта. Единственное лечение — это наблюдение и соблюдение режима ограниченных нагрузок на шею, с дозированной лечебной физкультурой:
предпочтительна постизометрическая релаксация и статические упражнения.
Спать больным с аномалией Киммерле нужно на ортопедической подушке.
При симптомах недостаточности мозгового кровообращения назначают:
циннаризин, кавинтон, трентал, пирацетам, милдронат.
При ВСД:
- средства от гипертонии (например, эланоприл)
- седативные средства (настойка пустырника, валериана)
- транквилизаторы (грандаксин, алпразолам).
Все препараты при аномалии Киммерле и при иных пороках развития назначаются исключительно невропатологом.
Необходимость в операции при аномалии Киммерле возникает в крайнем случае, когда диаметр аномального кольца сужается до критических размеров.
Больным с этой патологией необходимо периодически проходить доплер-сканирование сосудов шейного отдела.
Методы лечения
Бороться с нестабильностью необходимо комплексно. Терапевтические методы направлены на укрепление суставов позвоночника и образования правильного положения мышц, удерживающих в норме шею. Применяются медикаменты, физиотерапия, массаж, ЛФК. Многие прибегают к нетрадиционной медицине, но она малоэффективна.
Медикаментозное лечение
Вернуть стабильность шее можно с помощью лекарств, это один из этапов лечения.
- Миорелаксанты. Они показаны для избавления от спазмов, ущемления нервных импульсов.
- Хондопротекторы. Такие препараты назначают для защиты межпозвоночных хрящевых тканей от деструктивного процесса.
- Нестероидные анти септирующие и анестезирующие медикаменты. Они нужны для устранения болей, воспалительного процесса.
- Витамин Д, кальций содержащие медикаменты необходимы для питания костей требуемыми минералами, чтобы ткани становились плотными и крепкими.
- Витамин В – для восстановления нервных волокон.
Конкретные средства назначает доктор, с учетом причины болезни и сведений, полученных во время диагностики.
Хирургическое вмешательство
Когда у взрослых отмечается выраженная неврологическая клиника, а консервативная терапия не оказала должного эффекта, доктор может назначить операцию. При подборе подходящего метода хирургического вмешательства, оценивается степень тяжести заболевания, масштаб смещения позвонков, тонус мышц и вид патологии.
Обычно прибегают к спондилодезу. Его суть заключается в том, что два пораженных позвонка соединяют друг с другом. Таким образом, они защищаются от последующего смещения. В ходе операции применяются костные трансплантаты.
Физиотерапия
Избавиться от нестабильности шейного отдела позвоночника можно также с помощью физиотерапевтических процедур. К ним прибегают после спада интенсивной симптоматики и воспаления.
Широко практикуются следующие методы:
- временная носка фиксирующего корсета;
- проведение лечебных упражнений для укрепления мышечного каркаса спины;
- приучение шейного отдела к верным движениям.
Без проведения упражнений из лечебной физкультуры, носить корсет не стоит. Если только пассивным образом поддерживать позвоночник, это пагубно скажется на работе связок и мышц.
Массаж
Правильный массаж благотворно влияет на восстановление, так как частой причиной патологии шеи выступает тугоподвижность рядом расположенных позвонков. Перенапряженные позвонки, со временем, разбалтываются и теряют стабильность. Грамотно проводимый массаж дает возможность сформировать мышечный корсет. Процедура поддерживает подвижные позвонки и с них снимается излишняя нагрузка. Также укрепляются ослабленные структуры мышц и связок. Благодаря массажу, создается мышечный корсет, позвонки поддерживаются в правильном положении. За счет мануальной терапии, разрабатываются тугоподвижные части позвоночника, повышается их функциональность, понижается нагрузка на пораженную зону шеи.
Упражнения
Эффективные упражнения при нестабильной шеи, полезны для сегментов от С2 до С7.
- Нужно стать ровно, во время вдоха, вытянуть руки вверх. Максимально попытаться вытянуть позвоночник вверх. После, выдохнуть, приобрести исходную позицию.
- Исходная позиция – стоя. При вдохе, отвести руку в сторону и поворачивать за ней туловище. На выдохе, опустить руку. Повторить манипуляцию в разные стороны.
- В сидячей или стоячей позиции, вращать головой в разные стороны, вверх и вниз. Делать это по очереди, повторять упражнение по 5 раз.
- В стоячей позиции, поставить ноги по ширине плеч. Руками вращать назад.
- Лечь на живот, на вдохе – прогнуться, поднять максимально высоко руки. На выдохе, занять исходную позицию.
Упражнения не проводят во время обострений, чтобы избежать усугубления состояния. В отличие от медикаментозной терапии, ЛФК надолго стабилизирует шею, избавляет от дискомфорта благодаря постоянной двигательной активности.
Совет! Многие доктора советуют больным плавать в бассейне. Лучше посещать это заведение 2-3 раза в неделю. За счет плавания, вытягивается, расслабляется позвоночник, улучшается общее состояние.
По мере нарастания гипер мобильности, смещения структур позвоночника, клиническая картина становится более яркой. При отсутствии терапии, игнорировании советов доктора, возникают такие негативные последствия:
- мигрени;
- сбои в вестибулярном аппарате;
- понижение остроты зрения или слуха;
- повышенная агрессивность, панические атаки;
- сонливость;
- бессонница.
Если приведенные признаки растут стремительно, это сигнализирует о том, чтобы в патологическое течение задействовался мозг и артерии позвоночника. Состояние требует срочной медицинской помощи.
Диагностирование и симптоматика
Незаращение дужек позвонков у детей непосредственно после рождения можно диагностировать при помощи следующего (пункты, которые касаются пузыря мочевого, определяют болезнь, локализованную в поясничном отделе и ниже):
- Определение характерной локализации аномалий развития позвоночника. Так как расположение таких незаращенных дужек идет по центру спины, именно там, где располагается позвоночник.
- Для того, чтобы исключить образование тератом (опухолей), применяют дополнительные методы диагностики, так как проявление этих двух болезненных состояний может иметь сходный внешний вид.
- Исследование подозрительной области через прямую кишку.
- Наличие неврологических расстройств.
- Нет анального рефлекса у новорожденного (задний проход зияет), недержание.
- Неполное опорожнение мочевого пузыря, который при пальпации ощущается, как опухшее нечто внутри тела.
- Повышенное внутрипузырное давление и утолщение его стенки из-за патологического недержания мочи.
Дужка позвонка
Симптоматика незаращения:
Первая степень
Недостаток остеогенеза не дает окостенению идти по плану, заложенному в здоровом организме, поэтому позвонки остаются хрящами. Однако, для детского возраста до десяти лет это считается нормальным. У них не сращенными пока остаются позвонок крестовый S1 и поясничный L5.
Во взрослом возрасте у большой части населения есть этот дефект, но часто факт наличия такой патологии остается скрытым, неизвестным для человека, так как не причиняет особых беспокойств. Симптомы: углубление в районе незаращения, оволосенение спины в том же месте и наличие пигментного пятна.
Вторая степень
Из-за неполного заращения дужек позвоночника есть щель в трубке последнего, но функции ног обычно сохраняются. На теле в районе проблемной области наблюдается выход части оболочки спинного мозга вместе с жидкостью внутри.
Могут наблюдаться параличи вялотекущие, есть вероятность нарушения в работе мочевого пузыря и кишечника. После хирургического вмешательства может исчезнуть неврологическая составляющая болезни, а также налаживается работа внутренних органов.
Третья степень
Наружу выходит не только лишь ткань-оболочка спинного мозга и жидкости, но и сам мозг с нервами. Присутствуют парезы нижних конечностей, препятствия в передвижении ликвора, гидроцефалия, сильные невралгии нервов.
В описанном случае, к сожалению, вмешательство хирургов не дает положительных результатов. Но если этот “мешочек” сверху закрыт жировой тканью, то такой сильно выраженной симптоматики нет и вмешательство может дать более удачный исход событий.
Четвертая степень
Для такой сложной ступени поражения ликвор (жидкость) скапливается в центре предполагаемого позвонка, что определяет очень тяжелое протекание болезни. Лечение медики считают вообще не имеющем перспективы, так как нижние части спинного мозга вообще недоразвиты, а также наблюдается гидроцефалия, параличи конечностей и сфинктера.
Пятая степень
Смерть детей, имеющих столь сильный порок развития, наступает сразу после рождения, так как мозг полностью выходит из спины в виде красного образования и наблюдаются все его части невооруженным глазом. Летальный исход наступает от быстрого восходящего менингита.
В общем симптоматика незаращения дужек в нижних отделах позвоночника отличается у каждого конкретного индивида и зависит от степени проявления. Можно выделить такие симптомы:
- Недержание мочи, причем струя ее бьет при даже малых потугах, крике.
- Неполное, прощупываемое опустошение мочевого пузыря.
- Недержание кала.
- На УЗИ видно утолщение стенок мочевого пузыря и трабекулы в его стенках.
Причинами подобных болезней являются генетические недостатки в развитии плода, который может проявиться уже на девятой неделе беременности, недостаток нужных для развития веществ.
Диагностикой занимаются еще в период беременности, так как перед появлением неврологических симптомов есть вероятность сделать операцию внутриутробно. Также берут на анализы спинномозговую жидкость (амниоцентез), кровь у беременной (для выявления альфа-фетопротеина).
Шейные ребра
Порой рудименты ребер шейного отдела чрезмерно увеличены. В основном, такое явление наблюдается в седьмом шейном позвонке, но бывает и в других.
Шейные ребра могут быть нескольких степеней:
- Неполными, свободно заканчивающимися в мягких тканях:
- первая степень — не выходят дальше поперечного отростка;
- вторая степень — не доходят до хрящевой поверхности первого грудного ребра;
- третья степень — фиброзное гибкое соединение (синдесмоз).
- Полными, образующими с первым ребром соединение:
В отдельных случаях они могут доходить даже до рукоятки грудины.
Чаще лишние шейные ребра встречаются у женщин (хотя вроде бы по библейской легенде должны быть у мужчин).
В двух третях случаях аномалия парная.
Полные шейные ребра меняют анатомию шеи:
- Плечевое сплетение и подключичная артерия смещаются вперед.
- Меняется крепление передней и средней лестничной мышцы:
- Межлестничный промежуток может сужаться.
Неполные ребра первых двух степеней редко вызывают какие-либо симптомы.
Симптомы шейных ребер
В 90% случаев течение бессимптомное.
При внешнем осмотре может наблюдаться и прощупываться безболезненная костная выпуклость.
При неполных ребрах, при давлении костью ребра или фиброзным тяжем на плечевое нервное сплетение, может возникнуть неврологическая симптоматика, особенно при наклоне шеи в сторону гипертрофированного ребра. Возникает синдром лестничный мышцы:
- Боль и онемение в области шеи, плеча и руки.
- Мышечная слабость, на отдельных участках мышцы образуются провалы. Невозможна работа с поднятыми руками и подъем тяжестей.
- Нарушается мелкая моторика.
Полные шейные ребра провоцируют компрессию подключичной артерии, что приводит к нарушению кровотока.
Это может проявляться симптомами:
- нарушенной пульсации в лучевой артерии;
- повреждения стенок сосудов;
- трофических нарушений в сосудах и коже (кожные покровы холодные; повышенное потоотделение);
- отека и цианоза конечностей.
В наиболее тяжелых случаях возможны тромбоз подключичной артерии и гангрена рук.
Лечение шейных ребер
Лечение ведется при болях и в случае компрессии артерии.
Применяют:
- Новокаиновые блокады
- Воротник Шанца.
- Сосудорасширяющие средства.
- Препараты, рассасывающие фиброзные ткани.
При постоянной компрессии плечевого сплетения и прилегающих нервных волокон консервативное лечение малоэффективно, и рекомендуется операция — резекция шейного ребра.

 Шейные ребра
Шейные ребра


 Корсет при грыже позвоночника шейного отдела позвоночника
Корсет при грыже позвоночника шейного отдела позвоночника
 О том, как выбрать, по какой цене и как правильно носить воротник шанца при шейном остеохондрозе узнайте здесь!
О том, как выбрать, по какой цене и как правильно носить воротник шанца при шейном остеохондрозе узнайте здесь!





 Для чего делают узи шейного отдела позвоночника у детей
Для чего делают узи шейного отдела позвоночника у детей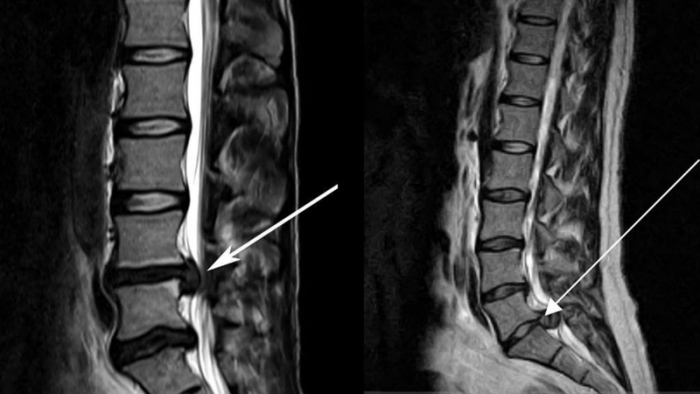 Магнитно-резонансная томография шейного отдела позвоночника
Магнитно-резонансная томография шейного отдела позвоночника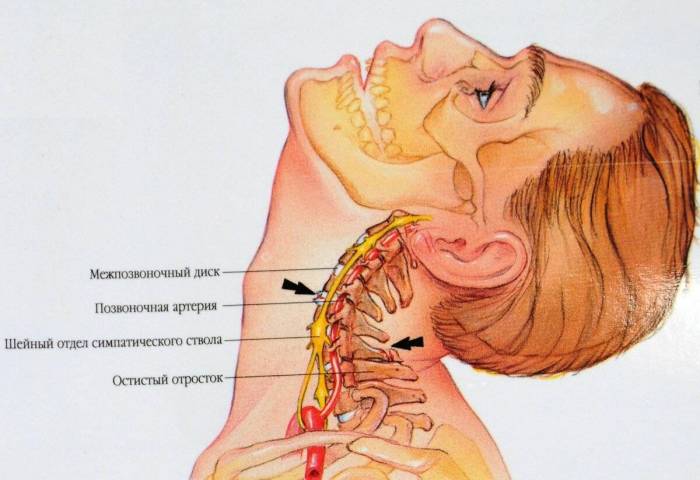 Компьютерная томография шейного отдела
Компьютерная томография шейного отдела