Содержание
- 1 Прогноз после ампутации
- 2 Сколько стоит протез ноги ниже и выше колена. Современные протезы ног. Протезирование нижних конечностей
- 3 Техника ампутации по Пирогову
- 4 По Пирогову
- 5 Подготовка к ампутации
- 6 Восстановительный процесс после ампутации
- 7 Фантомная боль
- 8 Хирургическое усечение ног: основные типы
- 9 Этапы и техника ампутации пальца кисти, стопы
- 10 Реабилитация
- 11 В каких случаях ампутация – единственный выход?
- 12 Видео: Ампутация левой стопы по Шопару
Прогноз после ампутации
Одним из первых осложнений могут стать подкожные гематомы в культи. Для их предотвращения устанавливают дренажные трубки на 3-4 дня, что способствует оттоку крови. Есть риск развиться мышечной контрактуре – для избегания накладывают лонгету, используют прикроватный щит и ранние упражнения. Физические упражнения обязательны, даже когда произведена ампутация ноги выше колена.
Также в последующее время могут произойти:
- Нагноение раны;
- Предынфарктное состояние;
- Некроз тканей;
- Тромбоэмболия;
- Фантомные боли;
- Отеки;
- Келлоидные рубцы;
- Госпитальная пневмония.
Реабилитация после ампутации ноги включает в себя два основных момента – подготовку культи к ношению протеза и послеоперационное восстановление. Они зависят от многих факторов – от качества проведённого иссечения, состояния организма и назначенного лечения.
Уход за культей
Надлежащий уход за культей – верный путь к быстрой реабилитации. Вначале её обрабатывают и накладывают повязки. Чтобы избежать вторичной инфекции, применяются антибактериальные препараты. После затягивания раны нужно регулярно принимать контрастный душ и наносить на кожу детский крем. Для снижения послеоперационного отёка культи накладывается бандаж, эластичный бинт и назначается лимфодренажный массаж. После прохождения отёка переходят к ЛФК.
Для профилактики тромбоза и улучшения кровообращения назначается приём сосудорасширяющих препаратов и физиотерапия. На следующий день после ампутации проводится первое занятие ЛФК
Крайне важно при прохождении реабилитации заниматься дыхательной и фантомно-импульсной гимнастикой, при которой больной мысленно производит движения ампутированным суставом
Общая физкультура укрепляет мышцы пресса, но. Их тонус и движения подготавливают к ношению протеза. Тренировка культи обеспечивает готовность к опорным нагрузкам. Заниматься ЛФК можно только при правильно сформированной культе, отсутствии рубцов и нормально функционирующей ткани. Такие упражнения помогают избавиться от контрактуры.
1. Экспресс формирование культи с помощью бинтования специальным бинтом или эластичным чехлом — 3 дня
2. Изготовление на 4 день временного протеза с помощью специального затвердевающего бинта по форме культи и механического устройства, предоставленного компанией «Орто-Космос».
3. Тренировка физического состояния и ходьбы на временном протезе, которую осуществляет квалифицированный инструктор.
4. Уход за раной и снятие швов на 12-14 день после ампутации осуществляет врач-хирург, руководитель реабилитационного центра Милов Станислав Владимирович ( 7 967 213 20 18)
5. После снятия швов мы можем отвезти пациента в компанию «Орто-Космос» для консультации и снятия мерок для первичного протеза.
Пациенты после высокой ампутации бедра умирают в течение года в половине случаев, если ампутация проведена у пожилых людей с сопутствующими заболеваниями. Среди больных, сумевших встать на протез летальность снижается в 3 раза.
После ампутации голени без реабилитации умирает более 20% больных, еще у 20% требуется реампутация на уровне бедра. Среди пациентов, освоивших ходьбу на протезе летальность не превышает 7% в год от сопутствующих заболеваний.
Пациенты после малых ампутаций и резекций стопы имеют продолжительность жизни аналогичную своей возрастной группе.
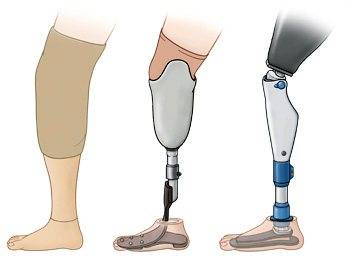
Сколько стоит протез ноги ниже и выше колена. Современные протезы ног. Протезирование нижних конечностей
Виды протезов по типу ампутации
Протезирование ноги выше колена классифицируется по типу ампутации:
- удаление на уровне колена;
- удаление до трети бедра, со сформированной длинной культей;
- отсутствие ноги до верхней бедренной границы;
- ампутация всей ноги, включая тазобедренный сустав.
Виды протезов определяются по укреплению и по типу культи.
Требования к медизделиям: легкость и функциональность, визуализация отсутствующей ноги и отсутствие косметических дефектов.
Ценовая градация зависит от типа самого протеза:
- модульный;
- шарнирный;
- вакуумный;
- интеллектуальный;
- биокибернетический нейроинтерфейс.
Протез изготавливают из материала повышенной прочности, который должен обеспечить длительную эксплуатацию, высокую устойчивость и надежность упора. Это прибавляет дополнительные баллы к определению окончательной стоимости.
Компании производители
Протез с микропроцессорным управлением C-Leg фирмы Otto Bock
Пользуется спросом продукция фирмы Otto Bock Health Care GmbH, которая занимается производством подобных товаров более 100 лет. Протезы создают с помощью высокотехнологичных разработок, которые позволяют людям оставаться на прежнем уровне жизни и даже не менять профессию. Компания заключила партнерские соглашения с крупными ортопедическими клиниками в больших городах России.
Otto Bock позиционирует надежность своих изделий на 50% более высокой, чем у любого другого изготовителя. Стоимость определяется после обследования состояния культи и измерения двигательной активности пациента.
Фирма обещает использовать оставшиеся детали для производства нового, в том случае, если с протез нужно подкорректировать. За дополнительную плату предлагается модернизировать любую составную часть протеза, если в этом появится необходимость.
Например, японская фирма Nabtesco, у которой в России есть свой официальный дистрибьютор, уделяет особое внимание протезам со встроенным электронным модулем. Такие модели позволяют обретать свободу передвижения и полноценно осуществлять профессиональную деятельность, заниматься спортом
Такие модели позволяют обретать свободу передвижения и полноценно осуществлять профессиональную деятельность, заниматься спортом.
Компания разработала продукцию с использованием пневматики, гидравлики и электроники. Она возвращает человеку нормальную походку в естественном, природном виде, возможность спускаться и подниматься по лестнице, ходить в медленном, умеренном и быстром темпе.
Типы медицинских изделий
Протез ноги выше колена можно выбрать из следующих разновидностей:
Беговой протез
- Модульный. Состоит из 1–3 модулей, способных полностью обеспечить функциональность отсутствующей конечности за счет встроенных шарниров. Модуль может быть электронным или гидравлическим. Двигательные манипуляции осуществляются пружинами или микропроцессором. Немаловажную роль играет внешнее оформление, устойчивость, которую обеспечивает протез в положении сидя и стоя.
- Спортивный. Обычно делают по индивидуальному заказу для профессиональных спортсменов и паралимпийцев. Стоимость таких изделий высокая.
- Шарнирный. Шарниром заменяется ампутированный сустав. Устройства прочные и безопасные, дают возможность нормально передвигаться и блокировать вручную имитацию коленного сустава.
- Вакуумный. Характерная особенность состоит в способе крепления с помощью отрицательного давления.
- Интеллектуальный. Работает с помощью микропроцессора и пневмопривода. Достоинством является нормальная походка, которая становится результатом ощущения движения обеих ног.
- Биокибернетический нейроинтерфейс. Воспринимает импульсы нервной и мышечной системы, оставшейся на культе, и переносит их на протез, используя микроэлектрические импульсы. С помощью такого устройства полноценно восстанавливается функциональность отсутствующей конечности.
Техника ампутации по Пирогову
По Пирогову
В 1853 году известный в то время хирург Н.И. Пирогов предложил коллегам использовать методику костнопластического усечения голени. Но даже спустя целый век, этой методикой активно пользуются современные хирурги.
Данный метод имеет высокую функциональность, а также сохраняет полную и длительную опорность культи после хирургического вмешательства.
Это способ усечения ступни позволяет оставить в культе пяточный бугор, на котором сохранятся кожные покровы, приспособленные к тому, что на них будет оказываться нагрузка. К тому же после ампутации будет сохранена задняя бедренная артерия, которая обеспечит кровоток в культе.
Техника
При ампутации хирург делает разрез стремеобразного типа от костного сочленения до лодыжки с наружной стороны, через подошвенную область, двигаясь к переднему участку внутренней поверхности лодыжки. При помощи тыльного разреза дугообразного типа с выпуклостью, направленной к фалангам пальцев, соединяются концы разрезов.
Далее, проводят вскрытие голеностопного суставного сочленения с пересечением боковых связок и сгибанием ступни. В полученном подошвенном разрезе проводится распил пяточного костного сочленения и усечение ступни.
Затем проводится отсепарация мягких тканей от берцового костного сочленения и отпил суставной поверхности голеностопа. После чего проводят перевязывание кетгутом, и отпил малоберцового костного сочленения с закруглением косого участка кости при помощи рашпиля.
Далее, укорачивают малоберцовый нерв и подшивают лоскут эпидермиса, включая пяточную кость к кожному покрову голени. Перед этим пяточное костное сочленение фиксируется к опиленным участкам голеностопных костей при помощи швов, проведённых через большеберцовую пяточную кости.
Затем накладываются дополнительные швы при помощи кетгутовых нитей на мягкие ткани, а шелковыми нитками прошивают эпидермис. В культе устанавливают дренаж из стекла или резины в нижний наружный угол раневой поверхности.
По окончании хирургического вмешательства, на конечность накладывают гипсовую повязку передне-заднего типа. Она должна находиться на ноге от трех до четырех недель. Дренаж извлекается по истечении двух суток.
Эта техника усечения голени является самой распространённой, другие разновидности применяются очень редко ввиду сложности их выполнения и возможности возникновения осложнений после оперативного вмешательства.
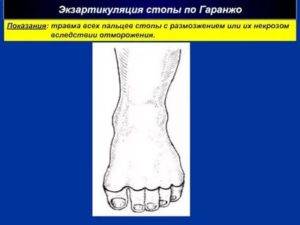
По Шопару
Показанием к хирургическому вмешательству по данной методике является гангренозные изменения, поразившие ступню и фаланги пальцев с угрозой распространения гангрены на всю конечность.
При усечении ступни хирург делает два разреза окаймляющего типа в области верхних участков плюсневых костных сочленений. Затем эти кости выделяют, пересекая сухожильный аппарат в самой высшей точке.
Удаление ступни по Шопару выполняют по линии поперечного предплюсневого суставного сочленения, сохраняя пяточную и таранную кости. Также хирург оставляет и несколько частей плюсны. Образованная культя закрывается подошвенным лоскутом эпидермиса сразу либо после того, как стихнет воспалительный процесс.
Подготовка к ампутации
Очень часто ампутацию приходится проводить в срочном порядке, как только пациент поступил в отделение травматологии
Крайне важно в этой непростой обстановке уделить должное внимание вопросу обезболивания. При недостаточной анестезии может развиться болевой шок, что отрицательно сказывается на общем состоянии пациента, и ухудшает прогноз выздоровления. Именно сильная боль, испытанная в период подготовки и во время ампутации, порождает страх и тревогу в послеоперационном периоде.
Именно сильная боль, испытанная в период подготовки и во время ампутации, порождает страх и тревогу в послеоперационном периоде.
Если операция проводится по неотложным показаниям (без предварительной подготовки), чаще используется интубационный наркоз, а при плановых ампутациях выбирается форма обезболивания с учетом состояния организма. Это может быть регионарная или общая анестезия.
Ампутация на уровне бедра связана с обширным повреждением нервных стволов, мышц, сосудов надкостницы — то есть тех участков, где находится множество болевых рецепторов. Эпидуральная анестезия, нашедшая широкое применение в современной хирургии, снижает риск интоксикационных осложнений после усечения конечности (по сравнению с эндотрахеальным методом), а также создает условия для эффективного послеоперационного обезболивания.
В любом случае, при подготовке к плановой ампутации учитывается возможность применения той или иной формы обезболивания, а также физическое состояние пациента. Общему наркозу, при всех его минусах, чаще отдается предпочтение, поскольку больной не воспринимает тяжесть события во время калечащей операции.
Восстановительный процесс после ампутации
Реабилитация после ампутации ноги включает в себя два основных момента – подготовку культи к ношению протеза и послеоперационное восстановление. Они зависят от многих факторов – от качества проведённого иссечения, состояния организма и назначенного лечения.
Подготовка к протезированию
Одна из распространённых проблем – порочные патологии культи. Это происходит при ошибках операции, трофических нарушениях и вторичном заражении. К порокам культи относят нестабильность и контрактуру сустава, некачественно обработанный опил, срастание мышц с рубцом, боли и спайки в рубце. В подобных случаях и при других нарушениях выполняется реампутация.
Уход за культей
Надлежащий уход за культей – верный путь к быстрой реабилитации. Вначале её обрабатывают и накладывают повязки. Чтобы избежать вторичной инфекции, применяются антибактериальные препараты. После затягивания раны нужно регулярно принимать контрастный душ и наносить на кожу детский крем. Для снижения послеоперационного отёка культи накладывается бандаж, эластичный бинт и назначается лимфодренажный массаж. После прохождения отёка переходят к ЛФК.
Реабилитационные методы после операции
Для профилактики тромбоза и улучшения кровообращения назначается приём сосудорасширяющих препаратов и физиотерапия. На следующий день после ампутации проводится первое занятие ЛФК
Крайне важно при прохождении реабилитации заниматься дыхательной и фантомно-импульсной гимнастикой, при которой больной мысленно производит движения ампутированным суставом
Общая физкультура укрепляет мышцы пресса, но. Их тонус и движения подготавливают к ношению протеза. Тренировка культи обеспечивает готовность к опорным нагрузкам. Заниматься ЛФК можно только при правильно сформированной культе, отсутствии рубцов и нормально функционирующей ткани. Такие упражнения помогают избавиться от контрактуры.
Не стоит забывать о положительном настрое пациента — его желание адаптироваться в социальной среде, что в первую очередь повлияет на результаты реабилитационного процесса. А также о помощи и психологической поддержке со стороны близких и родственников.
Фантомная боль
Фантомная боль – это алгия, которая возникает на месте отсечённого участка конечности. Природа данного симптома не изучена, поэтому определенных способов борьбы с ней нет.
Чтобы не допустить развития фантомной боли, необходимо правильно подбирать анестетики, метод оперативного вмешательства и обработку нервных окончаний при формировании культи.
Бороться с фантомной болью можно при помощи антидепрессантов, лечебной гимнастики, разработки конечности, закаливания и тренировочной ходьбы с протезом. Все эти мероприятия в комплексе необходимо выполнять во время реабилитации. Таким образом, можно не только уменьшить фантомную боль, но и свести к минимуму возможные послеоперационные осложнения.
Каждый пациент, которому предстоит ампутация ступни, будет испытывать стресс и депрессивные состояния, до операции и после нее. Именно по этой причине помощь профессионального психолога очень важна для пациента. С его помощью инвалид учится жить заново и быстрее, и легче пройдет реабилитацию.
Хирургическое усечение ног: основные типы
По времени выполнения различают:
- оперирование после осложнения хронических заболеваний;
- первичные (поздние или ранние) ампутации;
- вторичные операции, назначаемые после новых травм;
- повторные (реампутации), устраняющие ошибки и осложнения.
Ниже подробно описан каждый из перечисленных видов частичного или полного удаления ног.
При осложнении хронической патологии
Наиболее распространенные заболевания, вызывающие необратимые процессы в тканях:
- туберкулез кости;
- злокачественные опухоли;
- сахарный диабет;
- облитерирующий атеросклероз;
- остеомиелит.
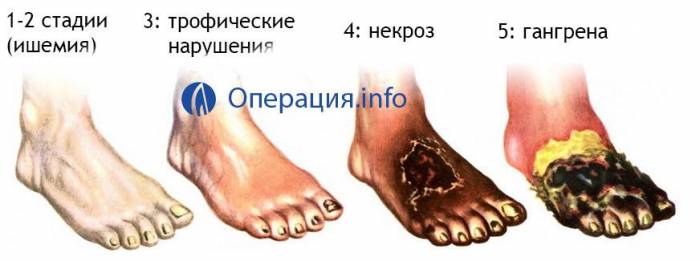
Каждая из этих проблем может вызвать сначала ишемию, затем трофические нарушения, некроз и, наконец, гангрену. Хирургия помогает отделить здоровую часть конечности от очага заражения, тем самым препятствуя дальнейшему распространению токсинов.
Первичная
Это ампутация конечностей либо их фрагментов после того, как в тканях обнаружена необратимая патология. Наиболее распространенные причины проведения — сильные повреждения костей, мышц, нервных пучков и сосудов из-за огнестрельных или осколочных ранений, ДТП, ожогов, падений с большой высоты. Решение о назначении хирургии принимается лишь в том случае, если согласно экспертной оценке врача отсутствуют шансы на спасение ноги. При сочетании разрыва связок и сильного дробления костей сохранять орган становится крайне опасным, поскольку есть риск развития сепсиса.
Реампутация
Этим термином называют повторную ампутацию ноги, назначаемую специально для исправления врачебной ошибки или с целью подготовки к ранее незапланированному протезированию. Реампутация обязательна, когда на поверхности культи появляются трофические язвы, а также если форма конечности, образованная после первой хирургии, препятствует установке протеза. Кроме того, из-за некачественного усечения может наблюдаться сильное выступление кости под натянутой кожей, что также служит 100% основанием для повторного удаления фрагмента органа опорно-двигательной системы.
Вторичная
В отличие от реампутации, этот вид хирургии предназначен не для исправления непредвиденных ошибок и связанных с ними последствий, а для устранения ожидаемых результатов прогрессирования болезни или появления новых травм. Например, основанием для вторичного усечения ноги могут служить обширное инфицирование, приводящее к разложению тканей, воспалительные процессы, вызванные ранами, продолжительным сдавливанием сосудов, ожогами и обморожениями.
Этапы и техника ампутации пальца кисти, стопы
а) Показания для ампутации пальца: – Плановые: удаление необратимо поврежденных вследствие ишемии, инфекции, травмы или злокачественной опухоли дистальных частей кисти (также справедливо и для пальцев стопы). – Альтернативные операции: пограничная ампутация.
б) Предоперационная подготовка: – Предоперационные исследования: возможна ангиография, рентгенологическое исключение остеомиелита.
– Подготовка пациента: периоперационная антибиотикотерапия при местных инфекционных процессах; контроль диабета.
в) Специфические риски, информированное согласие пациента: – Расхождение раны – Реампутация
– Боли в культе/фантомные боли в конечности
г) Обезболивание. Региональное обезболивание (спинальная, эпидуральная анестезия или блокада кисти).
д) Положение пациента. Лежа на спине, возможно использование подлокотника.
е) Оперативный доступ. Ступенчатый разрез с тыльным/ладонным лоскутом. Разрез в форме теннисной ракетки для ампутаций через пястно-фаланговый сустав.
ж) Этапы операции: – Разрез кожи – Планирование кожного разреза на средней части фаланги пальца – Создание ладонного лоскута – Тендопластическое закрытие
– Закрытие культи кожей
– Ампутации должны быть настолько консервативными, насколько это возможно, особенно в отношении первого и второго пальцев. – Ампутируя на метатарзальном уровне, избегайте, если возможно, полного удаления плюсны, чтобы сохранить стабильность свода стопы.
– Предпринимая экзартикуляцию большого пальца стопы, подумайте о частичной резекции первой плюсневой головки, если ее выступание создает риск изъязвления мягких тканей.
и) Меры при специфических осложнениях. В случаях распространенного местного инфекционного процесса возможен двухэтапный подход с вторичным закрытием раны или одноэтапный подход с введением бусинок гентамицина.
к) Послеоперационный уход после ампутации пальца: – Медицинский уход: удалите дренаж на 1-2-й день. Оставьте швы в течение 2 недель. Разрешается перенесение веса ноги на пятку, если боль минимальна. – Активизация: сразу же, возможно без нагрузки на ногу. – Физиотерапия: помощь во время активизации.
– Период нетрудоспособности: зависит от общей ситуации и профессии.
л) Этапы и техника ампутации пальца: 1. Разрез кожи 2. Планирование кожного разреза на средней части фаланги пальца 3. Создание ладонного лоскута 4. Тендопластическое закрытие
5. Закрытие культи кожей
1. Разрез кожи. Расположение разрезов кожи для ампутаций или экзартикуляций пальца и для ампутаций кисти определяется анатомической ситуацией.
Цель – формирование хорошо перфузируемых кожных лоскутов в форме рыбьего рта, которые используются для закрытия спилов кости. Ладонный лоскут подходит для ампутаций на уровне дистальной фаланги пальца.
Для экзартикуляций на уровне пястно-фалангового сустава рекомендуется разрез в форме рыбьего рта по соответствующей головке пястной кости.
При экзартикуляциях на уровне пястно-фалангового сустава также удаляется соответствующая пястная головка, при этом диафиз пястной кости срезается косо для улучшения контура кисти, что обеспечивает приемлемый косметический результат. После ампутации всей кисти культя предплечья закрывается ладонным лоскутом.
2. Планирование кожного разреза на средней части фаланги пальца. Ладонный кожный лоскут создается при ампутациях на уровне средней фаланги пальца и должен распространяться в дистальном направлении настолько, насколько это необходимо для закрытия дефекта.
4. Тендопластическое закрытие. Сухожилия сгибателя и сухожилие разгибателя сближаются над суставной головкой отдельными швами (3-0 PGA). Это обеспечивает хорошее тендо- и миопластическое закрытие культи.
5. Закрытие культи кожей. Культя закрывается ладонным кожным лоскутом. Закрытие должно выпол-няться без натяжения; кожные швы должны сопоставить кожу свободно
Линию швов не следует располагать с ладонной стороны (важно для сохранения полной чувствительности ладонной поверхности)
– Также рекомендуем “Этапы и техника ампутации ноги ниже колена”
Оглавление темы “Этапы и техника операций”:
Реабилитация
На сегодняшний день медицина предлагает больному комплексные мероприятия по реабилитации. Конечно, в первое время человеку тяжело смириться с мыслью, что придется жить без конечности. Однако в практике врачей имеется большое количество случаев, когда люди продолжают вести активный образ жизни после ампутации. Тут главное – вера в собственные силы и строгое соблюдение всех рекомендаций врача. Тогда у пациента есть все шансы адаптироваться в социуме. Реабилитационные меры состоят из целого комплекса различных мероприятий:
- применение специальных лекарственных препаратов;
- развитие и формирование культи, а также правильный и грамотный уход;
- оздоровительные гимнастические занятия;
- возможность протезирования;
- трудовая и социальная адаптация.
Важно, что все данные мероприятия должны выполняться систематически. Успех от реабилитации зависит только от самого человека и его желания вернуться к привычному существованию
В каких случаях ампутация – единственный выход?
К ампутации нижних конечностей прибегают только при отсутствии результата назначенного лечения либо при сложных травматических повреждениях функциональных тканей органа. Во всех остальных ситуациях врачи используют любые возможности для сохранения ноги пациента, так как подобная операция приводит к инвалидности и сложной психофизиологической реабилитации.
Причины, приводящие к ампутации ног
Наличие явно выраженных нарушений в ногах – угроза для здоровья и жизни организма из-за риска интоксикации продуктами распада тканей. Часто при запущенных или тяжёлых заболеваниях ампутация бедра, голени или стопы – единственно возможное решение. А также потерять конечность или часть её можно в автомобильных или железнодорожных происшествиях.
Кроме травм, ампутации нижних конечностей приходится производить при осложнениях болезней сосудов, приводящих к ишемии и гангрене, а также сахарного диабета. В половине случаев атеросклероза сосудов ног развивается критическая ишемия, ведущая к влажной гангрене. И как результат – отсечение части ноги.
А с диабетом ситуация обстоит ещё более плачевно – 2/3 удаления участков ноги приводят осложнения этой болезни. Из-за постоянного нарушения кровотока возникают гангрены и трофические язвы. Вследствие «диабетической стопы» проводится ампутация ноги при сахарном диабете 10-20 пациентам из тысячи.
Показания к удалению участка ноги
Врачебные рекомендации по ампутации ноги разделяются в зависимости от тяжести состояния пациента на абсолютные и относительные. К первому виду причисляют показания, при которых симптоматика и статус критические, и требуют срочной операции. К ним относятся:
-
- Гангрена;
- Травма ноги с отрывом или размозжением органа;
- Тромбоз артерии, приведший к омертвению тканей;
- Сепсис и крупные инфицированные раны, вызывающие вторичные кровотечения;
- Необратимая ишемия мышц с нарушением кровообращения и функции конечности.
Важно! Использование кровоостанавливающего жгута свыше трёх часов опасно омертвением тканей и единственным выходом для предотвращения интоксикации организма и гибели больного станет ампутация. В перечень относительных показаний входят состояния пациента, подразумевающие ампутирование части ноги, но при них учитывается общий статус больного
Выделяются следующие патологии:
В перечень относительных показаний входят состояния пациента, подразумевающие ампутирование части ноги, но при них учитывается общий статус больного. Выделяются следующие патологии:
- Злокачественные опухоли;
- Тяжёлые формы флегмоны, артрита, остеомиелита;
- Незаживающие трофические язвы с обширной поверхностью;
- Деформации ног, врождённые пороки развития и параличи;
- Сложная травма ноги в случае неэффективной операции.
Особенности ампутации при различных поражениях ног
От совокупности факторов, определяющих сложность и характер патологии, зависят уровень, способ и вид хирургического вмешательства. А также влияет на принятие решения состояние больного. Применение наиболее подходящих для иссечения методов позволяет сохранить больше здоровой ткани и создать оптимальные условия для последующей реабилитации.
Видео: Ампутация левой стопы по Шопару
Вскрывают голеностопный сустав, пересекают боковые связки и производят резкое подошвенное сгибание стопы. В плоскости подошвенного разреза перепиливают пяточную кость позади таранной и удаляют стопу. Отсепаровывают мягкие ткани от берцовых костей на 2-3 см. Отпиливают суставные поверхности костей голени. Перевязывают кетгутом a. dorsalis pedis и ветви a. tibialis posterior. Малоберцовую кость с наружной стороны спиливают косо и закругляют рашпилем. Укорачивают n. cutaneus dorsalis medialis и n. cutaneus dorsalis intermedius. Кожный лоскут, включающий остаток пяточной кости, подшивают к коже голени. Предварительно пяточную кость фиксируют к опилам костей голени тремя-двумя кетгутовымй швами, проведенными через пяточную и большеберцовую кости. Накладывают дополнительные кетгутовые швы на мягкие ткани, шелковые швы на кожу. Вводят стеклянный или резиновый дренаж в наружно-нижний угол раны. Накладывают передне-заднюю гипсовую шину на 3-4 недели. Дренаж удаляют через 48 часов, не снимая шины.
При ампутации у женщин перепиливание костей голени производится выше, с таким расчетом, чтобы получить укорочение на 6-7 см. При таком укорочении можно изготовить протез более косметического вида.
Для сохранения эпифизарного хряща у детей отпиливание костей голени производится непосредственно над суставной поверхностью. Это предохраняет от слишком резкого отставания роста голени.
Ампутация по Пирогову может производиться без вскрытия голеностопного сустава. Этот способ применяется при анкилозе или инфицированности этого сустава. Разрезы те же. После отделения переднего лоскута перепиливаются или перебиваются долотом кости голени, затем перепиливается позади таранной кости пяточная кость. В остальном ход операции тот же.
Хороший результат получается после разновидности ампутации, которая заключается в том, что пяточная и берцовые кости перепиливаются не перпендикулярно их длинным осям, а под углом. Эта модификация была предусмотрена Н. И. Пироговым. Преимущество заключается в том, что опорной поверхностью культи будет нижняя поверхность пятки, а не задняя, как после типичной ампутации по Пирогову. В литературе эта модификация именуется способом Гюнтера (Gunther), так как он применял косой распил пяточной и голенных костей для всех случаев/
Другие модификации костнопластической ампутации по Пирогову почти не применяются, так как не только не имеют никаких преимуществ перед оgисанными типичными способами, но значительно усложняют операцию.
После перерыва или повреждения седалищного нерва или его ветвей наряду с варусной деформацией стопы нередко возникают трофические язвы преимущественно по наружному краю подошвы или в центре пятки. Этому способствует нагрузка, сосредоточенная на уменьшенной площади опоры, резкое понижение или отсутствие болевой и других видов чувствительности. Часто трофические изменения кожи сопровождаются остеолизом костей стопы. У некоторых больных после устранения деформации нагрузка на подошву распределяется более равномерно и язвы заживают. При язвах, не поддающихся консервативному и оперативному лечению, приходится назначать громоздкие разгружающие аппараты или ампутировать конечность. Раньше, как правило, производили ампутацию голени, так- как имелось опасение, что дезиннервированная кожа подошвы не выдержит длительной нагрузки.
При локализации незаживающих трофических язв по наружной или передней поверхности стопы показана костнопластическая ампутация по Пирогову. Сращение пяточной кости с костями голени происходит в обычные сроки, опорность культи получается полная. Эти ампутированные в течение всего дня пользуются протезами, работают, жалоб не предъявляют, патологических изменений кожи опорной поверхности у них, как правило, не возникает.
Эти наблюдения свидетельствуют о том, что культи после костнопластических ампутаций по Пирогову даже при дезиннервированной коже обладают полной опорностью, которая, по-видимому, может сохраняться многие годы. Следовательно, для получения опорной культи имеет значение не только хорошее кровоснабжение и иннервация тканей, большая площадь опоры, но и структура кожи. Ампутацию по Пирогову при дезиннервированной коже, трофических язвах наружной и передней поверхности подошвы можно вполне рекомендовать.
 Реабилитация после ампутации ноги выше колена при сахарном диабете
Реабилитация после ампутации ноги выше колена при сахарном диабете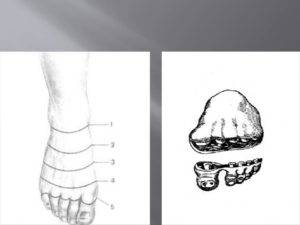 Экзартикуляция и ампутации пальца на диабетической стопе
Экзартикуляция и ампутации пальца на диабетической стопе Ампутация: сахарный диабет приводит к тяжелым последствиям
Ампутация: сахарный диабет приводит к тяжелым последствиям


 Снять воспаление после ампутации пальцев
Снять воспаление после ампутации пальцев Группа инвалидности при ампутации ноги. как оформить инвалидность по ампутации ноги если нет ноги какая группа инвалидности
Группа инвалидности при ампутации ноги. как оформить инвалидность по ампутации ноги если нет ноги какая группа инвалидности Медицинская энциклопедия
Медицинская энциклопедия Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья