Содержание
- 1 Послеоперационные осложнения
- 2 Об ишемии и гангрене
- 3 Виды и особенности ампутации при сахарном диабете
- 4 Виды
- 5 Особенности реабилитации после ампутации конечностей
- 6 Виды ампутации
- 7 Ступени ампутации и обязательность ЛФК
- 8 Послеоперационный уход
- 9 Диабетическая гангрена
- 10 Уровни ампутации
- 11 Реабилитационный период
- 12 Протезирование
Послеоперационные осложнения
В период реабилитации примерно у 23% пациентов возникает одно из следующих осложнений:
- некротизация мягких тканей;
- предынфарктное состояние;
- госпитальная пневмония;
- бактериальное воспаление раны;
- рецидивы хронических патологий ЖКТ;
- тромбоз сосудов;
- нарушение кровообращения в мозге.
Для предупреждения негативных последствий больные проходят антибактериальную терапию и физиотерапевтическое лечение. Массаж, дыхательная гимнастика и лечебная физкультура снижают риск возникновения легочных заболеваний и застойных процессов в мягких тканях.
Фантомные боли
Болезненные ощущения, которые возникают в ампутированной конечности, называют фантомными болями. Истинная причина их возникновения не установлена, поэтому этиотропных и патогенетических методов их лечения не существует. К типичным проявлениям патологии относят:
- зуд в области пятки;
- онемение пальцев ноги;
- прострелы в ступне;
- дискомфорт в колене.
Психологический настрой
Грамотно организованная психологическая поддержка в дооперационном и послеоперационном периоде позволяют ускорить адаптацию и привыкание пациентов к отсутствию ноги
Своевременное оказание помощи и внимание со стороны близких людей сокращают период реабилитации и благотворно влияют на психоэмоциональное состояние больных
Позитивный настрой снижает вероятность возникновения болей в отсутствующей конечности и других послеоперационных осложнений. Специалисты уверены, что это связано с отсутствием факторов, негативно влияющих на функционирование нервной системы. В период восстановления рекомендуется выполнять предписания врача и не думать об отсутствии дееспособности.
Группа инвалидности
Реабилитация больных после усечения бедра занимает не менее 6-9 месяцев при отсутствии серьезных послеоперационных осложнений. В зависимости от уровня ампутации пациентам присваивают одну из нижеперечисленных групп инвалидности:
- I группа – устанавливается при коротких культях в области бедра сразу обеих ног с частичным ограничением функций верхних конечностей.
- II группа – дается больным с протезированием бедра при сочетанном поражении второй ноги или обеих нижних конечностей на уровне голени.
- III группа – устанавливается при частичном восстановлении функций утраченной ноги с помощью протеза.
Об ишемии и гангрене
Основанием для радикальной хирургии служит наличие прогрессирующей инфекции, которая прошла иммунный барьер. Называют подобное пограничное состояние критической ишемией. При ней образуются омертвение ткани, очаги – трофические язвы.
Приводят к гангрене несколько причин:
- хроническая незаживающая микротравма (ссадина, расчес, порез);
- ожог и обморожение;
- вросший ноготь или мозолистое образование;
- грибковое заболевание.
Мозоли и ороговевшие области опасны тем, что под ними может скрываться закрытая слоем кожи язва. Часто это происходит на той части ноги, где бывает постоянное трение или приходится основной вес тела больного. Получив развитие, трофическая язва поражает глубокие ткани, вплоть до костей и сухожилий.
Диабетик испытывает при этом болевой симптом, который усиливается в лежачем положении. Сама по себе ишемия пройти не может. Считается, что если в течение года не наступает улучшения, то требуется частичная или полная ампутация ноги.
Стадии ишемии получают развитие в результате длительной декомпенсации диабета. Симптомы наблюдаются по отдельности и в совокупности:
- потеря чувствительности;
- онемения (иногда внезапные и сильные, особенно ночью);
- ощущение холода, жжения в конечностях.
Мышцы ног атрофируются, на коже плохо заживают ранки и царапины
Важно знать, что даже после их затягивания остаются темные неисчезающие следы. При появлении гноя (погибших лейкоцитов крови) ощущается зловонный запах
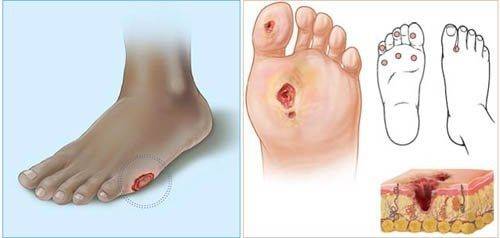
Виды и особенности ампутации при сахарном диабете
Техника ампутации при сахарном диабете отличается от ампутации при других патологиях:
- Уровень ампутации обычно низкий (палец, стопа или голень), потому что повреждения бедренной артерии бывает редко.
- Артериальный жгут чаще всего не используют, так как это может усугубить ишемию тканей.
- На стопе ампутация часто проводиться нестандартно. Главная цель врача – сохранить максимально живых тканей. Поэтому могут остаться 1 и 5 пальцы, а 2,3,4 будут удалены.
- Послеоперационную рану очень редко зашивают наглухо.
- Обязательно иссекаются поражённые сухожилия, потому что по их ходу распространяется нагноительный процесс.
Виды ампутации выше колена по способу рассечения мягких тканей:
Круговая (гильотинная).
Кость распиливается на уровне разреза мягких тканей. Такие операции проводятся экстренно, когда жизнь больного в опасности.
Круговая ампутация
Важный недостаток круговой ампутации в том, что образуется конусообразная культя. Она непригодна для протезирования, поэтому требуется ещё одна операция для формирования правильной культи.
Лоскутная.
Длится операция дольше по времени, но врач сразу формирует правильную культю.
Лоскутная ампутация
Виды ампутации по показаниям:
- Первичные (проводится зачастую экстренно, когда в тканях необратимый процесс поражения сосудов и нервов и другие методы неэффективны).
- Вторичные (проводится операция обычно на 5–7 сутки, если консервативное лечение и восстановление кровотока не дали результатов, и нет угрожающих жизни состояний).
- Повторные (используются для формирования правильной культи, чаще после круговой ампутации).
Ампутация пальца при сахарном диабете
Это операция проводится под местным обезболиванием. При выполнении всех рекомендаций врача заживление происходит быстро и без тяжёлых последствий.
Выраженной инвалидизации после удаления пальца нет.
Прогноз чаще благоприятный, если ампутация проведена вовремя и рана зажила.
Важно после заживления раны более серьёзно отнестись к уходу за ногами. Это станет профилактикой для развития повторной гангрены
Это станет профилактикой для развития повторной гангрены.
- Ежедневное мытьё ног и их увлажнение.
- Обувь должна быть ортопедической и удобной, не сдавливающая стопы. Стельки желательно вложить в обувь бесшовные, чтобы не натирали стопу.
- Больному нужно каждый день осматривать стопы на наличие мозолей и ран для того, чтобы вовремя их вылечить.
- Эффективна гимнастика для нижних конечностей. Это усиливает кровоснабжение в тканях и не даёт развиться ишемии.
- Массаж ног 2 раза в сутки. Направление движений должно быть от ступни к бедру. Затем лечь на спину и поднять ноги. Это снимает отёк и восстанавливает отток венозной крови. Этим самым усиливается приток артериальной крови тканям. Они получают достаточно кислорода и питательных веществ.
- Босиком ходить нельзя, чтобы исключить повреждения кожных покровов.
- Поддерживать уровень сахара в крови в целевом диапазоне.
Ампутация ноги выше колена в пожилом возрасте
При сахарном диабете поражаются дистальные капилляры и уровень ампутации в основном низкий.
Но в пожилом возрасте сопутствующим заболеванием является атеросклероз сосудов. Его течение при сахарном диабете протекает более тяжело. В итоге развивается облитерирующий атеросклероз.
Повреждаются более крупные сосуды, в том числе общая бедренная и поверхностная бедренная артерии. При развитии гангрены ноги, в пожилом возрасте, зачастую уровень ампутации высокий (выше колена).
Виды
Выбор искусственного заменителя ноги — ответственный процесс, ведь аналог должен не только физиологически компенсировать утраченную конечность, но и способствовать возвращению инвалида в социум. При подборе учитывается возраст пациента, уровень его активности, психологическая готовность к протезированию, но определяющими факторами становятся: вес, рост, состояние культи и высота ампутации. Ознакомиться с классификацией ортопедических изделий поможет таблица.
Деление по форме
| Бедра | Каркасные, продольно-овальные, поперечно-овальные, анатомические гильзы Мерло |
| Тазобедренного сустава | Включает: верхний модуль, коленный шарнир, фиксаторы |
| Стопы | Выполняют эстетическую функцию |
| Голени | Шинно-кожанные, модульные и каркасные |
| Коленей | Одномыщелковые, тотальные, связанные |
Виды по функционалу
| Лечебно-госпитальный | Используется для адаптации пациента временно |
| Функциональный | Осуществляет опорную функцию, но не эстетичен, требует тщательного ухода |
| Биопротез | Последняя медицинская разработка, позволяющая вернуть утраченные функции и выполнять практически любые действия |
Современные протезы настолько совершенны, что использующий их не ограничен в передвижениях и никак не выделяется на фоне других людей. Они делятся по назначению и функциональному потенциалу.
Особенности реабилитации после ампутации конечностей
В России диабетические поражения в 60% случаев являются причиной ампутации. Поражение сосудов при диабете часто ведет к развитию критической ишемии, гангрене или гнойным поражениям стопы. Микрохирургическое шунтирование или ангиопластика успешны у 80% больных с диабетической гангреной. Наиболее часто в нашей стране выполняется ампутация бедра, хотя почти всегда возможно сохранение колена.

(эндартериит) или болезнь Бюргера. Часто поражает молодых мужчин, вызывая сильные боли и гангрену пальцев и стопы. Возможности сосудистой хирургии весьма ограничены, однако правильное лечение, сложные пересадки тканевых комплексов, позволяет в нашей клинике ограничивать уровень ампутации пальцами или частью стопы.
Острая недостаточность кровообращения приводит к развитию гангрены в течении часов или суток, в то время как своевременная хирургическая помощь позволяет сохранить ногу у всех больных, если изменения еще не стали необратимыми. Любая резкая боль в ноге с снижением температуры и изменением кожной окраски должна заставить бежать к сосудистому хирургу. Если развивается ишемическая гангрена, то ампутация проводится с целью спасения жизни.
Для того чтобы понимать масштаб проблемы, необходимо обратить внимание на факторы, которые приводят к такой вынужденной мере, как ампутация ноги. Многие состояния, требующие подобного лечения, встречаются не только среди неблагополучных слоев населения, как это кажется на первый взгляд, но становятся частой проблемой некоторых успешных и активных людей
Необходимость ампутации может возникать в случае острых и хронических состояний, которые привели к нежизнеспособности тканей нижней конечности и могут представлять опасность для жизни пациента. К подобной патологии можно отнести:
- Травмы нижней конечности (чаще с ее полным отрывом, размозжением).
- Острые тромбозы и эмболии артерий.
- Хроническая ишемия выраженной степени (при атеросклерозе, сахарном диабете, облитерирующем эндартериите).
- Тяжелые инфекции (гангрена).
- Злокачественные опухоли.
- Врожденные аномалии (гипоплазия, аплазия).
Выраженные изменения в конечности ниже колена представляют опасность распространения патологии на бедро и развития серьезных нарушений во всем организме, так как есть риск интоксикации продуктами распада тканей и даже летального исхода. Поэтому зачастую ампутация становится единственным выходом при тяжелых и запущенных заболеваниях. Кроме того, потерять конечность можно в результате дорожно-транспортных происшествий или железнодорожных травм.
Процесс реабилитации после потери конечности должен включать в себя:
- подготовку культи к установке протеза;
- начало применения протеза;
- возвращение человека в социальную и трудовую жизнь.
В послеоперационный период важно правильно ухаживать за швом, соблюдать правила по формированию культи, стараться поддерживать подвижность всех суставов и укреплять мышечный корсет. Последний пункт очень важен, поскольку после ампутации одной ноги потребуется немало физических усилий, чтобы вновь научиться ходить, правильно распределяя нагрузку по всему телу и удерживая равновесие
После хирургического вмешательства практически всегда возникает отек ампутированной конечности. Чтобы уменьшить его, рекомендуется располагать прооперированную ногу выше уровня сердца.
После заживления раны и удаления швов можно приступать к компрессионной терапии. Для этого используются эластичные бинты, компрессионный трикотаж. Специалист учит пациента и его родственников выполнять лимфодренажный массаж для снятия отека. Бинтовать культю следует туго, но не болезненно. Степень давления повязки выше конечности должна уменьшаться, чтобы не нарушить нормального кровоснабжения культи.
Реабилитация после ампутации при сахарном диабете должна предупредить возможное инфицирование в послеоперационный период. Для этого, помимо тщательной обработки швов, рекомендуется придерживаться диеты, проводить ежедневный массаж выше культи для улучшения кровоснабжения и лимфодренажа.
Виды ампутации
Первичные ампутации
Первичная ампутация — операция по удалению нижней конечности, в тканях которой произошли необратимые патологические изменения. Тотальные повреждения сосудисто-нервных пучков и костей случаются после падения с высоты, в результате дорожных аварий, огнестрельных ранений, ожогов и прочих травмирующих воздействий.
Врач принимает решение о первичной ампутации после доставки пациента в отделение срочной хирургии по факту несчастного случая. Если есть хоть один шанс на спасение конечности, он будет обязательно предпринят. Но при размозженных костях и разорванных связках сохранять ногу опасно – сепсис после столь обширных повреждений развивается моментально.
Вторичная ампутация
Вторичная ампутация — операция, проводимая через некоторое время после ранее примененной хирургии. Основанием для радикального метода является обширное инфицирование, приводящее к отмиранию и разложению тканей. Воспалительные процессы, которые невозможно устранить, сохранив конечность, могут быть вызваны обморожением, ожогом, длительным сдавливанием сосудов, а также раневой инфекцией.
Реампутация
Реампутация — повторная операция после усечения конечности. Осуществляется в целях исправления врачебной ошибки (в основном, просчеты допускаются при формировании культи), или для подготовки к протезированию. К реампутации прибегают в том случае, если сформированная при первой операции культя не совместима с протезом, или на ее поверхности образуются трофические язвы. Резкое выстояние конца кости под натянутой кожей или послеоперационным рубцом является безусловным основанием для проведения повторного хирургического вмешательства.
Ампутация при осложнениях хронических заболеваний
Существует несколько хронических заболеваний, приводящих к развитию необратимых процессов в конечностях:
- Сахарный диабет;
- Остеомиелит;
- Туберкулез костей;
- Облитерирующий атеросклероз;
- Злокачественные новообразования.
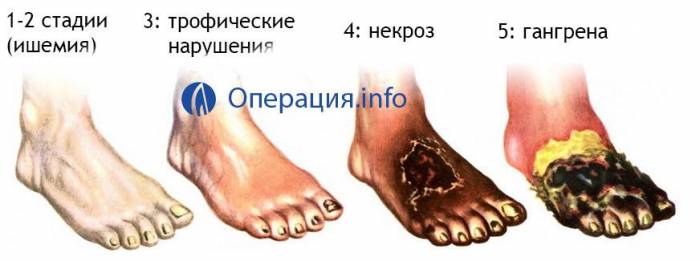
развитие некроза конечности вследствие ишемии вследствие атеросклероза, облитирующего тромбангиита, диабета и прочих хронических заболеваний
Цель операции — предотвращение попадания токсинов, вырабатываемых в очаге поражения, в здоровые органы и ткани организма, а также сохранение костно-мышечного баланса, необходимого для протезирования.
Ступени ампутации и обязательность ЛФК
Операция проводится под общей анестезией (обезболиванием)
В ходе многочасовой хирургической процедуры важно соблюсти аккуратное формирование культи для дальнейшего протезирования ноги. В последующем в условиях стационара и дома проводится ежедневная обработка раны и швов и интенсивная борьба с воспалительным процессом
Различаются ступени удаления частей нижней конечности:
- ампутация долей стопы (пальцев, плюсны);
- для отсечения ноги выше необходимо отделить кости голени;
- коленный сустав и бедро полностью сохранены;
- резекция поврежденного участка бедра выше колена;
- тазобедренного сустава;
- полностью бедра, фрагменты тазовых костей.
Начиная со второй недели послеоперационного периода врач назначает выполнение посильных элементов лечебной гимнастики, массаж для восстановления нормального кровообращения и лимфатического тока. Массажные движения (поглаживания, легкое постукивание) сначала выполняются выше формирующейся культи, затем на ней самой.
При ЛФК-процедуре (лечебно-физкультурном комплексе) поверхность должна быть твердой, пациент должен лежать на животе. Чтобы снизить отечность в конечностях, здоровую часть ноги приподнимают и фиксируют над постелью больного. Здоровой конечностью также выполняются упражнения и массаж. На третьей неделе больному разрешается вставать и стоять около кровати. Держась за устойчивый предмет, он может выполнять упражнения с вовлечением мышц спины.
Внимание! Проблемы с ногами в равной степени могут возникать при разных типах диабета, 1-го и 2-го
В послеоперационном периоде при восстановлении непременным условием является особое соблюдение диеты и тщательная коррекция сахароснижающих средств. Возможно, понадобится временно отменить инсулин длительного действия. Общая суточная доза гормона делится на несколько инъекций короткого инсулина.
Послеоперационный уход
В больнице
После операции могут быть назначены следующие процедуры:
- Антибиотики, чтобы предотвратить инфекцию;
- Проводится обучение перевязке места ампутации;
- Физиотерапевт показывает, как растягивать бедро и мышцы ног, чтобы поддержать диапазон движения. Проводится обучение использованию костылей, ходунков, или инвалидного кресла, до того времени, пока нога не оснащается протезом.
В то же время можно как можно чаще перемещать культю. Это усилит кровообращение и предотвратит контрактуры (ограничения движений суставов).
Уход на дому
Дома нужно выполнять следующие действия, чтобы обеспечить нормальное послеоперационное восстановление:
- Пользоваться помощью семьи и друзей;
- Регулярно менять повязки на новые, стерильные;
- Продолжать физиотерапию, укреплять мышцы, поддерживать диапазон движения и учиться использованию протезом;
- Много людей чувствуют себя подавленными после этой операции. В этом случае может понадобиться помощь психолога;
- Проконсультироваться с врачом о том, какие лекарства принимать дома;
- Необходимо уточнить у врача, когда можно безопасно принимать душ, ванну, или подвергать место ампутации воздействию воды.
Диабетическая гангрена
При наличии у пациента сахарного диабета существует риск ампутации пальца ноги или всей конечности. Связано это с тем, что во время заболевания сильно страдает кожа стоп. Она трескается, через микроскопические повреждения в организм проникают патогенные микроорганизмы, происходит заражение крови. Развивается патология на фоне сниженной чувствительности кожи ступней.
Ампутация ноги при сахарном диабете обусловлена развитием гангрены, которое происходит на фоне нарушенного метаболизма и отмирания клеточных структур.
Факторами, способствующими появлению гангрены у больных диабетом, становятся:
- замедленный процесс восстановления клеток;
- поражение нервных окончаний (полинейропатия);
- костные аномалии;
- слабая иммунная система, синдром иммунодефицита;
- превышенная масса тела;
- злоупотребление спиртными напитками, курение;
- тесные, некорректно подобранные туфли или ботинки.
Виды диабетической гангрены:
- нейропатический – связан с нарушениями в нервной ткани;
- ангиопатический – обусловлен сосудистыми аномалиями;
- остеопатический – разрушению подвергается опорно-двигательный аппарат;
- смешенный – сочетает в себе признаки нескольких типов.
В зависимости от наличия клинических проявлений определяют гангрену:
- Сухую. Внутреннее пространство сосудов сужается медленно. Начинается заболевание с пальцев ног.
- Влажную. Подключается инфекция. Болезнь развивается быстро, характеризуется острым течением, сопровождается сильной интоксикацией.
Атеросклеротическая гангрена
Обусловлена атеросклерозом, характеризуется уменьшением сосудистого просвета или полным его отсутствием. Ввиду этого нарушается кровоснабжение определенных тканей, происходит их отмирание.
Характерные симптомы:
- снижение температуры, почему и возникает чувство холода в ногах;
- посинение кожных покровов;
- образование видимой демаркационной черты, которая отделяет здоровую ткань от пораженной;
- боль и отечность в больной конечности;
- отсутствие пульса в подколенном сосуде.
Признаки наступившего заражения крови (сепсиса):
- пониженное артериальное давление;
- учащенное сердцебиение;
- лихорадка;
- спутанное сознание;
- кожные высыпания;
- болевые ощущения в суставах;
- бледность кожи.
При тяжелом течении может назначаться ампутация пальца ноги или всей конечности (в зависимости от области поражения).
Облитерирующий тромбангиит
Заболевание, при котором поражаются мелкие и средние артериальные и венозные сосуды. Проявляется в болезненности, общей усталости, потере чувствительности, судорогах. Сопровождается развивающейся гангреной.
Провоцирующие факторы:
- инфекционные поражения;
- переохлаждения;
- частые травмирования;
- неустойчивые психические состояния, стрессы;
- аллергические проявления;
- интоксикация.
Типы облитерирующего тромбангиита:
- периферический;
- висцеральный;
- смешенный.
В первом случае страдают сосуды ног, во втором и третьем выявляются общие симптомы недуга.
Сопровождается болезнь:
- болезненными ощущениями, которые возникают даже в состоянии покоя; язвами;
- нарушениями трофики;
- исчезновением пульсации в сосудах ног;
- омертвением тканей в области пальцев, гангреной.
Острая ишемия при тромбозе и эмболии артерий
Эмболия характеризуется перемещением образованного в патологическом сосуде тромба и поражением здорового. Состояние острой ишемии связано с резким нарушением кровообращения, патологическим функционированием больного органа. Сопровождается чувством одеревенения в ногах, мышечным параличом, отсутствием пульсации, затем наступает мышечное окоченение, теряется подвижность суставов.
Уровни ампутации
В зависимости от поражения ноги выделяют уровни, определяющие размер удаляемой части. Для иссечения на конкретном уровне применяются адаптированные методики с наименьшими потерями для больного и формированием удобной для протезирования культи.
Удаление пальца
В результате осложнений, вызванных патологиями сосудов и сахарным диабетом, часто развиваются трофические язвы и гангрены, из-за опасности которых приходится удалять участок ноги. Уровень иссечения устанавливается из расчёта их распространения. Ампутация пальца ноги при сахарном диабете — одна из наименее травмирующих и не требующих протезирования операция.
Ампутация голени
Ампутирование голени применяется, если в стопе отсутствует кровообращение, а в голени – удовлетворительный кровоток. Метод – лоскутный, выкраивается два куска, распиливаются мало и большеберцовые кости, удаляется камбаловидная мышца. Рубец создаётся на передней части культи, что способствует раннему протезированию.
Ампутация выше колена очень снижает функциональность конечности. Показание для такой операции (если это не травма) – нарушение кровообращения в голени. Ампутации бедра по Гритти-Шимановскому, или иссечения по Альбрехту используются при реамптуациях вследствие создания порочной культи. Подобная ампутация бедра не применяется при мышечной ишемической болезни и тяжёлых сосудистых осложнениях облитерирующего атеросклероза.
Ампутация пальцев.
Ампутация пальцев проводится при их некрозе вследствие недостатка кровообращения или при гнойном распадеЧаще всего ее возможно выполнить уже после восстановления кровотока в стопе. Удаляются только омертвевшие пальцы и создаются условия для заживления раны вторичным натяжением. Если такая ампутация проводится на фоне диабетической влажной гангрены — рана не зашивается и заживает вторично.
Резекция стопы.
Резекция стопы (по Лисфранку, Шарпу или Шопару) — проводится после восстановления кровоснабжения в ноге или после стабилизации диабетического процесса в стопе. Она необходима при омертвении всех пальцев или переднего отдела стопы. Заживление после резекции стопы достаточно долгое, но в результате успеха сохраняется опорная функция ноги в полном объеме.
Ампутация голени
Ампутация голени по Пирогову — костно-пластическая ампутация с хорошим функциональным результатом. Наша клиника с успехом использует этот великолепный способ ампутации при тяжелой гангрене стопы. Этот метод позволяет сохранить полностью опорную культю голени. В большинстве случаев, через 4 месяца пациент совершенно свободно может ходить на протезе без палочки. Сохраняется пяточная область. На фото показана культя после ампутации по Пирогову. Пациент ходит на рыбалку и охоту в специальной обуви.
Размер пораженной площади определяет уровень ампутации. Во время удаления конечности хирург должен придерживаться конкретных уровней. Это позволяет сформировать удобную для протезирования культю.
Иссечение пальца
В результате гангрен и трофических язв (при сахарном диабете и заболеваниях сосудов) возникает опасность распространения инфекции на верхние уровни. Удаление пальца – это минимально травмирующая операция, не нарушающая функциональности конечности.
Иссечение по голени
Удаление фрагмента ноги по уровню голени необходимо при нарушении кровотока в стопе и сохранении нормального кровообращения в голени. Хирург формирует два лоскута кожи, распиливает малые и большие берцовые кости, затем иссекает камбаловидную мышцу. Рубец переносят на переднюю поверхность культи, чтобы облегчить процесс реабилитации. Мягкие ткани сшивают без натяжения, укрывая спиленный участок кости.
Ампутация конечности выше уровня коленного сустава проводится при нарушении кровотока в области голени или при обширных повреждениях в результате травмы. Операция сопряжена с потерей функциональности сформированной культи. Спиленные кости закругляют рашпилем, а ткани сшивают слоями.
Реабилитационный период
Грамотно проведенная реабилитация позволит избежать осложнений, которые способны возникать после операции.
Восстановительный период подразумевает осуществление правильного ухода за культей и включает в себя:
- поддержание нормального состояния послеоперационного шва;
- массаж культи, способствующий снижению излишней чувствительности;
- ежедневное мытье теплой водой с мылом, контрастный душ;
- регулярное выполнение физических упражнений, направленных на возобновление нормального функционирования сохраненной мускулатуры;
- прохождение физиопроцедур, курса массажа;
- социальную адаптацию человека;
- установку протеза.
Чтобы смягчить кожу в области послеоперационного рубца, рекомендуют смазывать ее увлажняющим кремом. С позволения врача можно пользоваться народными методами.
Медикаментозная поддержка
Прием лекарственных препаратов необходим для купирования болезненности после операции (фантомные боли, реальное ощущение утраченной ноги), отека, воспаления, зуда.
С целью избавления от негативных послеоперационных симптомов больному назначаются:
- Нестероидные противовоспалительные лекарства («Мелоксикам», «Диклофенак», «Кеторолак»).
- Антидепрессанты. Их применение связано с подавленным психоэмоциональным состоянием пациента.
- Антибиотики – принимаются в случае подключения инфекции.
Уменьшить боль помогут массаж, физиотерапевтические процедуры, гимнастика.
Формирование культи
Процесс формирования культи предусматривает:
- антисептическую обработку раны;
- накладывание повязок.
Для предупреждения повторного инфицирования больным рекомендуют правильно ухаживать за культей, пользоваться специальными присыпками или кремами. Предотвратить отек тканей можно, если накладывать на ампутированную конечность бандаж, эластичный бинт. Хороший противоотечный эффект производит лимфодренажный массаж.
Лечебная физкультура
Выполнение специального комплекса гимнастических упражнений направлено на возобновление движений ног, укрепление мышечного аппарата, что позволит в дальнейшем успешно использовать протез.
Людям, перенесшим ампутацию ноги, рекомендуют делать следующие упражнения:
- лечь на живот, приподнять ноги, разводить и сводить их вместе (необходимо максимально высоко поднимать культю вверх);
- лечь на спину, согнуть здоровую конечность в коленном суставе, упереться стопой в пол, больную поднимать до уровня колена.
Социальная и трудовая реабилитация
Человеку, перенесшему ампутацию ноги, присваивается группа инвалидности вследствие ограничения его физических возможностей, назначается выплата пенсии. Для того чтобы пребывание его в обществе стало более комфортным, требуется максимально возможное восстановление его социальной и трудовой активности. Это позволит адаптировать больного к повседневной жизни.
Протезирование
Процедура предполагает замену ампутированной конечности искусственным протезом.
После ампутации ноги выше коленного сустава используются протезирующие устройства:
- с присутствием коленного модуля (позволяют свободно сгибать ногу);
- заменяющие всю конечность, оснащенные корсетным крепежом (если отсутствует культя).
Часто используются микропроцессорные протезы, которые приводятся в движение нервно-мышечными импульсами, проходящими в культе.
Благодаря протезированию многие инвалиды полноценно живут и продолжают трудовую деятельность на работе с облегченными условиями труда.
Протезирование
Ампутированный после экзартикуляции бедра сидит в протезе, нагружая нижнюю поверхность культи, которая не содержит рубцов и покрыта кожей задней поверхности бедра, приспособленной к давлению.
Протезирование после экзартикуляции бедра осуществляется протезом, состоящим из кожаного или матерчатого чехла на таз; тазовая часть шарнирами соединяется с бедренной гильзой. С помощью современных конструкций протезов инвалиды хорошо сидят и вполне удовлетворительно передвигаются.
Удаление половины таза вместе с нижней конечностью (exarticulatio interilioabdominalis) производят по поводу злокачественных опухолей верхней трети бедренной кости и костей таза или после тяжелых повреждений этих отделов конечности и таза. Протезирование после exarticulatio interilioabdominalis весьма сложно и производится лишь в высококвалифицированных специальных учреждениях.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.

 Гангрена стопы
Гангрена стопы Экзартикуляция и ампутации пальца на диабетической стопе
Экзартикуляция и ампутации пальца на диабетической стопе Ампутация: сахарный диабет приводит к тяжелым последствиям
Ампутация: сахарный диабет приводит к тяжелым последствиям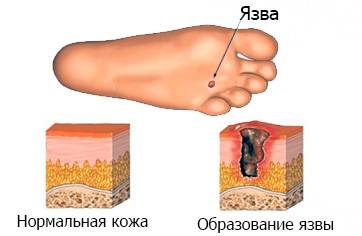


 Группа инвалидности при ампутации ноги. как оформить инвалидность по ампутации ноги если нет ноги какая группа инвалидности
Группа инвалидности при ампутации ноги. как оформить инвалидность по ампутации ноги если нет ноги какая группа инвалидности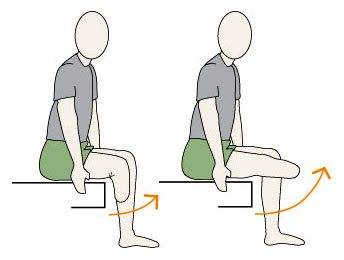 Снять воспаление после ампутации пальцев
Снять воспаление после ампутации пальцев Медицинская энциклопедия
Медицинская энциклопедия Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья