Содержание
- 1 Гонартроз
- 2 Лечение
- 3 Этиология заболевания у взрослых и детей
- 4 Диагностика
- 5 Причины ноющей боли в коленях
- 6 Причины и провоцирующие факторы
- 7 Основные причины патологии
- 8 Особенности оздоровительных процедур
- 9 Причины и механизм развития
- 10 Особенности лечебной процедуры
- 11 Причины
- 12 Риски и осложнения
- 13 Коксартроз тазобедренного сустава: это что
Гонартроз
Под данным термином понимается патологический процесс, течение которого сопровождается разрушением хрящевой ткани. На начальном этапе заболевания тревожные симптомы отсутствуют, что обусловлено тем, что дистрофические изменения происходят на молекулярном уровне. С течением времени хрящевая ткань разрушается, что приводит к обнажению кости. На последней, в свою очередь, начинают формироваться остеофиты. Это наросты, являющиеся следствием работы защитной системы организма, которая активизируется на фоне непрерывного раздражения прилегающей кости.
Гонартроз — это заболевание, запуск развития которого происходит под воздействием следующих провоцирующих факторов:
- Различного рода травмы.
- Регулярные высокоинтенсивные физические нагрузки.
- Избыточная масса тела.
- Аномалии строения коленного сустава.
- Варикоз.
- Инфекционные заболевания.
- Слабость мышечного и связочного аппаратов, носящая наследственный характер.
- Нарушение иннервации.
- Патологии эндокринной системы.
Заболевание имеет несколько степеней тяжести. Каждая из них характеризуется определенными клиническими проявлениями:
- I. Человек жалуется на повышенную утомляемость нижней конечности. Болезненные ощущения отсутствуют, отмечается лишь скованность суставов по утрам.
- II. Во время ходьбы слышен хруст. Колени болят только после нагрузки. Полностью разогнуть или согнуть ногу становится невозможным.
- III. Боль не отступает даже тогда, когда человек пребывает в состоянии покоя. Сустав начинает заклинивать, колено не сгибается, в пораженной области появляется отек. Кроме того, локально повышается температура тела.
Лечение гонартроза подразумевает прием медикаментозных средств (НПВС, хондропротекторов, сосудорасширяющих и антиферментных препаратов), введение внутрисуставных инъекций (на основе гиалуроновой кислоты и гидрокортизона) и физиотерапию.
Для повышения эффективности рекомендуется самостоятельно делать согревающие компрессы. Для этой цели подходит средство «Димексид». С его помощью в пораженной зоне улучшается кровообращение.
Как развести «Димексид» для компресса на колено? Средство необходимо всегда смешивать с водой. Концентрация активного вещества должна быть средней, то есть примерно 30-40 %. Полученным раствором необходимо смочить салфетку или ткань, приложить ее к колену, сверху накрыть полиэтиленовой пленкой, укутать теплой тканью. Оставить на 20-30 минут.
Лечение
Традиционная терапия предполагает прием лекарственных препаратов, способствующих устранению основной причины заболевания. Так, при артрозе будут полезными противовоспалительные препараты, хондропротекторы, а также инъекции гиалуроновой кислоты. Очень часто лечение предполагает использование физиотерапии.
Здесь особенно полезными будут:
- Ударно-волновая терапия. Волны специальной частоты ускоряют кровоснабжение в больной зоне и тем самым способствуют ускорению регенерационных процессов.
- Электрофорез. Он поможет более быстрому и полному усвоению лечебных компонентов, используемых непосредственно на коленный сустав при этой процедуре. Препараты (мази, гели, крема) могут иметь обезболивающий, противовоспалительный, регенерирующий эффект.
- Тепловые процедуры. Сюда можно отнести как лечебные теплые ванны, так и парафинотерапию, при которой происходит длительный нагрев сочленения.
- Мануальная терапия. Массаж чуткими руками специалиста позволит убрать деформацию и восстановить правильную анатомию коленного сустава. Ключевое слово в этом предложении – специалист. Человек должен иметь специализированное образование и практику использования такого метода лечения.
Ей уделяется огромное значение при этом заболевании
Упражнения максимально простые, но очень важно правильно выполнять их технику:. Очень эффективной в этом вопросе считается механотерапия
При этом упражнения выполняются при помощи специальных приспособлений. Как правило, такая гимнастика проводится не в домашних условиях, а в специальных медицинских центрах. В целом разработка сустава может занять длительное время: от нескольких недель до нескольких месяцев. Результат зависит от стадии, в которой была начата терапия, а также от собственных возможностей организма пациента
Очень эффективной в этом вопросе считается механотерапия. При этом упражнения выполняются при помощи специальных приспособлений. Как правило, такая гимнастика проводится не в домашних условиях, а в специальных медицинских центрах. В целом разработка сустава может занять длительное время: от нескольких недель до нескольких месяцев. Результат зависит от стадии, в которой была начата терапия, а также от собственных возможностей организма пациента.
Оно проводится при низкой эффективности традиционных методов лечения, а также в случае выраженной деформации сочленения. Операция может проводиться как малоинвазивным методом – артроскопии, так и открытым методом. После артроскопии реабилитационный период протекает мягче и безболезненнее, чем при открытом вмешательстве в колено.
Что может сделать хирург во время операции: иссечь и удалить рубцовые участки, нормализовать форму суставных поверхностей, то есть пластику сустава, удлинить мышечные волокна. Если поражение сустава очень выражено, то пациенту может быть показана его замена (эндопротезирование). Реабилитационный период после эндопротезирования должен включать в себя физиотерапию, массаж и лечебную физкультуру (ЛФК), которые помогут быстрому восстановлению.
Контрактура колена – это состояние, при котором нормальное движение ногой становится невозможным. Соответственно, в самом худшем случае человек может стать инвалидом, и мечта об активной жизни уже навсегда будет для него закрыта. Чем раньше пациент попадет на прием к специалисту, тем больше шансов на эффективное лечение без последствий и осложнений.
Контрактура — ограничительный симптом, возникающий в суставе из-за сокращения амплитуды его движений. При К. невозможным становится полное сгибание, разгибание и другие движения, появляется тугоподвижность сустава. Нередко бывает сразу несколько ограничений — наблюдается комбинированная (стойкая) контрактура. О всевозможных причинах развития контрактуры мы уже рассказывали. Под сегодняшним прицелом — контрактура коленного сустава.
Этиология заболевания у взрослых и детей
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Ограничение подвижности тазобедренного сочленения возможно в любом возрасте. Среди взрослых пациентов большинство составляют мужчины старше 45 лет. Тугоподвижность тазобедренных суставов (ТБС) у младенца является патологией, связанной с внутриутробным развитием. К провоцирующим факторам относятся:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
- неполноценное питание женщины во время беременности;
- повышенный тонус матки;
- преждевременные роды;
- крупный плод;
- генетическая предрасположенность;
- родовые травмы.
Приводящая контрактура тазобедренного сустава у новорожденного связана с недоразвитием сочленения. Ранее обнаружение проблемы и адекватное лечение помогут избежать тяжелых последствий для здоровья малыша. Для родителей и педиатров симптомом патологии является асимметрия ягодичных и бедренных складочек, косолапость, гипертонус мышц, который не дает нормально раздвигаться ногам у грудничков. При сложной родовой деятельности врачам следует особо тщательно осматривать новорожденных.
У взрослых патология развивается на фоне различных факторов:
- травмы, ранения, воспалительные заболевания связок;
- атрофия мышц после длительной фиксации в гипсе;
- артрит различной этиологии (воспалительный, туберкулезный);
- ожоги с образованием рубцовой ткани;
- паралич;
- повреждение нервов;
- потеря эластичности связок.
Нарушения делят по типу ограничения движения:
- сгибательные;
- разгибательные;
- ротационные;
- приводящие;
- отводящие.
Диагностика
По большей части она основана на инструментальном обследовании, среди которых: рентгенография, КТ или МРТ сочленения, а также диагностическая операция — артроскопия. Также специалист обязательно расспросит пациента относительно давности появления первых симптомов, травм в анамнезе, характере работы и иных данных, которые могут помочь выявить причину. Кроме того, обязателен осмотр больного колена.

По результатам диагностики лечащий врач может направить пациента к другим специалистам: невропатологу, психиатру, кардиологу.
Причины ноющей боли в коленях
Причин, по которым ноют колени, может быть несколько, и они могут болеть не только при физической активности, но и в состоянии покоя или ночью. В этом случае суставы нуждаются в безотлагательном лечении, однако ответить на вопрос, почему постоянно болят колени, может только врач.
Боль в суставах может сигнализировать о серьёзных заболеваниях, поэтому принятием обезболивающего в этом случае ограничиваться крайне нежелательно. Чтобы определиться с тактикой лечения следует первым делом найти причину боли. Рассмотрим каждую из них.
Воспаление
Одной из причин является воспалительный процесс в суставе. Он может быть следствием некоторых заболеваний:
- Бурсит. Это заболевание характеризуется воспалением суставной сумки (бурсы), защищающей сустав от механических повреждений и инфекций. При этом отмечается покраснение и отёк конечности.
- Артрит. Данная патология часто является первой стадией развития полиартрита, поражающего несколько групп суставов. Симптомы этой болезни могут быть следующими: покраснение и опухоль, усиливающиеся болевые ощущения ночью и при смене погоды.
- Тендинит. В этом случае происходит воспаление сухожилий и связок. Вследствие этого нога отекает и появляется дискомфорт при ходьбе или беге. Боль может отдавать в бедро или голень.
- Киста Беккера. Воспаление образуется на задней поверхности голени, чуть ниже подколенной ямки. Оно вызывает боль во время движения, причём она усиливается во время сгибания ноги.
ВНИМАНИЕ! Воспаление коленного сустава может быть следствием следующих заболеваний: гонорея, сифилис, туберкулёз, болезнь Рейтера, кокцидиомикоз. Воспаление может возникнуть не только вследствие заболевания
Другими причинами воспалительного процесса могут быть:
Воспаление может возникнуть не только вследствие заболевания. Другими причинами воспалительного процесса могут быть:
- укусы насекомых и аллергическая реакция на них;
- переохлаждение;
- длительное пребывание на коленях или другие перегрузки.
Дегенеративные заболевания
Дегенеративные заболевания отличаются постоянным, непрекращающимся ухудшением структуры поражённых тканей и органов. Чаще всего дегенеративные процессы зарождаются в тканях, формирующих сочленения: суставных хрящах, связках, участках ткани костей, соприкасающихся с волокнами связок.
Симптомы болезни развиваются постепенно, сначала просто иногда ноют коленные суставы, но со временем боль и неприятные ощущения будут лишь усиливаться, нарушая ночной сон и обостряясь в состоянии покоя. Ноющая боль вскоре становится постоянной, не отпуская ни днём, ни ночью, поскольку заболевание начинает поражать всё больше соединительных тканей.
Артроз
Причина постоянной ноющей боли в колене в состоянии покоя и ночью может крыться в артрозе. При артрозе начинают сильно болеть суставы, так как разрушается синовиальная оболочка и суставной хрящ.
Основные симптомы этого заболевания следующие:
- ноющая боль и хруст в коленях;
- быстрая утомляемость;
- на поздних стадиях – опухание и онемение коленей, возможно и полное их обездвиживание.
Итогом заболевания может стать смещение и деформация коленной чашечки.
Деформирующий остеоартроз
Эта болезнь суставов проявляет себя изменением структуры тканей и образованием костных наростов.
Причины и особенности течения заболевания пока остаются малоизученными.
Известны лишь факторы, под влиянием которых деформирующий остеоартроз может развиваться:
- наследственность;
- гормональные изменения;
- нарушения кровообращения или обменных процессов;
- попадание в суставы протеогликанов.
На начальной стадии заболевание протекает бессимптомно, поскольку она поражает хрящи, которые не имеют ни кровеносных сосудов, ни нервных окончаний.
Патология Осгуда-Шляттера
Данная болезнь является одним из подвидов остеохондроза. Она очень опасна и может привести к полной утрате подвижности ноги, поскольку поражает не только колено, но и всю берцовую кость.
Первым её симптомом является боль в коленном суставе при сгибании ноги. Болевые ощущения могут усиливаться при физических нагрузках и после них.
Причины и провоцирующие факторы
Скованность в суставах по утрам различной локализации — симптом многочисленных патологий опорно-двигательного аппарата, не всегда указывающий на повреждение сочленения. Это происходит, например, при развитии тендинита — острого или хронического заболевания воспалительного характера в области сухожилия. К тугоподвижности приводят посттравматические или постхирургические изменения в соединительнотканных структурах. Рубцы на связках и сухожилиях становятся причиной сращения укороченных волокон и возникновению полной или частичной контрактуры.
Есть патологии, поражающие мышцы или связки в результате нарушения иннервации или расстройства нервной регуляции при полной сохранности целостности хрящевых и костных тканей. К ним относятся болезнь Паркинсона, или идиопатический синдром паркинсонизма. Утренняя скованность — одно из последствий ишемического или геморрагического инсультов и объясняется острым нарушением мозгового кровообращения. Мышечные группы иннервируются неполноценно, поэтому формируется тугоподвижность. Нарушение иннервации часто наблюдается на поздних стадиях поясничного, шейного, грудного остеохондроза.
Но наиболее частой причиной патологического состояния становятся заболевания суставов:
-
анкилозирующий спондилоартрит, или болезнь Бехтерева. Хроническая системная патология локализуется преимущественно в крестцово-подвздошных сочленениях. Но иногда поражает и крупные суставы — тазобедренные, голеностопные, локтевые, плечевые;
-
остеоартроз, или деформирующий артроз. Прогрессирующее заболевание, сопровождающееся разрушением хрящей, формированием остеофитов, постепенным сращением суставной щели. При отсутствии врачебного вмешательства остеоартроз становится причиной потери работоспособности и инвалидизации;
- ювенильный, ревматоидный, псориатический артрит. Окончательно неизлечимые заболевания, в основе патогенеза которых лежит сочетание наследственных, аутоиммунных, метаболических факторов. Часто выявляется тугоподвижность неврогенного характера из-за болей, возникающих при попытке сгибания или разгибания суставов;
- подагра. Патология развивается в результате отложения солей мочевой кислоты не только в сочленениях, но и в связочно-сухожильном аппарате. Сформировавшись в крупных суставах, они ограничивают подвижность, провоцируют воспалительный процесс, а при отсутствии медицинской помощи и перерождение тканей.
Существует такое понятие, как «ложная скованность суставов». Причина ее развития относительно патологическая — ожирение. Полные люди малоподвижны, их мышцы, связки и сухожилия ослаблены, что и провоцирует скованность движений. Но при сохранении прежнего рациона питания вероятность развития воспалительных или дегенеративно-дистрофических патологий весьма высока.
Основные причины патологии
Существует несколько факторов, наличие которых определяет группу риска развития данной патологии. Прежде чем о них рассказывать, необходимо объяснить, как и почему возникает незрелость тазобедренного сустава у новорожденных. В настоящее время наука предлагает несколько теорий относительно этиологии недуга. На одной из них следует остановиться более подробно.
За некоторое время до предстоящих родов женский организм начинает усиленно продуцировать гормон релаксин. Основное его предназначение — размягчение бедренно-крестцовых суставов будущей матери. Он же делает тазовые кости женщины более подвижными. Однако релаксин работает не избирательно — оказывая воздействие на кости матери, он также размягчает их у плода.
Если женщина имеет хорошо сформированные связки, она не рискует получить вывих во время или после родов. Что касается только появившегося на свет ребенка, то здесь ситуация обстоит иначе. Мягкая головка бедра может вылететь из суставной впадины, не имея шансов при этом вернуться обратно. Согласно статистическим данным, у 25 % новорожденных врачи диагностируют незрелость тазовых костей.
Как правило, суставы самостоятельно восстанавливаются. Но если они не приходят в анатомическую норму, требуется незначительная коррекция проблемы.
К числу факторов, способствующих возникновению незрелости тазобедренных суставов у новорожденных, можно отнести:
- первые роды;
- очень крупный плод;
- рождение девочки;
- тазовое предлежание;
- наследственную предрасположенность.
Грудничков, входящих в группу риска, сразу после появления на свет ставят на учет у ортопеда и приступают к коррекции нарушения.
Особенности оздоровительных процедур
Наиболее распространенными лечебными процедурами, которые используются параллельно с медикаментозным лечением дисплазии у новорожденных, являются:
- Массаж.
- Оздоровительная гимнастика.
- Электрофорез.
Так как ток проходит через марлю, смоченную в лекарстве, то через кожу препарат попадает в эпидермис, а затем вместе с кровью поступает в нужный участок тела. Процедура полностью безопасна и поэтому подходит даже для грудничков. Для лечения дисплазии пластинку электрода прикладывают к ягодичной мышце.
В качестве лекарства используется эуфиллин, растворенный в чистой дистиллированной воде или димексиде. Электрофорез нормализует кровообращение в тканях, окружающих больной сустав, насыщает их питательными веществами. При лечении дисплазии новорожденного достаточным будет курс из 10 процедур электрофореза.
Важно, чтобы незрелость (дисплазия) тазобедренного сустава у новорожденных была выявлена на самых ранних стадиях. Чем быстрее ортопед назначит лечение, тем оно будет эффективнее
Читать полностью
Незрелость тазобедренных суставов в последнее время считают патологией только в случае заметного запаздывания в развитии ядер у детей 3-5 месяцев, при котором выражена заметная асимметрия. Следует отметить, что у новорожденных девочек ядра формируются быстрее благодаря выделению в их организме эстрогенов, повышающих скорость биологических процессов в их организме.
Если вовремя не акцентировать внимание на незрелом тазобедренном суставе у новорожденных, может развиться и дисплазия – гораздо более серьезное отклонение. Именно поэтому особенно важна ранняя диагностика
Незрелость может заметить опытный специалист уже через 2-3 недели после рождения, при этом если своевременно начать лечение, функции сустава полностью восстановятся и проблема пройдет бесследно уже в полугода.
Однако зачастую родители и врачи замечают отклонения намного позже, после полугода, когда вылечить малыша уже проблематично. Именно из-за этого в обязательном порядке назначают плановый осмотр у ортопеда сперва в месяц, а потом в 3, полгода и год, пропускать их ни в коем случае нельзя.
Если женщина ответственно подходит к материнству, ей желательно еще при беременности ознакомиться с основными признаками этого заболевания
На что обратить внимание, чтобы не пропустить недоразвитие, незрелость тазобедренного сустава у новорожденных:
- асимметричность паховых либо ягодичных складочек;
- разница в длине ног;
- щелчки при движении;
- ножки малыша не разводятся на 170 градусов.
Если вы заметили даже один из перечисленных признаков у вашего малыша, обязательно обратитесь в ортопеду, не дожидаясь планового осмотра.
Среди причин, вызывающих формирование незрелого сустава у новорожденного, ученые выделяют:
- неполноценное питание матери во время беременности, вызвавшее нехватку кальция и витаминов;
- сильный токсикоз;
- поздняя беременность;
- перенесенные во время протекания беременности инфекционные заболевания;
- сложное протекание родов;
- наследственная предрасположенность.
Способствуют более быстрому формированию ядер грудное вскармливание, ведь с материнским молоком новорожденный малыш стопроцентно получает все необходимые витамины и минералы. Ухудшают же процессы окостенения в организме ребенка рахит, эндокринные заболевания, отсутствие грудного вскармливания, наследственность. Если ваш малыш попадает в группу риска, рекомендуется как можно раньше провести УЗИ.
Так как широкое пеленание является отличным средством как для профилактики, так и для успешного лечения незрелости тазобедренного сустава у новорожденных, расскажем о нем подробнее. Чтобы правильно запеленать малыша, сложите плотную байковую пеленку треугольничком и положите прямым углом вниз, затем наденьте на кроху подгузник, уложите его на пеленку, согните его ножки примерно на 80 градусов, концами пеленки оберните их, а нижний угол закрепите на животике. Сверху можно запеленать еще одной пеленкой.
Лечение недоразвития тазобедренного сустава у новорожденных проводят комплексное: применяют специальную гимнастику, используют широкое пеленание и специальные шины для разведения ножек, принимают поливитамины, назначают массаж, который обязательно должен проводиться опытным специалистом. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Причины и механизм развития
По этиологическому принципу, исходя из причин, вызвавших патологию, контрактуры бывают двух видов, это структурные они же пассивные и неврогенные или активные. Пассивные возникают как следствие действие фактора, непосредственно ограничивающего подвижность, соединительно – тканевое рубцевание внутренних структур сустава.
Контрактуры неврогенной природы
Обусловлены нарушением иннервации мышечных групп, действующих на сустав, в результате тонус какой-либо группы увеличивается или уменьшается. Соответственно движение, за которое отвечает эта группа мышц, также ограничивается, одновременно ограничивает и движения, за которые ответственны другие группы. Самыми распространенными причинами развития контрактур в коленном сочленении являются травматические повреждения и дегенеративно – дистрофические явления суставных поверхностей – гонартроз.
Данную патологию нельзя считать самостоятельной болезнью, это результат какой-либо травмы или врожденного дефекта. Можно сказать, что практически любая тяжелая травма колена грозит контрактурами, так как в результате травмы поврежденные ткани рубцуются, то есть покрываются неэластичной соединительной тканью, что и будет ограничивать подвижность. Также приобретенные контрактуры можно классифицировать, в зависимости от поврежденной ткани:
- Десмогенные. Рубцевание происходит в результате повреждений, дистрофических процессов на соединительнотканных капсулах сустава, сумках или заворотах. Это приводит к снижению эластических показателей этих структур, следовательно ограничивается подвижность.
- Контрактуры сустава миогенной природы, то есть движение сустава, не осуществляется или затруднено из-за пораженной мышцы, например, миозитом или другими воспалительными процессам. Также развивается в результате ишемии или сдавления мышечных волокон.
- Тендогенное начало контрактуры будет обусловлено травматическими или воспалительными поражениями связочного аппарата.
- Артрогенная контрактура коленного сустава появляется при комплексной патологии различных суставных структур, связок, поверхностей в результате вывиха, ушиба или переломов.
- Контрактуры дерматогенной этиологии возникают в результате обширных, тяжелых поражений кожных покровов в области сустава. В результате чего поврежденная кожа подвергается фиброзу, рубцуется и в последующем становится не такой эластичной, тем самым сковывает амплитуду движения в коленном суставе.
Также рекомендуется прочесть другую статью про остеофиты.
Также недуг можно классифицировать по природе его происхождения, то есть врожденная форма или приобретенная. В зависимости от типа движения, которое нарушено, выделяются сгибательная контрактура коленного сустава и разгибательная – это основные виды нарушения. Также еще можно выделить вращательную и боковую форму.
Особенности лечебной процедуры
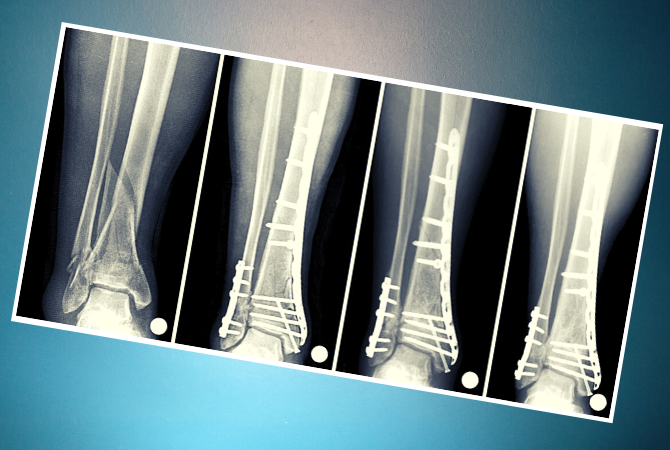
Остеосинтез проводится при сложных переломах голени. В процессе операции сломанные кости в правильном положении надежно фиксируются при помощи пластин, стержней, спиц, проволоки и винтов. Приспособления выполнены из нержавеющей стали, хромо никелевых и титановых сплавов. А также это могут быть искусственные материалы, рассасывающиеся в теле.
Операцию остеосинтеза выполняют через 2–3 дня после травмы. При тяжелом общем состоянии пациента, через две три недели. Успех манипуляции зависит от сохранности костных отломков, их точного сопоставления. С минимальным повреждением мягких тканей и сохранением кровоснабжения в месте перелома. Правильно спланированным восстановительным периодом.
Есть несколько способов фиксации отломков. Репозиционный предусматривает удержание костей в нужном положении без последующей нагрузки на конечность. После операции на ногу накладывают гипсовую повязку или лонгету. Функционально-стабильный метод оказывает хороший укрепляющий эффект и возможность двигать конечностью. В первый период минимальная нагрузка, затем постепенно увеличивается до полной.
Причины
Итак, контрактура коленного сустава – это симптом, при котором нарушается нормальная амплитуда движений, производимых человеком. Иными словами, человек не может полностью или частично согнуть или разогнуть левую или правую нижнюю конечность в колене. Сюда же относят и тугоподвижность сустава, при котором движение вроде как выполнить можно, но на это требуется приложить слишком много усилий, а сустав в это время сильно истирается и болит. Причинами такого состояния чаще всего являются следующие состояния.
Ревматоидный, туберкулезный и другие виды артритов наиболее часто становятся причиной ограничения подвижности колена. Поскольку воспаление очень часто поражает мягкие ткани, синовиальную капсулу, место крепления сухожилий, связочный аппарат, эти патологические процессы становятся источником хронически протекающих заболеваний:
- кальцификации сухожилий и мышечных волокон;
- гипертрофии и деформации синовиальной капсулы и прилегающих тканей;
- асимметрии длины ноги.
Это явление имеет дважды плохие последствия: с одной стороны, нарушения целостности тканей костей, связочного аппарата или синовиальной сумки почти всегда приводят к появлению воспалительного процесса при недостаточно хорошем кровообращении и других провоцирующих факторах, с другой -реабилитация после травмы предполагает длительное нахождение человека в гипсе или с минимумом движений на несколько недель.
Кстати, считается, что даже 20-дневная иммобилизация может привести к таким состояниям. Это ведет к атрофическим процессам в мышцах, ухудшается кровоток, функции всех структур и тканей частично утрачиваются. Они теряют свою эластичность и былую работоспособность. Эти процессы могут привести к:
- ослабеванию или излишнему растяжению других, смежных мышц и сухожилий;
- в некоторых мышцах возникает спазм, наблюдается их отвердение, за счет этого окружающие их структуры укорачиваются и затвердевают (десмогенная контрактура);
- рубцово-спаечным процессам в кожных и мышечных слоях (дерматогенная и диогенная контрактуры).
Речь идет об ожогах, рваных ранах, при которых заживление происходит крайне медленно и нередко ведет к рубцам (дерматогенная контрактура).
Это может быть следствием асептического некроза, гонартроза, хондромаляции надколенника, болезни Шляттера и других заболеваний, при которых происходит стойкая деформация или изменение структуры не по причине травм. Разгибательная и сгибательная контрактура коленного сустава: в этом случае может быть выражена стойкой тугоподвижностью или полной блокировкой сочленения. В дальнейшем это может привести к неправильной фиксации колена, что сложно лечить терапевтическими методами.
В этом случае происходит сложная травма, при котором наблюдается повреждение всех тканей колена, включая мягкие структуры, кости, хрящи и сухожилия. Нередко на этом месте начинается развиваться воспалительный процесс, имеющий название огнестрельная контрактура.
Также коленные контрактуры различают по видам:
- Активные, или неврогенными. Они в основном вызываются длительным тоническим напряжением мышц и связанным с этим нарушением движения коленного сустава. Если активные контрактуры коленного сустава принимают стойкий характер, то в суставе происходят необратимые деформации, в том числе и рубцово-дистрофические изменения, отчего этот вид переходит в разряд пассивных.
- Пассивные, или структурные. Они связаны с изменениями структуры тканей и анатомии коленного сустава. В подавляющем большинстве случаев данные ситуации являются посттравматическими.
Чем раньше патология будет выявлена, тем больше шансов на ее исправление без последствий. Это же правило касается и детей. Даже если диагноз поставлен ребенку, которому нет и месяца, таким маленьким пациентам тоже можно помочь, используя определенную терапию: она заключается в массаже и деликатных корректирующих движениях, направленных на исправление вывиха или подвывиха у малыша.
В последующем ребенку необходимо наложить шину или фиксирующую повязку. У таких маленьких пациентов сложно провести диагностику. Так, некоторые виды обследования – МРТ и КТ – детям невозможно провести из-за опасности введения наркоза.
Риски и осложнения
Осложнениями временной контрактуры, а также последствиями длительного игнорирования пациентом очевидных симптомов, становится стойкая тугоподвижность. Заниматься самолечением и нарушать предписания врача, принудительно разгибать и сгибать ногу в колене не рекомендуется во избежание риска потери функционировании ноги.
Худшим вариантом осложнений может стать инвалидность и полное обездвижение колена (анкилоз).
Возникновение вопросов из разряда, почему колено не разгибается, что делать, если невозможно безболезненно согнуть ногу должно стать поводом для обращения к травматологу-ортопеду. Постановка диагноза и определение типа контрактуры позволит назначить консервативный или хирургический метод лечения. Принятые меры с высокой долей вероятности приведут к полному выздоровлению.
Во избежание контрактуры, следует относиться бережно к своим ножкам!
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Тугоподвижность суставов — симптом, который проявляется в виде ограниченной подвижности и скованности. Медицинское название — контрактура. Ограничение может коснуться как мелких суставов пальцев рук и ног, так и крупных — плечевых, коленных, тазобедренных. Диагностируют и назначают лечение симптома такие врачи, как ортопед, остеопат, ревматолог, травматолог. Необходимость обследований заключается в выявлении скрытых болезней по характерным признакам, среди которых артрозы, артриты, ревматизм и полное обездвижение.
- Причины тугоподвижности суставов
- Типы тугоподвижности суставов
- Методы диагностики
- К какому врачу обратиться
- Лечение тугоподвижности суставов
- Последствия
- Профилактика тугоподвижности суставов
Коксартроз тазобедренного сустава: это что
Тазобедренный сустав образован подвздошной и бедренной костями. В подвздошной кости имеется вертлужная впадина, в которую входит головка бедренной кости.
Сочленение функционирует по принципу шарнира. При совершении движения, вертлужная впадина остается в статическом положении, а головка бедренной кости способна перемещаться в различных направления, обеспечивая отведение, приведение, сгибание и разгибание нижних конечностей в тазобедренном суставе.В здоровом суставе во время движения суставные поверхности, входящие в его состав, беспрепятственно перемещаются относительно друг друга.
Это становится возможным благодаря наличию хряща, который является гладкой и упругой субстанцией, покрывающей поверхности и имеющий высокую прочность.
Хрящ называется гиалиновым. Кроме того, что хрящ обеспечивает скольжение костей сустава, он еще и служит амортизатором во время ходьбы и перераспределяет нагрузки на кости во время передвижения.
В полости сустава имеется немного суставной или синовиальной жидкости, которая выполняет функцию смазки и дополнительно обеспечивает подпитку тканей хряща.
Суставное сочленение окружено плотной соединительной оболочкой (капсулой), над которой располагаются мышцы бедра и ягодицы, обеспечивающие движение.Мышцы также выполняют роль амортизатора и предотвращают травмирование суставных поверхностей во время совершения неудачных перемещений.При развитии коксартроза тазобедренного сустава суставная жидкость становится более вязкой она загустевает.
Затем хрящевые ткани начинают высыхать из-за недостатка смазки и подпитки, растрескиваются, становятся менее гладкими и эластичными.
В результате передвижения, возникшие шероховатости еще больше подвергаются растрескиванию. Все это приводит к истончению хрящевой ткани.Дегенеративные процессы приводят к дальнейшим изменениям, развивающимся в суставе.
По мере развития заболевания костная ткань подвергается деформации, что вызывается процессами адаптации кости к повыш
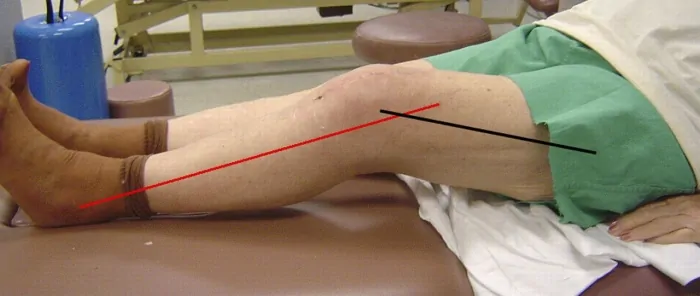 Контрактура сустава
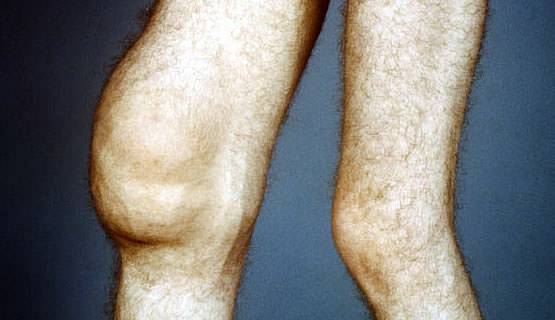
Контрактура сустава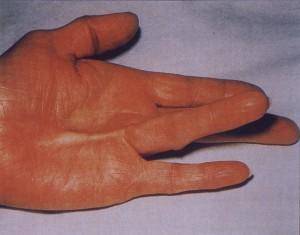 Контрактуры суставов нижней конечности и методы их устранения дистракционными аппаратами
Контрактуры суставов нижней конечности и методы их устранения дистракционными аппаратами


 Костяшки пальцев потемнели
Костяшки пальцев потемнели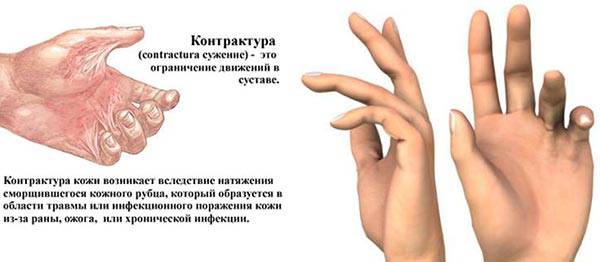 Контрактура - это что? контрактура мышц: диагностика, лечение
Контрактура - это что? контрактура мышц: диагностика, лечение Как определить контрактуру голеностопного сустава и избавиться от нее
Как определить контрактуру голеностопного сустава и избавиться от нее