Содержание
Как понять, что это — остеохондроз
Дневная сонливость может появляться при многих проблемах. Она возникает при травмах головы, хроническом стрессе, заболеваниях сердца и эндокринной системы. Дополнительные симптомы именно шейного остеохондроза таковы:
- периодически повторяющиеся головные боли;
- хруст в затылочной части при поворотах головы;
- боль в области шеи при длительном нахождении в одном положении;
- ухудшение зрения.
Естественно, по одним только этим симптомам нельзя поставить себе точный диагноз. Необходимо полноценное медицинское обследование. Обнаружили у себя один или несколько признаков остеохондроза — пора отправляться к неврологу либо травматологу. Врач проведет обследование, назначит адекватное лечение.
Внимание! Самостоятельно вылечить шейный остеохондроз невозможно! Это — комплексная проблема. Пациенту придется начать принимать лекарства, делать специальные упражнения, откорректировать питание
Наверняка потребуются физиопроцедуры и лечебный массаж.
Сам больной может облегчить свое состояние, только тщательно выполняя все рекомендации лечащего врача. Для улучшения ночного сна желательно купить качественный ортопедический матрас с независимым пружинным комплексом и материалом Memory Foam. Он лучше всего распределит нагрузку на позвоночник во время отдыха, поспособствует полноценному снабжению мозга кислородом.
Ортопедические матрасы в Москве от Магия Сна.
Источник статьи: http://magic-sleep.ru/blog/222-sonlivost-pri-shejnom-osteokhondroze-pochemu-voznikaet-i-chto-s-etim-delat.html
Общие сведения
Считается, что остеохондроз шейного отдела позвоночника встречается чаще, чем в других отделах. На самом деле это не так – дистрофические явления развиваются равномерно во всех точках максимальной нагрузки – в области основных изгибов позвоночного столба (чем ниже расположен отдел, тем большую нагрузку он несет). Однако симптомы шейного остеохондроза выражены сильнее, поэтому кажутся более частым явлением. Это связано с высокой подвижностью позвонков шеи, которые при этом держат голову, а также с особенностью расположения выходов корешков спинного мозга.
На заметку! Согласно статистике, заболевание поражает более 60% людей среднего и старшего возраста. Однако в последнее время наблюдается омоложение патологического процесса — патология встречается у молодежи и даже у подростков. Это связано с повальной компьютеризацией учебы и работы, а также снижением физической активности и ухудшением качества питания.
С учетом возрастной аудитории можно выделить 2 формы шейного остеохондроза – физиологическую и патологическую.
Физиологический процесс связан с естественным старением организма, когда симптомы заболевания – следствие постепенного износа межпозвонковых дисков. Процесс происходит под воздействием эндокринной системы и является следствием климактерических изменений. Разрушение хрящевых структур начинаются от центра межпозвоночного диска и сопровождается постепенной заменой хрящевой ткани фиброзной. Патология необратима, однако может быть компенсирована за счет специальных медикаментов.
Патологический процесс связан с аномальными деструктивными изменениями в организме – иммунными, дистрофическими, воспалительными, обменными. В первую очередь вовлекаются околохрящевые ткани – появляются отложения солей на костных структурах, воспаляются нервные корешки, возникает атрофия или гипертонус скелетной мускулатуры, что приводит к нарушению кровообращения в области головы-шеи-груди. При своевременной диагностике патология поддается лечению и заканчивается полным восстановлением здоровой функции органов и тканей.
Стадии шейного остеохондроза и их симптомы
Различают 4 основные стадии патологического процесса:
- 1-я стадия – выражается легким дискомфортом и перенапряжением мышц в больной области, хрящевые диски теряют свою стабильность;
- 2-я стадия – появляется локальная болезненность, особенно при движениях головой. Межпозвоночные диски деформируются, начинает разрушаться фиброзное кольцо, расстояние между позвонками сокращается;
- 3-я стадия – боль усиливается и становится постоянной, движения – ограниченными. Повороты головы могут провоцировать приступы головокружения, тошноту, нарушение кровоснабжения мозга приводит к общей вялости, быстрой утомляемости, нарушению концентрации внимания, хрящевая ткань истончается, позвонки смыкаются, фиброзное кольцо полностью разрушается с появлением риска межпозвонковой грыжи;
- 4-я стадия – болевой синдром полностью обездвиживает область шеи; кровообращение мозга нарушено и требует постоянной медикаментозной поддержки; позвонки начинают срастаться.
Отчего начинается жар
Высокая температура при остеохондрозе , которая превышает 37 и держится несколько дней на отметке 37.5-38 и выше – тревожный признак, который говорит о возможном поражении внутренних органов и осложнениях, которые вызывает заболевание.
- Выпячивании позвоночных дисков и формировании межпозвоночной грыжи. Этот процесс сопровождается ущемлением нервных окончаний, острыми болями и жаром.
- Воспалительном процессе, протекающем в мозговом канале с последующим сужением просвета. Патология часто развивается на поздних стадиях заболевания, которое поражает шейный и поясничный отдел позвоночника.
- Синдроме позвоночной артерии, который проявляется из-за сдавливания кровеносного сосуда и окружающих его нервных сплетений. Человек отмечает приливы жара. Так же пациента может знобить.
- Неврозах, депрессивных состояниях, которые нередко сопровождают дегенеративно-дистрофические процессы в межпозвонковых дисках. Помимо ночного жара у человека наблюдаются расстройства сна, тревожность, приступы учащенного сердцебиения, потливость.
- Фибромиалгическом синдроме, который проявляется в снижении прочности соединительной ткани.
- Других неврологических состояниях, при которых появляется субфебрильная температура, бросает в жар. У человека могут случаться панические атаки, наблюдаться интенсивные головные боли, приступы головокружения. Это связано с воспалительными процессами, которые протекают в позвоночных и черепных структурах.
Клиническая картина
Для вегетососудистой дистонии характерны разнообразные клинические проявления. Их многочисленность обусловлена расстройством всех основных вегетативных функций — дыхания, кровоснабжения, потоотделения, мочеиспускания, пищеварения, перистальтики. В большинстве случаев симптомы ВСД возникают при шейном остеохондрозе 2, 3 степени тяжести, когда изменения позвонков и дисков стали необратимыми. Нередко к функциональным расстройствам приводят осложнения заболевания — протрузии, грыжевые выпячивания, дискогенная миелопатия.
Кардиальная симптоматика
Чаще всего ВСД клинически проявляется тахикардией – аритмией, характеризующейся частотой сердечных сокращений более 90 ударов в минуту. Возникают ощущения перебоев в работе сердце, его замирания, сосудистой пульсации не только в задней поверхности шеи, но и в ногах, руках.
Один из ведущих симптомов ВСД — боль в кардиальной области. Она может быть острой, но чаще тупая, ноющая, давящая. Отмечаются и диадинамические функциональные расстройства. Артериальное давление повышается или снижается, нарушается циркуляция крови, лимфы.
Дыхательная система
Для вегетососудистой дистонии характерны респираторные симптомы, возникающие на фоне нарушения регуляции дыхательной системы. Наблюдаются тахипноэ (учащенное дыхание), ощущения нехватки воздуха, тяжесть, заложенность в груди, резкая одышка, которая напоминает приступ бронхиальной астмы. У больного шейным остеохондрозом появляются трудности с совершением полноценного вдоха и выдоха.
Нервная система
Психоневрологические симптомы ВСД настолько выражены, что нередко приводят к паническим атакам — внезапно возникающим приступам немотивированного страха, повышенной тревожности, беспокойства. В тяжелых случаях у больных диагностируются депрессивные состояния. Вегетососудистая дистония проявляется вялостью, слабостью, быстрой утомляемостью при незначительных нагрузках.
Больные становятся раздражительными, плаксивыми, на фоне психоэмоциональной нестабильности снижается умственная и физическая работоспособность. Постепенно у них развивается метеозависимость, часто возникают головные боли, наблюдается расстройство смены фаз сна — он становится поверхностным, беспокойным.

Иные симптомы
Расстройство работы вегетативной системы вносит нежелательные коррективы в функционирование практически всех систем жизнедеятельности человека. Симптомы ВСД довольно редко проявляются изолированно. Чаще они сочетаются друг с другом, что значительно ухудшает самочувствие больного и затрудняет диагностику.
| Вегетативные расстройства | Характерные признаки |
| Нарушения терморегуляции | Температура тела лабильна — повышается в течение дня 38 °C, а затем снижается до 35 °C. Больной ощущает зябкость, а потом страдает от жара, избыточного потоотделения. Терморегуляторные нарушения могут возникать время от времени или становятся постоянными |
| Нарушения пищеварения и перистальтики | Проявляются диспептическими, диспепсическими расстройствами — приступами тошноты и рвоты, отрыжкой, болями в эпигастральной области, повышенным газообразованием. Нередко возникают запоры или диарея |
| Мочеполовые расстройства | Половое влечение сохраняется на фоне аноргазмии. При отсутствии каких-либо патологий мочевыводящих путей учащаются позывы к опорожнению мочевого пузыря, мочеиспускание становится болезненным |
Причины возникновения сопутствующих недугов
Зная механизм действия болезни, не приходится удивляться частому появлению у больных проблем с нервной системой. Лишенный большой доли кислорода, головной мозг начинает посылать организму сигналы опасности, на которые тот реагирует доступным ему путем. Объяснение развития депрессивно-тревожных состояний включает следующие факторы:
- Заболевание имеет затяжной характер, поэтому болевые приступы случаются регулярно. Чтобы перетерпеть их, приходится прикладывать немало усилий. Довольно скоро запас прочности у человека иссякает, ведь постоянно выносить боль очень сложно. Жизнь в постоянном стрессе из-за болевого синдрома провоцирует появление депрессии.
- Серьезные проблемы и сильная боль зачастую вынуждают человека кардинально поменять образ жизни – от смены работы до отказа от любимых увлечений. В среднем возрасте это дается крайне тяжело, особенно, если сопутствующим эффектом становится ограничение подвижности тела. Этим опасно обострение шейного остеохондроза.
- Пациенты, на протяжении долгого времени живущие в ожидании приступа боли, находятся в состоянии сильного нервного напряжения. Расслабиться не получается, так как подсознательно все равно приходится опасаться, что боль может накрыть в любой момент. Жизнь в таких условиях приводит не только к депрессии, но и к более серьезным нарушениям психического здоровья.
- Лекарственные препараты, призванные снять болевые приступы и приглушить воспалительный процесс, имеют много побочных эффектов, способных заменить одну боль на другую. К примеру, раздражение слизистой оболочки желудка, приводящее к постоянным изжогам и тошноте, не способствует сохранению спокойствия. Стресс от боли разной локализации также способен спровоцировать появление страхов, тревожности и депрессии.
Вот как связаны между собой шейный остеохондроз и головокружение, страхи и депрессия.
Что это такое
Остеохондроз шеи – это патология, которая встречается только у людей. Животные от него не страдают. Это связано с вертикальным расположением позвоночника. В таком положении позвонки сдавливают друг друга, что приводит к тому, что межпозвонковые диски постепенно разрушаются.
Шейный отдел состоит из 7 позвонков, которые отделены друг от друга дисками. Этот сегмент позвоночника достаточно подвижный, именно поэтому он является одним из наиболее уязвимых участков позвоночного столба. Наиболее слабым звеном в шейном отделе является межпозвонковый диск, на котором в первую очередь отражаются дегенеративно-дистрофические изменения.
Распространенность шейного остеохондроза объясняется еще и слабым мышечным корсетом в области шеи. Кроме того, на этом участке размещены позвонки небольшого размера, они имеют разную структуру и слишком плотно прилегают друг к другу. Именно поэтому даже небольшая нагрузка на шею может спровоцировать их смещение, а также компрессию кровеносных сосудов и нервных веток. При защемлении позвоночной артерии, которая размещена внутри позвоночника на этом участке, возникают опасные осложнения.
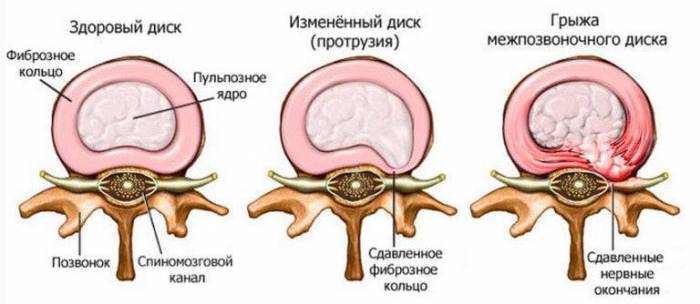
Остеохондроз шейного отдела позвоночника (ШОП) грозит протрузиями (смещение пульпозного ядра без повреждения наружной оболочки) и грыжами диска. Эти образования сжимают нервные пучки, сосуды.
Из-за дегенеративных изменений межпозвонковых дисков повышается вероятность появления костных наростов (остеофиты) на участках сочленений позвонков. Из-за этого сужается межпозвоночный канал и сжимаются нервно-сосудистые образования.
Справка. По медицинской статистике, от шейного остеохондроза чаще страдают люди старше 35 лет. Хотя сейчас наблюдается омоложение патологии, которая часто развивается у пациентов от 20 лет. Это связано с преимущественно сидячим образом жизни и неправильным питанием.
Медики выделили 4 стадии патологии:
- 1 степень – начинает разрушаться хрящевая прокладка между позвонками. На этой стадии заболевание имеет стертые симптомы. К сожалению, пациенты их не замечают.
- 2 степень – под давлением позвонков высота диска снижается, целостность его наружной оболочки нарушается. На этой стадии могут проявиться протрузии. Появляется боль, ограничивается подвижность шеи, возможно нарушение чувствительности лица.
- 3 степень – протрузии трансформируются в грыжи, которые сжимают кровеносные сосуды и мышцы. Кроме болевого синдрома наблюдается боль в затылке, головокружение.
- 4 степень – образуются остеофиты, которые стабилизируют позвонки, но защемляют нервные волокна. Боль не исчезает, возникает скованность движений, повреждаются соседние позвонки, появляются неврологические симптомы.
Важно начать лечение на 1 – 2 стадии, чтобы избежать серьезных осложнений, которые можно исправить только хирургическим методом
Терапия
Лечение остеохондроза шейного отдела 1 степени длительное. На начальном этапе развития патология хорошо поддается консервативной терапии. Пациентам назначаются лекарственные средства, рекомендуются физиотерапевтические и массажные процедуры.
 Массаж шейно-воротниковой зоны.
Массаж шейно-воротниковой зоны.
Все методы лечения направлены на улучшение кровообращения в шейном отделе. Это позволяет избежать ухудшения трофики межпозвонковых дисков — основной причины развития остеохондроза. А устранение дефицита питательных веществ и кислорода стимулирует частичную регенерацию хрящевых тканей.
Фармакологические препараты
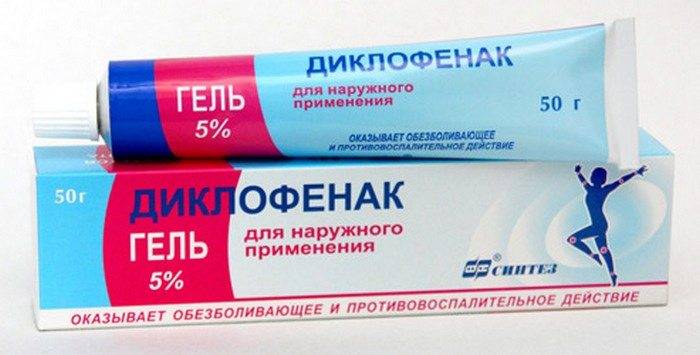
Клинически остеохондроз 1 степени проявляется слабыми болями, для устранения которых не требуется использования препаратов в форме таблеток или растворов для парентерального введения. Пациентам рекомендуется при необходимости втирать в заднюю поверхность шеи мази, гели или кремы:
нестероидные противовоспалительные средства с активными ингредиентами диклофенаком, нимесулидом, кетопрофеном, индометацином, кеторолаком;
местнораздражающие, отвлекающие, согревающие средства — Финалгон, Випросал, Капсикам, Наятокс, Эфкамон.

В данном случае даже лучше применять не препараты, а биологически активные добавки для наружного использования с камфорой, муравьиным спиртом, экстрактом красного стручкового перца, пчелиным ядом. Это бальзамы Дикуля и Софья, Артро-Актив.
В терапевтические схемы вертебрологи включают системные хондропротекторы. В течение нескольких дней применяются инъекционные растворы Хондрогард, Мукосат, Алфлутоп, Румалон. А затем терапевтический эффект закрепляется приемом таблеток Структум, Артра или Терафлекс. Длительность лечебного курса — от нескольких месяцев до 2 лет.
Немедикаментозное лечение
Для лечения остеохондроза 1 степени применяются физиотерапевтические методы с использованием различных физических факторов: токов низкой частоты, магнитных полей, лазера, ультразвука. Проведение процедур способствует снятию болей, купированию асептического воспаления, устранению повышенного тонуса мышц шеи.
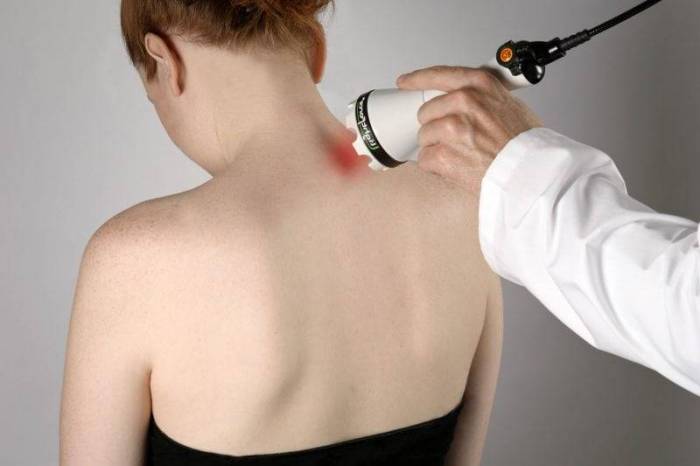
Неврологи и вертебрологи рекомендуют пациентам регулярное посещение массажного кабинета. Благодаря дозированному механическому воздействию на позвонки расслабляются спазмированные мышцы, улучшается кровообращение и микроциркуляция, укрепляется местный иммунитет. В терапии шейного остеохондроза используются такие виды массажа:
- классический;
- точечный;
- вакуумный.
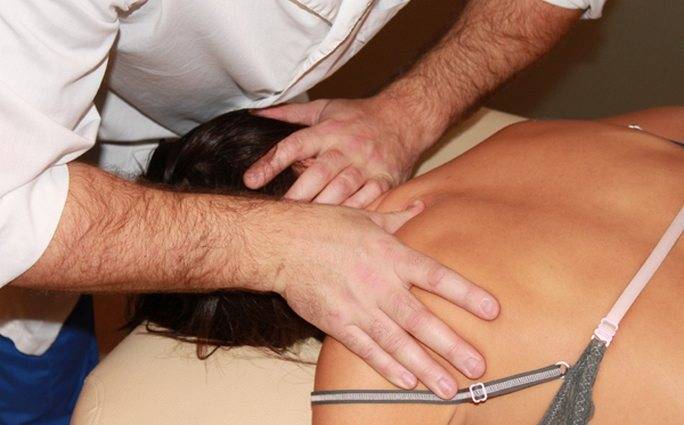
Увеличить объем движений в шейном отделе, устранить первые признаки изменения лордоза позволяет мануальная терапия с индивидуально подобранным способом воздействия.
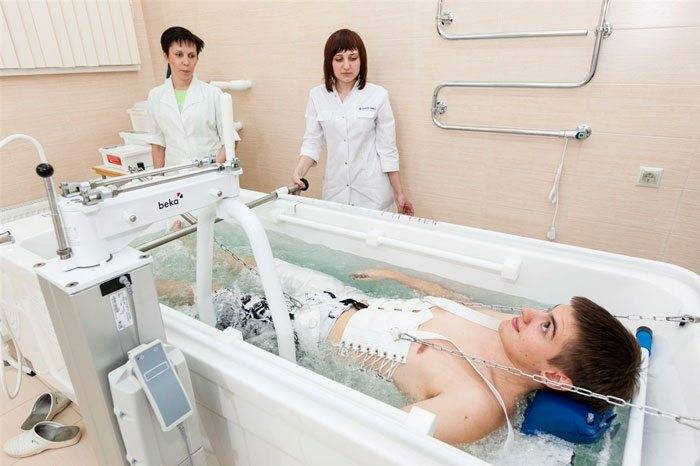
Для восстановления анатомически правильной формы позвоночника или увеличения расстояния между позвонками используется тракция (сухое или подводное вытяжение позвоночника).
Первые занятия лечебной физкультурой (кинезитерапией) проводятся под руководством врача ЛФК. Он показывает, как выполнять упражнения, дозируя нагрузки на диски и позвонки, чтобы избежать компрессии спинномозговых корешков. Спустя несколько дней больной может самостоятельно заниматься в домашних условиях.
Ценность своевременного обнаружения заболевания заключается в благоприятном прогнозе на полное выздоровление. Чем раньше будет проведена терапия, тем больше вероятность полного восстановления функциональной активности позвоночного столба.
Остеохондроз 2 степени шейного отдела что это такое
Заболевание возникает не сразу, а развивается постепенно. Начинается все с шейного остеохондроза 1 степени. На этой стадии болезни происходит незначительные изменения в кровообращении хрящевой ткани — хондроз. Вследствие чего начинают проявляться легкие деформации и изменения межпозвонковых дисков. Таким образом, возникают защемления нервных корешков, возникают болевые ощущения.
Возможно, появление микротрещин в фиброзном кольце и разрывов в капсулах дисков между позвонками. То есть появляются ненормальные изменения в студенистом ядре и костных тканях (дорсопатии).
Остеохондроз 1 степени шейного отдела проявляет себя:
- Появлением первых болевых ощущений в шее и суставах в области плеч.
- Появляющиеся защемления сосудов и нервных корешков вызывают сопутствующие симптомы, такие как тошнота, головные боли, нарушение внимания, памяти, слуха, ухудшение зрения, головокружения.
- Появляется корешковый синдром, который, наверное, ярче всего сигнализирует о появлении такого заболевания, как шейный остеохондроз. Проявляется он в том, что при резких движениях головы возникает хорошо ощущаемый болевой синдром.
- Боль в голове проявляется в области висков и затылка – все это свидетельствует о появлении синдрома позвоночной артерии. А это уже говорит о том, что в вертебробазилярном бассейне нарушено кровообращение.
- Ухудшением остроты зрения и появлением пятен, мерцаний, мушек.
Остеохондроз 2 степени шейного отдела является прогрессированием все того же изменения студенистого ядра. Только на этой стадии наблюдается значительное уменьшение высоты между шейными позвонками. В результате чего возникает компрессия нервных спинномозговых ответвлений.
Что происходит на второй стадии болезни
Шейный остеохондроз 2 степени проявляется периодически возникающими резкими болями, которые концентрируются в точках, где поражены ткани между дисками. Усиливаются такие негативные ощущения при повышении физических нагрузок или резких поворотах головы.
Остеохондроз шейного отдела позвоночника второй степени проявляет себя следующими симптомами и процессами в организме:
- Неэффективное лечение шейного остеохондроза первой стадии или игнорирование заболевания приводит к усилению всех симптомов и перехода в более серьезную стадию.
- Ярко выражено воспаление тканей.
- Болевые ощущения усиливаются, в сравнении с первой стадией.
- Усиление негативных ощущений происходят во время поворотов, наклонов, запрокидываний головы и шеи.
Важно понимать, что начинать лечение остеохондроза нужно как можно раньше и не допускать его перехода в следующую стадию. Это важно, так как при шейном остеохондрозе 3 степени происходят уже необратимые процессы, которые способны самым негативным образом сказаться на здоровье
Строение шейного отдела позвоночника
В шейный отдел позвоночника входят 7 позвонков, которые в совокупности образуют естественный прогиб – лордоз. Анатомия шейного отдела аналогична остальным частям позвоночного столба. Это обусловлено тем, что каждый позвонок имеет идентичное строение.
Каждый из них имеет отростки:
- Поперечный.
- Остистый.
Отростки выполняют структурообразующую функцию, то есть служат для прикрепления необходимых тканей. Между всеми позвонками находится хрящевая прослойка – межпозвоночные диски.
Позвонки шейного отдела переходят в грудной отдел, далее в поясничный, крестцовый и копчиковый. Внутри каждого позвонка есть отверстие, которое образует один общий канал, в котором проходит спинной мозг.
От спинного мозга отходят нервные окончания. И эти нервные корешки как раз проходят между отростками двух соседних позвонков, то есть в пространстве, которое создается межпозвоночным диском.
Если это пространство сужается, а это как раз происходит при остеохондрозе шейного отдела 2 стадии, то появляется большая вероятность, что нервы окажутся зажатыми, что и приводит к возникновению боли.
Слабость, сонливость и усталость при остеохондрозе
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
Остеохондроз вызывает сонливость, мышечную слабость, апатию и синдром хронической усталости. В настоящее время это уже научно подтвержденный факт, с которым сложно спорить. Многие пациенты знают, что слабость и сонливость при остеохондрозе появляются не только при обострении, когда нарушается ночной сон и любое движение причиняет массу страданий, что неизбежно приводит к нервному перенапряжению и нестабильному эмоциональному состоянию. В большинстве случаев эти неприятные симптомы присутствуют и в так называемый период ремиссии, когда признаки воспаления паравертебральных тканей отсутствуют, но сонливость, мышечная слабость, чувство постоянной усталости сохраняются.
При остеохондрозе происходит дегенеративное дистрофическое разрушение межпозвоночных дисков. Одна из функций хрящевых дисков – фиксация тел позвонков. При снижении их высоты длина связок остается прежней и шейные позвонки утрачивают стабильность своего положения. Они начинают сдвигаться. Задние позвоночные артерии, так как проходят вдоль позвонков, тоже меняют свой ход, вытягиваются, изгибаются и утрачивают свою проходимость. В результате этого развивается синдром задней позвоночной артерии.
При нем остеохондроз осложняется апатией, которая очень быстро может перерасти в депрессию. Такие пациенты подвержены частым паническим атакам, они находятся в группе риска по суицидам. Поэтому шейный остеохондроз далеко не такое простое заболевание, как может показаться на первый взгляд. Помимо апатии, слабости, сонливости и постоянной усталости, он может резко снижать умственную и физическую работоспособность, вызывать бессонницу, нарушение работы структур головного мозга.
Лечить шейный остеохондроз нужно своевременно. Если у вас появилась хроническая усталость, слабость и сонливость на фоне вялотекущего остеохондроза, то, вероятнее всего, ваш головной мозг не получает достаточного количества крови и кислорода. Это негативно сказывается на его состоянии и работе. Поэтому нужно как можно быстрее начинать проводить эффективное лечение у невролога или вертебролога.
 5 эффективных методов лечения юношеского остеохондроза
5 эффективных методов лечения юношеского остеохондроза

 Боли в области живота при остеохондрозе
Боли в области живота при остеохондрозе







 О том, как выбрать, по какой цене и как правильно носить воротник шанца при шейном остеохондрозе узнайте здесь!
О том, как выбрать, по какой цене и как правильно носить воротник шанца при шейном остеохондрозе узнайте здесь! Остеохондроз 3 степени
Остеохондроз 3 степени Костяшки пальцев потемнели
Костяшки пальцев потемнели Возможно ли умереть от остеохондроза
Возможно ли умереть от остеохондроза