Содержание
- 1 Основные причины
- 2 Симптомы, определяющие развитие синдрома Зудека
- 3 Диагностика заболевания
- 4 Диагностика
- 5 Способы лечения
- 6 Функции атланта
- 7 Признаки и симптомы
- 8 Причины и признаки синдрома Зудека
- 9 Стадии
- 10 Запись на прием
- 11 Причины формирования синдрома Зудека и его лечение HealthIsLife.ru – все о здоровье
- 12 Лечение
- 13 Профилактические меры
- 14 Нумерология
- 15 Бизнес и финансы
- 16 Симптомы
- 17 Прогноз и профилактика
- 18 Факторы риска и развитие синдрома
- 19 Лечение
- 20 Клиническая картина
Основные причины

- самолечение. Человек может принять перелом костей за ушиб или трещину, отказаться от госпитализации. В таком случае существует риск неправильного сращения костей, хронического болевого синдрома, ограничения подвижности в суставе;
- если пациенту на протяжении длительного времени не была оказана первая помощь, прогноз неблагоприятный. Вследствие травмы нарушается иннервация и кровоснабжение тканей, клетки умирают. Главная задача врачей – как можно быстрее сопоставить и зафиксировать поврежденную конечность, восстановив кровоток;
- болевой шок. Синдром Зуддека может развиваться на фоне длительного периода болезненных ощущений в месте травмы. Потому адекватное обезболивание является способом предотвращения осложнений;
- неправильно наложенный гипс. Если повязка слишком плотно прилегает к коже, нарушается кровоснабжение, кисть становится синего оттенка, возникают болевые ощущения. Необходимо придерживаться правил наложения гипса, учитывать, что конечность может увеличиться в объеме вследствие отека;
- длительный период иммобилизации. После образования костной мозоли нужно выполнять специальные упражнения, нагружая смежные суставы. Если конечность долго находилась в обездвиженном состоянии, возникают застойные явления, слабость мышц. Адекватная физическая нагрузка – залог успешной реабилитации;
- слишком активные движения поврежденной конечностью могут ухудшить ситуацию. Необходимо следовать рекомендациям врача и нагружать руку только после восстановления целостности костей. Сняв гипс, нужно придерживаться щадящего режима;
- неправильная техника массажа. Прикосновения не должны вызывать болезненных ощущений, ухудшать самочувствие. Массаж проводится только после разрешения лечащего доктора.
Симптомы, определяющие развитие синдрома Зудека

Главными клиническими проявлениями болезни, можно назвать следующие:
- Боль — главный, определяющий диагноз при альгодистрофии. Боль жгучая, сильная. Болевой синдром практически постоянный, может распространяться на всю конечность. Для болевого синдрома характерны гиперестезии и аллодинии. Вопрос об интенсивности боли в зависимости от стадии процесса, различными учёными решается по-разному. Одни учёные пишут, что боль характерна только для острой стадии, а затем она стихает, а другие, что боль не только не исчезает, но даже усиливается в последней стадии.
- Нарушение кровоснабжения и обменных процессов в мягких тканях. Отёк тканей выражен практически во всех стадиях. Консистенция отёка мягкая в острую стадию. Становится в дальнейшем более плотной. В зависимости от стадии заболевания наблюдаются изменение окраски кожи: ярко-красной в начальной стадии, синюшно-багровой в дистрофическую стадию, белой в стадию атрофии. Изменение температуры кожи от горячей до мраморно-холодной. Изменение потоотделения от гипергидроза до повышенной сухости.
- Двигательные нарушения. Двигательные нарушения при альгодистрофии представлены различными нарушениями: дистальный тремор, слабость, формирование контрактур, дистрофические изменения в костях, связках, мышцах.
Синдром Зудека может возникнуть после перелома любой кости, но в силу невыясненных пока причин, в большинстве случав, он развивается после перелома лучевой кости в типичном месте; возможно, это объясняется тем, что руки имеют наибольшее представительство в корковых и подкорковых образованиях мозга.
Диагностика заболевания
В первую очередь диагностика синдрома Зудека предполагает опрос больного врачом. Специалист должен осмотреть конечность и узнать обо всех неприятных симптомах, которые беспокоят пациента. Обычно постановка диагноза не вызывает затруднения только на второй или третьей его стадии. Поэтому часто одного опроса становится мало, появляется необходимость в дополнительных исследованиях:
- Рентгенография поврежденного участка конечности. Она помогает выявить наличие остеопороза кости и все патологические процессы, происходящие в организме.
- Ультразвуковая диагностика способна показать существующие нарушения в работе кровеносных сосудов в области травмы.
- Тепловизор поможет определить степень развития аномалии по амплитуде температур прилежащих тканей.
Диагностика

Основные этапы диагностики:
- расспрос больного. Необходимо установить факт травмы, уточнить, как давно произошел перелом, каким было лечение;
- сбор жалоб;
- осмотр больного. Оценивается состояние кожи, ее цвет, температура, степень отека;
- далее необходимо проверить объем движений в лучезапястном суставе и суставах кисти;
- основным методом диагностики при синдроме Зудека является рентгенологическое исследование. На снимке определяется остеопороз, снижение плотности костной ткани, в тяжелых случаях – анкилозы (неподвижность) суставов;
- для оценки степени тяжести, стадии заболевания применяется специальный прибор – тепловизор. С его помощью удается вымерять температуру на разных участках кожи;
- ультразвуковое исследование необходимо для определения степени проходимости сосудов верхней конечности.
Способы лечения
Будет справедливо отметить, что при лечении синдрома зудека чаще всего применяется консервативная тактика. Однако запущенные случаи с сопутствующими изменениями требуют кардинальных мер терапии. Итак, далее представлены возможные варианты того, как лечить патологию.
Консервативное лечение
Если осложнения обнаружились на 1 – 2 стадиях, то лечение будет осуществляться с помощью следующих мер:
- Анестезирующие препараты (ибупрофен, парацетамол, анальгин и другие) не только борются с сильными болевым синдромом, но и обладают противовоспалительными свойствами, а также устраняют гипертермию.
- В целях усиления кровотока в прилежащие ткани, назначаются средства, увеличивающие проходимость сосудов. По мере полноценного насыщения тканей кислородом, начинает спадать отечность, и уменьшаются дискомфортные ощущения.
- Нарушения нервная регуляция мышц в поврежденной области и их спазмированность купируется с помощью миорелаксирующих медикаментов.
Помимо этого, в отдельных случаях доктора назначают препараты из спортивного арсенала для набора мышечной массы. Также корректируется диета в сторону продуктов с повышенным содержанием витаминов Д, К, группы Б (для налаживание работы нервной системы) и микроэлементов. Правильно подобранный комплекс упражнений поможет грамотно развивать отдельные мышечные группы, увеличивать кровоснабжение и стимулировать ускоренную регенерацию тканей. Бытовая активность временно снижается, быстрые движения заменяются более интенсивными и медленными. Это называет реабилитация пассивными движениями. В условия стационара реализуются методы физиотерапии и массажа. Все эти методы в совокупности преследуют следующие цели:
- Увеличить кровоснабжение;
- Устранить атрофию мышц;
- Восстановить подвижность в суставах;
- Наладить иннервацию;
- Устранить болевые ощущения.
Хирургическое
Такая тактика избирается в редких случаях, когда произошли дистрофические изменения в проходящих нервных структурах в поврежденной области. Операция проводится нейрохирургами после детальной диагностики и медицинского консилиума.
Народные рецепты
Важно знать, что народная медицина не является основным методом лечения, а лишь дополняет его. Любое дополнительное вмешательство с помощью трав и отваров должно быть согласовано с лечащим врачом
Отдельные растения помогут снизить дискомфорт и усилить действие медикаментов. Например, настой укропа и петрушки помогает устранить мышечные боли, снять отечность и укрепить ослабленные кости. Для этого берется по пучку каждого вида зелени и заливается половиной литра теплой (не горячей) воды. Настой будет готов через три часа. У некоторых людей есть индивидуальная непереносимость эфирных масел зелени, поэтому стоит учитывать это при выборе метода народного лечения.
Снять воспалительный процесс, устранить боль, снизить температуру тела помогут отвары таких трав, как ромашка, липа, шиповник (который также богат витамином С, укрепляющим иммунитет и ускоряющим регенерацию поврежденных тканей). Инструкция для заваривания каждой травы подбирается индивидуально. Местные примочки из бланшированных листов белокочанной капусты в области лучевой кости или запястья применяются в качестве средства от отеков и воспаления.
Гомеопатия
Гомеопатические препараты не признаются официальной медициной в качестве эффективных средств
Поэтому важно не упустить момент, когда необходимы полноценные медикаменты
Функции атланта
Позвонок С1 поддерживает череп, а также обеспечивает движения головой и шеей. Костное соединение между затылочной костью и атлантом позволяет сгибать-разгибать шею с помощью нескольких мышц. Атлантоаксиальный сустав обеспечивает боковое сгибание, вращение головой в разные стороны. Большинство мышц шеи задействованы при повороте головы, но некоторые из них (в том числе прямая латеральная, а также косая мышцы головы) крепятся к поперечным отросткам атласа. Несколько мышц соединяют поперечные отростки с аксисом, позволяя сгибать шею в стороны к плечам.
С1 образует костное кольцо, которое защищает спинной мозг, а также исходящие из него нервные корешки, от повреждений. Позвоночное отверстие атласа имеет больший диаметр, чем у других позвонков, что позволяет мягкой нервной ткани беспрепятственно двигаться при сгибании или вращении шеи. Поперечные отверстия защищают позвоночные артерии, вены, которые обеспечивают питание головного мозга. Эти костные структуры не позволяют сжимать или повреждать кровеносные сосуды.
Признаки и симптомы

Симптомы обычно возникают примерно через 3-4 недели и включают:
- Значительные изменения цвета (от красного до фиолетового) и температуры кожи в конечности (кожа в пораженной области может быть, как теплее, чем кожа вокруг, так и холоднее).
- Сильная, жгучая, непрерывная боль, повышенная чувствительность кожи руки, наблюдается потоотделение, визуализируется отек.
- Изменения текстуры кожи: она блестит, становиться тоньше.
- Наблюдается скованность поврежденных суставов, мышечная слабость.
- Нарушается рост волос и ногтей: волосы растут медленнее, ногти расслаиваются.
- Снижается способности совершать движения рукой.
Симптомы изменчивы и проявляются по-разному от пациента к пациенту. Основные симптомы начинаются с генерализованной жгучей боли; обычно это сопровождается изменениями состояния кожи, которые могут стать блестящими. В тяжелых случаях пораженная часть тела может набухать, и из-за дисфункции симпатической нервной системы часть тела может потеть больше, чем обычно. Из-за боли пациент может не захотеть двигать поврежденную часть. Это приводит к мышечному истощению и вязкому циклу, когда жесткость и боль усиливаются. Если состояние сохраняется, могут быть неблагоприятные изменения в состоянии основной кости.
Причины и признаки синдрома Зудека
Специалисты считают, что синдром Зудека развивается как осложнение травмы (например, перелома) конечности и неправильного лечения таких травм (ошибки при наложении повязок, допущение отеков, длительная неподвижность). Развитию болезни могут способствовать сосудистые патологии, гормональный дисбаланс, онкологические патологии.
Особенно часто синдром Зудека развивается после перелома лучевой кости, несколько реже — после перелома костей нижних конечностей и плечевого пояса.
Выделяют три клинических стадии заболевания, каждая из которых имеет свой комплекс симптомов:
- I (острая) стадия — человек ощущает жгучую интенсивную боль, которая не купируется анальгетиками, пострадавшая конечность отекает, отмечается локальное повышение температуры и тугоподвижность суставов;
- II (дистрофическая) стадия — температура снижается и несколько спадает отечность, боль ощущается постоянно (но она менее интенсивна, чем на острой стадии), происходит уплотнение сухожилий и развитие остеопороза;
- III (атрофическая) стадия — кожа становится холодной на ощупь, истончается, приобретает мраморную окраску, мягкие ткани атрофируются, происходит фиброз сухожилий, нарушаются функции суставов.
Стадии
Течение патологии разделяется на три стадии, каждая из которых характеризуется выраженными признаками:
- Острая стадия. Становятся заметными изменения уже через неделю после снятия гипса. Боль не утихает, а становится лишь сильнее. Отмечается сильная отечность, покраснение кожи и ее гипертермия. Также характерны боли в ночное время, из-за которых пациент не могут уснуть. Бессонница и истощение ресурсов организма заставляют снижаться реагированию иммунной системы на возбудителей воспалительного процесса. На второй неделе боль становится еще интенсивнее, кожные покровы меняют окрас и становятся бледными и холодными. Движение стопы или кисти становятся сложными, и сильно ограничивается двигательная активность. На этой стадии снимки отражают первые признаки остеопороза.
- Дистрофия. Боль сохраняется и становится сильнее, исчезает подвижность в суставах. Начинаются изменения в мышцах, соединительной ткани. Нарушается контроль мозга над движениями конечности, появляется усиленное потоотделение. Также проявляется цианоз кожи (она меняет цвет на синий, фиолетовый или даже черный цвет).
- Атрофия зудека. Подвижность в суставах окончательно исчезает, боль утихает и остается восковый блеск на коже. Мышцы атрофированы, двигательная функциональность практически отсутствует. На этой стадии лечение сложное и малоэффективное. На снимке прослеживаются отчетливые признаки остеопороза, а на УЗИ визуализируются устойчивые нарушения кровообращения.
В медицинской практике отмечено, что чаще всего болезнь Зудека проявляется после переломов костей руки (запястный отдел, лучевая и локтевая кости).
Запись на прием
Причины формирования синдрома Зудека и его лечение HealthIsLife.ru – все о здоровье
Это патологическое состояние имеет множество наименований: атрофия Зудека, рефлекторная симпатическая дистрофия, посттравматическая дистрофия, нейродистрофический синдром. В 1996 году патологии было присвоено единое название — «комплексный регионарный болевой синдром».
При синдроме Зудека возникают признаки регионарной вазомоторной и трофической недостаточности. Происходит нарушение работы вегетативной нервной системы. Продолжительный и интенсивный болевой синдром, отечность, инфицирование приводят к тому, что симпатические нервы постоянно находятся в тонусе вне зависимости от источника и силы раздражителя.
Это состояние влечет за собой нарушение микроциркуляции крови в области поражения, а нарушение трофики и поступления кислорода приводит, в свою очередь, к развитию очагового остеопороза и разрастанию соединительной ткани.
Часто встречается синдром Зудека после перелома лучевой кости руки и щиколотки. Возможно проявление этого патологического состояния и после ушибов или ожогов с глубоким повреждением мягких тканей.
В случае повреждения кисти, нейродистрофический синдром обычно сопровождает перелом проксимального эпифиза лучевой кости.
Различают три стадии развития патологического процесса:
- Острая стадия. Она характеризуется воспалением микрокапилляров, гиперемией кожного покрова поврежденного участка, локальным повышением температуры и другими симптомами воспалительного процесса. На этой стадии пациента мучают сильные боли.
- Развитие дистрофического процесса. Нейродистрофический синдром в этой фазе сопровождается спазмами капиллярной сети, что провоцирует повышение тонуса крупных сосудов и застойные явления в них, это становится причиной нарушения метаболических процессов в тканях конечности. На этой стадии патологического процесса возможно образование тромбов внутри сосудов. Поврежденная конечность по-прежнему отечна, кожа приобретает багровый с признаками цианоза цвет, что часто демонстрируют на фото для иллюстрации клинической картины заболевания.
- Стадия атрофии является последствием длительного нарушения кровоснабжения и иннервации. Дистрофические процессы преобладают над регенеративными, что становится причиной гиперплазии клеток соединительной ткани и рубцевания кожи, мышц и сухожилий. Развивается контрактура. Например, если не лечить атрофию Зудека после перелома лучевой кости руки, конечность теряет способность полностью сгибаться и разгибаться по причине контрактуры и болевого синдрома. Возможно развитие таких осложнений, как очаговый остеопороз, фиброз сухожилий, окостенение суставов.
Атрофия Зудека после перелома лучевой кости руки часто развивается из-за некачественной терапии с нарушением ключевых принципов реабилитации.
Навредить может неправильное обездвиживание кисти: недостаточно или слишком тугая повязка, фиксация в нефизиологическом положении.
Спровоцировать нейродистрофический синдром кисти могут болезненные и неосторожные манипуляции при оказании первой медицинской помощи, слишком интенсивный массаж и пассивные движения в процессе реабилитации.
Слишком долгая иммобилизация и пренебрежение лечебной физкультурой может стать причиной атрофии Зудека. Лечащему врачу необходимо выбрать оптимальное время для перехода от пассивных к активным движениям.
Причиной развития этого патологического состояния могут быть не только переломы, но и сильные ушибы, а также глубокие раны и ожоги, которые сопровождаются сильной болью, нарушением симпатической иннервации и кровоснабжения конечности.
Лечение
Поскольку есть некоторые свидетельства того, что настроение пациента влияет на это состояние, терапия должна быть комплексной (т.е. терапия должна учитывать психологические и эмоциональные потребности пациента). Как и физиотерапия, для успешной реабилитации пациентов с синдромом Зудека часто требуются анестезиолог и психолог. Под наблюдением врача лекарственное лечение синдрома Зудека может включать трициклические антидепрессанты, нестероидные противовоспалительные препараты (НПВП) и/или кортикостероиды. Полезным дополнением к лекарственной терапии является использование чрескожной электрической стимуляции нерва. При терапии специальное устройство вырабатывает низкочастотный электрический ток, который очень эффективен для облегчения боли. Блок устройства питается от 1,5-вольтовой батареи, обеспечивающая током, который передается по проводам на электроды, которые размещены на коже пациента.
После того, как эти процедуры оказали положительное влияние на признаки и симптомы болезни, может начаться мягкая реабилитация. Целью этого лечения является восстановление сустава, диапазона движений и мышечной силы, так как нормальная функция восстанавливается, состояние кожи и проблемы с потоотделением постепенно улучшаются
Важно не быть слишком агрессивным, и следует избегать повышенных физических нагрузок. Гидротерапевтические упражнения в воде идеальны, если затронуты плечо, локоть, запястье, колено или лодыжка
Постепенно это может перейти к занятиям с отягощениями, за которыми следуют функциональные и спортивные занятия.
Несмотря на постоянное развитие методов лечения нейропатий, синдром Зудека продолжает оставаться сложной патологией
Для успеха лечения очень важно своевременно попасть к квалифицированному специалисту
Профилактические меры
В повседневной жизни каждого из нас существует множество опасных факторов, усиливающих вероятность получения травм различной степени тяжести. Современная медицина не выработала действенных мер профилактики, способных не допустить развитие синдрома Зудека
Логичным будет утверждение, что главный способ защиты от него – максимальная ежедневная осторожность и бдительность
Если несчастный случай произошел, требуется незамедлительно обратиться в медицинское учреждение. Профессиональные действия врачей-травматологов при лечении переломов, ушибов, растяжений являются важным гарантом недопущения тяжелых последствий. В случаях развития признаков симптома требуется дополнительная диагностика и лечение.
Загрузка…
Нумерология
Бизнес и финансы
БанкиБогатство и благосостояниеКоррупция(Преступность)МаркетингМенеджментИнвестицииЦенные бумагиУправлениеОткрытые акционерные обществаПроектыДокументыЦенные бумаги — контрольЦенные бумаги — оценкиОблигацииДолгиВалютаНедвижимость(Аренда)ПрофессииРаботаТорговляУслугиФинансыСтрахованиеБюджетФинансовые услугиКредитыКомпанииГосударственные предприятияЭкономикаМакроэкономикаМикроэкономикаНалогиАудитМеталлургияНефтьСельское хозяйствоЭнергетикаАрхитектураИнтерьерПолы и перекрытияПроцесс строительстваСтроительные материалыТеплоизоляцияЭкстерьерОрганизация и управление производством
Симптомы
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.

По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
Появляются и другие симптомы: истончаются ногти и волосы, атрофируются мышцы и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Прогноз и профилактика
Прогноз синдрома Зудека благоприятный лишь на 1–2 стадиях, когда изменения в тканях являются обратимыми. Лечение обычно занимает около полугода – именно столько времени развивается дистрофия. В период терапии и реабилитации основная задача врача – восстановление и сохранение функции конечности.
Необходимо добиться того, чтобы кисть и пальцы двигались так же, как до повреждения, а патологический процесс не распространялся выше по руке. Если пациент обратился к врачу в самом начале патологии, то для восстановления может потребоваться от 6 до 12 месяцев.

3 стадия атрофии характеризуется значительной скованностью в лучезапястном суставе, искажением формы руки и повышенной хрупкостью костей. Человек уже не может выполнять элементарные действия и не справляется со своими профессиональными обязанностями. На 3-ей стадия дистрофии Зудека, как правило, дают 2 группу инвалидности.
Специальных профилактических мер, направленных на предупреждение нейродистрофического синдрома, не существует. Невозможно предугадать, когда случится травма, и какая часть тела при этом пострадает
Однако если перелом все же произошел, то после наложения гипса нужно обращать внимание на признаки воспаления. Если рука отекла и покраснела, сильно болит, то следует незамедлительно сообщить об этом врачу
В период реабилитации, когда гипс уже снят, не рекомендуется форсировать события, и преждевременно нагружать руку. Двигательная способность восстанавливается постепенно, а резкие и активные движения способны спровоцировать осложнения.
Во время заживления перелома руку нужно днем закреплять так, чтобы кисть была на уровне груди. Ночью конечности рекомендуется придавать приподнятое положение, подложив под руку подушку или валик.
Таким образом, благоприятный исход нейродистрофического синдрома Зудека во многом зависит от действий самого пострадавшего. Важную роль играет и профессионализм врача, который занимается лечением травмы. В результате совместных усилий есть все шансы добиться полного выздоровления и сохранить работоспособность руки. Будьте здоровы!
Факторы риска и развитие синдрома
К основным факторам риска, которые способны привести к зарождению и развитию заболевания, относят неквалифицированную помощь медиков или полное ее отсутствие. Также неправильное вправление кости или проблемы в создании неподвижности руки часто влекут за собой неприятные последствия.
Возникновение и развитие синдрома происходит под действием вегетативной нервной системы, которая отвечает за большинство процессов, происходящих в организме. ВНС регулирует деятельность всех желез и органов человека и помогает ему приспособиться к условиям окружающей среды. Именно поэтому и появляются нестерпимые боли, происходит разрушение тканей и нарушение кровотока в поврежденном месте.
Так как травмирование конечности приводит к повышенному разрастанию соединительной ткани, появляется излишнее раздражение симпатического нерва. Параллельно возникает атрофия прилежащих тканей, суставы затвердевают и теряют свою подвижность, а кости становятся хрупкими.
Развитию заболевания содействуют и затяжные депрессии, гормональные всплески у женщин.
Лечение
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
При сильных болях выписывают Кеторол в таблетках или инъекциях. В качестве дополнения можно применять гель Кеторол для наружного использования. На первой стадии заболевания обычно достаточно снять воспаление боль, а также скорректировать фиксирующую повязку. Лечение второй стадии проводится, как правило, с помощью спазмолитиков и сосудорасширяющих препаратов – Папаверина, Трентала, Дротаверина и Кавинтона.
Снижение мышечного тонуса спазмолитиками способствует стиханию болевого синдрома и восстановлению нормальной подвижности. Самым доступным и недорогим лекарством из этой группы является Дротаверин, который обладает пролонгированным действием. Он выпускается в таблетках и растворе для инъекций.
Для расслабления скелетной мускулатуры назначают миорелаксанты – например, Метокарбомол. Препарат блокирует болевые импульсы, идущие с периферии в головной мозг. Схему приема определяет врач – если пациент принимает Метокарбамол в таблетках, то дозировка постепенно увеличивается. Начальная разовая доза составляет 1,5 г, через несколько дней ее повышают до 4–4,5 г. Кратность приема – 4 раза в день.
Метакарбамол может вводиться внутривенно и внутримышечно. В этом случае дозировка составит 1 г/3 раза в день. Курс лечения – 3 дня.
Справка: Метокарбамол может оказывать влияние на скорость реакций. Это следует учесть людям, работа которых требует концентрации внимания.

Для повышения костной плотности и ускорения сращивания костей врачи выписывают препараты кальция и витамина D – Кальцемин, Кальцетрин, Кальций D3 никомед, рыбий жир и пр. Чтобы восстановить внутриклеточный обмен и активизировать иммунитет, назначают иммуномодуляторы. Чаще всего это Тималин, который используется для внутримышечных уколов. Курс лечения данным препаратом может составлять от трех до десяти дней.
После снятия острых симптомов пациент направляется на физиопроцедуры. Наиболее эффективны при синдроме Зудека крио- и рефлексотерапия, ультразвук и лазер. Важным этапом реабилитации являются лечебная гимнастика и массаж.
Народные рецепты
Лечение по народным рецептам будет эффективным только на ранних стадиях синдрома Зудека. При далеко зашедших дегенеративных изменениях травяные отвары, примочки и компрессы бесполезны. Кроме того, домашние средства не могут быть альтернативой медикаментозному лечению.
Для уменьшения болей и укрепления костей применяется зелень укропа и петрушки. Взять по одному пучку разной травы и добавить пол-литра теплой воды. Настаивать 3 часа, затем процедить и принимать по ½ стакана трижды в день до или после приема пищи. Курс лечения – до полугода. Настой долго не хранится, поэтому каждый день нужно готовить новый.
Луковый отвар делают так: неочищенный лук режут кольцами вместе с шелухой и обжаривают на растительном масле. После этого его кладут в кипящую воду и держат на медленном огне 15–20 минут. После получасового настаивания отвар отфильтровывают и пьют в течение дня. Курс лечения – месяц.
Клиническая картина
Заболевание имеет несколько стадий. На первоначальном этапе изменения обратимы, если вовремя начать лечение. Далее в процесс вовлекается костная ткань, полностью восстановить функции конечности проблематично.
Для первой стадии характерны следующие симптомы:
- покраснение кожи возникает вследствие расширения сосудов;
- отек вызван увеличением проницаемости стенки капилляров в месте повреждения и выходом жидкой части крови в межклеточное пространство;
- локальное повышение температуры;
- острая боль. Пациенты могут называть ее жгучей, режущей. Любые движения в лучезапястном суставе приводят к ухудшению состояния.

На втором этапе самочувствие немного улучшается, но в то же время начинают возникать необратимые изменения в тканях. Жалобы пациента будут следующими:
- боль становится тупой, ноющей;
- при пальпации отек более плотный, распространяется на тыльную поверхность кисти;
- кожа приобретает синюшный оттенок;
- возможны подергивания мышц кисти из-за нарушения иннервации, повышенного тонуса;
- кисть становится холодной, вследствие нарушения кровоснабжения могут выпадать волосы или ломаться ногти. В медицинской литературе существует термин мраморная кожа, который наблюдается при данном состоянии;
- атрофия мышц, подкожной клетчатки визуально заметна.
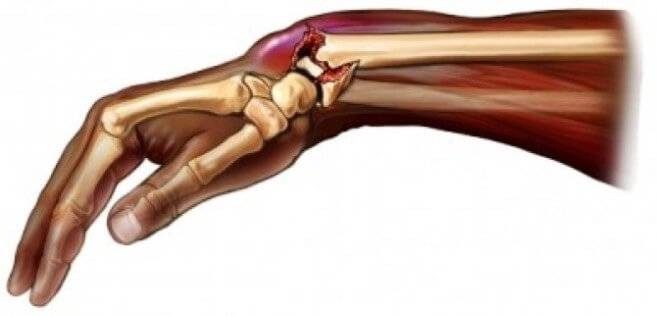
Если не начать лечение, заболевание прогрессирует дальше. На третьей стадии кисть уменьшается в размерах, кожа становится тонкой и гладкой. Мышцы атрофированы. В процесс вовлекается костная ткань, наблюдается снижение ее плотности, необратимые изменения в суставах. Любые движения вызывают острую боль, потому человек старается держать руку неподвижно. Со временем происходит разрастание соединительной ткани, подвижность кисти утрачивается полностью. Характерный вид кисти при синдроме Зудека представлен на фото.
 Реабилитация после перелома лучевой кости руки в домашних условиях, как разработать
Реабилитация после перелома лучевой кости руки в домашних условиях, как разработать
 Лечение и восстановление локтя после перелома головки лучевой кости
Лечение и восстановление локтя после перелома головки лучевой кости Последствия перелома лучевой кости со смещением и правильная реабилитация
Последствия перелома лучевой кости со смещением и правильная реабилитация




 Перелом лучевой кости руки
Перелом лучевой кости руки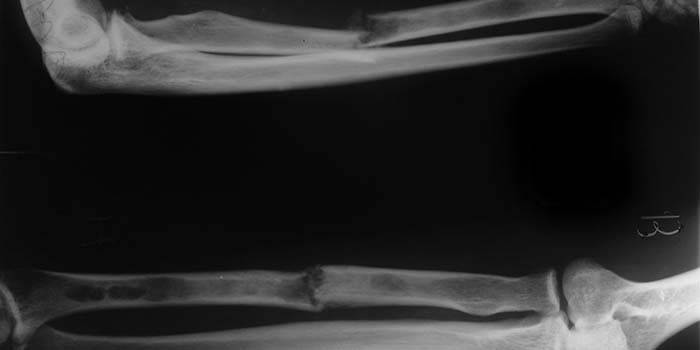 Симптомы и лечение перелома шиловидного отростка лучевой кости
Симптомы и лечение перелома шиловидного отростка лучевой кости Как снять опухоль после перелома руки и после снятия гипса
Как снять опухоль после перелома руки и после снятия гипса