Содержание
- 1 Симптомы хронического лимфаденита
- 2 Правила приема антибактериальных препаратов
- 3 Анализ крови, как одна из эффективных методик диагностирования лимфаденита
- 4 Диагностика лимфаденита
- 5 Правила применения антибиотиков
- 6 Противовирусные и антибактериальные препараты
- 7 Что делать в домашних условиях?
- 8 Хронический неспецифический лимфаденит
- 9 Лечение хронического лимфаденита
- 10 Какими антибиотиками проводят эмпирическое лечение лимфаденита?
- 11 Можно ли мазать лимфоузлы «Звездочкой»
Симптомы хронического лимфаденита
Симптомы хронического лимфаденита различаются в зависимости от локализации лимфатических узлов и соответственно воспалительных процессов. По мере развития заболевания проявляются симптомы подчелюстного хронического лимфаденита. Одним из первых симптомов является появление под нижней челюстью твердых лимфатических узлов, при пальпации они болезненны. Одновременно с этим появляется боль в ушах, повышается температура, нарушается сон. Над участками воспалительных процессов появляется покраснение кожных покровов. Симптомы подчелюстного лимфаденита проявляются постепенно. Первая стадия характеризуется подвижными, имеющими четкие очертания, слегка воспаленными лимфатическими узлами. При пальпации возникают легкие болевые ощущения. Спустя два-три дня отмечается значительное увеличение размеров лимфатических узлов и опухоль подчелюстной поверхности по нижнему направлению. Слизистая оболочка ротовой полости воспаленная, имеет покраснения. Температура тела повышается до 38°С. Диагностирование лимфаденита на этом этапе заболевания и начале лечебного процесса, имеет вполне благоприятный прогноз и практически полное излечение. При отсутствии качественного лечения, происходит повышение температуры тела больного до 41°С, усиление болевых ощущений, лимфатические узлы становятся бордового цвета. Есть большая опасность возникновения нагноений лимфатических узлов. В виду частых воспалений верхних дыхательных путей, подчелюстной лимфаденит чаще всего возникает у детей.
Симптомы хронического лимфаденита шейного отдела на первом этапе заболевания характеризуются припухлостью лимфатических узлов, появлением головных болей, общим недомоганием, повышением температуры тела, потерей аппетита. Характер заболевания определяет размеры нагноения, которые колеблются от одного до нескольких спаянных узелков. Лимфатический узел острой формы по внешнему виду очень похож на фурункул.
Симптомы хронического лимфаденита в паховой области сопровождаются увеличением и уплотнением лимфатических узлов. Наблюдается высокая температура, боли при движении, возникающие внизу живота и сочетающиеся с общим недомоганием. Бывают случаи, когда заболевание поражает практически все лимфатические узлы и имеет симптомы гнойного лимфаденита. В таких случаях, возможно развитие абсцесса, требующего безотлагательного хирургического вмешательства.
Симптомы хронического лимфаденита подмышечной впадины очень похожи с общими симптомами заболевания. Лимфатические узлы воспаляются, повышается температура тела больного. При гнойной форме лимфаденита наблюдается интоксикация, при этом лимфатические узлы и окружающие их соединительные ткани сливаются в один конгломерат. При пальпации ощущаются сильные болевые ощущения, отмечается значительное повышение температуры.
Правила приема антибактериальных препаратов
Антибиотики относятся к препаратам, перед использованием которых обязательно необходимо получить консультацию лечащего врача. Самолечение довольно часто приводит к развитию побочных эффектов.
Также пациенты часто не могут выбрать оптимальный препарат для конкретной патологии, поэтому терапия во многих случаях не приводит к излечению.
Антибиотики при воспалении лимфузлов назначаются курсом. Длительность терапии при этой патологии длится не менее 5 дней. Максимально она может составлять 3-4 недели. Самостоятельно отменять антибиотики нельзя, поскольку это может привести к прогрессированию заболевания и развитию септических осложнений.

Часто при лимфаденитах используется ступенчатая методика применения препарата. Очень часто пациенты с этой патологией госпитализируются в хирургические стационары. Поэтому терапию антибиотиками им назначают в парентеральной форме для внутривенного или внутримышечного введения. В дальнейшем после выписки им назначают этот же антибактериальный препарат, но уже в форме таблеток или капсул.
Анализ крови, как одна из эффективных методик диагностирования лимфаденита
В первую очередь при воспалении лимфоузлов (их увеличении) нужно сдать общий анализ крови. Именно такое диагностическое мероприятие позволяет вынести предварительный диагноз. Также благодаря анализу врач определяет выраженность воспалительного процесса, а если имеет место генерализированная инфекция, — выясняет, какой возбудитель поспособствовал его развитию.
Если действительно воспалился лимфоузел, общий анализ крови покажет такие изменения:
- увеличено число лейкоцитов в крови, что прямо указывает на развитие инфекционного процесса;
- будет увеличено число нейтрофилов, что сигнализирует о бактериальном поражении организма;
- увеличено число моноцитов, что указывает на вирусное или грибковое поражение организма, туберкулез или сифилис;
- будет увеличено число эозинофилов, что указывает на развитие паразитарного, вирусного или бактериального заболевания в организме;
- может быть уменьшено число эозинофилов и моноцитов, что говорит о том, что в организме протекает выраженный гнойный процесс;
- может быть увеличена скорость оседания эритроцитов, что также указывает на какой-либо воспалительный процесс.
Виды анализов крови
Также назначается биохимический анализ крови, анализ на онкомаркеры, а также иммунологический анализ.
По результатам биохимического анализа крови врач может определить состояние всех органических систем в организме. Так, с помощью него определяют состояние таких органов, как печень и почки, выявляют воспалительные процессы и обменные нарушения. Также биохимический анализ крови всегда сдавали для определения стадии онкологического процесса.
Анализ крови на онкомаркеры назначают для того, чтобы подтвердить лимфатическую опухоль, развивающуюся в организме. Существуют определенные белковые соединения, которые своим присутствием в крови всегда сигнализируют о развитии лимфоопухоли. В зависимости от того, каков уровень содержания такого соединения, можно определить, на какой стадии протекает воспалительный процесс.
Во время прогрессии онкологического заболевания лимфоузла уровень маркеров будет постепенно возрастать. При снижении их содержания, особенно на фоне химиотерапии или лучевой терапии, можно говорить о высокой эффективности такого лечения. Именно по этой причине анализ на онкомаркеры часто проводят для контроля проводимой терапии.
Иммунологический анализ крови проводят, чтобы определить, на какой стадии протекает онкологический процесс. В данном случае можно выявить изменение количественного состава В- и Т-лимфоцитов, что происходит при развитии опухолевого процесса в лимфатических узлах.
Диагностика лимфаденита
Острый лимфаденит неспецифический
При диагностировании врач ориентируется на совокупность клинических симптомов, плюс сведения, почерпнутые из анамнеза. При поверхностном расположении пораженных лимфоузлов, постановка диагноза еще более упрощается. Гораздо сложнее распознать заболевание при периадените и аденофлегмоне, когда воспаление захватывает межмышечную клетчатку, жировые ткани забрюшинной области и части грудной полости (средостения). Для правильной диагностики лимфаденита необходимо исключить острые воспаления жировой клетчатки (флегмона) или костного мозга (остеомиелит). Рекомендуется определить первичный очаг, откуда распространилось гнойной воспаление: это помогает в дифференцировании заболеваний.
Хронический лимфаденит неспецифический
Также необходимо различать хроническую форму неспецифического лимфаденита и наличие других заболеваний (как инфекционного, так и иного типа), при которых лимфоузлы могут увеличиваться в размерах. Такой симптом обычен для скарлатины и дифтерии, наблюдается при туберкулезе и гриппе, а также сифилисе, болезни Ходжкина, раковых заболеваниях. Основой для диагностирования хронического лимфаденита может служить только полная клиническая картина болезни
Если имеются сомнения, проводится пункционная биопсия пораженного лимфоузла и даже его иссечение для передачи на гистологический анализ; это очень важно при различении лимфаденита в хронической форме и метастазов раковой опухоли
Специфический лимфаденит
При диагностике специфической формы необходимо опираться на симптомы лимфаденита в комплексе, а также сведения о контакте пациента с больными туберкулезом, данные туберкулиновой пробы, наличие/отсутствие туберкулезных патологий внутренних органов (легких и других). Также важны результаты исследования биологического материала, взятого из воспаленного лимфоузла (пункция). При рентгенологическом исследовании в мягких тканях «областей риска» (шея, подчелюстная зона, подмышки, пах) могут выявляться отложения солей кальция – кальцинаты, фиксирующиеся на снимках как плотные тени. Туберкулезный лимфаденит надо отличать от гнойной неспецифической формы данного заболевания, лимфагранулематоза (болезни Ходжкина), метастазирующих злокачественных новообразований.
Правила применения антибиотиков
Если врач прописал принимать антибиотики для лечения лимфаденита, важно соблюдать правила приема препаратов, чтобы не нанести вреда здоровью, а терапию сделать эффективной:
Необходимо сочетать антибактериальные лекарства и пробиотики с интервалом в 2 часа. Это позволит сгладить негативное влияние основного медикамента на организм
Курс терапии пробиотиками должен быть в 3 раза продолжительнее приема антибиотиков.
Предварительно важно сдать анализы на определение типа возбудителя и его чувствительности к лечению антибактериальными препаратами. Не все антибиотики эффективны для любого типа инфекции.
Назначать препарат и схему приема с точной дозировкой имеет право только врач
Отступление от установленных доктором правил может быть опасным для здоровья пациента.
Лечение лимфаденита антибиотиками составляет не менее 14 дней. Прерывать курс терапии не следует, в противном случае она не будет иметь никакого эффекта.
К сожалению, не всегда практикуется предварительное исследование пациента на наличие аллергии на лекарственные средства. При возможности такой анализ позволит выявить источник потенциальной угрозы и назначить правильное лечение.
Противовирусные и антибактериальные препараты
Основные причины лимфаденита связаны с инфекцией. Использование противовирусных и антибактериальных средств помогает быстро справиться с воспалением лимфоузлов. Чтобы понять, какие именно необходимы препараты, врач проводит обследование. Лабораторные данные позволяют определить не только тип инфекции, но и то, какой антибиотик окажется наиболее эффективным.
Противовирусные средства
Иногда вирусная инфекция вызывает воспаление лимфатических узлов. Помочь организму справиться с болезнью в такой ситуации можно, используя противовирусные препараты. Хорошо, если лекарство будет проявлять дополнительно иммуномоделирующий эффект.
Гроприносин, изоприносин помогают повысить иммунитет и подавить развитие вирусов герпеса (вирус Эпштейна-Барр, простой герпес). Ремантадин, арбидол, циклоферон, кагоцел, амиксин хорошо справляются с вирусами, вызывающими острые респираторные заболевания и грипп.
Антибактериальные средства
Инфекция, вызванная болезнетворными бактериями, чаще всего становится причиной увеличения лимфоузлов и развития воспалительного процесса. Для устранения лимфаденита в таких ситуациях врач рекомендует пить антибиотики. Если заболевание протекает тяжело, антибактериальные средства могут назначаться в виде инъекций.
Стафилококковую, стрептококковую инфекцию лучше всего подавляют антибиотики пенициллинового ряда: амоксициллин (оспамокс, грамокс, флемоксин солютаб, аугментин), бензилпенициллин, ампициллин. Эти антибактериальные препараты принимают курсом в 5-7 дней. Иногда требуется более продолжительное лечение.
Цефалоспорины эффективно уничтожают инфекцию, позволяя снизить проявление воспалительного процесса в лимфатической системе. Супракс, цедекс, цефипим относятся к последним поколениям цефалоспоринов, поэтому обладают меньшей выраженностью побочных действий на фоне высокой эффективности. Для детей антибиотики выпускаются в форме суспензий (цедекс, супракс).
Кларитромицин (клабакс, фромилид), азитромицин (сумамед, хемомицин, зи-фактор), ровамицин можно использовать курсом в 3-5 дней. Сумамед, клацид, вильпрафен и другие представители макролидных антибиотиков помогают быстро справляться с лимфаденитом, вызванным бактериальной инфекцией.
Ципрофлоксацин (цифран, ципролет), линкомицин, доксициклин (юнидокс солютаб) относятся к разным группам антибиотиков и помогают устранять инфекцию при лимфадените. Ципролет, норбактин, офлоксин используют в тех случаях, когда инфекция поражает мочевыводящую систему, верхние дыхательные пути. Лимфаденит, вызванный воспалением мягких тканей полости рта, лучше всего лечить доксициклином, линкомицином.
Используя антибиотики, важно соблюдать рекомендованные дозы и продолжительность лечения. Рационально, если в медицинском учреждении проведут тест на определение эффективности антибактериального препарата
Что делать в домашних условиях?

Главный принцип любого медика — не навреди — должен стать правилом № 1 и для тех, кто интересуется вопросами, какие антибиотики принимать при воспалении лимфоузлов на шее и можно ли обойтись домашними способами лечения.
Это значит, что даже лечение в домашних условиях должно быть предварительно согласовано с врачом
А еще важно запомнить, чего в домашних условиях категорически нельзя делать с воспаленными лимфоузлами на шее. Запрещается:
- ставить горячие компрессы, делать йодную сетку или как-либо еще прогревать лимфоузел;
- массировать или растирать припухлость;
- принимать внутрь сомнительные «народные средства»;
- при явных признаках нагноения — пытаться вскрыть гнойник.
Все вышеперечисленное и в самом деле может нанести серьезный вред здоровью, привести к необходимости хирургического вмешательства и непредсказуемым осложнениям.
Хронический неспецифический лимфаденит
При вялотекущих или рецидивирующих воспалительных заболеваниях, например, хроническом тонзиллите, воспалительных заболеваниях зубов, а также в результате слабовирулентной микрофлоры возможен хронический неспецифический лимфаденит. Так же хронический неспецифический лимфаденит может являться следствием острого лимфаденита, когда воспаление в лимфатических узлах не прекращается, а принимает форму хронического заболевания. Переход хронического воспаления лимфатических узлов в гнойную фазу заболевания происходит достаточно редко и такие воспаления носят продуктивный характер. Латентная инфекция при обострениях провоцирует гнойное расплавление лимфатических узлов. Проявление симптомов хронического неспецифического лимфаденита характеризуется увеличением лимфатических узлов. При пальпации они плотные на ощупь и малоболезненные, спаек между ними или окружающими тканями нет. По мере разрастания в лимфатических узлах соединительных тканей происходит уменьшение их размеров. Бывают случаи, когда выраженное разрастание соединительных тканей и сморщивание лимфатических узлов провоцирует лимфостазы, отеки, расстройство лимфообращения и даже слоновость. Необходимо дифференцировать хронический неспецифический лимфаденит и увеличение лимфатических узлов при других заболеваниях, таких как, сифилис, лимфогранулематоз, дифтерия, грипп, туберкулёз, злокачественные образования. Целесообразно проводить диагностику хронического неспецифического лимфаденита основываясь на объективной оценке всех клинических признаков болезни. В случае, когда возникают сомнения, возможно проведение пункционной биопсии лимфатических узлов или гистологическое исследование полностью удаленного лимфатического узла
Это очень важно при проведении дифференциальной диагностики хронического лимфаденита и злокачественных образований и их метастазов
В большинстве случаев хронический неспецифический лимфаденит имеет благоприятный прогноз. Как правило, исход заболевания проявляется рубцеванием. Соединительная ткань замещает лимфоидную ткань, лимфатический узел уменьшается в своих размерах, становится плотным на ощупь.
[], [], [], [], []
Лечение хронического лимфаденита
Лечение хронического лимфаденита целесообразно начинать с устранения первопричины инфекционного воспаления лимфатических узлов. Если хронический лимфаденит имеет признаки стоматогенного или однотогенного возникновения, специалистом проводится вмешательство направленное непосредственно на ликвидацию очагов инфекционного воспаления. Одновременно с этим проводится ликвидация воспалительного процесса в лимфатических узлах. Обычно практикуется применение антибиотиков широкого спектра воздействия, а так же применение общеукрепляющих, антигистаминных и десенсибилизирующих медикаментов. С целью активного противодействию воспалительным процессам необходимо принимать лекарственные препараты уже на первых стадиях развития заболевания. Наиболее эффективны в таких случаях такие препараты как флемоксин, цефтриаксон, амоксициллин, цефтазидим, ампициллин.
Прием флемоксина проводится внутренне независимо от приема пищи, взрослым и детям старше 10-ти лет дозировка составляет — 500 мг трижды в сутки, детям от 3-х до 10-ти лет – 250 мг трижды в сутки, детям до 3 лет – 125 мг трижды в сутки.
Цефтриаксон вводят внутримышечно и внутривенно. Суточная дозировка препарата для взрослых и детей старше 12-ти лет составляет 1,0 -2,0 грамма в сутки или 0,5-1,0 грамм через 12 часов. При необходимости , в случаях инфицирования умеренно чувствительными патогенами, суточная дозировка может быть увеличена до 4,0 грамм. Суточная доза для новорожденных составляет 20-50 мг, при этом дозу 50 мг не рекомендуется превышать, в виду неразвитой ферментной системой. Детям до 12-ти лет рекомендована доза 20 – 75 мг в сутки.
Прием амоксициллина проводится внутренне, дозировка препарата индивидуальна по состоянию тяжести инфекционного воспаления. Рекомендованная суточная дозировка для взрослых и детей старше 10-ти лет составляет – 500 мг трижды в сутки. При осложненных случаях максимальная дозировка может быть увеличена до 3000 мг в сутки. Детям до 2-х лет рекомендована дозировка – 20 мг трижды в день, от 2-х до 5-ти лет суточная дозировка составляет 125 мг трижды в день, от 5-ти до 10-ти лет суточная дозировка рекомендована в количестве – 250 мг трижды в день.
Цефтазидим вводится внутримышечно и внутривенно. Дозировка цефтазидима для новорожденных и грудных детей до 2-х месяцев составляет – 25-50 мг дважды в сутки. Детям от 2-х месяцев до 12-ти лет препарат рекомендован в дозировке 50-100 мг три раза в сутки. При ослабленном иммунитете или тяжелом инфекционном воспалении возможно увеличение дозировки до 150 мг трижды в сутки. Взрослым и детям старше 12-ти лет рекомендована дозировка — 1,0 грамм через 8 часов или 2,0 грамма каждые 12 часов.
Ампициллин принимают внутренне примерно за час до еды. Суточная дозировка препарата назначается индивидуально и зависит от степени инфекционного воспаления. Взрослые и дети старше 10-ти лет – 250-500 мг через каждые 6 часов. При этом суточная доза может быть увеличена до 6 мг. Для детей суточная дозировка составляет 100 мг в 6 приемов. Продолжительность курса лечения составляет от недели до двух недель и зависит от локализации инфекции и степени её развития.
Лечение хронического лимфаденита предполагает обязательное включение курса физиотерапевтических процедур. Некоторые случаи при хроническом лимфадените требуют хирургического вмешательства, которое предполагает абсцедирование воспаленного лимфатического узла. Лечение ранних стадий хронического лимфаденита возможно проведением физиотерапевтических процедур, например, электрофореза, компрессов с димексидом. Одним из новых методов физиотерапевтических процедур, является облучение лазерным лучом гелей неонового действия. Лечение хронического лимфаденита целесообразно сочетать с повышением иммунологической реакции организма в целом. Для этого применяют лекарственные препараты по типу метилурацила, пентоксила, пантокрина, элеутерококка.
Метилурацил принимают внутренне после еды или же во время еды. Дозировка для взрослых составляет — 0,5 грамма четыре раза в сутки. В отдельных случаях, при необходимости, можно увеличить количество приемов до шести раз. Дозировка для детей до 8 лет составляет – 0,25 грамма в сутки, для детей старше 8 лет – 0,25-0,5 грамм в сутки. Курс лечения длится около сорока дней.
Пентаксил и пантокрин принимают внутренне, исключительно после еды. Дозировка для взрослых составляет 0,2-0,4 грамма не более четырех раз в сутки, детская дозировка составляет 0,2 грамма в сутки.
Элеутерококк является биологически активной добавкой, дозировка его составляет одну — две капсулы дважды в день – утром и вечером.
Какими антибиотиками проводят эмпирическое лечение лимфаденита?
Антимикробная терапия при воспалении лимфоузлов разделяется на:
- общую антибиотикопрофилактику перед хирургическим лечением;
- специфическое лечение основного заболевания.
Общая терапия
Прикрытие антибиотиками при гнойном воспалении лимфоузлов проводят для предупреждения септических осложнений и дальнейшего рецидива воспалительного процесса.
Используются препараты с максимально широким спектром действия против гноеродной флоры.
| Название препарата | Доза | Длительность применения | |
| взрослые | дети | ||
| ЦефазолинВысокоэффективен против стафило- и стрептококков. Не действует на синегнойную палочку. | 1 г | 50 мг/кг | Однократно за час до хирургического вмешательства. При обширной инфильтрации (флегмона) и большом объёме операции дополнительно вводят 0,5-1 г во время вмешательства+ каждые 6 часов в течение суток. |
|
Комбинация Цефуроксима и Метронидазола Спектр действия при совместном применении охватывает грамположительную и грамотрицательную флору, анаэробов и простейших. Не эффективно против синегнойки. |
Цефуроксим-1,5-2,5 г Метронидазол-500 мг |
Цефуроксим— 30 мг/кг Метронидазол— 20-30 мг/кг |
Вводится внутривенно за 1 час до операции. Возможно повторное введение через 6 и 12 часов. |
|
Ванкомицин Действует на стафило-, стрепто-, энтерококки. Клостридии, устойчивые к пенициллину пневмококки. |
1 г | 10-15 мг/кг | Вводится однократно за 2 часа до операции. Минимальная продолжительность введения 1 час (внутривенно капельно). Скорость введения должна быть не более 10 г/мин. |
Можно ли мазать лимфоузлы «Звездочкой»

Если увеличиваются шейные лимфоузлы, то мазать их «Звездочкой» можно только в том случае, когда точно известно, что нет гнойных образований. Так как это средство обладает разогревающим эффектом, то при наличии гноя оно может только ухудшить ситуацию.
Следует также убедиться в отсутствии аллергии на это средство, так как его натуральный растительный состав может спровоцировать аллергические реакции.
Если иных противопоказаний к применению этой мази нет, то средство наносят перед сном легкими массажными движениями, без нажима. Шею можно укутать шарфом.
 Антибиотики при бурсите локтевого сустава лечение
Антибиотики при бурсите локтевого сустава лечение Антибиотики при воспалении суставов и костей названия
Антибиотики при воспалении суставов и костей названия Воспаление лимфоузлов на шее
Воспаление лимфоузлов на шее

 Увеличение лимфоузлов на шее с одной стороны
Увеличение лимфоузлов на шее с одной стороны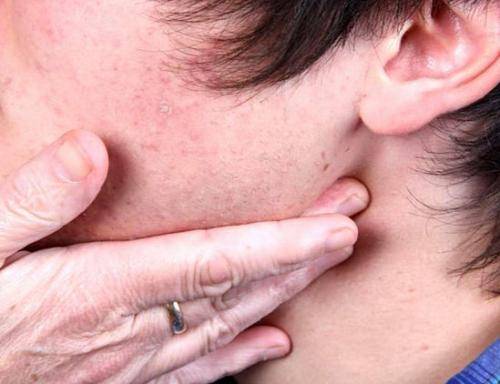 Продуло шею и увеличился лимфоузел
Продуло шею и увеличился лимфоузел Титце шенк полупроводниковая схемотехника
Титце шенк полупроводниковая схемотехника Болит шея спереди. причины болей в передней части шеи, в области гортани, щитовидной железы, мышц шеи, лимфоузлов. что делать при этих болях? почему болит горло?
Болит шея спереди. причины болей в передней части шеи, в области гортани, щитовидной железы, мышц шеи, лимфоузлов. что делать при этих болях? почему болит горло?