Содержание
- 1 Виды пластики и принцип выполнения
- 2 1-й этап реабилитации
- 3 Показания к проведению операции
- 4 Физиотерапевтические процедуры
- 5 Как разработать колено после операции: способы
- 6 2-й этап реабилитации
- 7 Использованная литература
- 8 На что нужно обратить внимание после хирургического лечения разрыва крестообразной связки?
Виды пластики и принцип выполнения
Лечебная пластика ПКС в современной медицине может выполняться разными способами. Метод определяет врач-ортопед, исходя из возможностей и клинических рекомендаций.
В данный момент существует 3 вида артропротезирования ПКС:
- Аутотрансплантация;
- Аллотрансплантация;
- Пластика по методу «Легамис».
Аутотрансплантация
Метод восстановления целостности крестообразной связки посредством собственных тканей пациента. Донорами в данном случае могут выступать:
- сухожилия четырехглавой мышцы бедра;
- сухожилия надколенника.
Суть операции заключается в санации операционного поля от деструктированных сухожильных волокон и вживлении полученного трансплантата путем фиксации лоскута к бедренной и большеберцовой костям саморазлагающимися биосовместимыми винтами.
Донорская область при этом никак не страдает. Физиологическое состояние органа-донора восстанавливается самостоятельно в кратчайшие сроки.
Данный метод является самым распространённым, так как зарекомендовал себя минимальными случаями отторжения и быстрой реабилитацией в послеоперационном периоде.
Аллотрансплантация
Аутотрансплантация — самый распространённый метод восстановления целостности крестообразной связки
Метод эндопротезирования с использованием чужеродных волокон. Донором может выступать другой человеческий организм. Принцип операции абсолютно такой же, как и при аутотрансплантации.
Непопулярность данного метода связана с достаточно высоким процентом отторжения чужеродных тканей.
Пластика по методу «Легамис»
Метод, разработанный немецкими врачами-ортопедами. В Германии чаще всего медики прибегают именно к данному способу восстановления сухожильного крестообразного аппарата колена. Суть процедуры нацелена на активацию собственных регенерирующих функций организма.
Операция проводится путем соединения разорванных волокон синтетической лигирующей нитью. Полиэтиленовая нить крепится к гипоаллергенной стальной втулке, что создает надежную фиксацию конструкции и способствует благоприятным условиям регенерации тканей.
Проведенные именно в этот период процедуры будут гарантировать наиболее благоприятные условия для естественного сращения разрыва связки.
1-й этап реабилитации
Специалистами традиционно применяется классический реабилитационный курс после устранения травм ПКС (передней крестообразной связки), состоящий из пяти этапов, имеющих различные цели.
Так, после достижения определенных результатов, восстановительные процедуры переходят на следующий «уровень». В среднем процесс занимает около полугода (24 недели).
В ходе первого этапа, который продолжается в течение четырех недель, главной задачей является минимизация болевых ощущений пациента, а также отека в суставе. Кроме того, благодаря проводимым процедурам, удается восстановить контроль над бедренными мышцами, а затем и улучшить проприорецепцию сустава, увеличить пассивный диапазон его движений.
Обычно после завершения этого этапа пациент уже может передвигаться без костылей.
Стоит отметить, что после проведения оперативного вмешательства в ПКС, крайне сложным является процесс «включения» внутренней части четырехглавой бедренной мышцы. Это логичный итог атрофии, которая имела место быть перед проведением реконструкции. Не стоит забывать и о том, что негативное влияние оказывает операционная травма, и, соответственно, последующая иммобилизация.
Чтобы восстановить оптимальную чувствительность медиальной головки данной бедренной мышцы, специалисты назначают электростимуляцию, а так же массаж. Он положительно влияет на периферическое кровообращение, увеличивает сократительные возможности мышцы.
Практически всем пациентам для достижения наилучших результатов назначается курс общеукрепляющих физических упражнений.
Показания к проведению операции

Артроскопия передней крестообразной связки сустава — наиболее надежный и эффективный метод устранения полученных травм. В ходе проведения вмешательства, разрушенные волокна замещаются трансплантатом донорского или искусственного материала.
Подобные элементы обладают высокими прочностными качествами. Преимущество оперативного вмешательства состоит в коротком периоде восстановления и не высоком риске развития осложнений.
Хирургические инструменты и камера вводятся через проколы. На коже после проведения операции остаются небольшие рубцы.
Проведение операции рекомендовано в следующих случаях:
- отрыв мягких тканей в месте их крепления к кости;
- продольный разрыв;
- отсутствие эффективности медикаментозной терапии;
- застарелые травмы, провоцирующие появление боли в суставах;
- послеоперационные осложнения.
Материал для подготовки трансплантата для пластики ПКС, получают из четырехглавый бедренной мышцы. Имплант редко отторгается организмом. При заборе тканей не нарушается работа отделов опорно-двигательного аппарата.
Подобное хирургическое вмешательство запрещено при развитии у пациента каких-либо сопутствующих заболеваний.

На этапе обследования врач может сопоставить риски и подберет оптимальный метод лечения. К стойким противопоказанием относят контрактуру колена.
Сращение частей сустава не позволяет проводить подобное вмешательство. При разрыве связок пластика не назначается пациентам с заболеваниями сердечнососудистой системы, печени и почек.
Аллергические реакции на анестезию не являются противопоказанием к проведению вмешательства. В таком случае пациенту следует дополнительно получить консультацию анестезиолога-реабилитолога и подобрать другой препарат.
При атрофии сухожилий четырехглавой мышцы трансплантат может быть изготовлен из других материалов, например донорских тканей. Вмешательство не проводят при гнойничковых высыпаниях на кожном покрове. В таком случае манипуляция может быть осуществлена лишь после проведения требуемого лечения.
Как может быть получено повреждение

Повреждение структур происходит под влиянием травм различной степени тяжести. Подобное действие может стать причиной отрыва разрыва или растяжения связок.
К группе риска получения травм передней крестообразной стенки относятся следующие пациенты:
- женщины;
- лица преклонного возраста;
- пациенты, страдающие остеопорозом;
- лица с нарушением минерального обмена;
- пациенты с расстройством белкового обмена;
- лица, страдающие системными заболеваниями.
Пластика передней крестообразной стенки часто назначается после получения прямого удара по суставу. При возникновении травмы в области коленного сочленения прослеживается боль. Непосредственно после получения повреждения следует обратиться к специалистам и убедиться в целостности внутрисуставных структур.
На какие симптомы стоит обратить внимание.
Комплексную диагностику сможет провести только специалист. О разрыве связок могут свидетельствовать такие симптомы как:
- интенсивная боль в колене;
- затрудненность осуществления опоры на ногу;
- отек тканей;
- нестабильность голени;
- скопление крови в полости сустава.
Перечисленные признаки не являются специфическими и могут проявляться при других травмах.
Диагностика

Пациент, получивший травму должен обратиться в травмпункт. На начальном этапе специалист проводит осмотр конечностей и использует тесты, способные подтвредить разрыв связки.
Полученные технические данные могут быть подтверждены в ходе рентгенографии коленного сустава. Стоит заметить, что рентген не позволяет получить полную картину травмы. В большинстве случаях для получения точной картины используют магнитно-резонансную томографию. Такой метод позволяет визуализировать связки колена и обнаружить повреждения.
Физиотерапевтические процедуры
Вам пропишут физиотерапевтические процедуры:
- лечение лазером;
- электромиостимуляция;
- УВЧ-лечение;
- экстракорпоральная УВТ (ударно-волновая терапия);
- ионогальванизация;
- магнитотерапия;
- горячее парафинолечение (только на поздних стадиях!).

Электростимуляция один из вариантов физиотерапии.
ЛФК и физиотерапия поможет:
- снятия спазмов с напряженных мышечных структур и повышения тонуса ослабленных и атрофированных мышц;
- активизации микроциркуляции и кровотока в нижней конечности;
- стимулирования обмена веществ в суставных структурах;
- купирования болезненных проявлений и отеков.
Как разработать колено после операции: способы
Сразу по истечении 12-24 часов после операции на протяжении 3-7 суток вам порекомендуют выполнять в положении лежа облегченного вида тренировки. Частоту повторений и суточное количество занятий определяет специалист.
Осторожно оторвать от постели проблемную ногу, приподняв ее на расстояние 20 см от поверхности. Здоровая нога в это время согнута в колене
Удержать позицию приподнятой ноги 5 секунд, затем аккуратно вернуть конечность в исходное положение.
Работайте плавно.
Слегка согнув обе ноги (опора на пятки), произвести напряжение мышц бедра. На счет десять расслабиться.
Руки вдоль тела, торс расслаблен.
Выполнять изометрическое сокращение ягодичных мышц с удерживанием напряжения до 5-8 сек.
Выполняйте до легкого жжения.
Лежа на спине, подложив под стопу валик, сделанный из полотенца, производить надавливание на него, пытаясь согнуть ногу. Через 5 секунд расслабиться. Напрягаться будут связки подколенной зоны и мышечные структуры голени.
Главное не усилие, а плавность увеличения нагрузки.
Ноги лежат ровно на постели. Делать движения стопами к себе и от себя, при этом пятку не отрывать от поверхности. Полезно поочередно раздвигать ноги в стороны, скользя по простыне. Выполнять очень медленно.
Щадящие занятия постепенно дополняются более сложными упражнениями. Приведем примеры некоторых из них.
Стать у стены или возле стула, чтобы подстраховывать себя. Медленно поднять больную конечность в выпрямленном состоянии вперед. Достигнув угла в 45 градусов, держите прямую ногу на весу секунд 5, так же плавно возвратите ее в исходную позицию. На забывайте про опору для рук.
- Выполнить аналогичную задачу, как та, которая описана выше, но только с обращенной кнаружи стопой.
- Держась за спинку стула, отвести конечность в сторону (без рывков!), приподнимая ее на небольшое расстояние. На несколько секунд задержаться и вернуться в и.п. Следите за балансом.
- Лечь на спину, подложить под оперированное колено валик. С опорой на валик выпрямить ногу. Около пяти секунду удерживайте позицию выпрямленной ноги, потом потихоньку возвратитесь в изначальное положение. Плавность выполнения — залог отсутствия травм.
По истечении 2-3 недель переходят к активным тренировкам, где уже будут присутствовать занятия следующего типа:
- полуприседы возле стула (угол сгибания коленей не превышает 90 градусов); Старайтесь опираться на всю площадь стопы.
- тренировки на растяжку, например, сгибание ноги с захватом ступни рукой и подтяжкой ее к ягодицам; Если при этом подать таз вперед, то эффект растяжения увеличится.
- выполнение задач на сопротивление с использованием реабилитационного эспандера или резинового жгута; Упражнений со жгутом можно придумать много.
- зашагивание (переднее и боковое) на степ-платформу с перенесением веса тела на ногу, которую оперировали, и с дальнейшим ее выпрямлением; Чередуйте ноги при выполнении этого упражнения.
- занятия на велотренажере, используя легкий режим сопротивления педалей, постепенно увеличивая его до среднего, тяжелого. Это лучший снаряд для реабилитации.
- ходьба на беговой дорожке, начинают с медленного темпа и 10-минутного хождения, в дальнейшем постепенно наращивают скорость и время;
- занятия аквагимнастикой и плаванием в бассейне. Мы рекомендуем заниматься в бассейне пожизненно.
Реализовывая физические задачи, прислушивайтесь к собственным ощущениям: вы должны контролировать порог допустимой боли, не позволяя ему усиливаться. Перегрузка недопустима! Неоптимизированные нагрузки спровоцируют болезненный отек, сколько он продержится, зависит от степени причиненного вреда уязвимым коленным структурам. Но самое печальное, отечность и боль станут тормозить процессы восстановления, препятствовать нормальной разработке сустава, увеличивать сроки до вашего окончательного выздоровления.
2-й этап реабилитации
Решение о переходе ко второму этапу реабилитации принимается на основании результатов, достигнутых в течение первых 4-х недель, и лишь в том случае, если поставленные врачом цели были успешно реализованы.
Начиная ориентировочно с четвертой недели, принимается комплекс мер, направленных на абсолютное устранение отека, а также восстановление полного диапазона движений. При этом не менее важными задачами являются:
- улучшение силы бедренных мышц;
- улучшение проприорецепции сустава, а также его баланса;
- достижение стабильности, т. е. контроля, в процессе ходьбы.
Необходимо понимать тот факт, что самым сложным и одновременно с тем важным является период, связанный с восстановлением нормальных функций прооперированных конечностей, что занимает около 4-х месяцев. И в данном случае в расчет берется тот факт, что восстановленными должны быть:
- амплитуда движений;
- выносливость и сила мышц;
- опорность травмированной ноги.
Наиболее значимой на этом этапе является лечебная гимнастика, которая включает в себя традиционную и водную физкультуру, а точнее – упражнения, улучшающие подвижность коленного сустава, стабильность разгибательного аппарата и т. д.
Помимо этого пациентам назначается курс массажа (ручного и подводного) и интенсивная электростимуляция.
Использованная литература
- Bollen S. Epidemiology of knee injuries: diagnosis and triage.2000 , Br J Sports Med. vol.34, pp.227–228
- Ebstrup JF, Bojsen-Moller F. Anterior cruciate ligament injury in indoor ball games.2000 , Scand J Med Sci Sports. vol.10, pp.114–116
- Heijne A, Axelsson K, . Werner S, Biguet G. Rehabilitation and recovery after anterior cruciate ligament reconstruction: patients’ experiences.2008 , Scand J Med Sci Sports. vol.18, №3, pp.325-335
- Hootman J.M., Dick R., Agel J. Epidemiology of Collegiate Injuries for 15 Sports: Summary and Recommendations for Injury Prevention Initiatives.2007 , J Athl Train. vol.42, N.2, pp.311–319
- Krosshaug T, Slauterbeck JR, Engebretsen L, Bahr R. Biomechanical analysis of anterior cruciate ligament injury mechanisms: three-dimensional motion reconstruction from video sequences.2007 , Scand J Med Sci Sports. vol.17, pp.508–519
- Miller GK. Acute knee and chronic ligaments injuries.
- Steckel H., Starman J. S., Baums M. H., Klinger H. M., Schultz W., Fu F. H. Anatomy of the anterior cruciate ligament double bundle structure: a macroscopic evaluation.2007 , Scand J Med Sci Sports. vol.17, pp.387–392
- Спортивные травмы. Клиническая практика предупреждения и лечения / под общ. ред. Ренстрёма П.А.Ф.Х. — Киев, «Олимпийская литература», 2003.
- Травматология и ортопедия /Руководство для врачей. В 3-х томах /под ред. Шапошника Ю.Г.- М.: «Медицина», 1997.
На что нужно обратить внимание после хирургического лечения разрыва крестообразной связки?
Сразу после операции разрыва крестообразной связки колено должно находиться в приподнятом положении. Кроме того, на колено следует наложить охлаждающий компресс. Примерно через 10 дней после операции снимаются швы, после чего Вы сможете принять душ.
Во избежание возможных осложнений колено должно находится в состоянии покоя примерно 6 недель. На это время Вам выписывается больничный и выдаются локтевые костыли. Профилактика тромбоза во время невозможности осуществления полноценных нагрузок на колено является необходимой процедурой. Для предотвращения потери мышечной массы и сохранения природных функций коленного сустава проводится курс физиотерапии.
Вы можете планировать обратный полет домой не раньше, чем через 10 дней. Однако мы рекомендуем покинуть клинику не менее чем через две недели.
- Стационарное лечение: 3–4 дня
- Рекомендуемый срок пребывания в клинике: 10–14 дней
- На когда бронировать обратный билет: 10 дней после операции
- Когда рекомендуется покинуть клинику: через 2 недели
- Когда можно принять душ: через 10 дней
- На сколько выдается больничный: 6–8 недель (в зависимости от профессиональной деятельности)
- Когда снимаются швы: через 10 дней
- Амбулаторная физиотерапия: 2 недели
- Когда разрешается снова сесть за руль: через 6 недель
- Легкая спортивная активность: 3-6 месяцев после операции
- Привычные занятия спортом: спустя 9 месяцев

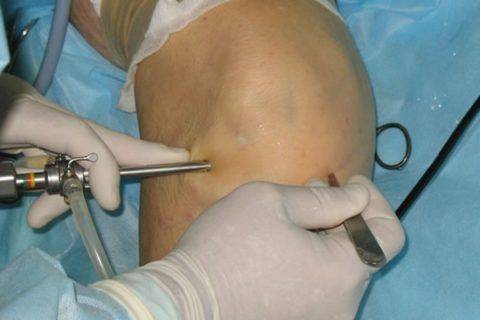 Как и зачем проводится пластика передней крестообразной связки коленного сустава?
Как и зачем проводится пластика передней крестообразной связки коленного сустава? Как обнаружить и вылечить растяжение связок коленного сустава?
Как обнаружить и вылечить растяжение связок коленного сустава?

 Разрыв передней крестообразной связки коленного сустава: причины, симптомы, диагностика, лечение, сроки восстановления
Разрыв передней крестообразной связки коленного сустава: причины, симптомы, диагностика, лечение, сроки восстановления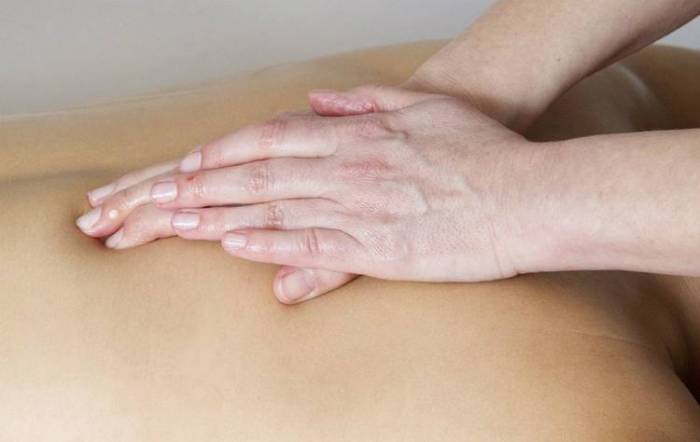 Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава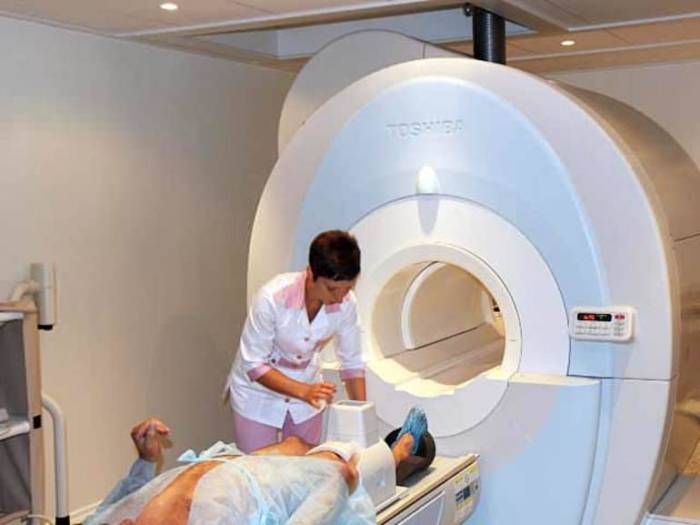 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава