Содержание
- 1 УЗИ сустава пальца руки
- 2 Переломы дистального метаэпифиза плечевой кости. Классификация, клиническая картина, диагностика, лечебная тактика.
- 3 Лечение перелома
- 4 Возможные осложнения
- 5 Диагностика
- 6 Процесс выздоровления
- 7 Диагностика
- 8 Лечение
- 9 Хирургическое лечение
- 10 ВИДЕО: Шина при переломах
- 11 Управление
- 12 Анатомия
- 13 Проекты по теме:
- 14 Переломы хирургической шейки плечевой кости
- 15 Факторы повреждения, виды травм
- 16 Перелом проксимального отдела плечевой кости
- 17 Процесс выздоровления
УЗИ сустава пальца руки
Переломы дистального метаэпифиза плечевой кости. Классификация, клиническая картина, диагностика, лечебная тактика.
Классификация.
По механизму травмы различают
разгибательные, возникающие при падении
на вытянутую руку, и сгибательные — при
падении на локоть резко согнутой руки.
Клиника.
Вслед
за травмой появляются боль и нарушение
функций конечности Деформация локтевого
сустава и нижней трети плеча, рука
согнута в локтевом суставе, переднезадний
размер нижней трети плеча увеличен,
локтевой отросток смещен кзади и кверху,
над ним имеется западение на коже.
Движения в локтевом суставе болезненны.
Диагностика.
Осмотр
и физикальное обследование.
При попытке активных и пассивных
движений возможна крепитация, ощущаемая
пациентом или исследующим. Локтевой
сустав деформирован, значительно
отёчен.
Инструментальные
исследования.
—
Сгибательный перелом. Рентгенограмма
дистального конца плеча в двух проекциях
определяют перелом. Линия излома идёт
над мыщелком косо снизу и сзади, кпереди
и кверху. Центральный отломок смещён
кзади и кнутри, периферический —
кпереди и кнаружи. Угол между отломками
открыт кпереди и кнутри.
—
Разгибательный перелом. Рентгенограмма
— периферический отломок смещается
кзади и кнаружи, центральный — кпереди
и кнутри. Линия излома идёт спереди и
снизу — кверху и кзади. Сгибатели
предплечья прижимают периферический
отломок к центральному. Мышцы плеча
смещают отломки по длине.
Лечение.
Консервативное
лечение.
Сгибательный
перелома.
Местное или общееобезболивании и
закрытая ручная репозиции. Производят
тракцию по продольной оси конечности,
периферический отломок смещают кзади
и кнутри. Репозицию выполняют на
разогнутой в локтевом суставе конечности.
После сопоставления отломков предплечье
сгибают под углом 90-100° и фиксируют
лонгетой по Турнеру на 6-8 нед, затем
лонгету делают съёмной и оставляют
ещё на 3-4 нед.
Разгибателъный
перелом. После
обезболивания выполняют ручную репозицию.
Конечность сгибают в локтевом суставе
под прямым углом для расслабления мышц
и производят тракцию по продольной
оси. Периферический отломок смещают
кпереди и кнутри. Накладывают лонгету
по Турнеру на согнутую в локтевом суставе
руку под углом в 60-70°. Производят
контрольную рентгенографию. Срок
иммобилизации такой же, как и при
сгибательном переломе.
При
неудачной репозиции применяют скелетное
вытяжение за локтевой отросток на
отводящей шине в течение 3-4 нед. Затем
накладывают гипсовую лонгету. Следует
помнить, что в период вытяжения конечность
должна быть согнута в локтевом суставе
под углом 90-100° при сгибательном переломе,
под углом 60- 70° — при разгибательном.
Вместо
скелетного вытяжения для этапной
репозиции и последующего удержания
отломков можно использовать аппарат
внешней фиксации.
Оперативное
лечение
проводят в случаях, когда все попытки
сопоставления отломков оказались
безуспешными. Открытую репозицию
завершают скреплением отломков с помощью
пластин, болтов и других при
способлений. Накладывают гипсовую
лонгету на 6 нед, затем назначают съёмную
иммобилизацию ещё на 2-3 нед.
Трудоспособность после консервативного
и оперативного лечения надмыщел- ковых
переломов плеча восстанавливается
через 10-12 нед.
Лечение перелома
В зависимости от характера травмы, лечение специалист подбирает для каждого пациента индивидуально. При неосложненном переломе верхняя конечность должна быть зафиксирована, на нее и на туловище накладывают гипсовую лангетку. Носить ее нужно на протяжении 1-2 месяца.
При переломах со смещением больному проводят вправление (репозицию). Это сопровождается болевым синдромом, и перед манипуляцией должна проводиться местная анестезия.
Сложные повреждения лечатся хирургическим методом, с использованием общего наркоза. В качестве фиксаторов используются конструкции, которые способны значительно сблизить костные отломки. Фиксаторы демонтируются через несколько месяцев ношения при условии правильного срастания отломков.
Возможные осложнения
Повреждение лучевого нерва. Нерв проходит по спиральной борозде, расположенной на плечевой кости, и иннервирует мышцы-разгибатели плеча, предплечья, кисти.
Чаще происходит парез – частичное нарушение функции. Может развиваться полный паралич.
Признаки нарушения функции лучевого нерва:
- Нарушение разгибания в локтевом, лучезапястном суставе, в суставах пальцев;
- Рука имеет характерное положение: она постоянно согнута;
- Не получается ухватить пальцами разные предметы;
- Нарушена чувствительность кожи по задней поверхности плеча, предплечья, кисти;
- Если ничего не предпринимать – со временем в мышцах, иннервируемых пораженным нервом, начинает развиваться атрофия.
Лечением этого осложнения занимается невролог. Поврежденный нерв пытаются восстановить с помощью лекарственных препаратов, витаминов, физиопроцедур.
Ложный сустав. Если между отломками ущемлен кусок мышцы или другой мягкой ткани, они не могут срастись. Сохраняется патологическая подвижность, как будто появился новый сустав. Требуется хирургическое лечение.
Диагностика
Пострадавший должен быть немедленно доставлен в травмпункт, где его осматривает врач-травматолог. Он ощупывает область поврежденного сустава и выявляет некоторые специфические симптомы:
При постукивании по локтю или нажатии на него боль значительно усиливается.
Во время ощупывания области сустава возникает характерный звук, напоминающий лопающиеся пузырьки – это острые края отломков задевают друг о друга.
Травматолог берет плечо пострадавшего своими руками и осуществляет разные движения. Он пытается почувствовать пальцами, какие части кости смещаются, а какие остаются на месте.
Если одновременно с переломом имеется вывих – при ощупывании плечевого сустава врач не обнаруживает головку плеча на её привычном месте.
Окончательный диагноз устанавливают после выполнения рентгеновских снимков: на них видно место повреждения, количество и положение отломков, наличие смещения.
Процесс выздоровления
Прогноз выздоровления зависит от сложности, степени и вида травмы. При ушибах без смещения нормальное функционирование плеча восстанавливается через 60 – 90 суток после терапии. Травма со смещением требует более долгого лечения. Полное выздоровление наступает через 3 – 6 месяцев.
Несвоевременное лечение приводит к плохим последствиям и осложнениям:
- Повреждается головка двуглавой мышцы (бицепс). Мышечные волокна расположены между большим и малым бугорком. При повреждении со смещением орган травмируется осколочными фрагментами. Показано хирургическое вмешательство (сшивание мышечных волокон).
- При неправильном закреплении и слабой репозиции конечностей бугорок не сращивается с собственными отломками. Восстановление невозможно. Назначается оперативные меры лечения – металлоостеосинтез. Соединение костных отломков пластинами, штифтами, винтами.
- Формируется оссифицирующий миозит. Заболевание характеризуется скоплением кальция, одеревенением мышц, крепящихся к бугорку. На начальных стадиях болезни применяется лазеротерапия.
- Развивается посттравматический артроз на фоне разрыва капсульно-связочного аппарата, ухудшения кровоснабжение сустава. Представленное осложнение часто возникает вследствие некачественной реабилитации.
К плохим последствиям травмы относится частичная или полная неподвижность плечевого сустава. Восстановлению работы конечностей помогает своевременная терапия, качественный реабилитационный процесс.
Диагностика
Предварительный диагноз можно поставить по жалобам пациента, наличию падения либо удара в анамнезе, данным осмотра. Для уточнения диагноза, выявления характера перелома, положения костных отломков проводится рентгенологическое исследование. Снимок делается в нескольких нестандартных проекциях. В сложных ситуациях необходима компьютерная томография.
Это исследование позволяет с точностью установить характер повреждения в ситуациях, когда отломки на рентгенограмме наслаиваются друг на друга, а выполнить исследование в нужной проекции технически невозможно вследствие ограничения подвижности конечности.
Лечение
Чрезмыщелковый перелом должен лечиться с применением комплекса мер. Сначала проводят репозицию отломков с последующей иммобилизацией. По показаниям производится хирургическая коррекция. Затем применяется медикаментозное лечение. Для восстановления функций пораженной конечности используется физиотерапия, массаж, ЛФК. Чрезмыщелковые переломы без смещения лечат амбулаторно, сложные переломы со смещением в специализированном отделении стационара.
Консервативный метод
При консервативном методе лечения проводится репозиция отломков с последующей иммобилизацией. Применяются три подхода в зависимости от разновидности повреждений надмыщелков.
Они заключаются в следующем:
- Больным с переломом без смещения отломков или минимальным смещением, не требующим вправления. Обездвиживают конечность наложением шины. Руку сгибают и подвешивают. В таком состоянии ее выдерживают две или три недели. К окончанию первой недели проводят рентген диагностику для выявления вторичного смещения фрагментов кости после снятия отека.
- Пациентам со значительным смещением костных фрагментов при нахождении плоскости перелома поперек кости для вправления отломков применяют закрытую ручную репозицию. Затем руку в согнутом положении фиксируют наложением гипсовой повязки. При этом проводится исключение поворотных, угловых и боковых смещений. Если они не будут устранены, острый конец отломка может сдвигаться в сторону локтя и травмировать близлежащие мягкие ткани. При допущении сращения костной ткани в случае ротации костных фрагментов, локтевой сустав не будет сгибаться. Репозицию проводят под наркозом.
- Больным со сложными смещениями отломков, скошенными плоскостями смещения отломков, кровотечениями, повреждениями нервов и неудачными вправлениями костных фрагментов в анамнезе проводят скелетное вытяжение. Они лечатся в стационаре. Скелетное вытяжение должно медленно нивелировать смещение. Для этого используются спицы Киршнера или скобы Маркса, которые устанавливаются в основании локтевого отростка. К ним подвешивается груз сначала массой два килограмма. Затем вес постепенно увеличивают до пяти килограмм. После на руку накладывают шину. На третий день вытяжения производят рентген контроль. Процедуру проводят две с половиной недели. После накладывают шину до полного заживления дефекта костной ткани.
Для лечения пациентов активно применяется медикаментозная терапия. Больному проводят обезболивание различными анальгетиками (Кетанов, Ксефакам, Анальгин). Используются НПВС (Мелоксикам, Лорноксикам, Диклофенак) для снятия отека. Для лучшего сращения перелома применяют витаминно-минеральные комплексы и препараты с хондроитином.
Оперативное вмешательство
При неуспешности консервативного лечения больного оперируют.
Показаниями к оперативному лечению являются:
- застарелые переломы;
- грубые ротационные смещения костных фрагментов;
- стойкие неврологические нарушения;
- значительная мышечная интерпозиция.
Выполняется открытая репозиция костных фрагментов под наркозом. При необходимости производится их укрепление металлическими конструкциями. Используется методика погружного остеосинтеза. Пластины удаляются спустя год.
Особенности лечения в детском возрасте
У ребенка сроки сращения чрезмыщелковых переломов сокращены по причине высоких регенеративных возможностей организма. Еще заживление этого повреждения у них ускоряет наличие зоны роста в месте излома. Несмотря на то, что переломы срастаются быстрее, относиться к ним надо серьезно. У детей чаще наблюдаются повреждения нервных структур с развитием стойких неврологических нарушений. При несерьезном отношении к лечению возможна инвалидизация малыша. При сложных внутрисуставных повреждениях лечение проводится в стационаре.
Хирургическое лечение
Встречаются переломы сустава плечевой кости, при которых невозможно избежать оперативного вмешательства. В частности, операция может потребоваться в следующих случаях:
- Невозможность проведения репозиции открытого типа, то есть вправления кости.
- После вправления кости отходят.
- Установлено повреждение корешков нервов.
- Мышечные ткани ущемлены отломками костей.
- Целостность сосудов кровеносной системы нарушена.
Чтобы восстановить естественное положение поврежденной кости и отломков, проводится операция по установке пластины, фиксирующей части тканей до их сращивания. При использовании аппаратов для правильного сращения костей, гипс не накладывается.
Если диагностируется перелом со смещением, проводится операция. Хирургическое вмешательство предполагает фиксацию отломков винтом или спицами, которые спустя несколько месяцев удаляются. В данном случае иммобилизация гипсом проводится на протяжении 4-6 недель, а общий период реабилитации может достигать трех месяцев.
ВИДЕО: Шина при переломах
Источник
Управление
Гартланд типа I
Переломы без смещения или с минимальным смещением можно лечить, используя шину выше локтя при сгибании на 90 градусов в течение 3 недель. Следует избегать использования ортопедической повязки и чрезмерного сгибания, чтобы предотвратить синдром компартмента и сосудистую недостаточность. Если варус в месте перелома составляет более 10 градусов по сравнению с нормальным локтем, рекомендуется закрытая репозиция и чрескожная фиксация с использованием усилителя рентгеновского изображения в операционной . В одном исследовании для детей, которым была сделана чрескожная фиксация, иммобилизация с использованием задней шины и перевязки для рук возобновляла активность раньше, чем иммобилизация с использованием воротника и слинга. Оба метода дают одинаковые оценки боли и уровня активности через две недели лечения.
Гартланд тип II
Переломы Gartland типа II требуют закрытой репозиции и гипсовой повязки при сгибании на 90 градусов. Чрескожное закрепление требуется, если для сохранения репозиции требуется сгибание более 90 градусов. Закрытая репозиция с чрескожным закреплением имеет низкий уровень осложнений. Закрытое сокращение может быть выполнено путем вытяжения вдоль длинной оси плечевой кости с небольшим сгибанием локтя. Полное разгибание локтя не рекомендуется, поскольку сосудисто-нервные структуры могут зацепиться за проксимальный фрагмент плечевой кости. Если есть подозрение, что проксимальный отдел плечевой кости проткнул плечевую мышцу, вместо этого следует проводить постепенное вытяжение через проксимальный отдел плечевой кости. После этого репозиция может быть выполнена за счет гиперфлексии локтя, а локтевой сустав надавлен вперед. Если дистальный фрагмент повернут внутрь, можно применить редукционный маневр с дополнительной нагрузкой на медиальный локоть с одновременной пронацией предплечья.
Гартланд типа III и IV
Гартланд III и IV нестабильны и склонны к нервно-сосудистым повреждениям. Таким образом, закрытая или открытая репозиция вместе с чрескожным закреплением в течение 24 часов является предпочтительным методом лечения с низкой частотой осложнений. Боковое вытяжение прямой рукой может быть безопасным методом лечения переломов Гартланда III типа. Хотя переломы Gartland типа III с заднемедиальным смещением дистального фрагмента могут быть исправлены с помощью закрытой репозиции и гипсовой повязки, переломы с заднебоковым смещением предпочтительно фиксировать чрескожным закреплением.
Чрескожное закрепление
Чрескожный штифт обычно вводится через медиальную или боковую сторону локтя под контролем усилителя рентгеновского изображения. При установке как медиального, так и латерального штифта риск травмирования нерва в 1,8 раза выше, чем при установке только латерального штифта. Однако вставки медиального и латерального штифтов могут более надежно стабилизировать переломы, чем только боковые штифты
Таким образом, установка медиального и латерального штифтов должна выполняться с осторожностью, чтобы не повредить нерв в области локтя.
Чрескожная фиксация должна выполняться, когда при близких манипуляциях не удается добиться репозиции, нестабильном переломе после закрытой репозиции, неврологическом дефиците во время или после манипуляции с переломом, и требуется хирургическое обследование для определения целостности кровеносных сосудов и нервов. При открытых переломах необходимо провести хирургическую обработку раны, чтобы предотвратить попадание инфекции в локтевой сустав. Все переломы типа II и III, требующие сгибания в локтевом суставе более 90 ° для сохранения репозиции, должны быть исправлены чрескожным закреплением. Все переломы типа IV надмыщелковой кости плечевой кости нестабильны; следовательно, требуется чрескожное закрепление. Кроме того, любая политравма с множественными переломами одной и той же стороны, требующая хирургического вмешательства, является еще одним показанием к чрескожной фиксации.
Следовать за
При обычных надмыщелковых переломах со смещением, требующих чрескожного закрепления, рентгенографическая и клиническая оценка могут быть отложены до удаления спицы. Булавки удаляют только в том случае, если через 3-4 недели нет болезненности в области локтя. После удаления штифта можно начинать мобилизацию локтя.
Нервно-сосудистые осложнения
Отсутствие лучевого пульса отмечается в 6–20% случаев надмыщелковых переломов. Это связано с тем, что плечевая артерия часто повреждается при переломах типа II и III по Гартленду, особенно когда дистальный фрагмент смещен кзади-латерально (проксимальный фрагмент смещен кпереди-медиально). Открытая / закрытая репозиция с чрескожным закреплением — первая линия лечения. Однако, если после уменьшения пульса не наблюдается улучшения, показано хирургическое исследование плечевой артерии и нервов, особенно при постоянной боли в месте перелома (что указывает на ишемию конечности), неврологических нарушениях ( парестезии , покалывании, онемении) и дополнительные признаки плохой перфузии (длительное время наполнения капилляров и посинение пальцев). Между тем, в случае розовой руки без пульса (отсутствие лучевого пульса, но с хорошей перфузией на конечностях) после успешной репозиции и чрескожного закрепления пациента можно было наблюдать до тех пор, пока не разовьются дополнительные признаки ишемии, требующие хирургического обследования.
Изолированный неврологический дефицит наблюдался в 10-20% случаев и может достигать 49% при переломах Гартланда III типа. Нейрапраксия (временный неврологический дефицит из-за блокировки нервной проводимости) является наиболее частой причиной неврологического дефицита при надмыщелковых переломах. Такой неврологический дефицит исчезнет через два-три месяца. Однако, если неврология не решена в этот период времени, показано хирургическое обследование.
Анатомия
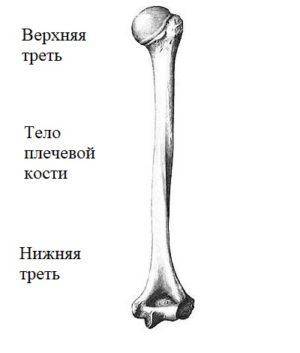
Длинная трубчатая кость верхней конечности и есть плечевая кость, которая выполняет двигательную функцию, играет роль рычага. Плечевая кость делится на три части:
- Проксимальный эпифиз — располагается в верхней части туловища и представляет собой округлую и прилегающую к ней часть кости.
- Диафиз – средняя часть или тело.
- Дистальный эпифиз – нижняя часть плечевой кости, которая удалена от туловища.
Проксимальный эпифиз чаще других страдает от травмы большого бугра и шейки. Состоит он из:
- Головка и суставная ложбинка лопаточной части.
- Анатомическая шейка, которая служит разделительной бороздой между головкой и остальными частями.
- Малый и большой бугорок, располагающийся за шейкой.
- Межбугорковая борозда, представляющая собой точку прохождения жилок длиной головки.
- Хирургическая шейка, считается самым тонким местом плечевой кости и относится к лидерам по повреждению.
Диафиз
Самая протяженная часть плечевой кости именуется диафизом. По длине тело превосходит все остальные отделы. Травмирование данной области называют — перелом диафиза плечевой кости. Диафиз представляет собой:
- Верхняя часть тела похожа на цилиндр, а в разрезе дистальный эпифиз напоминает трех угольную фигуру.
- По периметру диафиза располагается спиралевидная ложбина, внутри которой находится лучевой нерв, обеспечивающий связь конечности с центром всей нервной системы.
Дистальный эпифиз
Дистальный или мыщелковый отдел является соединителем нижнего локтевого отдела с зоной предплечья. В результате травм может произойти чрезмыщелковый перелом плечевой кости, который относится к внутрисуставным переломам
Еще в этом сегменте могут произойти надмыщелковые повреждения при неосторожном падении или ударе – перелом надмыщелка плечевой кости. Описание дистального участка:
- Нижняя часть плечевого отдела значительно шире и площе диафиза.
- К локтевому суставу относятся две суставчатые плоскости, связывающие плечевую кость с локтевой и лучевой.
- Блок плечевой кости имеет форму цилиндра и сочленяется с костными участками локтевого отдела.
- На наружной плоскости плеча находится головка, соединяющаяся с лучевой костью.
- Внутренние и наружные надмыщелки, удерживающие руку и отдельно пальцы крепятся сбоку эпифиза.
- Мышцы разгибательного вида прикреплены к латеральному мыщелку.
- Сгибательные мышцы крепятся к медиальному мыщелку.
Проекты по теме:
Переломы хирургической шейки плечевой кости
Причины. Переломы без смещения отломков, как правило, вколоченные или сколоченные. Переломы со смещением отломков в зависимости от их положения делятся на приводящие (аддукционные) и отводящие (абдукционные). Аддукционные переломы возникают при падении с упором на вытянутую приведенную руку. При этом проксимальный отломок оказывается отведенным и ротированным кнаружи, а периферический — смещен кнаружи, вперед и ротирован внутрь. Абдукционные переломы возникают при падении с упором на вытянутую отведенную руку. В этих случаях центральный отломок приведен и ротирован кнутри, а периферический — кнутри и кпереди со смещением вперед и кверху. Между отломками образуется угол, открытый кнаружи и кзади.
Признаки. При вколоченных переломах и переломах без смещения определяется местная болезненность, усиливающаяся при нагрузке по оси конечности и ротации плеча, функция плечевого сустава возможна, но ограничена. При пассивном отведении и ротации плеча головка следует за диафизом. На рентгенограмме определяется угловое смещение отломков. При переломах со смещением отломков основными признаками являются резкая боль, нарушение функции плечевого сустава, патологическая подвижность на уровне перелома, укорочение и нарушение оси плеча. Характер перелома и степень смещения отломков уточняют рентгенографически.
Лечение. Первая помощь включает введение анальгетиков (промедол), иммобилизацию транспортной шиной или повязкой Дезо (рис. 2), госпитализацию в травматологический стационар, где осуществляют полное обследование, обезболивание места перелома, репозицию и иммобилизацию конечности лонгетой (при вколоченных переломах) или торакобрахиальной повязкой с обязательным рентгенографическим контролем после высыхания гипса и через 7-10 дней.
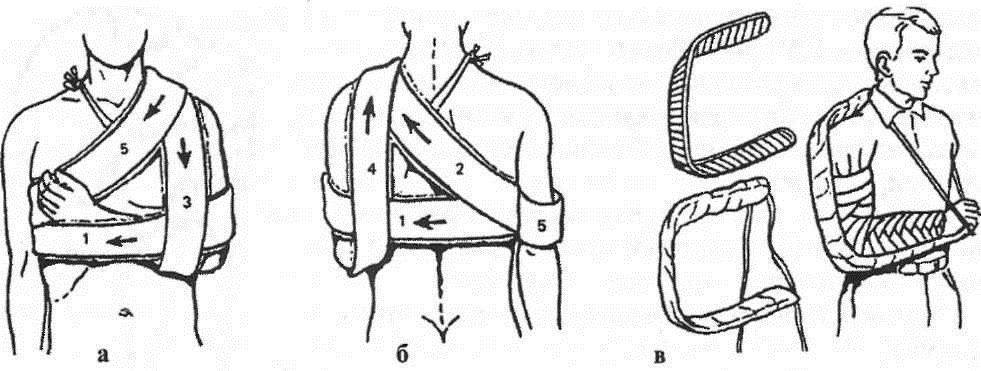
Рис. 2. Транспортная иммобилизация при переломах плечевой кости: а, б — повязка Дезо (1-5 — ход бинта); в — лестничная шина
Особенности репозиции (рис. 3): при аддукционных переломах помощник поднимает руку больного вперед на 30—45° и отводит на 90°, сгибает в локтевом суставе до 90°, ротирует плечо кнаружи на 90° и постепенно плавно производит вытяжение по оси плеча. Травматолог контролирует репозицию и проводит корригирующие манипуляции в области перелома. Тяга по оси плеча должна быть сильной, иногда для этого помощник осуществляет противоупор стопой в область подмышечной ямки. После этого руку фиксируют торакобрахиальной повязкой в положении отведения плеча до 90—100°, сгибания в локтевом суставе до 80-90°, разгибания в лучезапястном суставе до 160°.

Рис. 3. Репозиция и удержание отломков плечевой кости: а, б — при абдукционных переломах; в-д — при аддукционных переломах; е — торакобрахиальная повязка; ж — лечение по Каплану
При абдукционных переломах травматолог руками исправляет угловое смещение, затем репозицию и иммобилизацию осуществляют так же, как и при аддукционных переломах.
Сроки иммобилизации — от 6 до 8 нед., с 5-й недели плечевой сустав освобождают от фиксации, оставляя руку на отводящей шине.
Сроки реабилитации — 3—4 нед.
Трудоспособность восстанавливается через 2—21/2 мес.
С первого дня иммобилизации больные должны активно двигать пальцами и кистью. После превращения циркулярной повязки влонгетную (через 4 нед.) разрешают пассивные движения в локтевом суставе (с помощью здоровой руки), а еще через неделю — активные. Одновременно назначают массаж и механотерапию (для дозированной нагрузки на мышцы). ЛФК больные занимаются ежедневно под руководством методиста и самостоятельно каждые 2—3 ч по 20—30 мин.
После того как больной сможет многократно поднимать руку над шиной на 30—45° и удерживать конечность в этом положении 20—30 с, отводящую шину снимают и начинают реабилитацию в полном объеме. Если закрытая репозиция отломков не удается, то показано оперативное лечение (рис. 4).
Рис. 4. Остеосинтез при переломе хирургической шейки плечевой кости накостный (а) и аппаратом Илизарова (б)
После открытой репозиции выполняют фиксацию отломков стягивающими шурупами с Т-образной пластиной. Если кость остеопорозна, то применяют спицы и стягивающий проволочный шов. Четырехфрагментные переломы головки и шейки плечевой кости (тип С2) являются показанием к эндопротезированию.
Факторы повреждения, виды травм
Падение, удар по выпрямленной конечности, локтю провоцирует появление перелома в плечевом суставе. Чаще всего механическим травмам подвержены лица пожилого возраста. Люди, ведущие активную жизнь, занятые спортом, нередко получают вывих плечевого сустава, вследствие которого резкое сокращение мышц становится причиной отрыва бугорков.
Значительное механическое воздействие силы — причина перелома тела в средней трети плечевой кости, внутрисуставных травм. Для оценки клинической картины применяется классификация повреждений плеча.
Кроме травматических случаев, возникают патологические переломы вследствие хронических патологий костных тканей. Незначительная нагрузка на суставы, тело кости пагубно влияет на целостность плеча. Особое место занимает перелом плечевой кости у новорожденного. Причиной патологии может быть неправильное прилежание плода, стремительные роды, неправильное родовспоможение.
Классификация по направленности линии разлома позволяет выделить виды переломов плечевой кости:
- продольные;
- поперечные;
- косые;
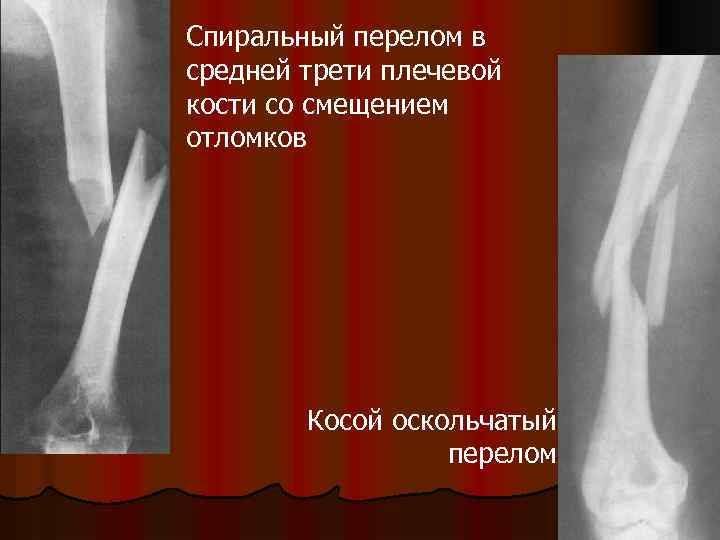
- винтообразные;
- оскольчатые;
- вколоченные;
- импрессионные.
При винтовом переломе плечевой кости смещение отломков происходит по кругу. Косой перелом образует острый угол разлома плечевой кости. При вколоченной разновидности травмы — кость вдавливается внутрь другой. Оскольчатая форма повреждения дает смазанную линию разлома.

Выделение типов переломов по тяжести травмы основано на факторах:
- закрытого либо отрытого повреждения;
- наличия либо отсутствия смещения отломков.
Открытые формы связаны с риском инфицирования ран, разрывом тканей, кожных покровов, сосудов. Смещение фрагментов провоцирует сопутствующие повреждения сухожилий, мышц, нервов. Репозиция осколков, восстановление анатомической целостности — обязательное условие лечения.
По статистике преобладают закрытые формы повреждений с наличием смещения осколков. Сложные травмы сочетают в себе одновременно разные виды переломов в одном отделе плечевой кости.
Местоположение травмы определяет внесуставные, внутрисуставные переломы с поражением кости внутри суставной капсулы.
Так, среди повреждений проксимального конца различают:
- вколоченный;
- многооскольчатый;
- субкапитальный перелом плечевой кости.
Вследствие вывиха образуется перелом Хилл Сакса плечевой кости — дефект головки.

Перелом проксимального отдела плечевой кости
Сразу под ней имеется пара бугорков, к которым крепятся мышцы, имеющие разную направленность и функцию.
Они в целом образуют вращательную манжету плечевого сустава. Под большим и малым бугорками имеется зауженная область, которая называется хирургической шейкой.
Клиническая картина
При переломе без смещения, наблюдается болезненность, усиливающаяся при нагрузке, ограничение функции плеча. Травмы со смещением характеризуются резкой болью, патологической подвижностью в месте травмы, в суставе появляется сильный отек, кровоизлияние и укорочение оси плеча. Могут быть повреждены нервные окончания, сосуды.
Диагностика
Диагноз ставят по результатам осмотра и других методов исследования: рентгена, компьютерной томографии. Если травма с осложнениями, то проводят рентген в дополнительных проекциях. Часто используют передне-заднюю и аксиальную.
Процесс выздоровления
Прогноз выздоровления зависит от сложности, степени и вида травмы. При ушибах без смещения нормальное функционирование плеча восстанавливается через 60 – 90 суток после терапии. Травма со смещением требует более долгого лечения. Полное выздоровление наступает через 3 – 6 месяцев.
Несвоевременное лечение приводит к плохим последствиям и осложнениям:
- Повреждается головка двуглавой мышцы (бицепс). Мышечные волокна расположены между большим и малым бугорком. При повреждении со смещением орган травмируется осколочными фрагментами. Показано хирургическое вмешательство (сшивание мышечных волокон).
- При неправильном закреплении и слабой репозиции конечностей бугорок не сращивается с собственными отломками. Восстановление невозможно. Назначается оперативные меры лечения – металлоостеосинтез. Соединение костных отломков пластинами, штифтами, винтами.
- Формируется оссифицирующий миозит. Заболевание характеризуется скоплением кальция, одеревенением мышц, крепящихся к бугорку. На начальных стадиях болезни применяется лазеротерапия.
- Развивается посттравматический артроз на фоне разрыва капсульно-связочного аппарата, ухудшения кровоснабжение сустава. Представленное осложнение часто возникает вследствие некачественной реабилитации.
К плохим последствиям травмы относится частичная или полная неподвижность плечевого сустава. Восстановлению работы конечностей помогает своевременная терапия, качественный реабилитационный процесс.
Источник статьи: http://gidpain.ru/perelom/proksimalnogo-otdela-plechevoj.html
 Анатомия: плечевая кость. строение плечевой кости
Анатомия: плечевая кость. строение плечевой кости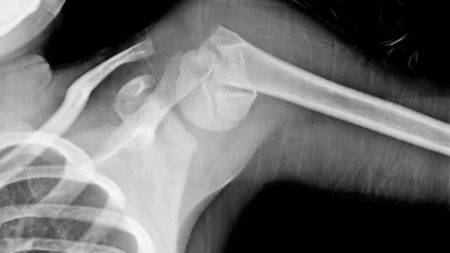 Перелом плечевой кости. причины, симптомы, виды, первая медицинская помощь и реабилитация
Перелом плечевой кости. причины, симптомы, виды, первая медицинская помощь и реабилитация


 Мыщелок плечевой кости это
Мыщелок плечевой кости это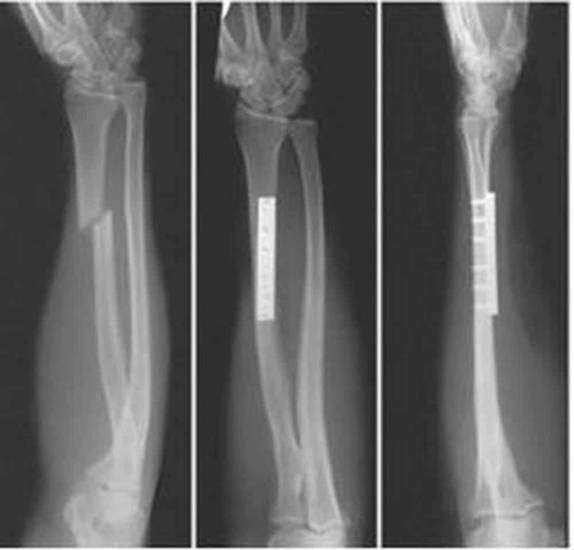 Предплечье
Предплечье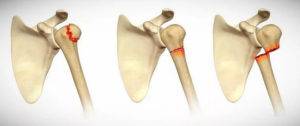 Способы как лечить перелом плечевой кости и трудности которые могут возникнуть
Способы как лечить перелом плечевой кости и трудности которые могут возникнуть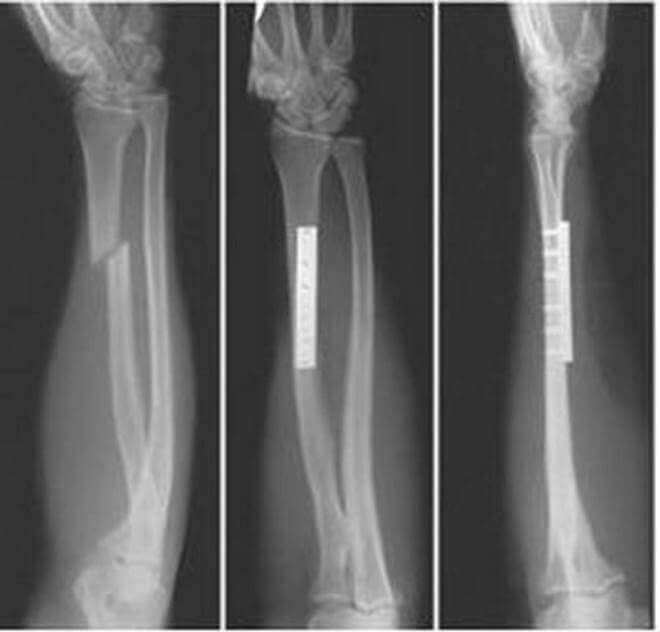 Перелом шиловидного отростка локтевой кости
Перелом шиловидного отростка локтевой кости