Содержание
- 1 Колющая боль в правом боку во время вдоха и причины
- 2 Рекомендации для тренировок
- 3 Характеристика болевого синдрома
- 4 Диагностика
- 5 Методы диагностики заболеваний
- 6 Боли в правом подреберье при вдохе
- 7 Почему болят коленные суставы после езды на велосипеде
- 8 Диагностика болей в боку
- 9 Патология органов грудной клетки
- 10 Какие изменения происходят в подреберье в акте дыхания?
- 11 «Скорая» или визит к врачу?
- 12 Какие изменения происходят в подреберье в акте дыхания?
- 13 Причины, от чего это может быть?
- 14 Правильное переключение передач
- 15 Возможные причины правосторонней боли сзади со спины, дополнительные симптомы
Колющая боль в правом боку во время вдоха и причины
В области правого подреберья расположены важные органы. Это печень, желчный пузырь и протоки, выводящие желчь, головка поджелудочной железы, часть 12-перстной кишки и ободочная кишка.
Кроме того, в зону правого подреберья может подниматься отросток аппендикса – это аномальная картина, но все же в медицинской практике встречается.
На фоне нарушения любого из органов развивается дискомфорт или выраженный болевой синдром.
Болеть может на вдохе (чаще) и на выдохе (реже). Как правило, когда дыхание равномерное и спокойное, боль уходит.
Заболевания печени
В толще человеческой печени отсутствуют нервные рецепторы, поэтому сама железа не может приводить к болевому синдрому. Когда в печеночных тканях протекают патологические процессы, пациент об этом даже не догадывается – симптомы отсутствуют.
Вследствие этой особенности органа, опасные заболевания как вирусный гепатит C, жировая инфильтрация протекают долго – пока не развивается циррозное поражение. Нервные рецепторы имеются только в капсуле, выстилающей печень.
Когда проявляется гепатомегалия (орган увеличивается в размере под воздействием негативных факторов), капсула растягивается, что приводит к колющим неприятным ощущениям в боку во время вдоха.
Печень может увеличиваться и «покалывать» в таких ситуациях:
- Во время физической активности – бег, занятия на тренажерах. Когда человек подвергает организм высокой нагрузкой, ускоряется кровообращение, в печень поступает больше крови, она набухает, капсула растягивается, что приводит к покалыванию.
- Аналогичная картина проявляется на фоне сердечной недостаточности. Сердце не справляется со своей задачей – перекачкой биологической жидкости, и она скапливается в печени, нижних конечностях. Но в отличие от первого примера, дискомфорт в области проекции печени присутствует постоянно.
Болеть печень и покалывать может во время беременности, как правило, дискомфортные ощущения проявляются на поздних сроках, что связано с давлением на железу.
Растяжение капсулы возможно при других заболеваниях. Это хронический и острый гепатит, алкогольное или токсическое поражение железы, неалкогольная жировая болезнь, доброкачественные и злокачественные новообразования.
Патологии желчного пузыря
Желчный пузырь хранит желчь, которую продуцирует печень. Желчь активно участвует в пищеварительном процессе. Когда человек употребляет пищу, то желчный пузырь начинает сокращаться и выплескивать содержимое в желчный канал, который уже поставляет биологическую жидкость в кишечник.
В желчном пузыре нередко формируются конкременты. Это патология носит название желчекаменной болезни. Камней может быть много или один, они разного размера, формы и структуры. Именно по этой причине при сокращении желчного может покалывать в правом боку.
Когда камни мелкие, их много, ситуация критичнее, поскольку они могут закупорить желчевыводящие протоки, что приводит к резкой боли. Это желчная колика.
На фоне холецистита (воспалительный процесс в желчном пузыре) также проявляются покалывания в боку. Если у пациента острая форма болезни, то болевой синдром интенсивный, имеет свойство усиливаться. При хроническом течении боль умеренная, проходящая. К основному фактору, который провоцирует симптом, относят жирную еду.
Причины и факторы, приводящие к боли
В медицинской практике выделяют множество причин, которые приводят к болезненным и покалывающим ощущениям в печени. Чаще всего этиология основывается на сбое в работе самой железы, реже – причина кроется в проблемах с другими органами:
- Воспаление головки поджелудочной железы.
- Воспаление 12-перстной кишки.
- Воспалительный процесс, который затронул межреберные нервы.
- Аппендицит (при атипичном расположении).
Рекомендации для тренировок
Характеристика болевого синдрома
Происхождение симптома влияет на специфику его проявления. По длительности, характеру и другим показателям медицинский специалист определяет область детальной диагностики.
Разновидности боли в правом подреберье со спины:
| Характер | Особенности | Этиология (происхождение) |
| Сбоку | Локализация в правом боку – самая обширная тема для диагностики. Боль в данной области может быть терпимой или протекать в виде приступа с пронзительной болезненностью. Тупая или ноющая боль «сообщает» о хронизации патологии, а физиологическая реакция быстро проходит «без следа». | Легкие и тяжелые травмы, повреждение мышц, позвоночника. Иррадиирующая болезненность – при патологиях поджелудочной железы, печени, желчевыводящей системы. Как распространенный симптом поражения почек, или признак заболевания дыхательной системы. |
| Тупая | Данная разновидность характеризуется постоянством. Несмотря на умеренные проявления, наличие синдрома указывает на устойчивые негативные изменения. Когда боли не проходят в состоянии покоя, беспокоят по ночам, значит, заболевание принимает статус хронического. | Стойкие деструктивные изменения в тканях позвоночника, появление протрузий и грыж между позвонками. Хронический воспалительный процесс в ЖП, печени, кишечника. |
| Острая и резкая | Внезапный болевой импульс пронзительного характера свидетельствует о быстро протекающих патологических процессах. Острая висцеральная боль отличается высокой интенсивностью, вызывает панику, а у людей с высоким болевым порогом – судороги, обмороки, резкое снижение АД. | Серьезные внешние и внутренние травмы, острый воспалительный процесс, проникновение камня в проток или мочеточник. |
| Жжение | Резкая жгучая болезненность свидетельствует о бурном развитии заболевания, появляется при поражении кожного покрова химическими раздражителями, механическими травмами. | Ожоги эпидермиса, его механическое повреждение. «Внутреннее» жжение появляется при сдавливании нервных волокон, поражении печени токсичными лекарствами, развитии грыж и других образований в позвоночнике. |
| Ноющая | Это реакция на перенапряжение мышц, а также на развитие болезней внутренних органов, развивающихся постепенно. | Травмы, перетренированность, патологии печени, кишечника. |
| Сильная | Выраженность симптома указывает на острое течение заболевания, развитие печеночной или почечной колики, а длительно не проходящие боли могут стихать. Но радоваться рано – временное облегчение часто наступает с последующим ухудшением. | Воспаление, локализованное в органах, находящихся в проекции правого подреберья, миграции желчных и почечных камней, при патологиях дыхательной, а иногда и сердечно-сосудистой системы. |
| Дискомфорт | Неприятные ощущения могут сопровождаться слабой болезненностью, возникают после влияния провоцирующих факторов, быстро проходят. | Патологические изменения на ранней стадии развития, физиологическая реакция на физические нагрузки, длительное нахождение в неудобной позе. |
| Тянущая | Первичные боли в правом подреберье со спины при медленно развивающихся патологиях имеют тянущий характер и четкую локализацию. | Начальные стадии соматических заболеваний пищеварительной, выделительной системы. |
| Сопровождается тошнотой | Диспепсические проявления сопутствуют нарушению функциональности органов пищеварения. | Нарушение функций печени, пузыря, при дисфункции клапанов билиарной системы, поджелудочной железы. |
| После еды | Болезненность, вызванная приемом пищи, связана с функциональными расстройствами гепатобилиарного тракта. | Неправильная работа желчного пузыря, желчевыводящих путей, сфинктера Одди, поджелудочной железы. |
| При вдохе, движении | Характерный симптом тяжелого поражения внутренних органов пищеварения и дыхания. | Тяжелые формы поражения ЖП, печени, нервных стволов, при воспалении нижних дыхательных путей. |
Диагностика
Диагностические мероприятия начинаются с физиакального осмотра и опроса пациента.
При постановке диагноза учитывается:
- характер и интенсивность, течение болевого синдрома;
- его локализация;
- общий анамнез пациента;
- поведение больного во время активизации неприятных ощущений;
- дополнительная симптоматика и ее проявления;
- принимает ли пациент какие-либо медицинские препараты.
В качестве инструмента дифференциальной диагностики используют аппаратные методы визуализации:
- рентген;
- УЗИ – обследуется гинекология, урология, кишечник;
- МРТ – для исключения дивертикулитов, диагностики новообразований различного характера, грыж и опухолей позвоночника, изменений в суставных головках тазобедренного сустава;
- лапароскопические и общеполостные диагностические оперативные вмешательства.
Методы диагностики заболеваний
Боль под лопаткой – неспецифический симптом, поэтому для начала нужно обратиться к терапевту
Первичное обследование начинается с посещения врача. Можно обратиться к терапевту или хирургу. После осмотра и сбора анамнеза специалист назначит инструментальное подтверждение первичного диагноза. В него обычно входит:
- общий анализ крови – выявляет воспалительные процессы, а биохимическая диагностика определяет состояние почек;
- анализ мочи – дополняет общую картину;
- пробы печени и эндоскопия желудка – помогают дифференцировать патологии ЖКТ;
- рентген грудной клетки – показывает состояние позвоночника, костей, ребер;
- УЗИ сосудов и органов – требуется для выявления аномалий в этой сфере;
- КТ и МРТ – применяются в ситуациях, когда недостаточно других методов обследования.
На основании полученных данных врач составляет картину заболевания, подбирает лекарства. Также эти методики помогают понять, к какому врачу обращаться дальше – невропатологу, кардиологу, эндокринологу, гастроэнтерологу.
Боли в правом подреберье при вдохе
Почему болят коленные суставы после езды на велосипеде
Диагностика болей в боку
Выяснить истинную причину болей в правом боку при вдохе помогут современные методы диагностики:
электрокардиограмма — для исключения стенокардии и инфаркта миокарда;
обзорная рентгенография органов грудной полости — для диагностики заболевания легких и органов средостения, а также некоторых болезней сердца;
компьютерная томография и магнитно-резонансная томография — наиболее эффективные методы диагностики, которые позволяют выявить опухоли грудной клетки и спинного мозга, сосудистые и воспалительные патологии, заболевания позвоночника.
Стремительное развитие современной медицины и все большее усовершенствование лабораторных и инструментальных методов диагностики позволяют вовремя определить причину болей в правом боку при вдохе для назначения эффективного лечения.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
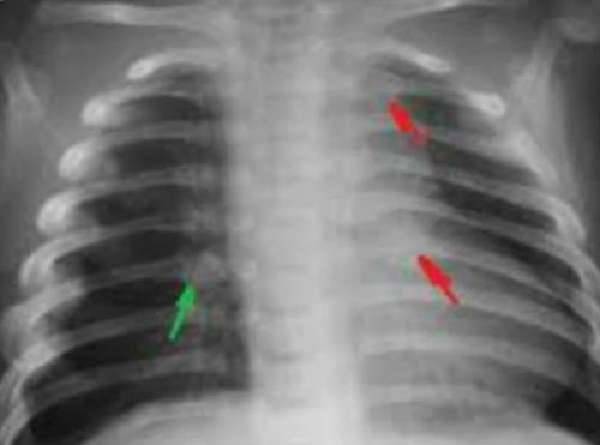
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
На рентгеновском снимке видна жидкость в плевральной полости справа, чтобы точно узнать причину плеврита необходимо сделать повторный снимок после ее удаления
У пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление. Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Картина множественного двустороннего перелома ребер клинически сопровождается резкими болями при дыхании и движениях
Заболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Какие изменения происходят в подреберье в акте дыхания?
«Скорая» или визит к врачу?
«Скорую помощь» однозначно нужно вызывать, если боль в правом боку возникла внезапно и носит острый характер. В этом случае такой симптом указывает на патологии, которые являются жизнеугрожающими. Избежать летального исхода можно только при своевременном оказании квалифицированной медицинской помощи.
Кроме этого вызывать «Скорую помощь» нужно, если боль удерживается в течение более 30 минут и болевые ощущения не уменьшаются при смене положения тела. Опасным признаком является постоянно нарастающая боль.
Если боль возникает периодически и бывает разной интенсивности, необходимо как можно скорее пройти диагностику в медицинском учреждении. Как правило, изначально рекомендуется обращаться к терапевту. Только после осмотра и сдачи лабораторных анализов может быть дано направление к врачу той или иной узкой специализации.
Когда периодически возникают несильные боли в правом боку под ребрами, которые связаны определенным образом с пищеварением, а также сопровождаются изжогой, отрыжкой, снижением аппетита, можно напрямую обратиться к гастроэнтерологу.
Когда боль наблюдается внизу живота у женщин и сопровождается неприятными выделениями или прочими специфическими симптомами, рекомендуется посетить в срочном порядке гинеколога. Это позволит предотвратить серьезные последствия, к примеру, бесплодие.
Какие изменения происходят в подреберье в акте дыхания?
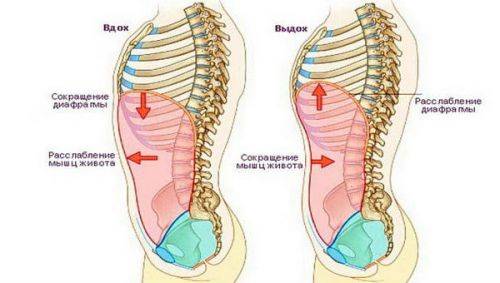
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
К анатомическим структурам «вздоха», кроме диафрагмы, относятся наружные межреберные мышцы. При сокращении ребра идут вверх, грудная клетка увеличивается в объеме, особенно в нижних отделах. Этому способствует дополнительное сокращение диафрагмы. На вдохе она уплощается и опускается в сторону брюшной полости.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
Двигаясь, она одновременно тянет за собой органы брюшной полости. Печень «привязана» к внутренней части диафрагмы мощной серповидной связкой. Плотные волокна соединительной ткани прикрепляют к нижней поверхности правой доли печени желчный пузырь. Иногда сюда прилежит слепая кишка с червеобразным отростком, петли тонкой кишки.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка. Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
Причины, от чего это может быть?
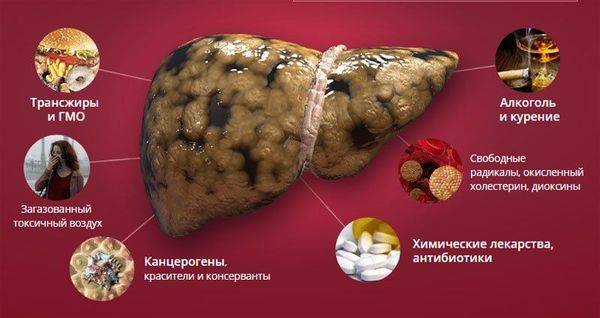
Что касается причин, вызывающих болевые ощущения в проекции печени, то они могут быть весьма разнообразными.
Одной из самых частых является цирроз алкогольной этиологии, который, может составлять 20–95% всех заболеваний печени в зависимости от местности. Еще 10–40% приходится на хронические инфекционные гепатиты, 27% — различные формы жировых поражений органа.
Остальное приходится на отравления различной этиологии, хронические интоксикации, в том числе и значительными дозами лекарственных препаратов, инфекции, вызванные вирусами, бактериями либо паразитами, опухоли, заболевания желудочно-кишечного тракта, аутоиммунные патологии, генетические аномалии. Как узнать, что болит печень, а не какой-либо другой орган – это вопрос к медикам и к ним нужно обращаться при первом же появлении таких жалоб.
Боль в правом подреберье
Этот симптом может быть спровоцирован многими патологическими состояниями и как понять, что болит печень, а не другой орган, не так-то просто. Ведь такие ощущения в правом подреберье вызывают:
- МКБ;
- опухоли;
- торакалгия;
- болезни желчного пузыря;
- расстройства функции сфинктера Одди;
- плеврит или пневмония правого легкого;
- спазмы участка толстого кишечника у угла печени.
Разобраться, может ли болеть печень у каждого конкретного больного или причина в чем-то другом, способен только квалифицированный врач после проведения достаточного объема обследований.
Колет в правом боку под ребрами
Если говорить о том, какие еще симптомы наблюдаются, если болит печень, следует упомянуть о покалывании в правом боку. «Колючки» справа под ребром часто беспокоят людей, страдающих от патологий пищеварительной системы.
Этот симптом способны вызвать и колиты, и холелитиаз, и холангиты, а также целый ряд других патологий, в том числе и не имеющих прямого отношения к пищеварению. Но эта жалоба часто указывает и на поражение печени. «Колючка» появляется часто после злоупотребления спиртным или жирной жареной пищей.
Когда болит печень, какие симптомы ощущение в организме человека, кроме покалывания в подреберье могут на это указать? Достоверно определить, что речь идет о поражении именно этой железы, без лабораторных и инструментальных обследований практически невозможно.
Для того, чтобы своевременно и точно установить диагноз, лучшим выходом станет обращение к врачу.
Если болит правый бок внизу живота
Еще обширнее список возможных патологий будет в том случае, если ощущения локализованы в нижней части правой стороны живота. Рассмотрим, от чего может болеть в этой области. Причиной могут стать патологии органов как расположенных непосредственно в этой анатомической области, так и из других участков человеческого тела. В последнем случае боль способна иррадиировать туда, еще больше усложняя дифференциальную диагностику. Как понять, что болит печень, признаки патологии именно этого органа достоверно установить, без врача, очень трудно. Ведь перечень анатомических структур, заболевания которых способны спровоцировать болевые ощущения внизу живота, обширен:
- почки;
- позвоночник;
- мочеточники;
- мочевой пузырь;
- органы малого таза;
- собственно, печень;
- перианальная область;
- поджелудочная железа;
- червеобразный отросток;
- желчевыводящие протоки;
- мочеиспускательный канал;
- тонкий и толстый кишечник;
- правая нога;
- органы мужской или женской репродуктивной системы.
Как видно из перечня, другого способа, как узнать симптомы какого заболевания у конкретного больного имеют место, кроме медицинского обследования, нет.
Правильное переключение передач
Возможные причины правосторонней боли сзади со спины, дополнительные симптомы
Боль сзади со спины, под правой или левой лопаткой, часто пугает человека, поскольку причины её возникновения не всегда очевидны.
Болезни желчного пузыря
Развитие холецистита вызывает чувство тяжести в правом боку, отдаёт болью в лопатке. При желчекаменной болезни боль приобретает острый характер. Приступ провоцирует боль, проходящую от верхней части живота к плечу. При желчной колике резкая боль появляется всегда неожиданно, начинаясь в правом подреберье, а затем переходит в лопатку.
Сопутствующие симптомы:
- Интенсивность болей.
- Тошнота, рвота, сухость и горечь во рту.
- Повышенная температура.
- Боль в правом боку, с переходом в плечо.
- Боль развивается чаще по утрам.
Поддиафрагмальный абсцесс
В период воспаления поджелудочной железы, развития опухоли, кисты или инфекции в печени присутствует отражённая боль. Расстройство пищеварения от жирной и обильной пищи вызывает боль в эпигастральной области, которая отдаётся в зону спины.
Сопутствующие симптомы:
- боль острая;
- при дыхании усугубляется;
- возможно повышение температуры тела.
Бронхо-легочные заболевания
Проблемы с лёгкими создают боли не только грудные, но и лопаточные. Это может быть:
- Опухоль Панкоста. Тип опухоли, которая растёт в верхней части лёгких. Обычно поражает курильщиков с большим стажем.
- Плеврит. Воспаление слизистой оболочки лёгких развивает боль под лопаткой при вдохе.
- Пневмоторакс. Задержка воздуха между лёгким и грудной стенкой. Боль сопровождается внезапной одышкой, может быть острой.
Заболевания почек
Правая почка лежит недалеко от лопатки, поэтому воспаляясь, она отражает боль в эту область. Почечные камни, инфекции, опухоль, всё это может вызвать ощущение боли. При воспалении правосторонней почки и возникновении гнойных инфильтратов, боль отдаётся в правую лопатку, становится острой, приступообразной.
Постоянная боль, идущая от поясницы вверх, поднимаясь к лопатке, сопровождающаяся часто тошнотой и рвотой, развивается на фоне пиелонефрита. Боли могут быть разной интенсивности, но чаще ноющие, тупые.
Болезни опорно-двигательного аппарата
Воспаление связочного аппарата плеча, лопатки, околосуствных тканях, развивает боль рядом с работающей рукой.
Тянущие боли вызывают:
- грыжа межпозвоночных отделов;
- артроз фасеточных суставов.
- сколиоз;
- нарушения в позвоночном диске.
Для бурсита, лопаточного туберкулёза характерен болевой подлопаточный синдром. Боли, присущие этим заболеваниям, усиливаются при кашле, развивается онемение конечностей.
Характер болей и другие симптомы:
- боли тупые;
- чаще односторонние, возникающие после пробуждения;
- усиливающиеся после физических упражнений и нагрузок.
Растяжение и воспаление мышц
Частые причины возникновения такого рода боли:
- растяжение мышц;
- поражение связок;
- неудобная поза во время сна;
- физические упражнения;
- поднятие тяжестей.
На фоне хронического диффузного мышечно-скелетного заболевания развиваются боли немного ниже правой лопатки, они приводят к общей усталости, понижению тонуса. Разрыв ротаторной манжеты, при котором развивается нестабильность в плече, вызывает лопаточную боль.
Межреберная невралгия
Сдавливание нервов в шейной области, смещение дисков или стеноз позвоночного канала приводит к боли. Сопутствующие симптомы – онемение и покалывание в руках. Ущемлённые нервные корешки, смещение межпозвоночных дисков вправо вызывают отёки и боль в области правой лопатки.
Заболевания или травмы лопатки
Переломы лопаточной кости встречаются редко, чаще боль возникает от ушибов, поражения костной ткани при онкозаболеваниях. Остеопороз влияет на плечевую структуру, отчего появляется болевой синдром. Подлопаточная боль возникает при артрите, когда воспаляется лопатка и другие области в груди.
Суставные переломы, вывихи, повреждения с правой стороны, ограничивают движения и вызывают боли в правой лопатке. Травмы часто сопровождаются сосудистыми повреждениями, защемлениями нервных окончаний. При лопаточном хрусте, заболевании, возникающем по причине атрофии мышц, возникают умеренные боли.
 Что находится в правом боку у человека и о чем говорит боль после еды, алкоголя, при вдохе?
Что находится в правом боку у человека и о чем говорит боль после еды, алкоголя, при вдохе? Боль в правом боку: что болит в животе справа покажет узи
Боль в правом боку: что болит в животе справа покажет узи
 Топ 20 причин боли в правом боку у взрослых
Топ 20 причин боли в правом боку у взрослых


 Почему болит левый бок со спины в области поясницы, под ребрами?
Почему болит левый бок со спины в области поясницы, под ребрами? Что находится под сердцем с левой стороны болит
Что находится под сердцем с левой стороны болит Костяшки пальцев потемнели
Костяшки пальцев потемнели Боли в области живота при остеохондрозе
Боли в области живота при остеохондрозе